симптомы, диагностика и лечение / Mama66.ru
Здоровье малыша очень хрупкое. Поэтому педиатры настаивают на регулярных обследованиях. Каждая мама должна знать важность анализа мочи – с его помощью можно вовремя диагностировать острый пиелонефрит у ребёнка. Так как это заболевание может быть связано и с простудой, и с вирусами, лучше перестраховаться.

Что такое пиелонефрит
Острый пиелонефрит у детей — это воспалительный процесс, происходящий в почках. Если говорить точнее – болезнь почечных лоханок, которые представляют собой своеобразные резервуары для мочи. Именно из них урина переходит в мочеточники.
Первопричина появления пиелонефрита – вирусная. Инфекция может попасть в кровь из больного зуба, воспалённого горла, ранки на теле. Как только микробы проникают в надпочечники, начинается воспалительный процесс, нередко оканчивающийся хроническим пиелонефритом.
Примечательно, что чаще всего этот недуг настигает детей в возрасте до 5 лет, в частности, девочек. Женские половые органы устроены таким образом, что бактериям в них проникнуть и размножаться проще.
Кроме того, этот недуг может носить простудный характер. Во-первых, пиелонефрит может быть осложнением, спровоцированным банальным ОРВИ. Во-вторых, заболевание часто наблюдается у детей, страдающих энурезом. Также воспаление почечных лоханок может возникнуть на фоне переохлаждения, сопровождающегося присоединением инфекции.
Именно поэтому даже при простуде и гриппе детям до 7 лет рекомендуется сдавать общий анализ мочи. Несвоевременное выявление заболевания может привести к его хронической форме.
Клиническая картина
Возникает острый пиелонефрит у детей младшего школьного возраста на фоне заражения организма кишечной палочкой, энторококком, хламидиями, микоплазмой, уреаплазмой и другими бактериями. При воспалении почечных лоханок в 80% случаев в организме маленького пациента обнаруживается кишечная палочка.
У младенцев микробы, провоцирующие пиелонефрит, могут быть занесены в почки через пупочное кольцо, воспалённую гнойничковую сыпь и так далее. Бактерии разносятся током крови. То есть, характер заражения детей – нисходящий.
У ребёнка старшего возраста – 12–14 лет – воспаление может быть восходящим. То есть, бактерии попадают в мочевыделительный канал извне, а уже из него – в почки. Такой вид заражения часто сопровождается воспалением наружных половых органов, дисбактериозом, воспалением кишечника. Восходящее заражение чаще встречается у девочек, так как они обладают более коротким и широким мочеиспускательным каналом, чем мальчики.


Часто острый пиелонефрит у ребёнка связан с циститом. Именно неполноценное опорожнение мочевого пузыря приводит к тому, что в почечных лоханках скапливаются остатки урины. И как только туда попадают микробы, начинается воспаление. Кроме того, моча продолжает прибывать, создавая благоприятную среду для размножения бактерий.
Не только цистит провоцирует застой мочи. Он может быть связан с врождённым дефектом почечных лоханок, при котором урина не выводится через мочеточник, а забрасывается обратно в почки.
У младенцев острый пиелонефрит нередко возникает на фоне рахита, малокровия, гипотрофии, разлада метаболизма. У детей старшего возраста заболевание может быть связано с несоблюдением личной гигиены, острыми вирусными инфекциями, ревматизмом, ослаблением иммунитета.
Лечение острого пиелонефрита у детей несложное, но если не провести его вовремя, могут возникнуть серьёзные осложнения. Вплоть до заражения крови и образования абсцессов в почках. В среднем 80% детей выздоравливают и не имеют в будущем осложнений с почками. Но в 20% случаев ребёнок может отставать в развитии и даже стать инвалидом. Поэтому так важно регулярно делать анализ мочи и реагировать на малейшие изменения в самочувствии ребёнка в период обострения вирусных заболеваний.
Младенцы не могут рассказать о своих ощущениях. Они показывают, что их что-то беспокоит, единственным доступных для них способом — плачем. А вот старшие дети на осмотре у врача могут сказать, что у них болит поясница и живот. Острые боли в этих областях могут быть первым внешним признаком пиелонефрита.
Кроме того, на воспаление почечных лоханок указывают частые болезненные мочеиспускания, сопровождающиеся зудом и жжением. Также у ребёнка может поднять жар (до 40 градусов), сопровождающийся ознобом. Из общих симптомов маму должны насторожить постоянная головная боль, слабость, отсутствие аппетита, синюшность кожного покрова.
У маленьких детей симптомы острого пиелонефрита проявляются в виде высокой температуры, интоксикации (рвоты, тошноты) и, как следствие, обезвоживания. Младенцы становятся вялыми, апатичными, часто плачут, начинают терять вес, отказываются от еды.
Врачи рекомендуют мамам обращать внимание не только на частоту и характер дефекаций (консистенцию и цвета стула), но и на характер мочеиспусканий. Если малыш во время них плачет, скорее всего, он испытывает зуд и жжение в мочевом пузыре.
Как выявить и вылечить пиелонефрит?
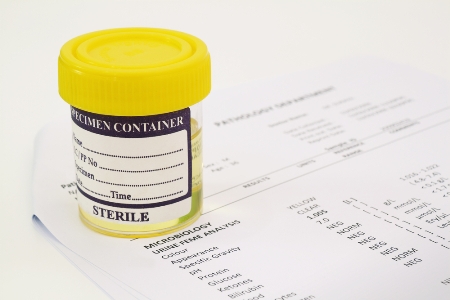
Обычно для диагностики острого пиелонефрита достаточно анализа мочи. В сложных случаях для перестраховки врач может отправить ребёнка на УЗИ почек.
Повышенное содержание лейкоцитов, белка и эритроцитов является характерным признаком воспаления почечных лоханок. Для младенцев достаточно 10 000 бактерий на 1 мл урины, а для детей постарше – 50 000 – 100 000 бактерий, чтобы диагностировать пиелонефрит.


Так как многие микробы нечувствительны к антибиотикам, анализ мочи повторяют 2–3 раза на протяжении всего лечения. Если изменений почти нет, назначают другое медикаментозное лечение.
Чтобы сдать мочу на анализ, детям 5–7 лет нужно подмыться и собрать в стерильную ёмкость среднюю часть струи. Груднички не могут контролировать мочеиспускание, поэтому для забора урины к их мочевыделительным каналам присоединяют мочеприёмники.
Помимо повышенного содержания бактерий, анализ мочи помогает оценить работу почек, исключить или выявить наличие камней, отклонение в развитии и строении, провоцирующее заброс урины обратно в почки. Все эти факторы чрезвычайно важны для эффективного лечения острого пиелонефрита у ребёнка.
Диагностировать пиелонефрит, особенно у грудного младенца, крайне сложно. Поэтому необходимо обращать внимание на множество внешних факторов.
Свидетельством недуга могут быть:
- учащённый пульс;
- острая боль в верхней части живота;
- болезненность при лёгком ударе ребром ладони по почкам;
- повышенное артериальное давление.
Несмотря на сложность диагностики и клинической картины, острый пиелонефрит лечится вполне доступным и простым способом. В первую очередь, ребёнок должен соблюдать постельный режим. Родителям вменяется в обязанность обеспечить своему чаду полный покой. Это значит – никакого телевизора, постороннего шума и стрессов.
Лечение острого пиелонефрита у детей подразумевает особую диету, исключающую острое, жирное, жареное, солёное, а также пряности и крепкие бульоны. К тому же необходимо включить в рацион больного ребёнка как можно больше свежих овощей и фруктов, а также соки и пюре.
Основой меню должны стать мочегонные фрукты и ягоды: арбузы, дыни, виноград, черешня. Также можно давать ребёнку овощные и лёгкие мясные бульоны.
Залогом быстрой нормализации работы почек является обильное тёплое питье. Детям старшего возраста нужно регулярно давать отвар шиповника, разбавленные компоты и чай. Младенцам для купирования потери жидкости вводят специальный раствор в виде капельниц.
Естественно, диеты и соблюдения питьевого режима мало для лечения острого пиелонефрита у ребёнка. Необходима мощная медикаментозная терапия.


После анализа урины на микроорганизмы врач назначит антибиотики в таблетках. В сложных случаях назначаются внутримышечные или внутривенные инъекции. На протяжении 1–2 недель ребёнка лечат препаратами, содержащими пенициллины, цефалоспорины или аминогликозиды.
После них начинается лечение уросептиками, обеззараживающими мочу. К таким препаратами относятся: фуразидин, налидиксовая, оксолиниевая, пипемидиевая кислота, ко-тримоксазол.
Скорость выздоровления зависит от степени тяжести заболевания и уровня иммунитета каждого ребёнка. Главное, выполнять рекомендации врача и не отказываться от госпитализации, если она необходима.
Советы родителям и профилактика болезни
Профилактики острого пиелонефрита у детей как таковой нет. Единственное, что можно делать, это регулярно сдавать анализ мочи, следить, чтобы ребёнок не переохлаждался, не ходил в мокрых ползунках. Также стоит уделять особое внимание здоровью малыша в период обострения гриппа и простуд. Всё это поможет вовремя устранить предпосылки для пиелонефрита.
Кроме того, можно в профилактических целях давать детям старшего возраста фиточай, обладающий антимикробным, противовоспалительным и мочегонным эффектами. Такая терапия также показана после курса антибиотиков.
Так как фитотерапия не годится для грудных младенцев, родителям рекомендуется больше внимания уделять личной гигиене детей. К тому же нужно регулярно показывать ребёнка педиатру, чтобы вовремя выявлять и лечить инфекционные заболевания, заражение глистами, воспаления наружных половых органов и т. п.
Итак, лучшей профилактикой пиелонефрита является усердная забота о здоровье. Кроме того, детям, перенёсшим это заболевание, рекомендуется встать на учёт у нефролога и регулярно посещать врача на протяжении трёх лет. Также нужно постоянно сдавать урину на анализ.
Познавательное видео по теме
Советуем почитать: Тонус мышц у новорождённого малыша: каким он должен быть в норме, и что делать, если есть патология
Острый пиелонефрит у ребенка
У пятимесячного Толика была повышена температура уже третий день. Что интересно, он начинал лихорадить преимущественно ближе к вечеру, в остальное время самочувствие малыша было неплохим, других симптомов не было. Да и при осмотре никакой явной патологии я не выявил. Даже горло было не красным.
«Народная глупость»
«Значит, зубы?» — радостно спросила меня мама после осмотра. Я поморщился. Действительно, народная глупость гласит, что если у ребенка высокая температура, без других симптомов, — это режутся зубки.
На самом деле прорезывание зубов часто протекает без симптомов. Оно может сопровождаться болезненностью, раздражительностью, слюнотечением, повышенной кусачестью, но повышенной температурой — едва ли. Впрочем, я могу согласиться, что при сложном прорезывании, если десна сильно отекла и воспалена, бывает небольшая температура. Но подъем до 39 при отсутствии каких-либо признаков воспаления десны — это уже точно не дентация.
Зато среди болезней, протекающих с высокой температурой без других симптомов, одно из первых мест принадлежит острому пиелонефриту.
Откуда берется пиелонефрит?
Пиелонефрит — инфекция мочевой системы (ИМС), при которой воспаляются почечные лоханки. Причем до года им часто болеют и мальчики, хотя все равно в три раза реже, чем девочки.
Что интересно, если мальчику сделали обрезание крайней плоти, вероятность ИМС снижается почти до нуля. Это процедура даже используется на Западе для уменьшения вероятности повтора инфекции мочевой системы у пациентов мужского пола, особенно при наличии каких-либо врожденных аномалий развития мочеполовой системы. Ведь ИМС возникает прежде всего за счет восходящего пути инфицирования. У девочек причина заболевания связана с более короткой уретрой, у необрезанных мальчиков — с первоначальным развитием инфекции под кожей крайней плоти.
Но вернемся к нашему пациенту Толику. Согласно статистике, вероятность, что у мальчика в возрасте до года (необрезанного) может случится ИМС, составляет 6 %. При наличии высокой температуры тела без других симптомов более 2 суток вероятность, что это именно ИМС, составляет уже 25 %.
Самые главные анализы

Чтобы подтвердить или опровергнуть догадку, мы сдали анализ мочи. Уже в баночке моча выглядела какой-то мутной. Такое еще бывает, когда в ней много солей. Но в анализе Толика солей не было. Зато обнаружились лейкоциты, покрывающие все поля зрения. То есть маркер воспаления.
В норме в общем анализе мочи лейкоциты встречаются в количестве, не превышающем 5 в поле зрения. Но во многих современных лабораториях допустимые нормы лейкоцитов значительно выше — до 16–18 в поле зрения. Периодически встречаются пограничные состояния — лейкоциты повышены, но не сильно. В таких случаях анализ можно пересдать, предварительно подмыв ребенка, можно также применить количественные методы определения лейкоцитов в моче — например, пробу Нечипоренко. Если сомнения остаются, желательно также сдать посев мочи.
В России, кстати, впервые общий анализ мочи сдают в возрасте 2–3 месяцев жизни в плановом порядке. Что является большой роскошью для западных стран, где его не делают из-за дороговизны. У нас же благодаря этому, даже при отсутствии симптомов, можно обнаружить начальные признаки воспаления в мочевой системе и вылечиться, не дожидаясь восхождения инфекции и развития пиелонефрита.
Иногда в самой процедуре сбора мочи таится сложность. В идеале анализ надо сдавать в чистую баночку из средней порции мочи. Но подловить грудного ребенка, когда он будет писать, для современных родителей, расслабленных памперсами, не так уж и просто. Мало кто знает, что удобнее всего собирать у малышей анализ с помощью детского мочесборника, который представляет собой специальный пакетик на липучке. А у более старших детей анализ изначально собирается в чистый горшок, а затем уже переливается в баночку.

Анализ крови Толика мы тоже сделали, там были признаки сильного бактериального воспаления — лейкоцитоз, нейтрофилез и повышенное СОЭ. Итак, был поставлен диагноз ИМС (инфекция мочевой системы, ориентировочно острый пиелонефрит) и назначен длительный курс антибиотиков.
«Но доктор, ведь у нас был аналогичный случай пару недель назад, — вдруг вспомнила мама. — Температура тоже была пару дней, а потом спала, как будто ничего и не было. Может, организм справился сам? А то антибиотики… вредно».
Читайте также:
Прививка от ветрянки у детей
Может, конечно, и справился. Но только если ИМС не лечить, высок риск хронизации процесса. А значит, в ближайшее время воспаление в почках продолжится. Но и это не самое неприятное. Если инфекцию мочевой системы не лечить, то почка может… сморщиться.
Сморщивание почки
Вторичное сморщивание почки (нефросклероз) — опасное состояние, характеризующееся исчезновением нормальной ткани почки, что приводит к недостаточности ее функции (почечная недостаточность) и артериальной гипертензии.
Провоцирующими факторами являются позднее начало антибактериальной терапии при пиелонефрите (позже 48 часов от повышения температуры), повторные инфекции мочевой системы, наличие выраженного пузырно-мочеточникового рефлюкса — состояния, при котором моча забрасывается вверх из мочевого пузыря в лоханки почки.
Лечение вторично сморщенной почки можно выполнить единственным способом — хирургическим вмешательством. Проще говоря, почку удаляют. Так что инфекции мочевой системы — явно не тот случай, когда все можно пустить на самотек, понадеявшись на авось. И как раз здесь имеет смысл пропить курс антибиотиков в отличие от доморощенной терапии гриппа и простуды.
Что касается моего пациента Толика, то на его лечении я настоял, в итоге мальчишка полностью поправился. Я посоветовал маме лучше следить за гигиеной малыша, и с тех пор мочевых инфекций у Толика не возникало.
Михаил Никольский
Фото istockphoto.com
Острый пиелонефрит у детей — симптомы болезни, профилактика и лечение Острого пиелонефрита у детей, причины заболевания и его диагностика на EUROLAB
К факторам риска развития рассматриваемого детского заболевания относят:
- патологии беременности у матери
- аномалии мочевыводящих путей
- частую заболеваемость ОРВИ
- нарушения обмена веществ
- неудовлетворительные социальные условия
- очаги инфекции в организме ребенка
- гинекологические болезни (у девочек)
Острый пиелонефрит у детей возникает при активности кишечной палочки. В почки инфекция может попасть через мочеточники или вместе с кровью, которая прошла через очаги инфекции где-то в других органах. К очагам инфекции относят:
Острый пиелонефрит может быть первичным и вторичным. Вторичный появляется в течение других заболеваний мочевыводящих путей, например, сужений мочеточников или мочекаменной болезни.
При урогенном пути микробы распространяются против тока мочи. Для кишечной палочки этот путь самый простой. При длительном существовании цистита и повышении внутрипузырного давления может наступать расслабление пузырно-мочеточникового сфинктера, благодаря чему микроорганизмы проникают с мочой ретроградно из пузыря в мочеточники и лоханку. Также существует лимфогенный путь.
Морфологическая картина при гематогенных и урогенных (или нисходящих и восходящих) пиелонефритах аналогична. Происходит неспецифическое бактериальное воспалительное заболевание лоханок и интертубулярного интерстиция почек. У больных острым пиелонефритом детей в моче находят микробы:
- энтерококк
- кишечную палочку
- золотистый стафилококк
- вульгарный протей
- белый стафилококк и др.
Но самое негативное влияние при данном диагнозе оказывают кишечная палочка и энтерококк. Проникновения их в лоханку еще не гарантирует, что ребенок заболеет. Всё зависит также от реактивности организма и вирулентности микробов. В отношении возникновения инфекционного процесса в лоханках и почках может иметь значение и нарушение нервной регуляции функции мочевого тракта и метаболического расстройства (сахарный диабет) у ребенка.
Симптомы острого пиелонефрита у детей – это общие признаки, какие бывают при инфекционных болезнях, а также местные почечные симптомы. При вторичном пиелонефрите почечные симптомы выражены достаточно четко по причине задержки мочи. Первичный пиелонефрит у детей отличается доминированием симптомов интоксикации, при этом ярко выраженных признаков поражения почек нет. Чаще всего инфекция поражает только одну почку, и только в 3% случаев у детей диагностируют двухсторонний острый пиелонефрит.
Воспалительные процессы у детей протекают, как правило, более открыто и ярко, чем у пациентов более старшего возраста. Развитие болезни быстрое, повышается температура, появляется озноб. Также типичны такие симптомы:
— тошнота
— рвота
— потение
— понос
— обезвоживание
— напряжение затылочных мышц у грудничков
Ощупывание и легкое постукивание в области пояса с пораженной стороны вызывает у ребенка боль. Постепенно при отсутствии лечения появляются боли в пояснице. При мочеиспускании дети часто проявляют беспокойство – даже если малыши не говорят о боли при походе в туалет, беспокойство дает родителям повод задуматься. Моча становится мутнее, чем обычно.
У детей раннего возраста для диагностики острого пиелонефрита нужно выявить лейкоцитурию и бактериурию. У детей от 3 месяцев используют скрининг-тесты. Диагностические признаки рассматриваемой болезни: повышение СОЭ, повышение СРБ, повышение ПКТ в сыворотке, высокая температура.
При подозрении на инфекции мочевыводящей системы у детей от 0 до 3 месяцев проводят микроскопию мочи и отправляют мочу на бактериологическое исследование. По результатам микроскопии мочи проводят антибактериальную терапию. У детей от 3 месяцев до 3 лет ищут типичную картину инфекций мочевыводящих путей: дизурию, повышенную температуру, боль и т.д. Также проводят микроскопию и посев мочи, в это время, пока нет результатов анализов, проводят антибактериальную терапию.
План обследования больного ребенка при подозрении на острый пиелонефрит
- Физикальный осмотр
- Биохимический анализ мочи
- Измерение артериального давления
- Кал на дисбактериоз
- Исследование иммунного статуса
- Посев мочи на флору и чувствительность к антибиотикам
- Общий анализ мочи
- Определение СРБ в сыворотке крови
- Клинический анализ крови
- Биохимический анализ крови
- Анализы мочи на урогенитальную инфекцию и т.д.
По показаниям применяют дополнительные методы. Обязательна консультация уролога и гинеколога, а по показаниям – ряда специалистов, которые будут указаны ниже. Применяют также визуализирующие методы диагностики, к которым относят ультразвуковую диагностику почек и мочевого пузыря, цистоуретерографию.
Лечение должно быть комплексным, основные задачи:
- ликвидация микробно-воспалительного процесса в почечной ткани,
- восстановление функционального состояния почек, уродинамики,
- ликвидация иммунных нарушений
Когда активность микробно-воспалительного процесса выражена, ребенок должен соблюдать постельный или полупостельный режим. Со второй недели болезни режим можно расширить, позволяя ребенку чаще вставать. Диета индивидуальна, зависит от многих факторов, например, функционального состояния почек. При остром пиелонефрите у детей чаще всего ограничивают в рационе больного продукты с высоким содержанием белка и экстрактивных веществ. Ограничивают потребление продуктов с избытком натрия.
На период от 7 до 10 суток назначают молочно-растительное питание, белок из расечта 1,5–2,0/кг, соль – до 2–3 г в день. При отсутствии обструкции мочевой системы рекомендуется достаточное питье, ребенку можно некрепко заваренный чай, соки, компоты. Врачи рекомендуют давать больному слабощелочные минеральные воды, курс 20 дней.
Независимо от возраста, ребенок должен писать каждые 2-3 часа. Особое внимание уделяют чистоте наружных половых органов больного. ЛФК малышу проводят лежа или сидя, выбор зависит от состояния ребенка. При отсутствии клинического и лабораторного эффекта (виден по анализу мочи) через три дня терапии, которая была назначена до результатов анализов, делают ее коррекцию, учитывая полученную информацию о возбудителе.
При легком течении болезни врачи назначают антибиотики перорально. Для детей выбираю лекарства в виде сиропов, суспензий, которые не только вкусные (что облегчает прием), но и хорошо всасываются из ЖКТ. При тяжелом и среднетяжелом течении врачи назначают антибиотики парентерально. При выборе препарата предпочтение следует отдавать бактерицидным антибиотикам. Потенцируют действие антибиотиков лизоцим, препараты рекомбинантного интерферона (виферон), фитотерапия.
Детям с тяжелым течением острого пиелонефрита назначают комбинированную антибактериальную терапию или введение препаратов второго ряда. Если ребенку приписывают два лекарства, учитывают механизм действия, фармакодинамические и фармакокинетические особенности препаратов.
Если пиелонефрит максимально активен и есть синдром эндогенной интоксикации, показана инфузионно-корригирующая терапия. При остром пиелонефрите терапия антиоксидантами не проводится. По мере стихания микробно-воспалительного процесса в почечной ткани, через 3—5 дней от начала антибактериальной терапии назначаются антиоксиданты сроком 3—4 недели.
Для улучшения почечного кровотока врачи могут назначить эуфиллин, курсы магнитотерапии. Ребенку может понадобиться иммунокорригирующая терапия, например, при затяжном течении пиелонефрита в послеоперационном периоде или детям раннего возраста, имеющим возрастную дисфункцию иммунитета. Иммуномодулирующая терапия назначается, когда микробно-воспалительный процесс затихает. Используют препараты рекомбинантного интерферона: виферон, реаферон.
Виферон вводят больному ребенку ректально в зависимости от возраста: детям до 7 лет вводится виферон-1 (150 МЕ) по 1 свече 2 в день курсом 7—10 дней, потом прерывистыми курсами 2—3 раза в нед курсом 4—6 недель. Детям от 7 лет врач приписывает виферон-2 (500 МЕ). Такое же курсовое лечение проводится у грудничков.
Реаферон при остром пиелонефрите у детей вводят внутримышечно 2 раза в сутки, максимально по 2 млн. МЕ. Курс 5-7 дней. Иммунокоррекцию могут проводить лизоцимом, который применяют перорально из расчета 5 мг/кг массы тела в сутки. Максимально в сутки – 100-200 мг. Курс 10-20 дней. Или же колют внутримышечно из расчета 2—5 мг/кг массы.
Врачи назначают маленьким пациентам также ликопид, его можно давать даже новорожденным. Дают по 1 таблетке (1мг) 1 раз в день в течение 10 дней. Для детей от 14 лет – таблетки по 10 мг. Одна таблетка дается 1 раз в день, курс 10 суток. Ликопид может спровоцировать повышение температуры в пределах 37,1—37,5°С на короткий срок. В некоторых случаев иммунокоррекция проводится с помощью иммунала. Его дают ребенку назначается внутрь 3 раза в день в течение 4 недель (детям от 1 до 6 лет по 15—30 капель, старше 7 лет — по 30—45 капель на один прием).
Если при повторных исследованиях из мочи и кала высевают однотипный возбудитель, то для лечения назначается прием бактериофагов внутрь. В периоде ремиссии применяют фитотерапию – травы с антисептическим, противовоспалительным, регенерирующим (восстанавливающим) действием.
При обструктивном пиелонефрите в процессе лечения принимает участие детский уролог или же детский хирург. Рассматривают необходимость оперативного лечения, катетеризации мочевого пузыря больного ребенка и т.д. При выраженной обструкции не применяют аминогликозиды. При выявлении артериальной гипертензии решается вопрос о назначении гипотензивных препаратов.
Пиелонефрит может развиваться на фоне нарушения обмена веществ. Успешность лечения заболевания в таком случае зависит от того, насколько своевременно был скорректирован режим питания, назначен соответствующий питьевой режим, а также, применяются ли средства, нормализующие обменные процессы в организме. При оксалурии (избыточном выделении с мочой солей щавелевой кислоты) показан прием витаминов А, В6, Е. Лечение длится от 15 до 30 дней. Кроме того, ежеквартально курсы лечения повторяются.
Возможно применение 2%-ного раствора ксидифона, доза которого рассчитывается как 3 мг/кг массы в день (в зависимости от возраста – столовая, десертная или чайная ложка). Курс лечения не менее 3-4 недель. Но следует учитывать, что ксидифон не назначается при гиперкальциемии (повышении концентрации кальция в сыворотке или плазме крови свыше 2,5 ммоль/л.). Препарат может приниматься совместно с витамином Е.
При гипероксалурии назначается окись магния, применяемая из расчета 50-100-200 мг/сутки (в зависимости от возраста) 1 раз в день в течение 2-3 недель курсами, которые повторяются 3-4 раза в год. Полезны настой семени льна, отвар овса курсами не менее 1 месяца (по 4 курса в год). В случае вторичного пиелонефрита на фоне гиперуратурии (в зависимости от степени выраженности уратурии – количества выделения с мочой мочевой кислоты и ее солей) больному назначается витамин В6 (10-60 мг в сутки в первой половине дня), длительность приема – 3-4 недели.
Показан оротат калия, который обладает урикозурическим действием (снижает содержание уратов в организме больного). Препарат назначается по 0,3-0,5 г 2-3 раза в день курсом лечения 2-4 недели. Кроме того, принимаются антиоксиданты (витамины А, Е, С), солуран, уролесан, блемарен, уралит, магурлит.
Лечение пиелонефрита одной почки проводится по общепринятой методике. Но в таком случае учитывается нефротоксичность (отравляющий эффект, который проявляется поражением почек) антибактериальных препаратов. Нужно избегать применения цефалоспоринов первого поколения, аминогликозидов, монобактамов, карбапенемов. В случае назначения антибактериальных средств необходимо учитывать состояние почек пациента, а если снижены функции органов, использовать средние дозы препаратов. Если же развивается артериальная гипертензия, назначаются препараты для снижения АД (артериального давления).
При развитии почечной недостаточности лечение проводится в диализном центре. Вакцинация детей, страдающих пиелонефритом, проводится только после достижения ремиссии. При этом обязательно осуществляется предварительный лабораторный контроль анализов мочи и крови, чтобы уточнить активность процесса и функциональное состояние почек. Вакцинация подчинена индивидуальному графику больного.
Показания к назначению санаторно-курортного лечения больных пиелонефритом следующие:
1. Первичный пиелонефрит в период ремиссии в случае, когда не нарушены функции почек и отсутствует артериальная гипертензия.
2. Период стихания острого пиелонефрита (не менее чем через 3 месяца от начала активизации болезни).
3. Вторичный пиелонефрит в период ремиссии без артериальной гипертензии и нарушения функции почек.
Как видно из вышесказанного, механизмы развития патологических процессов, которые лежат в основе пиелонефрита у детей, многогранны и сложны. Есть высокий риск перехода заболевания в хроническую форму. Это может быть связано с особенностями макро- и микроорганизмов и требует своевременного выявления воспалительного процесса в мочевых путях и почечной ткани. В последствии необходимо применение очень интенсивного антибактериального лечения.
Кроме того, показан целый комплекс терапевтических мероприятий, направленных на восстановление гемо- и уродинамики, метаболических нарушений, нормализацию функционального состояния почек, стимуляцию регенераторных процессов, а также на уменьшение склеротических изменений в интерстиции почек.
Длительную антимикробную профилактику острого пиелонефрита у детей проводят, если на протяжении года было 3 и больше рецидива (повтора) болезни. Также показаниями являются тяжелая нейрогенная дисфункция мочевого пузыря, аномалии ОМС и пр. Применяют такие препараты как фурагин, фурамаг в 1/3-¼ суточной дозы (1-2 мг/кг) на ночь, курс профилактики от 1 до 12 месяцев по назначению врача.
Если между рецидивами проходит от 3 недель до 3 месяцев, то длительность терапии в среднем 6 месяцев. Если между рецидивами прошло меньше, чем 3 недели, то курс профилактики – год. Фитотерапия не может быть самостоятельным профилактическим средством, это только часть комплексных мер. Сборы составляют максимум из 2-3 компонентов, для грудничков рекомендованы моносборы (из одной травы). Учитывается индивидуальная непереносимость, если она выявлена у ребенка.
Фитотерапия для профилактики острого пиелонефрита у детей показана курсами длительностью 2-3 недели, перерыв 1-2 недели. сборы чередуют. выбранные травы должны оказывать такие действия:
- противовоспалительное
- мочегонное
- антисептическое
Врачи могут назначить для профилактики препарат Канефрон®H. Дозировка такая (может быть иной по решению лечащего врача):
- до 1 года – 15 капель 3 раза в день
- 1-5 лет – 20 кап 3 раза в день
- детям школьного возраста – 25 кап 3 раза в день или 1 драже 3 раза в день
В качестве профилактики врачи могут назначить ребенку:
- клюкву (сок или экстракт)
- Монурель (экстракт клюквы)
- пробиотики (Аципол, Линекс и др.)
- витамины А, Е, В6,
- бета-каротин
- бактериальные лизаты (уро-ваксом, солкоуровак)
- ликопид (при ремиссии)
Диспансерное наблюдение
За детьми, которые излечились от острого пиелонефрита, осуществляют диспансерное наблюдение на протяжении 5 лет, если болезнь была однократной. Если были рецидивы, то ребенка наблюдают до 18 лет, делают ежегодное обследование.
Пиелонефрит причины возникновения у детей
Пиелонефрит – воспалительный процесс в почках и почечной лоханке – наиболее часто встречающееся заболевание среди детей, уступающее по частоте лишь воспалительным заболеваниям верхних дыхательных путей. Широкая распространенность заболеваемости среди детей раннего детского возраста, переход в хроническую форму и возможность появления необратимых последствий дают возможность считать данную болезнь очень серьезной патологией, требующей тщательного подхода к лечению, как со стороны врача, так и со стороны родителей.
Осведомлен – значит, вооружен! Вовремя заподозрить заболевание – уже половина успеха к выздоровлению!
Пиелонефрит у детей, как и любое воспалительное заболевание, вызывают микроорганизмы (бактерии), которые различными путями попадают в почку и начинают активно размножаться. Согласно этиологии и патогенезу пиелонефрита, в подавляющем большинстве случаев болезнь вызвана кишечной палочкой, которая заносится в почку с током крови из очага хронической инфекции, роль которого чаще всего играют кариозные зубы, хронический тонзиллит (ангина) и отит (воспаление уха). В более редких случаях инфекция попадает из мочевого пузыря или наружных половых органов. Именно этим обусловлен тот факт, что девочки, ввиду короткого мочеиспускательного канала, болеют пиелонефритом и циститом в 3 раза чаще, нежели мальчики.
Однако в нормальных условиях организм ребенка в состоянии справиться с микроорганизмами. Главной причиной развития воспаления считается снижение иммунитета, когда защитные силы организма не в состоянии бороться с инфекцией.
Существует множество причин, ведущих к снижению иммунитета, основные из которых:
- Осложнения во время беременности и родов
- Непродолжительное грудное вскармливание, раннее введение прикорма
- Недостаток витаминов
- Хронические воспалительные заболевания дыхательных путей и ЛОР-органов
- Наследственная предрасположенность
Существуют так называемые критические периоды развития ребенка, когда организм наиболее уязвим к воздействию инфекционных агентов:
- От рождения до 2 лет
- От 4-5 до 7 лет
- Подростковый период
Исходя из причин, вызвавших заболевание, пиелонефрит подразделяют на первичный и вторичный. Первичный пиелонефрит развивается у практически здорового ребенка на фоне полного благополучия, вторичный, в свою очередь, возникает при врожденных анатомических аномалиях почек, мочевого пузыря и мочеиспускательного канала, когда застой мочи дает предпосылки активному размножению бактерий.
Выделяют две формы пиелонефрита: острый и хронический. Острый пиелонефрит у детей протекает более бурно с явлениями тяжелой интоксикации, но при правильном лечении чаще всего заканчивается полным выздоровлением. В ряде случаев острая форма может перейти в хроническую, которая характеризуется периодическими обострениями, протекает очень длительно (вплоть до старости) и приводит к необратимым осложнениям.
Особенность пиелонефрита у детей такова, что в зависимости от возраста симптомы болезни проявляются по-разному. Признаки пиелонефрита у ребенка заподозрить не трудно, обычно болезнь протекает с характерными проявлениями, исключение лишь составляют дети младшего возраста.
Пиелонефрит у детей до года обычно имеет следующие симптомы:
- Повышение температуры до 39-40 без признаков воспаления дыхательных путей
- Беспокойство и нарушение сна
- Снижение аппетита
Повышение температуры до высоких цифр без каких-либо на то причин должно сразу насторожить как родителей, так и врача на наличие у ребенка пиелонефрита. Температура при пиелонефрите плохо поддается лечению жаропонижающими препаратами и способна несколько дней держаться на высоких цифрах.
У детей до 5 лет наряду с высокой температурой появляется боль в животе без определенной локализации, тошнота, иногда рвота. Ребенок беспокойный, не может четко указать место, где болит.
Типичные симптомы со стороны органов мочевыделительной системы появляются лишь после 5-6 летнего возраста, когда ребенка начинают беспокоить ноющая боль в поясничной и надлобковой области и боль при мочеиспускании.
Таким образом, «типичный» комплекс симптомов острого пиелонефрита у детей старше 5 лет включает следующее:
- Острое повышение температуры тела до 39-40С. Важно помнить, что отличительной чертой воспаления почек от простудных заболеваний считается отсутствие воспаления дыхательных путей (насморка, кашля, першения и боли в горле, боли в ухе). Температура поднимается на фоне полного здоровья сразу до высоких показателей.
- Симптомы общей интоксикации – ребенок становится вялым, капризным, отказывается от пищи. Приступы озноба сменяются приступами жара. Нередко на фоне температуры появляется головная боль.
- Симптомы со стороны мочевыделительной системы – как правило, на второй день после повышения температуры появляется постоянная ноющая боль в поясничной области (чаще все с одной стороны), боль в надлобковой области, болезненность при мочеиспускании. При сопутствующем цистите позывы к мочеиспусканию становятся частыми до 20 и более раз в день.
- Моча при пиелонефрите у ребенка визуально темная, мутная, пенистая, иногда с красноватым оттенком (обусловлено наличием в ней крови).
Не смотря на тяжелое течение острого пиелонефрита, при своевременном обращении за медицинской помощью и правильном лечении заболевание имеет благоприятный исход. Однако часто острая форма переходит в хроническую.
Хроническим считают пиелонефрит, протекающий более 1 года и имеющий 2 и более эпизодов обострения за данный период. Эта форма представляет собой чередование периодически повторяющихся обострений (особенно в весеннее-осенний период) и бессимптомных периодов. Проявления хронической формы такие же, как и при острой, только чаще всего менее выраженные. Течение хронического пиелонефрита медленное и длительное. При частых обострениях, неправильном лечении и отсутствии профилактики заболевание может привести к такому серьезному осложнению, как почечная недостаточность.
Опытному врачу поставить диагноз «Пиелонефрит» не трудно, особенно если в истории болезни уже были эпизоды заболевания. Как правило, диагностика пиелонефрита у детей обязательно включает в себя общий анализ мочи, общий анализ крови, посев мочи на микрофлору и УЗИ почек. При наличии в моче бактерий и лейкоцитов, и при соответствующей ультразвуковой картине врач уже может поставить соответствующий диагноз.
Видеолекция. Пиелонефрит у детей. «Медицинский вестник»:
Важно понимать, что лечение любого заболевания, особенно такого серьезного, как пиелонефрит, не ограничивается лишь лекарственными препаратами. Лечение – широкий комплекс мер, направленных не только на устранение причины заболевания, но на профилактику последующих рецидивов (обострений).
Лечение любых воспалительных заболеваний почек комплексное состоит из следующих составляющих:
- Режим
- Диета
- Медикаментозная терапия
- Физиотерапия и лечебная физкультура
Всегда четко нужно соблюдать все рекомендации врача для скорейшего выздоровления и профилактике рецидивов.
В период выраженных проявлений заболевания рекомендован постельный или полупостельный режим. Об учебе, прогулках и, тем более, спортивных тренировках нужно на время забыть. На второй неделе заболевания, когда температура значительно спадает и проходит боль в пояснице, режим можно расширять, однако будет намного лучше, если весь период болезни ребенок проведет дома.
Диета при пиелонефрите у детей также, как и у взрослых – неотъемлемый атрибут успешного выздоровления. Из рациона ребенка обязательно следует исключить острую, соленую, жареную пищу, ограничить продукты с высоким содержанием белка. На 7-10 день течения острой формы необходимо перейти на молочнокислую диету с неполным ограничением соли и белка. Также рекомендовано обильное питье (компоты, морсы, некрепкий чай), а при хроническом пиелонефрите (в периоды ремиссии) обязательное питье слабощелочных минеральных вод.
Пиелонефрит у ребенка. Симптомы и лечение. Антибиотики, диета, народные средства
Воспалительный процесс в почках, возникающий по причине проникновения инфекции в организм ребенка, может привести к поражению канальцев чашечно-лоханочной области органа и его мягких тканей. Известно множество причин, по которым может возникнуть пиелонефрит у ребенка.
Для того чтобы не пропустить начальную фазу заболевания и первые симптомы родители должны быть внимательными по отношению к ребенку. Не следует игнорировать жалобы на ухудшение самочувствия.
Содержание записи:
Причины пиелонефрита у детей
Выделяют 2 основные категории причин, которые могут привести к развитию патологии:
- Прямое проникновение инфекции в организм. Патогенные микроорганизмы могут попасть восходящим путем, который подразумевает проникновение бактерий через мочевыделительную систему. В связи с особенностями строения у девочек риск возникновения пиелонефрита гораздо выше: уретра слабо защищена и не может активно противостоять попаданию инфекции. Патогенные грибы, кишечная палочка, клебсиелла, стафилококк – это основные возбудители, которые при попадании в организм способны распространяться по мочевыделительной системе. В остальных случаях бактерии вызывают патологию при распространении по организму через кровь или лимфу или являются следствием ангины, отита, тонзиллита и прочих заболеваний.
- Сбой в работе почек. При анатомических особенностях строения органов основные функции (фильтрация, очистка организма от токсинов и их выведение) выполняются с нарушениями. Задержка вредных продуктов метаболизма приводит к поражению почек и вызывает пиелонефрит.

При хроническом процессе могут встречаться несколько колоний микробов, которые одновременно размножаются и распространяют инфекцию по организму.
Факторы, предрасполагающие к развитию пиелонефрита
Заболевание может быть спровоцировано некоторыми факторами, под влиянием которых на организм риск возникновения пиелонефрита возрастает:
- Снижение иммунитета, нехватка витаминов.
- Переохлаждение в области поясницы.
- Частые эпизоды вирусных или инфекционных заболеваний.
- Травмы в поясничном отделе.
- Патологические процессы при беременности у женщины, внутриутробные инфекции.
- Наследственный фактор.
- Неправильное питание.
- Аномалии в строении почек.
- Несоблюдение личной гигиены.
- Воспалительные процессы в области наружных половых органов, заднего прохода или промежности.
- Кишечные инфекции.
Особенностью мочевыделительных путей является то, что они не могут оставаться стерильными и сообщаются с внешней средой. При нормальном уровне общего иммунитета инфекция не распространяется выше благодаря устойчивости защитных механизмов организма ребенка. Однако при возникновении благоприятных условий для размножения бактерий инфекция активно проникает вглубь организма.
Классификация пиелонефрита
Поражение почек может иметь несколько видов и форм, в зависимости от степени развития заболевания.

Для удобства постановки диагноза создан специальный классификатор:
| Течение заболевания |
|
| В зависимости от факторов появления |
|
| Период заболевания |
|
| По степени нарушения |
|
При первичной форме поражение органа вызвано проникновением инфекции, причиной развития вторичного пиелонефрита является аномалии в строении органа и задержка мочи. Пиелонефрит у ребенка, симптомы которого могут отличаться в зависимости от возраста, в острой стадии проявляется в ярко выраженных признаках.
В течение примерно двух месяцев заболевание может быть полностью излечено.
На острой стадии заболевания в зависимости от характера течения выделяют одно- или двустороннее поражение, гнойный, серозный пиелонефрит. Хроническая стадия длится от 6 месяцев и более, рецидивы могут возникать несколько раз и лечение такой формы будет длительным.
Симптомы острого пиелонефрита у детей
Широкий диапазон симптомов часто позволяет спутать пиелонефрит с другими схожими заболеваниями. Признаки заболевания могут отличаться в зависимости от возраста ребенка.
В возрасте ребенка до 1 года клинические проявления выражаются в общей интоксикации:
- Повышение температуры тела до высоких показателей.
- Тошнота, рвота, срыгивания.
- Отказ от приема еды.
- Серость кожных покровов.
- Расстройство кишечника.
- Плач, которым ребенок выражает трудность и болезненность процесса мочеиспускания.
- Увеличение селезенки и печени в размерах.
 На схеме перечислены симптомы пиелонефрита у ребенка.
На схеме перечислены симптомы пиелонефрита у ребенка.В более старшем возрасте отмечаются следующие симптомы:
- Помутнение мочи.
- Появление отечности.
- Частые позывы к мочеиспусканию.
- Боли в области поясницы.
- Слабость, головные боли.
- Высокая температура.
С возрастом ребенок может объяснить неприятные симптомы, что значительно поможет врачу при установлении причин ухудшения самочувствия.
Симптомы хронического пиелонефрита у ребенка
Хроническая форма заболевания может протекать скрыто или с возникновением рецидивов с определенной частотой.
Симптомы могут нарастать, а затем постепенно уменьшаться:
- Высокая температура, которая появляется и пропадает без видимых причин.
- Болезненность в поясничном отделе и животе, характер и степень которой постоянно меняется.
- Частые позывы к мочеиспусканию, во время которого ребенок чувствует дискомфорт.
- Изменения в поведении: нехватка жизненных сил, утомляемость, сонливость, бледность, появление синяков под глазами или возникновение синюшного оттенка в зоне носогубного треугольника.
- Помутнение мочи, возникновение гнойных вкраплений в жидкости.
При скрытой форме заболевания симптомы могут отсутствовать, что затрудняет постановку правильного диагноза.
Диагностика пиелонефрита
Острые симптомы заболевания являются обязательным показанием к посещению врача.

Процесс обследования комплексный и позволяет оценить все возможные результаты анализов, которые могут подтвердить диагноз:
- Обследование анализа мочи. При обращении с жалобами на высокую температуру без симптомов ОРВИ врач должен выписать направление на сдачу анализа мочи. При пиелонефрите в моче будет повышен уровень лейкоцитов, бактерий, уровень белка не более 1 г/л, единичные эритроциты. Также могут быть обнаружены примеси гноя.
- Накопительные пробы.
- Бактериологический посев на определение чувствительности к антибиотикам.
- Исследование анализа крови, в которой будет заметны признаки наличия инфекции: повышения уровня СОЭ, увеличения лейкоцитов, снижение гемоглобина.
- Анализ крови на биохимию. В ходе обследования определяется уровень белка и белковых фракций.
- Пробы Зимницкого на выявление функциональности почек.
- УЗИ органов мочевыводящей системы для выявления изменений или анатомических аномалий.
- Допплерография почечного кровотока.
При наличии сомнений ребенок может быть направлен на другие обследования и дополнительные тесты.
Лечение пиелонефрита
В зависимости от формы и течения заболевания для ребенка будет подобрано индивидуальное лечение, основанное на комплексном подходе. Лечебная терапия будет направлена на устранение сопутствующих симптомов, а также подавление инфекционного процесса. Для устранения возбудителя заболевания используются антибиотики.
В осложненных случаях может понадобиться госпитализация.
Пиелонефрит у ребенка, симптомы которого указаны ранее, требует обеспечения постельного режима во время лечения и тщательного отношения к вопросу составления меню на каждый день. Дополнительными методами могут стать методы нетрадиционной медицины и физиопроцедуры.
Препараты
Без применения лекарственных препаратов лечение пиелонефрита невозможно.

После подтверждения предполагаемого диагноза врач назначит препараты для снижения степени выраженности общих симптомов:
- Для снижения высоких показателей температуры: Ибупрофен, Парацетамол.
- Препараты противовоспалительного действия: Вольтарен, Ортофен.
- Средства для снятия боли и спазмов: Но-шпа.
- Уросептики (Канефрон Н) – препараты, необходимые для снятия заражения в мочевыводящих путях. Они способны остановить размножение патогенной микрофлоры на местном уровне и выполняют защитные функции.
- Витаминные комплексы для повышения защитных сил организма.
Прием антибиотиков является главным методом борьбы с заболеванием. Назначение конкретного препарата врач должен проводить после получения результатов обследования на определение чувствительности к конкретным группам препаратов, а также после определения возбудителя – бактерии.
В начале лечения могут быть назначены антибиотики широкого спектра действия, после чего их следует заменить на узконаправленные препараты: пенициллины, цефалоспорины. Общий курс антибактериальной терапии составляет 4 недели, а замена препарата производится каждые 6-10 дней.
Народные средства
Использование средств нетрадиционной медицины будет направлено на повышение иммунитета ребенка, снятия воспаления и повышение частоты опорожнения мочевого пузыря:
- В качестве хорошего мочегонного средства можно ввести в рацион арбуз.
- 3 ч.л. листьев брусники заливают 1 стаканом горячей воды и варят на слабом огне в течение 10-15 мин. После этого отвар процеживают и принимают в течение дня.
- 2 ч.л. плодов петрушки измельчают и заливают двумя стаканами очищенной воды. После настаивания в течение суток настой принимают 3 раза в день по 2-3 ст.л.

Заметно снизить проявление болезни позволит чай из осиновой коры. Для этого необходимо взять 2 ст.л. сырья и залить их 1 стаканом воды. Проварив кору в течение 7-10 мин. и дав остыть отвару, следует принимать средство по 50 мл трижды в день.
Перед использованием любого метода следует заранее проконсультироваться с врачом, который аргументированно вынесет решение о возможности дополнительного использования народных средств.
Физиопроцедуры
Основной целью физиотерапии является активизация процесса оттока застоявшейся мочи, санирование всех инфекционных очагов, подавление воспалительных процессов и увеличение защитной реакции организма ребенка.
В зависимости от формы заболевания и степени развития патологического процесса могут быть порекомендованы следующие методики:
- Согревающие компрессы.
- Парафиновые компрессы.
- Воздействие высокочастотным электрическим током на область поясницы.
- Прием теплых ванн.
- Использование лечебной грязи.
- Хлоридно-натриевые ванны.
Весь комплекс процедур позволит устранить болевые ощущения, а также увеличит объем выводимой организмом ребенка мочи. Такие процедуры можно проводить в периоды стихания активной фазы воспалительного процесса. Перед проведением физиотерапии следует убедиться в отсутствии повышенной температуры тела и тяжелого общего самочувствия.
Лечебные мероприятия при остром пиелонефрите у детей
Пиелонефрит у ребенка, симптомы которого на острой фазе заболевания особенно явно выражены, практически всегда сопровождается жалобами на боли в области поясницы и высокой температурой. Ребенок может быть госпитализирован.

Лечение будет основываться на комплексном подходе:
- Обеспечение постельного режима.
- Прием антибактериальных средств.
- Прием препаратов для снижения симптомов.
- Поддержание диеты для уменьшения нагрузки на почки.
Длительность лечения составляет примерно 4 недели, после чего ребенок может быть выписан. После выписки рекомендуется стать на учет к педиатру для наблюдения состояния. После отсутствия рецидивов в течение длительного периода ребенок может быть снят с учета.
Лечение детей с хроническим пиелонефритом
Для подавления микробно-воспалительного процесса обязательно проводится терапия антибиотиками. В отличие от острого пиелонефрита при хронической форме длительность лечения может корректироваться: в период активного воспалительного процесса препараты принимают в течение 1-3 недель, в периоды неактивной фазы – поддерживающие курсы проводятся с интервалами 3-4 недели.
Очень важно придерживаться диеты длительное время.
Диетотерапия. Правила и принципы
В около 30% случаев острая форма заболевания переходит в хроническую. Для того чтобы этого избежать следует выполнять рекомендации врача не только относительно приема лекарственных препаратов, но и рекомендаций по питанию.
Основные принципы, которые следует соблюдать:
- Порции должны быть небольшими.
- Питание должно быть дробным, по 4-5 приемов в день.
- Блюда не должны быть жирными. Рекомендуется готовить продукты на пару или в духовке, варить.
- Разрешенную норму жиров рекомендуется добавлять к уже готовым блюдам.
- В период диеты стоит отдавать предпочтение воде, компотам, несладким натуральным сокам. Газированные напитки необходимо полностью исключить.

Пиелонефрит у ребенка, также как у взрослого, является основанием для полного отказа от копченой, острой или слишком соленой пищи. Поддержание диеты позволяет ускорить процесс восстановления функций почек, снижения степени выраженности симптомов и выведения продуктов метаболизма.
Необходимость внесения изменений в привычный рацион питания объясняется потребностью в снижении нагрузки на орган и повышения эффективности проводимого лечения. Также это позволит смягчить общую клиническую картину и предотвратить возможные повторные рецидивы заболевания.
Разрешенные продукты
К продуктам, которые можно употреблять во время диеты при лечении заболевания относятся:
- Овощные супы.
- Сливочное и растительное масло.
- Фрукты и ягоды, а также компоты на их основе (арбуз, тыква, клюква, яблоки, смородина).
- Овощи: картофель, цветная капуста, помидоры, огурцы, свекла, кабачки, морковь.
- Не более 70г сахара в день.
- Сладкий чай некрепкий.
- Макароны.
- Крупы.
- Нежирные сорта мяса и рыбы.
- Молочная и кисломолочная продукция.
- Пшеничный хлеб.
- Яйца.
При нарушении кислотно-щелочного баланса может возникнуть недостаток витамина К. Для восполнения дефицита рекомендуется употреблять курагу, изюм, миндаль, грецкие орехи, бананы, персики, абрикосы.
Такой рацион позволит получать все необходимые витамины и минералы, необходимые для поддержания здорового иммунитета. Из сладостей допускается употребление в небольшом количестве мармелада и пастилы.
Запрещенные продукты
Пиелонефрит у ребенка, симптомы которого могут быть схожи с другими заболеваниями, может подтвердить врач только после полного обследования. На основании результатов для ребенка будет подобрана диета, согласно которой следует отказаться на время лечения от продуктов, которые могут оказывать раздражающее действие на почки.

К таким относятся:
- Какао, крепкий чай.
- Бобовые.
- Жирные бульоны из мяса и рыбы.
- Грибы и грибные бульоны.
- Соусы с добавлением вредных компонентов.
- Газированные напитки.
- Специи и приправы.
- Соленые сыры.
- Копчености.
- Полуфабрикаты, еда из фаст-фуда.
- Шоколад и другие сладости.
- Консервированная продукция.
- Редька, лук, редиска, щавель.
В первые дни питания необходимо составлять рацион, основанный преимущественно на овощах и фруктах. После улучшения самочувствия можно постепенно расширять рацион, начиная с употребления каш на молоке. От жареных блюд на период лечения рекомендуется полностью отказаться. Даже небольшое количество запрещенных к употреблению продуктов может стать причиной острого болезненного приступа.
Питьевой режим
При остро выраженных симптомах рекомендуется значительно увеличивать количество потребляемой жидкости. Кроме воды следует предлагать ребенку компоты из сухофруктов, овощные и несладкие фруктовые соки, некрепкий чай.
Моча не будет застаиваться в организме ребенка, что положительно скажется на общем процессе выздоровления. Рекомендуется ежедневно употреблять около 1,5-2 л жидкости в сутки.
Прогноз заболевания
Если своевременно обнаружить патологический процесс в почках и приступить к его лечению, то в большинстве случаев после адекватного лечения никаких осложнений не возникает.

При игнорировании явных признаков заболевания, неправильно подобранном лечении или несоблюдении рекомендаций врача возможны негативные последствия:
- Развитие гнойного процесса.
- Почечная недостаточность.
- Заражение крови.
- Почечная кома.
- Рахит.
- Пневмония.
- Дисбактериоз кишечника.
- Гипертония.
- Сильная интоксикация организма ребенка.
После перенесенного заболевания риск возникновения рецидивов остается. Именно поэтому очень важно находиться на учете у педиатра и периодически посещать детского нефролога для консультации и отслеживания возможных отклонений в работе почек.
Для того чтобы избежать пиелонефрита у ребенка следует по возможности выполнять профилактические меры, основной принцип которых – поддержание защитных функций организма на высоком уровне. Обращая внимание на жалобы ребенка и появившиеся неблагоприятные симптомы, можно приступить к эффективному лечению и поддержанию специальной диеты, подавить инфекционный процесс в течение 1 месяца.
Видео о пиелонефрите у детей, его симптомах и способах лечения
Что такое пиелонефрит:
Лечение детей с пиелонефритом:
Хронический пиелонефрит у детей: симптомы и лечение
Среди заболеваний мочевыделительной системы у детей пиелонефриты занимают первое место. Пиелонефриты тяжело переносятся детьми, а не пролеченное вовремя острое заболевание может повлечь за собой хронический пиелонефрит у детей, который сложно поддается лечению и вызывает опасные осложнения.
Заболевание поражает деток до 1 года, а также малышей постарше. Пик заболеваемости приходится на детей в возрасте 3-4 года и 4-8 лет. У грудничков он поражает с одинаковой частотой, как мальчиков, так и девочек, а среди старших детей чаще от пиелонефритов в 3-4 раза страдают девочки. Врачи объясняют это более коротким и широким мочеиспускательным каналом девочек.

Строение почек
Почки грудного ребенка составляют только 4 см в длину, а у 8-летнего школьника их длина достигает 10 см. Они являются основным мочеформирующим органом. Именно почки выводят токсины и продукты жизнедеятельности из организма, в них происходит нормализация АД.
Почки — орган парный, но при хронических пиелонефритах чаще поражается только одна почка. Состоит он из множества канальцев, в которых фильтруется моча. Из канальцев она попадает в систему лоханок и чашечек, где и собирается, а затем по мочеточникам выводится в мочевой пузырь. Между чашечно-лоханочной системой и канальцами расположена интерстиционная ткань, которая, как каркас, удерживает почку.
Внимание! При пиелонефрите в результате проникновения инфекции происходит воспаление всех структур почки. Это влечет нарушение отхождения мочи и, как следствие, — интоксикацию всего организма.
Если ребенок здоров, то попавшая в почки инфекция будет атакована иммунитетом и уничтожена. При ослабленных защитных силах ребенка или слишком агрессивной и устойчивой бактериальной инфекции возникает воспалительный процесс.
Как возникает пиелонефрит
Проникновение инфекции в почки приводит к их воспалению, отечности и нарушению нормальной работы: канальцы сужаются, в чаше-лоханках не происходит отток мочи, они раздуваются. Это влечет за собой застой мочи в почках и общую нарастающую интоксикацию организма.
Существует три пути проникновения патогенов в почки:
- Через кровь (гомогенный путь) — при наличии в организме ребенка сложной инфекции. У младенцев он наиболее вероятен, источником могут служить пневмонии, отиты, грипп и др. У детей постарше этот путь преобладает при сложных патологиях: эндокардитах, сепсисе, ангинах.
- Через лимфу (лимфогенный). В нормальном состоянии лимфа омывает почки и двигается к кишечнику. В результате кишечной инфекции, глистных инвазий запоров, дисбактериоза происходит застой лимфы, и бактерии из кишечника через лимфу попадают в почки.
- Через мочу (восходящий путь). При наличии инфекции в мочеиспускательном канале, уретре, анусе при забросе мочи в почки (пузырно-мочеточниковый рефлюкс) происходит инфицирование почек из этих источников. Данный тип заражения особенно характерен для девочек от 1 года.

Виды заболевания у детей
Все виды пиелонефрита у детей разделяют на два типа:
- Острый, возникает единовременно, протекает бурно, а после лечения наступает полное выздоровление.
- Хронический пиелонефрит. Для него характерны периоды ремиссии (затухания заболевания) и обострения. Если на протяжении полугода появляется два и более обострения, то врачи диагностируют у детей хроническую форму.
Этот тип пиелонефрита может иметь и еще одну форму — латентную. При ней воспалительный процесс в почках ребенка протекает вяло, без резких манифестаций. Иногда за латентный пиелонефрит принимают вялотекущие циститы или уретриты (так называемая гипердиагностика). Этот тип болезни опасен длительным скрытым течением и высокой вероятностью осложнений.
Существует классификация хронических пиелонефритов и по источнику заболевания:
- Первичные пиелонефриты возникают как воспалительные процессы в результате инфицирования.
- Вторичные являются следствием уже существующих патологических процессов (сдавливание опухолями, наличие камней в мочеточнике, засоренность канальцев (кристаллурия), патология развития мочеполовой системы и т. д.), к которым присоединилась инфекция.
Причины возникновения патологии у детей
В 50-70% случаев заболевание вызывает кишечная палочка, но среди патогенных организмов могут быть и протеи, вирусы гриппа, золотистые стафилококки, аденовирусы.
Среди причин следует назвать:
- Нарушения естественного отхождения мочи при аномалиях развития или нарушении строения почек и мочеполовой системы.
- Пузырчато-мочеточниковый рефлюкс.
- Застой в мочевом пузыре.
- Наличие инфекции в области наружных мочеполовых органов, недостаточная гигиена, очаги инфекции.
- Все острые или хронические заболевания, влекущие за собой снижение иммунитета.
- Наличие хронических очагов инфекции (синуситы, гаймориты, бронхиты и др.).
- Переохлаждение.
- Присутствие в организме глистных инвазий.
Для грудничков дополнительными факторами риска будут периоды перехода на искусственное вскармливание, введения прикорма, прорезывания зубов, ОРВИ.

Симптомы болезни
Дети болеют хроническим пиелонефритом значительно тяжелее, чем взрослые. У грудничков и малышей до 2 лет выявление симптоматики затруднено еще и тем, что в этом возрасте дети не могут разговаривать. Однако у детей постарше на первых порах также сложно поставить диагноз: заболевание не имеет характерной первоначальной симптоматики.
Среди первичных острых симптомов у ребенка будет резкое повышение температуры тела до 38-39, а у грудничков и до 40. Затем появляется слабость, тошнота и рвота, признаки общей интоксикации. У деток до года возникает синева носогубного треугольника. У старших ребят под глазами залегают синие тени. Наблюдается незначительная отечность лица.
При хронической форме нарастает утомляемость, повышается раздражительность, ребенок начинает отставать в школе. На обследовании доктор отмечает возникновение менингеального симптома (напряжение в затылочных мышцах). Дети повзрослее жалуются на боль пониже пупка, ребята 3-4 лет указывают, что болит животик, и показывают на область пупка, дети школьного возраста жалуются на тянущие боли внизу живота и в спине со стороны больной почки.
Присутствует признаки общей интоксикации: сильная головная боль, тошнота, рвота, слабость. Моча мутнеет, в ней появляются незначительные мутные вкрапления (примеси гноя).
Важно! Среди необязательных симптомов будут нарушения мочеиспускания: задержки или слишком частые позывы, энурез. Младшие дети жалуются на боль при мочеиспускании, его затрудненность.
Груднички становятся беспокойными, при прикосновении к животу начинают плакать. Они плохо кушают или совсем отказываются от груди.
Одним из главных нетипичных симптомов хронического пиелонефрита у детей является беспричинная лихорадка с температурой до 39 и выше.

Диагностика
Для диагностики хронического пиелонефрита потребуется посещения педиатра, а также детского нефролога или уролога. Комплекс обследований включает множество мероприятий.
Многоплановые исследования мочи и крови:
- Изучение мочи (клиника и биохимия).
- Изучение крови (клиника и биохимия).
- Изучение количественных проб мочи (по Нечипоренко, Земницкому, Амбурже).
- Изучение посева мочи на стерильность с описанием антибиотикограммы.
Среди инструментальных методов обязательным будет УЗИ почек, по показаниям рекомендуется УЗИ мочевого пузыря, УЗДГ почечного кровотока.
Также могут назначаться:
- экскреторная урография;
- уродинамические исследования;
- сцинтиграфия почек;
- КТ почек.
Одной из главных задач диагностики является дифференциация симптомов у ребенка хронического пиелонефрита от аппендицита, анексита, цистита, гломеропиелонефрита.

Лечение
Лечить эту сложную патологию следует в условиях профильного отделения (урологического или нефрологического). Ребенку в первое время рекомендован постельный режим. При снижении температуры тела — палатный (он может передвигаться в пределах палаты). После затухания острого периода — больничный. В этот период разрешены прогулки в больничном дворе до 30 минут в день.
Очень важно соблюдать диету. В период обострения показан стол №5 с ограничением количества жиров и углеводов. Ребенку нельзя кушать тяжелую, жирную, острую пищу. Его не следует кормить сдобной выпечкой и кондитерскими изделиями с кремом и большим содержанием жира. Показана легкоусвояемая пища: протертые супы, каши на молоке, большое количество жидкости, диетическое мясо, фрукты и овощи с диуретическим эффектом. Обязательным является снижение количества потребляемой соли.
В терапии хронических форм пиелонефрита у детей главное место занимают антибиотики. Они назначаются в два этапа.
- Сначала — препарат широкого спектра действия, активный в отношении патогенов, часто поражающих почки, но малотоксичный. Это могут быть пенициллины, цефалоспорины последних поколений.
- После проведения обследования и установления патогена назначают более узконаправленный препарат.
Терапия антибиотиками проводится 24 дня со сменой препарата каждые 7 дней.
После окончания курса антибиотиков назначают уроантисептики. Это лекарственные средства, которые воздействуют бактерицидно на инфекцию в мочевыводящих путях, снимают воспаление, но при этом антибиотиками не являются (Нитроксолин, Невиграмин, Пимидель, Грамурин и др.).
В период терапии используют препараты для симптоматического лечения:
- жаропонижающие: Ибупрофен, Анальгин;
- препараты-антиоксиданты: витамины А и Е, Унитиол;
- другие противовоспалительные средства (НПВС): Ортофен, Вольтарен;
- десинсибилизаторы: Супрастин, Кларитин, Тавегил.
В дальнейшем для предупреждения рецидивов назначают Фугарин, Бисептол, Нитроксолин.
Важно! При наличии факторов обструкции или гнойного осложнения решается вопрос хирургического вмешательства.

Осложнения
Среди осложнений — сложные патологии почек:
- Нефросклероз почки — замена функциональных клеток органа соединительной тканью.
- Гломерулонефрит — разрушение почечных клубочков.
- Почечная недостаточность — утрата органом своей функциональности.
Прогнозы на выздоровление
Считается, что полностью излечиться от хронического пиелонефрита невозможно, но добиться стойкой ремиссии вполне под силу.
После выздоровления больному ребенку показаны периодические курсы антибиотикотерапии малыми дозами на 2-4 недели, фитотерапия по 14 дней каждого месяца. Физиотерапевтические процедуры: УВЧ, лазеротерапия, СВЧ, электрофорез, углекислые, хлоридно-натриевые ванны; курортное лечение.
Дети должны наблюдаться у детского нефролога. При его отсутствии они переводятся во взрослую поликлинику. После выписки необходимо проходить осмотр у врача каждые 10 дней, сдавать анализы ежемесячно на протяжении первого года после острой формы, каждые 6 месяцев проходить УЗИ почек.
О профилактике
В лечении хронического пиелонефрита у детей важное место занимает профилактика. У таких деток важно:
- Не допускать возникновения кишечных расстройств и дисбактериоза.
- Своевременно и быстро лечить острые инфекции.
- Придерживаться графика посещений детского нефролога, сдавать все необходимые анализы.
- Своевременно делать положенные прививки.
Острый пиелонефрит в 80% случаев оканчивается полным выздоровлением. Для этого важно начать лечение ребенка в первую неделю после возникновения заболевания, более поздние сроки увеличивают шансы перетекания патологии в хроническую форму.
Хронический пиелонефрит у детей — симптомы болезни, профилактика и лечение Хронического пиелонефрита у детей, причины заболевания и его диагностика на EUROLAB
Что такое Хронический пиелонефрит у детей —
Хронический пиелонефрит у детей – хронический процесс в тубулоинтерстициальной ткани, который протекает с рецидивами или скрыто.
Хронический пиелонефрит делят на хронический первичный необструктивный пиелонефрит и хронический вторичный обструктивный пиелонефрит. Первый из этих видов представляет собой процесс в почечной паренхиме, когда при использовании современных методов исследования не удается выявить факторы и условия, способствующие фиксации микроорганизмов и развитию воспаления в тубулоинтерстициальной ткани почек.
Второй вид – процесс, развивающийся на фоне аномалии развития, метаболических нарушений, дизэмбриогенеза почечной ткани. К метаболическим нарушениям в данном случае относят уратурию, оксалурию, нейрогенную дисфункцию мочевого пузыря, фосфатурию и пр.
Что провоцирует / Причины Хронического пиелонефрита у детей:
Хронический пиелонефрит часто возникает у детей, которые болеют за год 4 раза и более острыми респираторными заболеваниями. Среди возбудителей часто находят бактерии кишечной палочки, стафилококки и пр. Рассматриваемое заболевание может появиться на фоне хронического ринита, хронического тонзиллита, прочих болезней дыхательных органов, которые перешли в хроническую форму.
Вторая причина возникновения хронического пиелонефрита – дисбактериоз, которые возник после приема антибиотиков. Это может произойти при неправильном лечении ОРЗ.
В генезе первичного хронического пиелонефрита у детей важную роль играют факторы наследственности: антигены HLA-A, и В17 и, в некоторых случаях, антигенные сочетания А1В5; А1В7; А1В17.
Патогенез (что происходит?) во время Хронического пиелонефрита у детей:
Пути проникновения инфекции:
- лимфогенный
- уриногенный
- гематогенный
Если нарушается уродинамика – естественный ток мочи затрудняется, это может иметь значение для патогенеза. Также в патогенезе хронического пиелонефрита у детей играют роль бактериемии и бактериурии при заболеваниях половых органов, при нарушениях желудочно-кишечного тракта. Бактериемия может произойти и при нарушениях ЖКТ: дисбактериозы, запоры. Также имеет значение повреждение интерстициальной ткани почек, которое бывает при вирусных и микоплазменных инфекциях, к примеру при внутриутробной микоплазменной или цитомегаловирусной инфекции. Играют рол и лекарственные поражения, дизметаболическая нефропатия, ксантоматоз и т.д. В патогенезе болезни может иметь значение и нарушение реактивности организма, например, снижение иммунологической реактивности.
Инфекция и интерстициальное воспаление повреждают сначала мозговой слой почки — ту часть, которая включает собирательные трубочки и часть дистальных канальцев. Гибель этих отрезков нефрона нарушает функциональное состояние и отделов канальцев, расположенных в корковом слое почки. Воспаление переходит в корковій слой, потому может привести к вторичному нарушению функции клубочков с развитием почечной недостаточности.
Чтобы диагностировать у ребенка хронический пиелонефрит, не обходимо наличие такого признака как длительность лабораторних показателей болем 12 месяцев.
Симптомы Хронического пиелонефрита у детей:
При обострении хронического пиелонефрита у ребенка отмечают такие симптомы:
- температура повышена или повышается периодами
- боль в области поясницы и в животе
- интоксикационные проявления
- мочевой синдром
- дизурические симптомы
- нейтрофилез
- СОЭ выше нормы
В периоде ремиссии у детей проявляются такие симптомы:
- бледная кожа
- утомляемость выше обычной
- синий оттенок под глазами
- астенизация
Если течение болезни скрытое, то выше перечисленные симптомы могут не проявляться. При профилактическом осмотре или осмотре перед вакцинацией могут быть обнаружены неблагоприятные изменения в моче. Признаки хронической интоксикации могут быть в некоторых случаях замечены внимательными родителями. По мере развития болезни у пациентов меняется функция мозгового вещества почки, снижается эффективность осмотического концентрирования мочи. В диагностике имеет значение нарушение концентрационной способности почек
На ранней стадии склеротического процесса происходит удлинение и растяжение чашечек, сплющивание и уменьшение сосочков, подтягивание чашечек к периферии почек. Вследствие хронического иммунного повреждения патологический процесс в почках неуклонно прогрессирует, хотя могут быть и ремиссии.
Диагностика Хронического пиелонефрита у детей:
Диагностика хронического пиелонефрита помогает «не запустить» болезнь, вовремя начать терапию, чтобы не произошло в почках необратимых изменений. Также следствием болезни может быть артериальная гипертония – это еще одна из причин, почему важна своевременная диагностика.
Обязательными являются лабораторные анализы мочи и крови. Детям делают УЗИ мочевыводящей системы, которое выявляет или исключает патологию мочевыводящих путей ребенка и почек. При необходимости лечащий врач может назначить в качестве диагностики такие методы: рентгенологические и инструментальные.
Проводят пробу с сухоядением, длительность которой 18 часов. С 14:00 ребенку не дают пить. Вечером разрешается съесть сухарики, печень и даже жаренную картошку. В 8 утра нужно собрать мочу. После этого ребенок может пить, как обычно. Если относительная плотность мочи 1,020 и выше, это норма. Если показатель ниже, то это говорит о нарушении концентрационной способности почек.
Рентгенограмма при хроническом пиелонефрите у детей определяет:
- деформацию чашечно-лоханочной системы почек
- асимметрию размеров обеих почек
- уменьшение толщины паренхимы почки по сравнению с контралатеральной
- неравномерное выделение контрастного вещества
- значительные колебания толщины паренхимы в одной и той же почке на разных участках
Радиоизотопная ренография применяется, чтобы выявить односторонние нарушения секреции и экскреции, снижение почечного кровотока. Динамическая нефросцинтиграфия позволяет получить информацию о состоянии функционирующей паренхимы почек. Также может быть назначена для диагностики динамическая компьютерная у-сцинтиграфия. Иногда комбинируют УЗИ и допплеровское исследование, в том числе для оценки кровотока.
Лечение Хронического пиелонефрита у детей:
Ребенок должен соблюдать режим, важное условие которого – достаточное время сна. С ребенком гуляют на свежем воздухе ежедневно, проводят гигиенические мероприятия. При обострении малыш должен придерживаться диеты от 7 до 10 суток. Рацион базируется на молочных и растительных продуктах, белок ограничивают из расчета 1,5-2, г/кг массы тела. Соль в рационе должна присутствовать в количестве до 2-3 г в сутки. Для лечения важно достаточное питье, которое в половину должно превышать возрастную норму. Ребенку дают компоты, некрепко заваренный чай, соки. Также можно слабощелочные минеральные воды, например, Славянскую. Рассчитывают количество воды так: расчета 2-3 мл/кг массы тела на прием в течение 20 дней по 2 курса в год. Ребенок должен мочиться в среднем каждые 2-3 часа (часто).
Этиотропное лечение приписывают в зависимости от высева возбудителя. После того, как симптомы перестают проявляться, врачи назначают поддерживающую терапию, в каждом месяце – 7-10 дней, всего 3-4 месяца. Если риск прогрессирования у ребенка высокий, то профилактика проводится несколько лет.
При пузырно-мочеточниковом рефлюксе лечение продолжают до 10-12 месяцев. Для лечения нужна такие препараты:
- витамины
- антиоксиданты
- для повышения реактивности организма
- для улучшения кровотока в почках
В периоде стойкой ремиссии ребенку проводят ЛФК и закаливающие процедуры.
Прогноз при хроническом пиелонефрите у детей
При первичном хроническом пиелонефрите прогнозируют выздоровление. При вторичном у ребенка всё больше снижаются почечные функции, нарастают нефросклеротические изменения и гипертензии. Может развиться хроническая почечная недостаточность.
Профилактика Хронического пиелонефрита у детей:
Поскольку хронический пиелонефрит часто становится причиной наличия в организме очагов хронической инфекции, важно в качестве профилактики вовремя лечить болезни дыхательной системы, ОРЗ и прочие заболевания. Важно посещать стоматолога для своевременного выявления и лечения кариеса. К профилактическим мерам относятся средства для повышения иммунитета, если реактивность организма ребенка низкая.
К каким докторам следует обращаться если у Вас Хронический пиелонефрит у детей:
Педиатр
Нефролог
Детский уролог
Вас что-то беспокоит? Вы хотите узнать более детальную информацию о Хронического пиелонефрита у детей, ее причинах, симптомах, методах лечения и профилактики, ходе течения болезни и соблюдении диеты после нее? Или же Вам необходим осмотр? Вы можете записаться на прием к доктору – клиника Eurolab всегда к Вашим услугам! Лучшие врачи осмотрят Вас, изучат внешние признаки и помогут определить болезнь по симптомам, проконсультируют Вас и окажут необходимую помощь и поставят диагноз. Вы также можете вызвать врача на дом. Клиника Eurolab открыта для Вас круглосуточно.
Как обратиться в клинику:
Телефон нашей клиники в Киеве: (+38 044) 206-20-00 (многоканальный). Секретарь клиники подберет Вам удобный день и час визита к врачу. Наши координаты и схема проезда указаны здесь. Посмотрите детальнее о всех услугах клиники на ее персональной странице.
Если Вами ранее были выполнены какие-либо исследования, обязательно возьмите их результаты на консультацию к врачу. Если исследования выполнены не были, мы сделаем все необходимое в нашей клинике или у наших коллег в других клиниках.
У Вас ? Необходимо очень тщательно подходить к состоянию Вашего здоровья в целом. Люди уделяют недостаточно внимания симптомам заболеваний и не осознают, что эти болезни могут быть жизненно опасными. Есть много болезней, которые по началу никак не проявляют себя в нашем организме, но в итоге оказывается, что, к сожалению, их уже лечить слишком поздно. Каждое заболевание имеет свои определенные признаки, характерные внешние проявления – так называемые симптомы болезни. Определение симптомов – первый шаг в диагностике заболеваний в целом. Для этого просто необходимо по несколько раз в год проходить обследование у врача, чтобы не только предотвратить страшную болезнь, но и поддерживать здоровый дух в теле и организме в целом.
Если Вы хотите задать вопрос врачу – воспользуйтесь разделом онлайн консультации, возможно Вы найдете там ответы на свои вопросы и прочитаете советы по уходу за собой. Если Вас интересуют отзывы о клиниках и врачах – попробуйте найти нужную Вам информацию в разделе Вся медицина. Также зарегистрируйтесь на медицинском портале Eurolab, чтобы быть постоянно в курсе последних новостей и обновлений информации на сайте, которые будут автоматически высылаться Вам на почту.

