Комментарии специалистов КГМУ: Как распознать у ребенка менингит
По данным Управления Роспотребнадзора по РТ, в 2018 году менингитом заболели 19 детей, в прошлом году — 22 ребенка. Случаев заболеваний менингитом с летальным исходом в 2018 — 2019 годах среди детей не зарегистрировано.
Как родителям распознать у ребенка менингит? Как проявляется это грозное заболевание? Какой вид менингита наиболее опасен? И какова профилактика заболевания? Корреспондент «КВ» поговорила об этом с главным детским инфекционистом Минздрава РТ, врачом высшей категории, профессором, д.м.н., завкафедрой детских инфекций КГМУ, членом правления Национального научного общества инфекционистов России Владимиром Анохиным.
— Владимир Алексеевич, как проявляется менингит у детей?
— Внешне он проявляется, в основном, тремя симптомами — головной болью, рвотой и высокой температурой. Трех этих симптомов уже достаточно для того, чтобы заподозрить у ребенка менингит.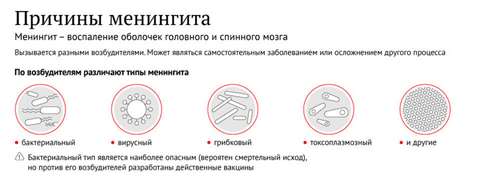
— Это вирусное заболевание?
— Менингит могут вызывать самые разные микроорганизмы: как вирусы, так и бактерии. Если говорить о бактериях, то чаще всего его вызывают менингококк и пневмококк. То есть те возбудители, которые живут на слизистой носоглотки. Что же касается вирусов, то самая частая причина менингита — энтеровирусы и вирусы семейства герпеса.
Существуют факторы, предрасполагающие к этому заболеванию. Если речь идет о бактериальном менингите, то обычно ему предшествует вирусное заболевание, которое каким-то образом способствует развитию воспалительного процесса в носоглотке. Оттуда далее возбудитель через придаточные пазухи носа, нервы в полости черепа и кровь проникает в оболочки головного мозга.
— Как менингит передается?
— В основном, капельным и контактным путями.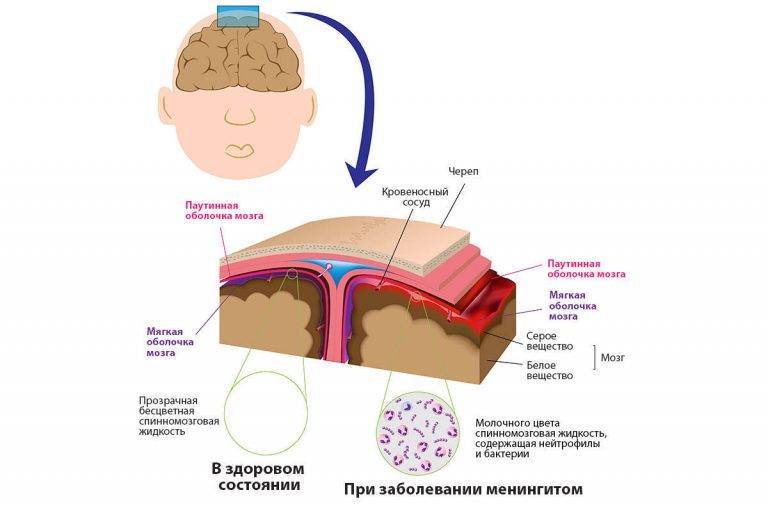
— Правда, что если ребенок в холодную погоду ходит без шапки, то он может заболеть менингитом?
— Прямой связи нет. Однако в этом случае ребенок может простудиться. А простуда — это дополнительный фактор, который может оказать влияние на развитие менингита.
— Какие могут быть осложнения у этого заболевания?
— Так как в процесс вовлекаются оболочки головного мозга, достаточно высока вероятность остаточных явлений. Это ухудшение слуха, зрения. Ухудшение ликвородинамики (то есть динамики жидкости, находящейся в полости черепа), которое может способствовать развитию гидроцефалии. Так называется избыток жидкости в полости черепа, который приводит к сдавливанию вещества мозга и ухудшению его работы. Периодические головные боли — нередкое остаточное явление этого заболевания. Возможны также изменения, связанные с психическим развитием ребенка. В некоторых случаях воспалительный процесс при менингите может перейти на другие участки черепного пространства с формированием абсцессов.
— Какие виды менингита наиболее опасны для детей?
— Любой менингит опасен. Если вести речь о том, какие его виды чаще всего приводят к летальному исходу, то это бактериальные — менингококковые и пневмококковые.
— Дети какого возраста заболевают чаще?
— Болеют дети всех возрастов. Но чаще всего — раннего возраста, первых трех лет жизни.
— Каковы первые признаки менингита? Могут ли его симптомы быть стертыми и что в таком случае может указывать на наличие заболевания?
— Те три симптома, о которых я говорил вначале (головная боль, тошнота и рвота), типичны для детей постарше. У детей грудного возраста менингит часто проявляется не так явно. У таких пациентов иногда только детальное обследование и выявление воспалительного процесса, который трудно бывает объяснить, являются поводом к проведению диагностики менингита. Ее основной метод, так называемый референс-тест (тест, подтверждающий диагноз), — люмбальная пункция. Мы берем у ребенка ликвор — жидкость, которая омывает головной мозг. И если в ней присутствуют лейкоциты, то есть имеются признаки воспаления, это говорит о менингите. У детей заболевание может протекать стерто, не всегда мы сразу можем обнаружить его. Поэтому приходится проводить детальное обследование.
Ее основной метод, так называемый референс-тест (тест, подтверждающий диагноз), — люмбальная пункция. Мы берем у ребенка ликвор — жидкость, которая омывает головной мозг. И если в ней присутствуют лейкоциты, то есть имеются признаки воспаления, это говорит о менингите. У детей заболевание может протекать стерто, не всегда мы сразу можем обнаружить его. Поэтому приходится проводить детальное обследование.
— Каков прогресс медицины в лечении этого заболевания?
— Сейчас реже встречаются летальные исходы. Существуют определенные схемы и методики ведения больных. Есть достаточно мощные антибактериальные и противовоспалительные препараты, способствующие успешному лечению менингита. Тем не менее и на сегодняшний день это достаточно грозная болезнь, от которой умирают чаще, чем от других инфекционных заболеваний.
— Сколько времени требуется для выздоровления?
— Лечение менингита всегда проходит в условиях стационара. А то, сколько оно займет времени, зависит от того, насколько быстро ликвор освобождается от возбудителя, воспалительного процесса. Чаще всего на это уходит от 10 до 20 дней.
А то, сколько оно займет времени, зависит от того, насколько быстро ликвор освобождается от возбудителя, воспалительного процесса. Чаще всего на это уходит от 10 до 20 дней.
— Какова профилактика этого заболевания?
— Если вести речь о бактериальных менингитах, то для их профилактики есть вакцина против трех главных возбудителей заболевания — менингококковой, пневмококковой и гемофильной инфекций. Вакцинирование против двух последних инфекций проводится бесплатно. Прививка от менингококка платная, для нее используется зарубежная вакцина.
источник https://kazved.ru/news/
Серозный менингит
Серозный менингит— группа инфекционных заболеваний нервной системы, характеризующихся острым развитием общемозгового, менингеального синдромов и воспалительными изменениями в цереброспинальной жидкости серозного характера. Серозные менингиты вызываются чаще энтеровирусами (вирусами Коксаки и ECHO), реже — вирусом эпидемического паротита, вирусом герпеса и др.
Пути передачи – воздушно-капельный и контактный. Чаще всего можно заразиться в местах, где много людей, через грязные руки, плохо вымытые овощи и фрукты, при купании в загрязненных водоемах и речках. Это говорит о том, что серозный менингит – сезонное заболевание, пик активности которого приходится на летнее время года. Наиболее восприимчивы к серозному менингиту дети от трех до шести лет, с возрастом восприимчивость организма к возбудителям снижается и соответственно взрослые серозным менингитом болеют значительно реже. Дети до 6 месяцев не болеют совсем, т.к. они находятся под защитой врожденного иммунитета, полученного от матери
Серозный менингит бывает двух типов: первичный и вторичный. Первичный менингит возникает тогда, когда ему не предшествуют никакие инфекционные заболевания. Возбудителем его выступают энтеровирусы. Вторичный менингит возникает как осложнение после перенесенного инфекционного заболевания. Возбудителем в этом случае бывают вирусы различных инфекций:полиомиелита, паротита,кори,ветрянкии пр.
Есть несколько возможных видов заболевания. Каждый из них протекает по-своему и имеет свои последствия.
- Форма Моляре. Начинается болезнь очень быстро. Причем первым делом проявляются симптомы расстройства желудочно-кишечного тракта. Несмотря на то, что характерный для менингита синдром развивается, температура остается в норме. Буквально через 2 дня больной выздоравливает, но возможно появление рецидивов.
- Острый тип сопровождается очень высокой температурой, которая достигает 41 градуса. Зачастую даже поражаются некоторые мозговые нервы.
- Серозный менингит может быть и острой гипертензионной формы. В этом случае присутствует синдром заболевания, который характеризуется резким поднятием температуры. Головная боль при этом очень сильная, рвота наступает без причины.
- Самой тяжелой формой серозного менингита является менингоэнцефаломиелитический вариант заболевания. Моментально появляются рефлексы патологического характера.
 Возникают даже параличи.
Возникают даже параличи. - Существуют серозные менингиты, которые вызваны вирусами полиомиелитоподобного вида. Это заболевание возникает исключительно летом или осенью. Поражает оно детей, а взрослых – очень редко. Кишечные расстройства и высокая температура сопровождают больного постоянно.
- Существует еще и паротитный вид. Развивается он на фоне увеличения в размерах слюнных желез.
- Во время эпидемий гриппа врачи отмечают, что появляется гриппозный серозный менингит. Он развивается либо на пике болезни, либо уже по ее завершении.
- Наконец, очень часто встречаются вторичные формы. Они развиваются в качестве осложнений таких заболеваний, как насморк, ангина, пневмония, даже конъюнктивит.
Симптомы серозного менингита
Серозные менингиты у детей, обычно начинаются с резкого повышения температуры, и появления сильной головной боли, после чего, возможно появление и других признаков этой болезни. Вирус, крайне устойчив во внешней среде, и может спокойно просуществовать, к примеру, в водопроводной воде, до нескольких недель, и даже выдерживает, недолгое кипячение.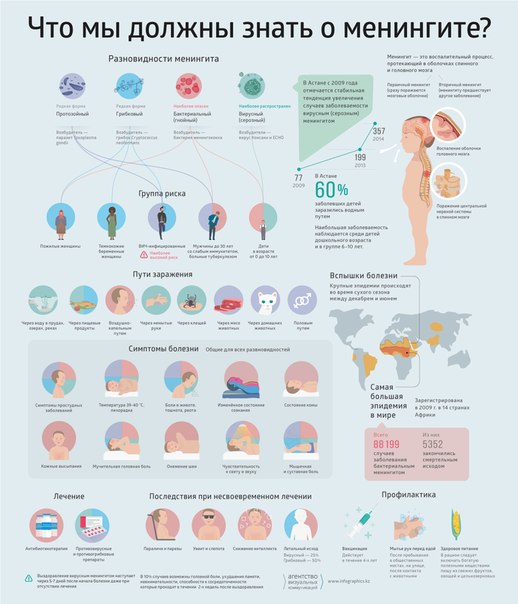 Чаще всего, этим видом менингита, болеют дети дошкольного и школьного возраста. Острый период этого заболевания длится 3-5 дней, а до наступления полного выздоровления проходит примерно 2 недели. У многих детей, признаки менингита, выражены не ярко, что становится причиной постановки неправильного диагноза. Но несмотря на это, прогнозы, касающиеся последствий заболевания и выздоровления, при серозном менингите у детей, более благоприятны.
Чаще всего, этим видом менингита, болеют дети дошкольного и школьного возраста. Острый период этого заболевания длится 3-5 дней, а до наступления полного выздоровления проходит примерно 2 недели. У многих детей, признаки менингита, выражены не ярко, что становится причиной постановки неправильного диагноза. Но несмотря на это, прогнозы, касающиеся последствий заболевания и выздоровления, при серозном менингите у детей, более благоприятны.
Существует ряд признаков менингита у детей, их называют менингеальный синдром. Случаи, когда признаки менингита у детей проявляются все сразу, в особенности это касается малышей, встречаются не очень часто.
Основные признаки менингита у детей
- Сильная головная боль. (Может усиливаться при воздействии света и звука)
- Рвота
- Вялость. Практически во всех случаях, ребенок, просто лежит «пластом»
- Высокая температура. (Практически не сбивается обычными жаропонижающими средствами)
- Ригидность мышц.
 Попытайтесь, лежащему на спине ребенку, прижать подбородок к груди. В случае, если наблюдается ригидности мышц, сделать это, очень трудно, а чаще всего, просто невозможно.
Попытайтесь, лежащему на спине ребенку, прижать подбородок к груди. В случае, если наблюдается ригидности мышц, сделать это, очень трудно, а чаще всего, просто невозможно. - Больные дети, стараются лежать на боку, поджав ноги и откинув голову назад.
- У малышей до года возможно набухание родничка.
Все перечисленные признаки менингита у детей, являются косвенными, и служат, только для постановки предварительного диагноза. Окончательный диагноз, а соответственно и лечение, определяют только по результатам спинномозговой пункции. К сожалению, эта далеко неприятная процедура, является единственным точным методом диагностирования этого заболевания. При возникновении серозного менингита у детей врачи обычно дают благоприятный прогноз, за исключением особых случаев. Ребенок помещается для лечения в стационар, где проводит под наблюдением врачей 2-3 недели. Впоследствии ребенок, перенесший серозный менингит, ставится на учет у невропатолога. Важнейшим условием для правильного, полноценного лечения с последующим выздоровлением является правильный и своевременно поставленный диагноз.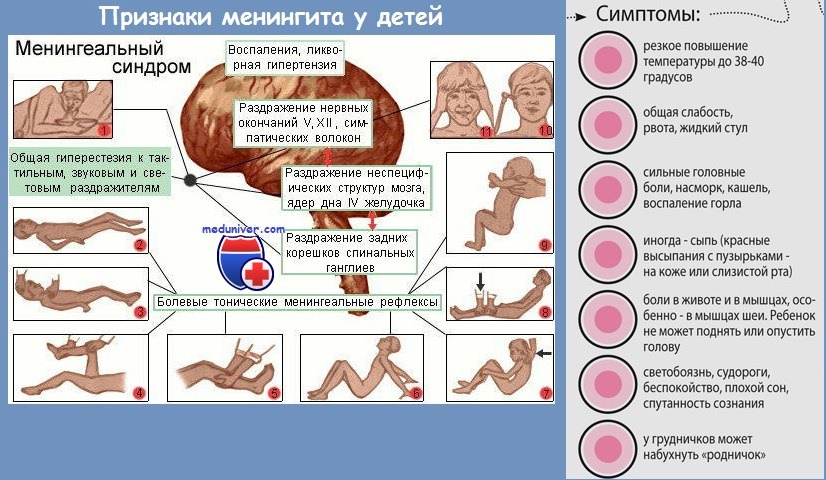
При заборе спинномозговой пункции, у ребенка больного менингитом, спинномозговая жидкость молочно цвета, вытекает под давлением. Но, несмотря на то, что процедура является несколько болезненной, после нее, ребенку сразу становится лучше, головная боль практически проходит, температура постепенно нормализуется.
Менингит заболевание опасное своими последствиями. Если вовремя не обратиться за медицинской помощью последствиями серозного менингита могут быть:
- Потеря слуха (частично или полностью)
- Потеря зрения
- Нарушения речевого аппарата
- У детей возможна задержка развития психики.
В особо тяжелых случаях кома или смертельный исход
Диагностика менингита
К основным методам диагностики менингита относятся:
- Исследование цереброспинальной жидкости. Цереброспинальную жидкость получают с помощью поясничной пункции. При диагностике менингита определяют различные характеристики жидкости (прозрачность и цвет, количество и состав клеток, количества белка, глюкозы, а также наличие микрофлоры), которые позволяют выявить изменения характерные для менингита.

- Рентгенография черепа.
- Осмотр глазного дна.
- Компьютерная и ядерно-магнитно резонансная томография.
- Электроэнцефалография.
Диагноз менингита устанавливается на основании сочетания 3 признаков:
- Наличие симптомов менингита.
- Признаки инфекции.
- Наличие характерных изменений в цереброспинальной жидкости.
Лечение серозного менингита
Серозный менингит хорошо поддается лечению и при своевременном обращении за медицинской помощью велика вероятность положительного прогноза. Стационарное лечение длится 3-4 недели. Лечение происходит только в условиях стационара и определяется после подтверждения диагноза и определения возбудителя болезни. При остром течении болезни лечение нужно начинать как можно быстрее. В лечебный курс входят:
- Антибактериальные препараты
- Терапия по снятию интоксикации (раствор Рингера, плазма крови)
- Витамины для поддержания организма (В2,В6, аскорбиновая кислота и пр.
 )
) - Мочегонные препараты для снижениявнутричерепного давленияи для предупреждения отека мозга
- В некоторых случаях назначают оксигенотерапия – кислородные ингаляции.
После лечения маленькие пациенты находятся на диспансерном учете у невропатолога. В дальнейшем менингит будет еще долго напоминать о себе головными болями, повышенной усталостью, проблемами с запоминанием.
Профилактика серозного менингита
Как уберечь себя и своих близких от заражения серозным менингитом?
- Купаться только в строго разрешенных местах, особенно детям. Поскольку открытые водоемы могут быть источником инфицирования.
- Пить только очищенную и кипяченую воду
- Тщательно мыть руки, соблюдать правила личной гигиены.
- Тщательно мыть и обдавать кипятком овощи и фрукты.
- Закалять свой организм и вести здоровый образ жизни.
- Старайтесь воздерживаться от контакта с больными менингитом. Некоторые типы менингита передаются воздушно-капельным путем, например, при поцелуях, кашле, чиханье, а также в результате совместного использования предметов личной гигиены, например, зубной щетки или полотенца. Если в вашей семье есть больные менингитом, постарайтесь изолировать их от остальных членов семьи;
- после близкого контакта с больным менингитом обязательно обратитесь к врачу. В зависимости от степени близости контакта и типа менингита вам нужно будет принять антибиотик для профилактики заболевания;
- будьте особенно осторожны во время путешествий в потенциально опасные районы. Некоторые типы менингита переносятся животными и насекомыми, поэтому старайтесь держаться от них как можно дальше, и не забывайте пользоваться средством против насекомых.
- организм как ребенка, так и взрослого, от возможных тяжелых последствий в виде менингита.
Соблюдать календарь профилактических прививок, например, тривакцина КПК (корь, паротит,краснуха) Вакцинация помогает предотвратить многие заболевания, которые могут привести к менингиту. Чаще всего прививки против менингита делают детям в раннем возрасте.
Защитите своего ребенка от опасной инфекции!
Уважаемые родители! Сообщаем Вам о поступлении новой современной вакцины против менингококковой инфекции МЕНАКТРА (Sanofi, США).
О таком заболевании, как менингит, слышал, наверное, каждый родитель. И каждый знает, что менингит очень опасен для детей, а иногда, как бы это страшно не звучало, приводит к летальным исходам.
Менингококковый менингит – острое, инфекционное заболевание. Инфекция передается воздушно-капельным путем и на начальной стадии часто имеет симптомы, схожие с обычной острой респираторной инфекцией.
Как правило, дети болеют менингитом в четыре раза чаще, чем взрослые. Объясняется это тем, что у детей иммунитет еще не до конца сформирован.
Как часто регистрируется менингококковая инфекция у детей? По статистическим данным уровень заболеваемости среди детей до 14 лет составляет примерно 4,4-4,6 на 100 тысяч детского населения. Страшно то, что невозможно предугадать, как поведет себя инфекция. Да, возможно полное выздоровление ребенка. Но возможно и то, что останутся неврологические расстройства. После перенесенной менингококцемии могут остаться обширные рубцы на месте геморрагической сыпи. Но самое тревожное, что заболевшего ребенка можно потерять, причем даже в первый день от начала заболевания. Наибольшее число летальных случаев отмечается среди детей младшего возраста.
СИМПТОМЫ, ПО КОТОРЫМ МОЖНО ЗАПОДОЗРИТЬ ОПАСНОЕ ЗАБОЛЕВАНИЕ
— Плохое самочувствие. Ребенок не бегает, не прыгает, не играет, а только лежит. Причем обычно лежит на боку с прижатыми коленками к животу (ему так легче), а голова запрокинута назад. В начале болезни ребенок обычно возбужден, а потом становится угнетенным.
— Сильная головная боль. Если ребенок говорит, что он никогда ранее не испытывал такой головной боли, то это уже серьезный повод для тревоги.
— Малыш капризный, боится яркого света, громкого звука, сильно плачет без видимой на то причины, у него нарушается сон.
— У ребенка случается рвота. Менингита без рвоты практически не бывает. В отличие от рвоты при кишечных инфекциях, рвота при менингите не приносит облегчения.
— Повышение температуры тела. Сочетание высокой температуры тела с сильной головной болью и рвотой — отличительный симптом менингита.
— Озноб, вялость, потливость, боли в мышцах и суставах.
— Нарушение аппетита. Малыши срыгивают, отказываются сосать.
— В некоторых случаях могут развиваться судороги или тремор (подергивание) конечностей.
— Пронзительный «мозговой» крик, запрокидывание головы назад, выбухание большого родничка и расхождение черепных швов.
Есть еще симптомы, которые носят название менингеальных, но обычно их проверяет врач. Появлению всех вышеперечисленных симптомов менингита могут предшествовать симптомы обычной простуды: насморк, боль в горле, небольшой кашель, увеличение лимфоузлов.
КАК ЗАЩИТИТЬ СВОЕГО РЕБЕНКА ОТ ОПАСНОЙ ИНФЕКЦИИ
До недавнего времени в России были представлены только полисахаридные вакцины против менингококкового менингита. Они обычно применяются во время вспышек заболевания и дают детям кратковременный (до 2-3 лет) иммунитет против менингококковой инфекции. В 2014 г. в нашей стране была зарегистрирована первая в мире четырехвалентная конъюгированная менингококковая вакцина «МЕНАКТРА», которая формирует у детей высокий и длительный иммунитет против четырех разновидностей менингококков.
Применение вакцины Менактра вызывает выработку специфических антител, что защищает ребенка от развития опасных для жизни генерализованных форм инфекций (менингококковый менингит, менингококковый сепсис).
Высокая эффективность и безопасность вакцины «Менактра» доказана в ходе международных научных исследований и подтверждена опытом клинического применения в течение 10 лет.
Получить более подробную информацию, а также записаться на прием к педиатру и вакцинацию Вы можете по телефонам 37-00-45, 37-00-29.
С НАМИ ВАШ РЕБЕНОК БУДЕТ ЗДОРОВ!
Осторожно: менингит! | Медицинский центр «Сердолик»
О стоимости и наличии вакцин можно узнать по тел:
+7 (383) 373-48-49
Эта очень серьезная болезнь начинается, как обычная простуда. Узнайте, как не проглядеть опасность и как уберечь от неё кроху.
Теплая шапка не убережет кроху от этой болезни
Наверняка, многие из вас помнят, как мама говорила вам в детстве: «Надень шапку, а то дурачком останешься!» Так она хотела защитить своего ребенка от менингита – очень опасного заболевания. Но на самом деле менингит вызывают бактерии и вирусы, а не холод, поэтому шапка тут, к сожалению, не поможет. А вот умственные способности и слух при менингите действительно могут пострадать, и в этом ваша мама абсолютно права.
Источники заражения
Менингит ‒ это инфекционное заболевание, при котором происходит воспаление оболочек головного и спинного мозга. Одной из самых распространенных форм бактериального менингита является менингококковый менингит. Бактерии, которые его вызывают, живут в горле и дыхательных путях человека. При этом многие люди годами носят в себе эти бактерии и не болеют. Но в то же время они могут быть заразными для окружающих.
Передается менингит воздушно-капельным путем при чихании и кашле, поэтому чаще всего появляется он в коллективах, где тесный контакт неизбежен: в детских садах, кружках, секциях и т.д. К слову сказать, дети болеют менингитом в четыре раза чаще, чем взрослые, и 83% заболевших – малыши первых пяти лет жизни. Объясняется это тем, что у маленьких детей иммунитет еще не до конца сформирован. Менингококковый менингит – достаточно редкое, но коварное заболевание. В России из ста тысяч детей в возрасте до 3-4 лет ежегодно заболевает лишь трое, однако даже при правильной диагностике и лечении 16% случаев заканчиваются летальным исходом в первые сутки после появления симптомов. Опасен менингит и своими осложнениями.
Тревожные симптомы
Коварство менингита заключается еще и в том, что начинается он как привычный нам грипп или ОРВИ.У ребенка резко поднимается температура (до 38-40°С), он может жаловаться на озноб, боль во всем теле, а также на сильную головную боль. И именно головная боль должна вас насторожить, ведь в обычной жизни у детей она бывает редко. Ребенку также неприятен свет и прикосновения к коже. Он становится вялым и много спит или, наоборот, начинает плакать и капризничать.
У малыша также может появиться рвота, судороги и сыпь в виде розовых пятнышек. Обычно сыпь проявляется на ножках, потом переходит в подмышки и на руки. Со временем она приобретает темно- красный (вплоть до черного) оттенок и становится похожей на звездочки неправильной формы.
Как уберечь малыша
Конечно, было бы очень хорошо, если бы от менингита ребёнка защищала теплая шапка. Но, к сожалению, она в этом случае бессильна. А чтобы снизить риск заболевания, можно сделать малышу прививку. Прививка от менингита не входит в Национальный календарь прививок нашей страны, однако такие вакцины существуют и подходят детям в возрасте от 2 лет. До недавнего времени в России были представлены только полисахаридные вакцины против менингококкового менингита. Они обычно применяются во время вспышек заболевания и дают детям кратковременный (до 2-3 лет) иммунитет против менингококковой инфекции. Но в прошлом году в нашей стране была зарегистрирована первая в мире четырёхвалентная конъюгированная менингококковая вакцина, которая формирует у детей высокий и длительный иммунитет против четырёх разновидностей менингококков. По мнению российских специалистов по инфекционным болезням у детей, новая менингококковая вакцина имеет важное преимущество перед другими вакцинами, применяемыми в настоящее время в нашей стране, так как она способна обеспечить долгосрочную иммунную память (и тем самым длительную защиту) против основных менингококков у детей младшего возраста, то есть наиболее уязви- мой возрастной группы.
Правильное лечение
Помните, что народных методов лечения менингита не существует! Для лечения бактериального менингита используют антибиотики. Поставить точный диагноз и вылечить менингит можно только в больнице. Поэтому если у вашего малыша резко поднялась температура, появилась светобоязнь, рвота или судороги, ни в коем случае не занимайтесь самолечением и срочно вызывайте скорую помощь! Обычно ребенок проводит в стационаре около двух-трех недель, а затем еще два года находится под наблюдением у невропатолога.
МЕНИНГИТ: МНОГОЛИКАЯ ИНФЕКЦИЯ | ДГКБ-9
— Я видел случаи, когда человек хорошо себя чувствовал за завтраком, а к обеду был уже мертв! — писал Clayton Golledge, американский микробиолог и инфекционист, о менингите. Увы, несмотря на все достижения современной медицины эта инфекция до сих пор остается одной из самых опасных и имеет достаточно высокий процент смертности.
О том, как ее распознать и как от нее защититься, мы расспросили врача-педиатра, заместителя главного врача ДГКБ №9 имени Г.Н. Сперанского по инфекции Александра Тебенькова.
— Менингитом называется воспаление оболочек мягких мозговых оболочек, — вводит в курс дела эксперт. — Причины у этого заболевания могут быть самыми разными, порой оно приводит к молниеносному сепсису и самому трагичному исходу. Именно поэтому так настойчиво врачи говорят о необходимости вакцинации. Причем родители должны понимать, что одной-единственной прививки не существует, ведь среди возбудителей менингита могут оказаться как вирусы, так и бактерии.
Менингит может быть и самостоятельным заболеванием, и проявлением генерализованной бактериальной или вирусной инфекции. Из бактерий чаще всего возбудителями оказываются менингококк, пневмококк и гемофильная палочка.
Обычно менингит случается зимой-весной и совпадает со вспышкой респираторных инфекций. Как говорят специалисты, менингит приходит на «хвосте» ОРВИ. И каждые 10-15 лет отмечается существенный подъем заболеваемости менингококковым менингитом. Сейчас мы стоим как раз на пороге очередного подъема.
Заражаются менингитом в большинстве случаев воздушно-капельным путем, то есть он передается при кашле и чихании, а также при контакте с зараженным человеком.
Самым контагиозным возбудителем, как раз и вызывающим периодические вспышки, является менингококк. Попадая на слизистые носоглотки, он с кровотоком проникает через гематоэнцефалический барьер, оказывается в мягких мозговых оболочках и вызывает в них воспаление. У этого микроорганизма очень много серогрупп. Чаще всего встречаются A, B, C, в последние несколько лет к ним присоединился менингококк W135. Последний часто становится причиной очень тяжело протекающих менингитов. Штаммы E29, Y, Z, K обнаруживаются намного реже. Список далеко не исчерпывающий.
На долю менингококковой инфекции приходится более 50% бактериальных менингитов. Далее в процессе убывания его возбудителями оказываются гемофильная палочка и пневмококк. По статистике, в группе риска по менингококку — маленькие дети, особенно мальчики первых 5 лет жизни, и молодые люди 18-24 лет. Гемофильная палочка чаще вызывает менингит у детей в возрасте от 6 месяцев до 4 лет, пневмококк становится его причиной обычно у детей младше 2 и старше 10 лет.
Острое начало
Родителей должны сразу насторожить такие симптомы, как резкий подъем температуры до 39-40 градусов, значительное ухудшение самочувствия и головная боль, сопровождающаяся тошнотой и рвотой, которые не связаны с приемом пищи. Еще один красноречивый симптом — светобоязнь.
Важно, как можно быстрее вызвать «Скорую помощь» или самостоятельно доставить ребенка в больницу. Менингококковый менингит может сопровождаться менингококковым сепсисом и принимать молниеносные формы. При гемофильной инфекции симптомы могут развиваться в течение 1-3 дней. Бывает, что появляется также розовая или красная сыпь (чаще всего при менингококковой инфекции), исчезающая при надавливании. Через несколько часов она превращается в синячки с темной серединой разной величины. Это очень опасный симптом: началось омертвение мягких тканей, вызванное сепсисом. «Скорую» надо вызывать немедленно и мчаться в больницу. Промедление смерти подобно!
Сыпь может появиться и без ярко выраженных симптомов менингита. Но в сочетании высокой температурой — это серьезный повод для тревоги и вызова «Скорой помощи».
Любой из возбудителей может привести пациента в реанимацию в течение считанных часов.
Диагностика менингита
Кроме симптомов, которые видны сразу, в приемном покое больницы доктор, чтобы поставить диагноз, проверит и так называемые менингиальные симптомы. Это:
ригидность затылочных мышц: их повышенный тонус не дает возможности наклонить голову вперед, часто из-за этого ребенок вообще лежит с запрокинутой назад головой;
симптом Кернига: ногу больного, лежащего на спине, сгибают под углом 90° в колене и затем пытаются ее разогнуть. При менингите это сделать невозможно из-за рефлекторного повышения тонуса мышц-сгибателей голени;
симптомы Брудзинского: если уложить больного на спину и наклонить его голову к груди, ноги в тазобедренных и коленных суставах непроизвольно согнутся. Также они непроизвольно согнутся, если надавливать на область лонного сочленения;
симптомы Лесажа: когда ребенка держат подмышками, он запрокидывает голову назад и подтягивает ноги к животу.
у грудных детей проверяют большой родничок: он выбухает, пульсирует и напряжен.
При подозрении на менингит снять или подтвердить диагноз помогает обязательное исследование спинномозговой жидкости. Для этого проводится люмбальная пункция: на уровне поясничного отдела в позвоночник вводится игла. Полученный с ее помощью ликвор (спинномозговая жидкость) исследуется на цитоз (содержание клеточных элементов). По результатам можно судить о характере воспаления — вирусное оно или бактериальное. При бактериальном в ликворе повышено содержание нейтрофилов и белка. Параллельно, чтобы точно определить возбудителя, проводится бактериальный посев ликвора.
Кроме того, чтобы выяснить область и объем поражения мозга, а также спрогнозировать течение болезни, проводится КТ или МРТ.
Определить возбудителя буквально в течение нескольких минут, не дожидаясь результатов бактериального исследования (его результатов ждут несколько дней), помогает метод латексной агглютинации. Для экспресс-анализа используется также метод ПЦР. Это не отменяет бактериологического исследования. Оно, как правило, подтверждает результаты экспресс-методов.
Долгое лечение
Если лечение начато буквально в первые часы проявления болезни, прогноз в большинстве случаев благоприятный. Потому антибактериальная терапия начинается еще до получения точных результатов бактериологического исследования. Доктор опирается на результаты экспресс-методов и собственные интуицию и опыт.
— При назначении антибиотиков учитывается их способность проникать через гематоэнцефалический барьер и воздействовать на как можно более широкий спектр вероятных возбудителей, — говорит врач-педиатр Александр Тебеньков. — Сейчас используются такие препараты, как цефалоспорины третьего поколения и карбапенемы.
Менингококк чувствителен к антибиотикам пенициллинового ряда. А вот пневмококк и гемофильная палочка могут быть к антибиотикам резистентны.
Будьте готовы к тому, что выздоровление при менингите будет долгим. Выздоровление на 13-15-й день от начала болезни и соответственно выписка из больницы считаются хорошим результатом. Ребенка выписывают домой под амбулаторное наблюдение невролога. Первый осмотр должен состояться через месяц после выписки, потом проводятся еще 2 осмотра с интервалом 3 месяца. Затем специалиста помещают по мере необходимости. Амбулаторное наблюдение, если все идет по плану, сохраняется до 2 лет.
Спасение — в вакцинации. Менингит обычно не проходит без последствий.
— По статистике, остаточные неврологические нарушения в психоэмоциональной сфере наблюдаются в 35-40% случаев, — говорит наш эксперт. — В 5-12% случаев менингит вызывает нейросенсорную тугоухость, которую диагностируют уже после выздоровления. Отмечаются также двигательные нарушения и нарушения зрения. Все это неблагоприятно сказывается на общем развитии ребенка. После тяжелых форм менингита и поздно начатом лечении есть случаи тяжелых психических отклонений.
Если болезнь протекала тяжело, также есть вероятность гипертензионного синдрома, судорожного (эпилепсия), парезов и даже паралича. У взрослых подобные нарушения ведут к тяжелой инвалидизации — до 25% всех осложнений составляет ишемический инсульт. У детей компенсаторные возможности выше.
Как же защитить ребенка от этого грозного недуга с большим процентом трагичных исходов? Во-первых, соблюдать элементарные правила гигиены и научить этому малыша, а во-вторых, сделать прививку. Вакцинация, может, и не обеспечит 100%-ной защиты, но избавит от угрозы заражения самыми распространенными возбудителями этого недуга, предотвратит развитие генерализованнрых, тяжелых форм заболеваний. При этом нельзя исключить и перекрестный иммунитет. Прививка комбинированной вакциной, например, от менингококка значительно облегчит течение болезни при заражении редкими возбудителями, от которых вакцины нет.
— Сейчас есть вакцины для профилактики менингококковой, пневмококковой и гемофильной инфекций, — продолжает Александр Тебеньков. — Имеются в виду их генерализованные формы, которые вызывают не только менингит, но и другие серьезные заболевания. Прививки от пневмококка Пневмо-23 и Превенар-13 включены в национальный календарь вакцинации. Москва помимо этого включила в свой региональный календарь вакцинацию против пневмококка. Например, Менактра защищает от 4 видов пневмококка — A, C, W135 и E29.
В среднем серьезные последствия после менингита наблюдаются у 10-30% пациентов. Большинство из них — дети дошкольного возраста и люди старше 60 лет.
https://phmlife.ru/medkabinet/detskie-bolezni/123-mnogolikaya-infektsiya.html#expert
Пневмококковый менингит: современные аспекты диагностики и лечения. Клиническая фармакология и терапия
Бактериальный гнойный менингит (БГМ) – это группа заболеваний, ха рак теризующихся развитием воспалительного процесса в мягких мозговых оболочках в ответ на инвазию различных бактериальных агентов и имеющих общие патоморфологические и клинические проявления. БГМ представляет собой острую нейроинфекцию, проявляющуюся повышением температуры тела, интоксикацией, симптомами повышения внутричерепного давления (головная боль, рвота) и раздражения мозговых оболочек (менингеальные симптомы). БГМ представляет собой одну из наиболее тяжелых форм инфекционной патологии и отличается высокой летальностью и развитием грубых остаточных неврологических нарушений в психоэмоциональных и двигательных сферах.
После введения в практику вакцинации от менингококковой, пневмококковой и гемофильной инфекций заболеваемость БГМ несколько снизилась и в настоящее вре мя составляет 2-10 случаев на 100 000 населения [1]. Однако смертность от БГМ существенно не изменилась за последние 20 лет и находится в диапазоне от 15% до 25% в развитых странах и достигает 54-70% в странах с ограниченными ресурсами здравоохранения. У многих выживших пациентов сохраняются серьезные остаточные неврологические и психические расстройства, которые нередко служат причиной инвалидизации (5-40% случаев) [2-6].
Эпидемиология
Данные об эпидемиологии БГМ приведены в табл. 1 и 2 [7]. Среди возбудителей БГМ преобладает Streptococcus pneumoniae, который занимает первое место в этиологии у взрослых и второе – у детей. Именно пневмококк вызывает развитие БГМ у людей трудоспособного возраста, поэтому пневмококковый менингит остается тяжелым бременем для здравоохранения. S. pneumoniae, устойчивый к пенициллину и цефалоспоринам третьего поколения, представляет собой растущую проблему для Европы, хотя чувствительность патогена к антибиотикам варьируется в широких пределах в разных странах. По данным Европей ского центра профилактики и контроля заболеваемости, в 2011 г. доля штаммов, устойчивых к пенициллину, в Нидерландах, Англии, Дании и Германии составляла менее 1%, а в Испа нии, Франции и Румынии – 20-50% [3].
| Возбудители | Число случаев
на 100 000 населения |
Доля от всех случаев менингита, % |
Летальность, % |
|---|---|---|---|
| S. agalactiae | 0,25 | 5 | — |
| L. monocytogenes | 0,05 | 8 | 15-29 |
| S. pneumoniae | 0,81 | 61 | 19-26 |
| N. meninigitidis | 0,19 | — | 3-13 |
| H. influenzae | 0,08 | 7 | 3-6 |
| Другая грамотрицательная флора | — | — | 7-27 |
| Возбудители | Дети до 3 мес | Дети и взрослые | Взрослые (>50 лет) |
|---|---|---|---|
| S. agalactiae | +++ | — | — |
| E. coli | ++ | — | — |
| L. monocytogenes | + | — | + |
| S. pneumoniae | — | +++ | +++ |
| H. influenzae | — | редко | — |
| Другая грамотрицательная флора | — | — | + |
Патогенез
Выделяют первичный и вторичный менингит. Пер вичный менингит возникает у здоровых людей, в то время как вторичный менингит развивается при распространении гнойного процесса в организме (отит, синусит, мастоидит) или инфицировании мягких мозговых оболочек в результате открытых травм головного мозга. Входными воротами инфекции при первичном БГМ является эпителий верхних дыхательных путей, поверхность которого, как правило, колонизирована различными микроорганизмами. Менингит часто развивается после перенесенной ОРВИ. В результате гибели бактерий происходит выброс микробных токсинов, которые вызывают «цитокиновый взрыв» с последующим формированием системной воспалительной реакции. Повышается проницаемость гематоэнцефалического барьера и становится возможным попадание микроорганизмов в ЦНС. Бактерии проникают в субарахноидальное пространство и активно размножаются. К тому же в спинномозговой жидкости (СМЖ) практически полностью отсутствуют механизмы противоинфекционной защиты. В табл. 3 представлены основные звенья патогенеза БГМ [7,8].
| Стадии инфекционного процесса | Факторы защиты хозяина | Факторы бактериальной патогенности |
|---|---|---|
| Колонизация слизистой оболочки | Торможение выработки секреторного IgA, антител к капсулам бактерий | Фимбрии, полисахаридная капсула, протеазы |
| Проникновение в кровоток | Плотные межэпителиальные соединения | Прорыв межэпителиальных соединений с помощью эндоцитоза |
| Бактериемия | Нейтрофильный фагоцитоз, система комплемента, выработка специфических антител | Полисахаридная капсула |
| Проникновение через ГЭБ | ГЭБ | Фимбрии, поверхностный протеин OmpA, рецептор PAF (фактора активации тромбоцитов), |
| Проникновение в субарахноидальное пространство | Воспаление мозговых оболочек/слабая активация системы комплемента, лейкоциты СМЖ | Полисахаридная капсула |
| Воспаление в субарахноидальном пространстве | Образование воспалительных цитокинов и хемокинов (ИЛ-1, ФНО, фактор активации тромбоцитов), отек мозга, повышение проницаемости ГЭБ | Пептидогликан для грамположительных бактерий, липо-олигосахариды для грамотрицательных бактерий |
| Повышенная проницаемость ГЭБ | Воспалительные цитокины | Липо-олигосахариды |
Токсины бактерий активируют выработку противовоспалительных цитокинов эндотелием мозговых капилляров. В ответ на воспалительный процесс происходит прогрессирование внутричерепной гипертензии, нарушается кровоток и метаболизм головного мозга. Для гнойного менингита характерна гипер продукция и гипорезорбция СМЖ. Возникает гипернатриемия вследствие повышенной секреции антидиуретического гормона. В результате нарушения секреции и резорбции ликвора нарастает внутричерепная гипертензия и развивается отек мозга. В ткани головного мозга происходят гипоксически-ишемические процессы, активируется анаэробный гликолиз, развивается гипогликемия и лактатацидоз. Образование свободных радикалов и продуктов оксида азота, накопление глутамата приводят к апоптозу и гибели нейронов, а паренхиматозное повреждение мозга проявляется разнообразными двигательными, сенсорными и когнитивными нарушениями [9].
Лабораторная и инструментальная диагностика
В настоящее время в Российской Федерации отсутствуют клинические рекомендации по диагностике и лечению БГМ у взрослых, однако в 2013 г. были утверждены Федеральные рекомендации по диагностике и лечению БГМ у детей. Согласно этим рекомендациям больному с подозрением на БГМ необходимо провести следующее обследование: клинический анализ крови, биохимический анализ крови (мочевина, креатинин, билирубин, АЛТ, АСТ, электролиты, глюкоза, С-реактивный белок), посев и микроскопию крови, исследование крови методом ПЦР на основные возбудители БГМ, клиническое и биохимическое исследование СМЖ, посев и микроскопию СМЖ, исследование СМЖ методом ПЦР, общий анализ мочи, посев мазка из носоглотки на менингококк, коагулограмму, определение уровня прокальцитонина, компьютерную томографию (КТ) или магнитно-резонансную томографию (МРТ) головного мозга [10].
Лабораторно подтвердить диагноз БГМ можно только на основании исследования СМЖ. Если нет противопоказаний, то для подтверждения диагноза следует выполнить люмбальную пункцию до начала антибактериальной терапии и провести исследование СМЖ (микроскопия с окраской мазков по Граму, посев, определение ДНК или РНК возбудителей методом ПЦР, число лейкоцитов, концентрации белка и глюкозы) [11,12]. Характерным признаком БГМ является нейтрофильный плеоцитоз более 1000 в мкл, хотя в пунктате, полученном в первые часы после появления симптомов, число нейтрофилов может быть менее 1000 в мкл или даже нормальным. В одном исследовании у 5% из 153 пациентов с культурально-подтвержденным пневмококковым менингитом плеоцитоз СМЖ составлял менее 10 в мкл, а у 17% пациентов – менее 100 в мкл [11]. Уровень белка в СМЖ обычно повышен (1-6 г/л). Характерно повышение ликворного давления более 200 мм вод. ст. Установлено, что уровень глюкозы менее 1,9 ммоль/л, белка выше 2,2 г/л и число лейкоцитов более 2000 в мкл являются диагностическими критериями БГМ. В проспективном исследовании наличие хотя бы одного из этих факторов с вероятностью 82-94% указывало на бактериальный менингит [13]. У пациентов с иммунодефицитом и положительными результатами посева плеоцитоз ликвора может быть невысоким. Если исследование ликвора проводится на фоне антибактериальной терапии, то отличить вирусный менингит от бактериального по уровню плеоцитоза бывает невозможно.
Доказано, что тяжесть заболевания не коррелирует с уровнем плеоцитоза. Неблагоприятными прогностическими факторами считают наличие бактериоррахии при низком плеоцитозе, повышение уровня белка более 2 г/л при снижении концентрации глюкозы в ликворе менее 2 ммоль/л (или отношение концентрации глюкозы в СМЖ/крови менее 0,4).
Европейское общество по микробиологии и инфекционным заболеваниям рекомендует определять концентрацию лактата в СМЖ в качестве диагностического экспресс-теста [11]. При концентрации лактата в СМЖ выше 3,5 ммоль/л следует думать о бактериальной природе менингита. Было проведено два мета-анализа с целью изучения роли лактата в СМЖ в дифференциальной диагностике бактериального менингита от других типов менингита. Один мета-анализ включал 25 исследований у 1692 пациентов (взрослые и дети) [14], а другой – 31 исследование у 1885 пациентов (взрослые и дети) [15]. Полученные данные показали, что диагностическая точность определения уровня лактата превышает таковую числа лейкоцитов в СМЖ. У пациентов, получавших антибиотикотерапию перед люмбальной пункцией, концентрация лактата в СМЖ была ниже (49%), чем у больных, не получавших антибактериальные препараты (98%). При наличии других заболеваний ЦНС, например, герпетического энцефалита или судорог, концентрация лактата в ликворе также может быть повышена. В связи с этим у пациентов, получавших антибактериальную терапию и/или страдающих другими заболеваниями ЦНС, определение уровня лактата для дифференциальной диагностики нецелесообразно [14-16].
Исследование СМЖ с помощью ПЦР является наиболее быстрым и специфичным методом определения этиологии БГМ. Специфичность ПЦР для всех микроорганизмов составляет 95-100%. Это исследование имеет особое значение у пациентов, получавших антибактериальную терапию до люмбальной пункции, поскольку посев СМЖ в таких случаях часто отрицательный. Недостатками ПЦР по сравнению с культуральным методом исследования СМЖ является невозможность определения чувствительности микробов к антибиотиков и подтипов возбудителя [17].
Дополнительными, но не обязательными методами диагностики БГМ, которые позволяют в некоторых случаях ускорить уточнение диагноза, являются латексагглютинация и иммунохроматографическое исследование. Исследование СМЖ с помощью латексной агглютинации позволяет получить результат в течение 15 минут и особенно полезно при отрицательных результатах окраски по Граму, если люмбальная пункция была выполнена после введения антибиотиков. Чувствительность данного исследования при пневмококковом менингите составляет 59-100% [18]. Однако, в ретроспективном исследовании у 28 пациентов с гнойным менингитом и отрицательным посевом СМЖ чувствительность латекс-агглютинации составила всего 7% [19]. В третьем исследовании результаты латекс-агглютинации были положительными только в 7 из 478 протестированных образцов СМЖ [18]. Соответственно, данный тест не может быть использован для исключения БГМ [20]. По данным исследования у 450 пациентов, чувствительность и специфичность иммунохроматографического исследования для определения антигенов S. рneumoniae в СМЖ достигали 100% [21]. Доказано, что иммунохроматографическое исследование СМЖ превосходит латекс-агглютинацию по диагностической точности [11].
Российские и зарубежные ученые рекомендуют определять пациентам с БГМ уровни С-реактивного белка (СРБ) и прокальцитонина. Данные показатели являются маркерами любого бактериального воспалительного процесса в организме и, как правило, повышены при БГМ. Уровни СРБ и прокальцитонина могут помочь в дифференциальной диагностике вирусного и бактериального менингита, хотя их повышение не является специфичным признаком БГМ.
Посев крови входит в перечень обязательных исследований при диагностике БГМ. Он помогает установить этиологическую природу заболевания, особенно при отрицательном результате посева СМЖ или невозможности провести люмбальную пункцию. При пневмококковом менингите положительную культуру крови удается выделить в 75% случаев. Антибиотикотерапия снижает диагностическую точность исследования на 20% [11].
При подозрении на БГМ всем пациентам рекомендована офтальмоскопия с оценкой состояния глазного дна.
КТ/МРТ при БГМ проводят для дифференциальной диагностики с другими заболеваниями ЦНС, при наличии очаговой симптоматики, для оценки состояния мозгового кровотока, церебральных структур, своевременного выявления интракраниальных осложнений. Проведение этих исследований возможно только при стабильной гемодинамике. На ранних сроках заболевания патологические изменения иногда отсутствуют, однако они могут появиться позднее.
С целью раннего выявления сенсоневральной тугоухости пациентам с БГМ, особенно пневмококковой этиологии, рекомендовано исследование акустических стволовых вызванных потенциалов.
Новые методы диагностики бактериального менингита
В последнее десятилетие активно изучаются новые биохимические маркеры повреждения головного мозга, такие как нейрон-специфическая енолаза (NSE), белок S100B, глиофибриллярный кислый протеин (GFAP), основной белок миелина (МВР), нейротрофический фактор головного мозга (BDNF) и другие. В качестве диагностических маркеров при БГМ наиболее изученными являются NSE и белок S100B.
У пациентов с бактериальным менингитом и менингоэнцефалитом повышены сывороточные концентрации NSE и S100B, отражающие нейрональную деструкцию и глиальное повреждение, соответственно [22,23]. Повы шение концентрации этих маркеров было также выявлено в экспериментальном исследовании у кроликов в течение 12 ч после развития пневмококкового менингита. Концентрация S100B достигала пика через 20 ч после заражения и оставалась высокой на протяжении всего эксперимента [22]. При БГМ у детей концентрация S100B коррелировала с тяжестью течения менингита и была независимым предиктором неблагоприятного исхода [24,25].
В когортном исследовании у 21 взрослого пациента с острым бактериальным менингитом (у 86% из них был диагностирован пневмококковый менингит) было показано, что концентрация NSE в большей степени отражает воспалительные изменения в головном мозге, чем S100B, однако белок S100B был более точным маркером степени некроза головного мозга. Сохранение высокой концентрации S100B и NSE в сыворотке свидетельствует о продолжающихся процессах повреждения головного мозга [23,26]. Требуются дальнейшие исследования перечисленных маркеров повреждения головного мозга при БГМ с целью подтверждения возможности их применения в клинической практике.
Лечение
Лечение БГМ необходимо проводить только в условиях стационара. Основные цели лечения – подавление инфекции и предотвращение дальнейшего распространения патологического процесса и развития осложнений.
Антибактериальная терапия. Если у пациентов с предполагаемым БГМ люмбальная пункция задерживается, например, при наличии противопоказаний или вследствие КТ, эмпирическую антибактериальную терапию следует начинать немедленно (в течение 1 ч) на основании предварительного диагноза, даже если окончательный диагноз еще не установлен. Поздняя антибиотикотерапия при БГМ ассоциируется с увеличением риска развития неблагоприятного исхода. Путь введения антибактериальных препаратов только парентеральный. В 75-90% случаев антимикробную терапию приходится назначать эмпирически.
| Препараты выбора, суточная
доза, кратность приема |
Альтернативные препараты,
суточная доза, кратность приема |
|---|---|
| Цефалоспорины IV поколения | Пенициллины |
| цефметазол 1–2 г 2 р/сут | ампициллин 8–12 г 4 р/сут |
| цефпиром 2 г 2 р/сут | бензилпенициллин 20–30 млн |
| цефокситим 3 г 4 р/сут | ЕД 6-8 р/сут |
| Цефалоспорины III поколения | оксациллин 12–16 г 4 р/сут |
| цефотаксим 8–12 г 4 р/сут | Аминогликозиды |
| цефтриаксон 2–4 г 1-2 р/сут | гентамицин 12–16 г 4 р/сут |
| цефтазидим 6 г 3 р/сут | амикацин 15 мг/кг; в/в в 200 |
| цефуроксим 6 г 3 р/сут | мл изотонического раствора |
| Карбапенемы | натрия хлорида со скоростью |
| меропенем 6 г 3 р/сут | 60 кап/мин 3 р/сут |
Как указано выше, в Российской Федерации отсутствуют клинические рекомендации по диагностике и лечению БГМ у взрослых. В 2014 г. утверждены клинические рекомендации по оказанию скорой медицинской помощи при менингите, согласно которым стартовую антибиотикотерапию предлагается начинать с цефалоспоринов третьего поколения (табл. 4) [27]. В соответствии с рекомендациями Европейского общества по микробиологии и инфекционным заболеваниям 2016 г. выбор эмпирической антибактериальной терапии зависит от возраста пациента и чувствительности пневмококка к пенициллину и цефалоспоринам третьего поколения в данном регионе (табл. 5) [11,28].
| Группы
пациентов |
S. pneumoniae с низкой
чувствительностью к пенициллину |
S. pneumoniae, чувствительный
к пенициллину |
Дозы для внутривенного введения |
|---|---|---|---|
| До 1 мес | Амоксициллин/ампициллин/ пенициллин + цефотаксим или амоксициллин/ампициллин + аминогликозиды | — | Возраст менее 1 нед: цефотаксим 50 мг/кг каждые 8 ч; ампициллин/амоксициллин 50 мг/кг каждые 8 ч; гентамицин 2,5 мг/кг каждые 12 ч. Возраст 1-4 нед: ампициллин 50 мг/кг каждые 6 ч; цефотаксим 50 мг/кг каждые 6-8 ч; гентамицин 2,5 мг/кг каждые 8 ч; тобрамицин 2,5 мг/кг каждые 8 ч; амикацин 10 мг/кг каждые 8 ч |
| 1 мес – 18 лет | Цефотаксим или цефтриаксон + ванкомицин или рифампицин | Цефотаксим или цефтриаксон | Ванкомицин 10-15 мг/кг каждые 6 ч до достижения концентрации в крови 15-20 мг/мл; гентамицин 10 мг/кг каждые 12 ч до 600 мг/сут; цефотаксим 75 мг/кг каждые 6-8 ч; цефтриаксон 50 мг/кг каждые 12 ч (макс. 2 г каждые 12 ч). |
| 18-50 лет | Цефотаксим или цефтриаксон + ванкомицин или рифампицин | Цефотаксим или цефтриаксон | Цефтриаксон 2 г каждые 12 ч или 4 г/сут; цефотаксим 2 г каждые 4-6 ч; ванкомицин 10-20 мг/кг каждые 8-12 ч до достижения концентрации 15-20 мг/мл; рифампицин 300 мг каждые 12 ч. |
| Старше 50 лет или 18-50 лет с риском развития БГМ, вызванного L. monocytogenes | Цефотаксим или цефтриаксон + ванкомицин или рифампицин + амоксициллин/ ампициллин/пенициллин G | Цефотаксим или цефтриаксон + амоксициллин/ампициллин/ пенициллин G | Цефтриаксон 2 г каждые 12 ч или 4 г/сут; цефотаксим 2 г каждые 4-6 ч; ванкомицин 10-20 мг/кг каждые 8-12 ч до достижения концентрации 15-20 мг/мл; рифампицин 300 мг каждые 12 ч; ампициллин или амоксициллин 2 г каждые 4 ч. |
Пневмококки на территории Российской Федерации в основном сохраняют чувствительность к пенициллину (90-95%) и амоксициллину (99-100%), что позволяет шире использовать эти препараты. Но за период с 1999 по 2005 г. доля штаммов пневмококка со сниженной чувствительностью к пенициллинам повысилась с 11,5% до 18,2% в Южном округе, с 8,6% до 10,0% – в Центральном, с 7,1% до 22,3% – в Уральском, с 4,5% до 14,0% – в Москве [29]. Поэтому препаратами выбора для эмпирической антибактериальной терапии у взрослых пациентов с БГМ на догоспитальном этапе и в условиях стационара считают цефалоспорины третьего поколения, в том числе цефотаксим или цефтриаксон.
Золотым стандартом лечения БГМ является этиотропная антибактериальная терапия, которая возможна после получения результатов микробиологического исследования или ПЦР (в среднем через 24-72 ч). Европейское общество по микробиологии и инфекционным заболеваниям рекомендует выбрать антимикробный препарат для стартовой этиотропной терапии в зависимости от чувствительности выделенного штамма пневмококка (табл. 6) [10].
| Микроорганизм | Препараты выбора | Альтернативные препараты |
|---|---|---|
| Чувствительный к пенициллину (МПК<0,1 мкг/мл) | Пенициллин или амоксициллин/ ампициллин | Цефтриаксон, цефотаксим, хлорамфеникол |
| Резистентный к пенициллину (МПК>0,1 мкг/мл), чувствительный к цефалоспоринам III поколения (МПК<2 мкг/мл) | Цефтриаксон или цефотаксим | Цефепим, меропенем, моксифлоксацин |
| Резистентный к цефалоспоринам III поколения (МПК≥2 мкг/мл) | Ванкомицин + рифампицин или ванкомицин + цефтриаксон или цефотаксим или рифампицин + цефтриаксон или цефотаксим | Ванкомицин + моксифлоксацин, линезолид |
Относительно лечения БГМ, вызванного резистентным к цефалоспоринам третьего поколения штаммом пневмококка, российские и европейские рекомендации совпадают. В данном случае следует добавлять к цефалоспоринам третьего поколения ванкомицин или рифампицин. Также согласно европейским рекомендациям можно использовать комбинацию ванкомицина и рифампицина. В клинических исследованиях польза присоединения ванкомицина или рифампицина к цефалоспоринам третьего поколения при БГМ, вызванным устойчивым к последним штаммом пневмококка, не изучалась, однако в опытах на животных комбинированная терапия цефтриаксоном с ванкомицином или рифампицином вызывала санацию СМЖ в течение 24 ч чаще, чем монотерапия цефтриаксоном [30]. В другом исследовании сочетание цефтриаксона с рифампи цином или рифампицина с ванкомицином имело преимущество перед комбинацией ванкомицина с цефтриаксоном [31]. Результаты исследований на животных обосновывают применение цефалоспоринов третьего поколения с ванкомицином или рифампицином при пневмококковом менингите [31].
Цефепим относится к цефалоспоринам четвертого поколения и обладает более высокой устойчивостью к бета-лактамазам, чем цефалоспорины третьего поколения. Результаты экспериментальных и некоторых клинических исследований показали более высокую активность цефепима в СМЖ при менингите, вызванном пенициллиноустойчивым штаммом S. pneumoniae, по сравнению с цефтриаксоном. Цефепим рекомендуется в качестве альтернативной терапии при пневмококковом менингите [11,32].
Среди β-лактамов самым широким спектром активности в отношении грамположительных и грамотрицательных бактерий in vitro обладают карбапенемы. Меропенем проникает через гематоэнцефалический барьер лучше, чем имипенем и дорипенем [33]. В 4 контролируемых исследованиях у 448 детей и 58 взрослых с пневмококковым менингитом меропепем по эффективности и безопасности был сопоставим с цефотаксимом и цефтриаксоном [34]. Данный антибиотик является препаратом второй линии при лечении пневмококкового менингита. Рекомендуемая продолжительность лечения составляет 10-14 дней [11,32,35].
Критериями эффективности антибактериального лечения являются нормализация температуры тела, улучшение состояния пациента (отсутствие жалоб, менингеальных симптомов), отсутствие плеоцитоза СМЖ. Если состояние пациента не улучшается в течение 48-72 ч от начала терапии, проводят повторную люмбальную пункцию с целью коррекции лечения. Согласно рекомендациям Европейского общества по микробиологии и инфекционным заболеваниям при отчетливой положительной динамике повторную люмбальную пункцию после завершения антибактериальной терапии проводить необязательно.
Массивная воспалительная реакция при развитии пневмококкового менингита играет ключевую роль в развитии повреждения головного мозга и последующих неблагоприятных исходов [36]. Выраженность воспалительной реакции определяется степенью бактериального лизиса. Чем больше выброс продуктов клеточного распада, тем массивнее область повреждения нейронов. Эти наблюдения способствовали изучению эффективности небактериолитических антимикробных препаратов, в том числе даптомицина, рифампицина и моксифлоксацина, в лечении БГМ [37].
Фторхинолоны, такие как гатифлоксацин и моксифлоксацин, хорошо проникают через гематоэнцефалический барьер и обладают высокой активностью в отношении грамположительных бактерий. Некоторые исследователи рекомендуют моксифлоксацин в качестве альтернативы цефалоспоринам третьего поколения и ванкомицину при лечении менингита, вызванного штаммами пневмококка, устойчивыми к пенициллину и цефалоспоринам третьего поколения. Другие эксперты не рекомендуют монотерапию этим антибиотиком и предлагают сочетать его с другим антибактериальным препаратом, например, ванкомицином или цефалоспорином третьего поколения, учитывая отсутствие клинических исследований, подтверждающих эффективность монотерапии моксифлоксацином [3]. Согласно рекомендациям Европейского общества по микробиологии и инфекционным заболеваниям 2016 г. моксифлоксацин является альтернативным препаратом при лечении пневмококкового менингита [11].
Даптомицин – это липопетидный антибиотик, эффективность которого в лечении пневмококкового менингита, установлена в исследованиях у животных. Лечение даптомицином по сравнению с монотерапией цефтриаксоном приводило к снижению уровня воспалительных цитокинов и уменьшению степени повреждения коры головного мозга и нейронов [38].
Рифампин ингибирует синтез белка в бактериальной клетке и уменьшает образование продуктов распада клеточной стенки пневмококка in vitro. Исследования на кроликах показали, что кратковременное применение рифампина перед цефтриаксоном уменьшало выброс продуктов распада клеточной стенки пневмококка, воспаление и повреждение нейронов по сравнению с таковым при лечении одним цефтриаксоном [39]. Результаты ретроспективного когортного исследования, проводившегося во Франции (2004-2008 г.) у 175 взрослых пациентов с БГМ, свидетельствуют о пользе комбинации рифампина с цефалоспоринами третьего поколения при лечении БГМ. По мнению авторов, данная комбинация может быть использована у пациентов с пневмококковым БГМ [40].
Моксифлоксацин уже включен в официальные клинические рекомендации Европейского общества по микробиологии и инфекционным заболеваниям 2016 г., в то время как эффективность даптомицина и рифампина нуждается в дополнительном изучении.
Адьювантная глюкокортикостероидная терапия. В экспериментальных исследованиях на животных вероятность неблагоприятного исхода при БГМ зависела от выраженности воспаления в субарахноидальном пространстве [41,42], поэтому взрослым пациентам перед первой дозой антибиотика рекомендуют вводить дексаметазон. Препарат уменьшает воспалительную реакцию в субарахноидальном пространстве и, следовательно, ограничивает повреждение клеток. У взрослых пациентов с БГМ применение дексаметазона улучшало выживаемость в острую фазу заболевания и в более поздние сроки (рис. 1) [43]. Проведено 25 рандомизированных контролируемых клинических исследований, в которых дексаметазон сравнивали с плацебо у 4121 пациента (2511 детей и 1517 взрослых) с бактериальным менингитом. При введении глюкокортикостероидов было выявлено статистически значимое снижение риска снижения слуха (относительный риск 0,74, 95% доверительный интервал [ДИ] 0,63-0,87) и развития неврологических осложнений (0,83, 95% ДИ 0,69-1,00), однако летальность в целом не изменилась. Снижение летальности при применении глюкокортикостероидов наблюдалось у пациентов с БГМ пневмококковой, но не другой этиологии [44]. Польза адьювантной глюкокортикостероидной терапии при неонатальном менингите изучалась только в одном клиническом исследовании, в котором дексаметазон оказывал положительное влияние на течение заболевания. Однако исследование было небольшим, а группы сравнения были несбалансированными по возрасту и этиологии [45].
Рис. 1. Выживаемостьбольных БГМв группах дексаметазона и плацебоЛечение дексаметазоном рекомендуется у взрослых (10 мг каждые 6 ч в течение 4 дней) и детей (0,15 мг/кг каждые 6 ч в течение 4 дней) с острым БГМ. Если внутривенная антибактериальная терапия уже начата, то дексаметазон можно назначить в течение 4 ч после введения первой дозы антибиотика. Важное значение имеет введение первой и последующих доз препарата не менее чем за 20-30 мин до антибиотика [11,46].
Следует учитывать, что терапия глюкокортикостероидами способствует уменьшению выраженности воспалительных изменений в оболочках мозга и снижению проницаемости гематоэнцефалического барьера для антибактериальных препаратов, что приводит к снижению их концентрации в субарахноидальном пространстве. Данный факт имеет особое значение при лечении ванкомицином у пациентов с пневмококковым менингитом. Длительное применение глюкокортикостероидов у больных с БГМ приводит к иммуносупрессии и повышению риска развития вторичных бактериальных инфекции и активации вирусных инфекций [46].
Симптоматическая терапия. Ниже рассматриваются другие вспомогательные методы лечения, назначение которых зависит от клинических проявлений.
Осмотическая терапия. Осмотические диуретики традиционно применяют для уменьшения внутричерепного давления. Наиболее изученным препаратом у больных бактериальным менингитом является глицерол, эффективность которого при БГМ изучалась в 4 рандомизированных плацебо-контролируемых клинических исследованиях. Мета-анализ этих исследований не подтвердил эффективность глицерола у пациентов с БГМ [47]. Эффективность других осмотических диуретиков, таких как маннитол и гипертонический раствор, у пациентов с БГМ в клинических исследованиях не изучалась [11,48]. Тем не менее, в российских рекомендациях по лечению БГМ у детей указана возможность применения маннитола в дозе 0,25-0,5 мг/кг для уменьшения внутричерепного давления.
Гипотермия. Данный метод изучался в качестве способа нейропротекции при травмах головного мозга и посттравматической гипоксии. При изучении эффективности гипотермии в лечении БГМ было выявлено увеличение смертности в основной группе [49], поэтому применение этого метода не рекомендуется.
Противоэпилептическая терапия. При развитии судорог согласно клиническим рекомендациям по лечению БГМ у детей предлагается назначать диазепам 0,1-0,15 мг/кг либо мидазолам 0,1-0,3 мг/кг, при эпилептическом статусе – препараты вальпроевой кислоты для внутривенного введения в дозе 6-10 мг/кг за 5 мин с последующим введением 1 мг/кг/мин. При некупирующихся судорогах больного следует перевести на искусственную вентиляцию легких с последующим введением 20% раствора натрия оксибутирата в дозе 50-150 мг/кг или 1% раствора тиопентала натрия в дозе 510 мг/кг/ч. Следует помнить, что совместное назначение препаратов вальпроевой кислоты и меропенема приводит к резкому снижению концентрации вальпроатов в крови. В клинических исследованиях различные противоэпилептические препараты у пациентов с БГМ не изучались.
Иммунотерапия. При развитии бактериального ме нин гита в организме человека запускается целый каскад иммуновоспалительных реакций. У пациентов с сепсисом происходит выброс противоспалительных цитокинов. Это приводит к развитию иммуносупрессии и способствует развитию вторичных инфекций, которые сопровождаются увеличением смертности [50,51]. Некоторые исследования показали быстрое снижение цитоза в СМЖ у пациентов с БГМ при лечении иммуноглобулинами. Однако клиническая эффективность внутривенных иммуноглобулинов в качестве адьювантной терапии при БГМ не была подтверждена в клинических исследованиях [11]. В российских клинических рекомендациях по лечению БГМ у детей 2013 г. указано, что внутривенные иммуноглобулины могут быть использованы при развитии сепсиса. Возможно введение внутривенных иммуноглобулинов, обогащенных IgM (например, пентаглобина в дозе 5 мл/кг/сут). Польза иммунотерапии при лечении БГМ нуждается в изучении в дальнейших клинических исследованиях.
Антикоагулянты. Было выдвинуто предположение об эффективности применения гепарина как препарата для адьювантной терапии при БГМ. Однако при проведении клинических исследований отмечались высокая частота развития кровотечений и высокая летальность. Поэтому гепарин в качестве препарата адьювантной терапии при БГМ не рекомендуется [11].
Нейропротективная терапия. Неврологические ос лож нения – основная причина смерти у молодых пациентов с БГМ. У пожилых пациентов основной причиной смерти является декомпенсация сопутствующей патологии. У 50% выживших развиваются резидуальные неврологические нарушения, в том числе когнитивные [3,52,53]. Некоторые исследования показывают, что окислительный стресс может быть связан с когнитивными нарушениями при пневмококковом менингите [54,55]. Эффективная нейропротективная терапия может улучшить исход БГМ.
Согласно клиническим рекомендациям по лечению БГМ у детей в острый период рекомендуют использовать цитофлавин в дозе 0,6 мл/кг/сут у детей и 10 мл/сут у взрослых в течение 3-5 дней. Препарат обладает антигипоксическим и антиоксидантным эффектами. Возможно назначение энергокорректоров, донаторов АТФ (левокарнитин в дозе 50-70 мг/кг/сут).
Также в клинической практике используются ноотропные препараты, агонисты ГАМК-рецепторов, обладающие нейропротективным, нейрометаболическим, нейротрофическим, седативным и противосудорожным действием. Однако в клинических исследованиях эти препараты при БГМ не изучались.
При бактериальной инфекции в больших количествах образуются промежуточные формы активных форм кислорода и азота. Антиоксиданты ослабляют степень неврологического повреждения при БГМ и являются перспективной стратегией в лечении заболевания [54]. В экспериментальном исследовании анти окси дант N-ацетилцистеин способствовал уменьшению воспалительной реакции в головном мозге, степени окислительного повреждения корковых нейронов, отека головного мозга, снижал вероятность потери слуха у животных с пневмококковым менингитом [57]. Одновременная продукция кислород- и азотсодержащих свободных радикалов способствует образованию токсичного метаболита пероксинитрита, который цитотоксичен, вызывает перекисное окисление липидов и индуцирует поломки нитей ДНК. Повреждение ДНК активирует поли(АДФ-рибоза) полимеразу (PARP) и запускает энергоемкий процесс, сопровождающийся потреблением огромного количества клеточной энергии и ресурсов и приводящий к гибели клетки. Ингибиторы пироксинитрита и PARP могут быть эффективными в лечении БГМ [58-60].
Каспазы представляют собой семейство протеаз, активно участвующих в процессах воспаления и апоптоза. Подавление процессов апоптоза при блокаде каспазы-1 теоретически может оказать благоприятное влияние на течение менингита. В перспективе эффективность лечения БГМ можно повысить путем фармакологического вмешательства в воспалительный каскад на нескольких уровнях [56,61,62]. В экспериментальном исследовании было показано, что эритропоэтин уменьшает выраженность остаточных когнитивных расстройств у пациентов с пневмококковым менингитом [63]. Изучение и поиск новых нейропротективных препаратов представляет собой перспективную и многообещающую область для экспериментальных и клинических исследований.
Заключение
Несмотря на возможность вакцинации от пневмококковой, менингококковой и гемофильной инфекций и наличие высокоэффективных антибиотиков, заболеваемость и смертность от бактериальных менингитов остаются неприемлемо высокими. В настоящее время большинство эпизодов бактериального менингита у взрослых и детей обусловлены S. pneumoniaе. Эф фек тивные стратегии лечения больных пневмококковым менингитом включают в себя антибактериальную терапию, которую назначают немедленно, и применение глюкокортикостероидов с целью уменьшения выраженности воспалительной реакции в субарахноидальном пространстве. Лечение бактериального менингита следует начинать с антибиотиков широкого спектра действия. В последующем антимикробная терапия может быть скорректирована после выделения возбудителя из ликвора. Во всем мире растет лекарственная устойчивость микроорганизмов к антибактериальным препаратам, поэтому эмпирическую антибактериальную терапию следует выбирать с учетом чувствительности бактерий к антибиотикам в данном регионе.
В Российской Федерации отсутствуют клинические рекомендации по лечению БГМ у взрослых, в то время как клинические рекомендации по лечению и диагностике БГМ у детей, опубликованные в 2013 г., нуждаются в обновлении. Мнения российских и зарубежных ученых в отношении препаратов выбора для эмпирической антибактериальной терапии совпадают. Как у детей, так и взрослых лечение следует начинать с цефалоспоринов третьего поколения, которые обладают высокой активностью в отношении S. pneumoniae. Этиотропная терапия пневмококкового менингита более подробно представлена в рекомендациях Европейского общества по микробиологии и инфекционным заболеваниям. В данные рекомендации включены линезолид и моксифлоксацин, которые пока не входят в российские клинические рекомендации. Среди препаратов адьювантной терапии доказанной эффективностью, подтвержденной клиническими исследованиями, обладает дексаметазон, применяемый с противовоспалительной целью. Назначение антикоагулянтов и проведение гипотермии пациентам с бактериальным менингитом Европейское общество по микробиологии и инфекционным болезням не рекомендует. Другие методы адьювантной терапии (осмотические диуретики, противосудорожные препараты, внутривенные иммуноглобулины) широко используются в клинической практике во всем мире, хотя их эффективность при БГМ в масштабных клинических исследованиях не изучалась. Адьювантная нейропротективная терапия может улучшить исходы бактериального менингита и представляется перспективным методом лечения.
Симптомы менингита | МРТ Эксперт
Головная боль боли — рознь. Безусловно, ни одну из них не нужно оставлять без внимания. Однако болезнь, сопровождающаяся сильными головными болями, и о которой мы сегодня будем говорить — из категории действительно грозных.
О такой патологии, как менингит, нам рассказала врач-невролог «Клиника Эксперт Тула» Рощупкина Юлия Владимировна.
— Юлия Владимировна, менингит – что это за заболевание?
Это патология, сутью которой является воспалительный процесс в оболочках головного и спинного мозга (твердой, паутинной и мягкой). Чаще поражаются две последние оболочки.
Менингит — это инфекционное заболевание. Его могут вызывать бактерии, вирусы, простейшие и грибки.
ПОДОЗРЕНИЕ НА МЕНИНГИТ — ЭТО ВСЕГДА
ПОКАЗАНИЕ ДЛЯ БЕЗОТЛАГАТЕЛЬНОЙ
ГОСПИТАЛИЗАЦИИ. ВЫЗЫВАЙТЕ СКОРУЮ
По происхождению эта патология может быть первичной и вторичной.
Инфекционный агент проникает в оболочки через слизистую оболочку полости носа и глотки, продвигаясь контактным путем до конечного места назначения.
Читайте материал по теме: Покажет ли МРТ менингит?
— Многие думают, что менингит – это болезнь, которая поражает людей в зимнее время года. Но из года в год СМИ публикуют информацию о вспышках летнего менингита. Где в летние месяцы нас подстерегает менингит?
Менингит, который регистрируется в летнее время, обычно вирусной природы и вызывается энтеровирусом. Особенно восприимчивы к нему дети и подростки (чаще 2-5 и, соответственно, 14-19 лет). Большая часть заболевших «привозит» его с летнего отдыха на море. Больные отмечают, что мерзли при купании и нередко заглатывали воду.
МЕНИНГИТ — ЭТО ИНФЕКЦИОННОЕ ЗАБОЛЕВАНИЕ.
ЕГО МОГУТ ВЫЗЫВАТЬ БАКТЕРИИ, ВИРУСЫ,
ПРОСТЕЙШИЕ ГРИБКИ
Инфицирование происходит воздушно-капельным путем (например при чихании), через грязные руки. Вирус хорошо сохраняется в почве и воде, «любит» жару и влажность.
— Менингитом можно заразиться от другого человека?
Да, но не всегда. Например, первичные менингиты, вызываемые бактериями, вирусами, заразны.
При вторичном характере воспаления (например на фоне туберкулеза, ВИЧ-инфекции, ЛОР-патологии) больные незаразны. Т.е. тогда, когда менингит является осложнением основного заболевания, а не приобретен извне. Безусловно, что сами по себе возбудители туберкулеза и ВИЧ заразны, но в этом случае речь идет об инфекционности вообще, а не о менингите в частности.
— С чего начинается менингит? Какими симптомами он проявляется?
Может быть насморк и першение в горле (напоминает проявления ОРВИ). К первым характерным признакам менингита относят значительную лихорадку, которую тяжело снизить. Другой типичный ранний симптом — интенсивная головная боль. Иногда она немного облегчается в положении больного на боку, с запрокинутой головой и подведенными к груди ногами.
Раздражают яркий свет, громкие звуки.
Следующий характерное проявление — неукротимая рвота, не приносящая облегчения.
МЕНИНГИТ, КОТОРЫЙ РЕГИСТРИРУЕТСЯ
В ЛЕТНЕЕ ВРЕМЯ, ОБЫЧНО ВИРУСНОЙ
ПРИРОДЫ И ВЫЗЫВАЕТСЯ ЭНТЕРОВИРУСОМ
При менингите энтеровирусного происхождения, помимо этого, может отмечаться послабление стула, боли в животе. На щеках бывает румянец, глаза покрасневшие, губы сухие, ярко-красного цвета, носогубный треугольник бледный.
Если менингит вызван менингококком, может отмечаться появление яркой, красной или красно-фиолетовой сыпи. Она не возвышается над кожей, не исчезает при надавливании (например, можно попробовать придавить сыпь прозрачным стаканом: через дно видно, что она сохраняется).
— Как поступить при первых признаках менингита? К какому врачу обратиться?
Подозрение на менингит — это всегда показание для безотлагательной госпитализации. Вызывайте скорую.
Лечит менингит врач-инфекционист (детский или, соответственно, взрослый).
— С какими заболеваниями можно спутать менингит?
С ОРВИ, гриппом, отравлением грибами, консервами.
НЕ СЛЕДУЕТ САМОСТОЯТЕЛЬНО В ДОМАШНИХ
УСЛОВИЯХ ПЫТАТЬСЯ ПОСТАВИТЬ ИЛИ ИСКЛЮЧИТЬ
ДИАГНОЗ МЕНИНГИТА, ПОСКОЛЬКУ СУЩЕСТВУЕТ
СЕРЬЕЗНЫЙ РИСК УПУСТИТЬ ВРЕМЯ
Очень похож на менингит так называемый менингизм. Это состояние, при котором отмечаются почти идентичные проявления, но мозговые оболочки при этом не воспалены. Развивается менингизм из-за раздражения оболочек при некоторых инфекционных патологиях.
Повторюсь: не следует самостоятельно в домашних условиях пытаться поставить или исключить диагноз менингита, поскольку существует серьезный риск упустить время, и возрастает вероятность смертельного исхода от этого заболевания.
— Кто чаще болеет менингитом — дети или взрослые?
Дети. Более 80% заболевших — дети первых 5 лет жизни.
— Менингит всегда лечится в условиях стационара или допустимо нахождение больного дома?
Его лечат исключительно в стационарных условиях.
— Юлия Владимировна, от чего зависит исход заболевания менингококковой инфекцией?
От своевременности постановки диагноза и адекватности лечения, а также (применительно к менингиту вообще, а не только к вызванному менингококком) формы заболевания.
— Предположим, человек вовремя обратился к врачу и выздоровел. Перенесённый менингит окажет необратимые последствия на организм или нет?
Если менингит выявлен вовремя и грамотно пролечен, то нет. Прогноз в таких случаях хороший. Большей частью заболевание излечивается полностью, негативных последствий не остается.
Если помощь была оказана с опозданием, либо у пациента имеются тяжелые сопутствующие заболевания, могут возникать серьезные последствия.
Среди некоторых неврологических и системных осложнений: повышенное внутричерепное давление, эпилептические припадки, водянка головного мозга, поражение черепномозговых нервов, образование тромбов в артериях или венах (как в головном мозге, так и, в частности, легочной артерии), парезы и параличи, слабоумие, сепсис.
— Как защитить организм от летнего менингита? Расскажите о профилактике этой напасти
Основное значение при этом виде менингита имеет неспецифическая профилактика. Что требуется? Вести здоровый образ жизни: рационально распределять время на сон и бодрствование, заниматься физической культурой и общеукрепляющими процедурами, закаливаться. Важно обеспечить рациональное питание.
Необходимо ликвидировать очаги хронической инфекции. В детском возрасте это часто ЛОР-патология, поэтому следует регулярно показывать ребёнка отоларингологу.
Читайте материал по теме: Аденоиды у детей: удалять или нет?
Следует лечить имеющиеся заболевания пищеварительной системы, в том числе и паразитарные.
Хорошо показали себя в качестве превентивных мер физиотерапия и массаж.
Из медикаментов по назначению доктора могут применяться некоторые адаптогены, защитные мази для внутриносового применения в периоды увеличения заболеваемостью ОРВИ, витамин D, иммуномодуляторы.
Если говорить о специфической профилактике в виде вакцины от менингита, то против энтеровируса таковой не существует.
Подписывайтесь на наши материалы в социальных сетях: ВКонтакте, Одноклассники, Фейсбук
Для предотвращения заболеваемости бактериальным менингитом созданы вакцины, направленные на создание иммунитета против основных «причинных» бактерий — менингококка, пневмококка, гемофильной инфекции. Вакцинацию проводят в группах риска и по эпидемиологическим показаниям.
Другие материалы по темам:
Непривитые дети – самые здоровые?
Существует ли кишечный грипп? Ротавирус у детей: предотвратить и обезвредить
Для справки:
Рощупкина Юлия Владимировна
Выпускница лечебного факультета Курского государственного медицинского университета 2001 года.
В 2002 году окончила интернатуру по специальности «Неврология».
Имеет специализацию по иглорефлексотерапии.
В настоящее время работает врачом-неврологом в «Клиника Эксперт Тула». Принимает по адресу: ул. Болдина, д. 74.
О бактериальной инфекции менингита | CDC
Бактериальный менингит — очень серьезное заболевание, которое может быть смертельным. Смерть может наступить всего через несколько часов. Большинство людей выздоравливают от менингита. Однако в результате инфекции могут возникнуть необратимые нарушения (например, повреждение головного мозга, потеря слуха и неспособность к обучению).
Несколько видов бактерий могут вызывать менингит. Основные причины в Соединенных Штатах включают
- Streptococcus pneumoniae
- Группа B Стрептококк
- Neisseria meningitidis
- Haemophilus influenzae
- Listeria monocytogenes
Эти бактерии также могут быть связаны с другим серьезным заболеванием — сепсисом.Сепсис — это крайняя реакция организма на инфекцию. Без своевременного лечения сепсис может быстро привести к повреждению тканей, органной недостаточности и смерти.
Причины
Общие причины бактериального менингита зависят от возрастной группы:
- Новорожденные: Группа B Streptococcus, S. pneumoniae, L. monocytogenes, E. coli
- Младенцы и дети: S. pneumoniae, N. meningitidis, H. influenzae тип b (Hib), группа B Streptococcus
- Подростки и молодые люди: N.meningitidis, S. pneumoniae
- Пожилые люди: S. pneumoniae, N. meningitidis, Hib, группа B Streptococcus, L. monocytogenes
Факторы риска
Некоторые люди подвержены повышенному риску бактериального менингита. Некоторые факторы риска включают:
- Возраст: Младенцы подвержены повышенному риску бактериального менингита по сравнению с людьми других возрастных групп. Однако у людей любого возраста может развиться бактериальный менингит.См. Раздел выше, чтобы узнать, какие бактерии чаще влияют на возрастные группы.
- Состав группы: Инфекционные заболевания имеют тенденцию распространяться там, где собираются большие группы людей. В кампусах колледжей зарегистрированы вспышки менингококковой инфекции, вызванной N. meningitidis .
- Определенные медицинские условия: Существуют определенные медицинские условия, лекарства и хирургические процедуры, которые подвергают людей повышенному риску развития менингита.
- Работа с возбудителями менингита: Микробиологи, регулярно контактирующие с бактериями, вызывающими менингит, подвергаются повышенному риску развития менингита.
- Путешествие: Путешественники могут подвергаться повышенному риску менингококковой инфекции, вызванной N. meningitidis, , если они путешествуют в определенные места, например:
- Пояс менингита в Африке к югу от Сахары, особенно в сухой сезон
- Мекка во время ежегодного паломничества хаджа и умры
Как это распространяется
Обычно микробы, вызывающие бактериальный менингит, передаются от одного человека к другому. Некоторые микробы, такие как L.monocytogenes , может передаваться через пищу.
То, как люди распространяют микробы, часто зависит от типа бактерий. Также важно знать, что люди могут иметь эти бактерии внутри или на теле, не будучи больными. Эти люди — «носители». Большинство носителей никогда не заболевают, но все же могут передавать бактерии другим.
Вот некоторые из наиболее распространенных примеров того, как люди передают друг другу каждый тип бактерий:
- Группа B Streptococcus и E.coli: Матери могут передавать эти бактерии своим детям во время родов.
- Hib и S. pneumoniae: Люди распространяют эти бактерии при кашле или чихании, находясь в тесном контакте с другими людьми, которые вдыхают эти бактерии.
- N. meningitidis : Люди распространяют эти бактерии через дыхательные или глоточные выделения (слюна или слюна). Обычно это происходит во время близкого (кашель или поцелуй) или продолжительного (совместное проживание) контакта.
- E. coli : Люди могут заразиться этими бактериями, употребляя пищу, приготовленную людьми, которые плохо мыли руки после посещения туалета.
Люди обычно заболевают E. coli и L. monocytogenes , употребляя в пищу зараженную пищу.
Признаки и симптомы
Беременные женщины подвержены повышенному риску развития листериоза, инфекции, вызываемой бактериями L. monocytogenes . Листериоз обычно протекает в легкой форме для беременных женщин, но вызывает тяжелое заболевание у плода или новорожденного.Беременные женщины могут снизить риск менингита, вызываемого L. monocytogenes , избегая одних продуктов и безопасно готовя другие.
Беременные женщины могут передать своему ребенку стрептококк группы B (стрептококк группы B) во время родов. У новорожденного, инфицированного стрептококком группы B, вскоре после рождения может развиться менингит или другие серьезные инфекции. Поговорите со своим врачом или акушеркой о прохождении теста группы B на сроке беременности от 36 до 37 недель. Врачи назначают антибиотики (во время родов) женщинам с положительным результатом теста, чтобы предотвратить заражение новорожденных.
Симптомы менингита включают внезапное начало
- Лихорадка
- Головная боль
- Жесткая шея
Часто наблюдаются другие симптомы, например
- Тошнота
- Рвота
- Светобоязнь (глаза более чувствительны к свету)
- Измененное психическое состояние (спутанность сознания)
Новорожденные и младенцы могут не иметь перечисленных выше классических симптомов или их бывает трудно заметить. Вместо этого младенцы могут
- Быть медленным или неактивным
- Быть раздражительным
- Рвота
- Кормить плохо
У младенцев врачи могут также искать выпуклый родничок (мягкое пятно на голове младенца) или аномальные рефлексы.Если вы считаете, что у вашего ребенка или ребенка есть какие-либо из этих симптомов, немедленно обратитесь к врачу.
Симптомы бактериального менингита могут проявиться быстро или в течение нескольких дней. Обычно они развиваются в течение 3-7 дней после заражения.
Поздние симптомы бактериального менингита могут быть очень серьезными (например, судороги, кома). По этой причине человек, подозревающих, что у них может быть менингит, должны как можно скорее обратиться к врачу.
Диагностика
Если врач подозревает менингит, он возьмет образцы крови или спинномозговой жидкости (жидкость около спинного мозга).Лаборатория проверит образцы, чтобы выяснить, что вызывает инфекцию. Важно знать конкретную причину менингита, чтобы врачи знали, как его лечить.
Лечение
Врачи лечат бактериальный менингит с помощью ряда антибиотиков. Важно как можно скорее начать лечение .
Профилактика
Вакцины — наиболее эффективный способ защиты от некоторых видов бактериального менингита. Существуют вакцины против 3 типов бактерий, которые могут вызвать менингит:
- Менингококковые вакцины помогают защитить от N.менингитидис
- Пневмококковые вакцины помогают защитить от S. pneumoniae
- Вакцины против Hib помогают защитить от Hib
Убедитесь, что вы и ваш ребенок вакцинированы по графику.
Как и любая вакцина, вакцины, защищающие от этих бактерий, не на 100% эффективны. Вакцины также не защищают от всех типов (штаммов) каждой бактерии. По этим причинам все еще существует вероятность развития бактериального менингита у вакцинированных людей.
Беременным женщинам следует поговорить со своим врачом или акушеркой о прохождении анализа на группу B Streptococcus . Женщины проходят этот тест на сроке от 36 до 37 недель беременности. Врачи назначают антибиотики (во время родов) женщинам с положительным результатом теста, чтобы предотвратить передачу стрептококка группы B их новорожденным.
Беременные женщины также могут снизить риск менингита, вызванного L. monocytogenes. Женщинам следует избегать одних продуктов во время беременности и безопасно готовить другие.
Если у кого-то есть бактериальный менингит, врач может порекомендовать антибиотики, чтобы предотвратить заболевание других людей. Врачи называют это профилактикой. CDC рекомендует профилактику для:
- Тесные контакты человека с менингитом, вызванным N. meningitidis
- Члены семьи, особенно если они подвержены повышенному риску заражения тяжелой инфекцией Hib
Кому следует пройти профилактику, порекомендуют врачи или местные отделы здравоохранения.
Вы также можете защитить себя и других от бактериального менингита, поддерживая здоровые привычки:
- Не курить и избегать сигаретного дыма
- Больше отдыхайте
- Избегайте тесного контакта с больными людьми
Это особенно важно для людей с повышенным риском заболевания, в том числе:
- Младенцы
- Пожилые люди
- Люди со слабой иммунной системой
- Люди без селезенки или селезенки, которая не работает должным образом
Начало страницы
Вирусный менингит | CDC
Вирусный менингит — наиболее распространенный вид менингита, воспаления слизистой оболочки головного и спинного мозга.Часто он протекает менее серьезно, чем бактериальный менингит, и большинство людей поправляются самостоятельно (без лечения). Однако любой человек с симптомами менингита должен немедленно обратиться к врачу, потому что некоторые виды менингита могут быть очень серьезными. Только врач может определить, есть ли у кого-то менингит, что его вызывает, и выбрать лучшее лечение. Младенцы младше 1 месяца и люди с ослабленной иммунной системой чаще страдают тяжелым заболеванием вирусным менингитом.
Причины
Неполиомиелитные энтеровирусы являются наиболее частой причиной вирусного менингита в США, особенно с конца весны до осени.Именно тогда эти вирусы распространяются чаще всего. Однако только у небольшого числа людей, инфицированных энтеровирусами, на самом деле разовьется менингит.
Другими вирусами, которые могут вызывать менингит, являются
Люди в группе риска
Заболеть вирусным менингитом могут люди любого возраста. Однако у некоторых людей риск заражения выше, в том числе:
- Дети до 5 лет
- Люди с ослабленной иммунной системой, вызванной заболеваниями, приемом лекарств (например, химиотерапией) и недавней трансплантацией органов или костного мозга
Младенцы в возрасте до 1 месяца и люди с ослабленной иммунной системой также чаще страдают тяжелыми заболеваниями.
Как это распространяется
Люди, находящиеся в тесном контакте с вирусным менингитом, могут заразиться вирусом, от которого этот человек заболел. Однако вероятность развития менингита при таком тесном контакте маловероятна. Лишь у небольшого числа людей, инфицированных вирусами, вызывающими менингит, на самом деле разовьется вирусный менингит.
Вирусы, вызывающие менингит, распространяются по-разному. Узнайте больше о том, как распространяются следующие вирусы, посетив веб-сайты CDC:
Начало страницы
Симптомы
Общие симптомы у младенцев
- Лихорадка
- Раздражительность
- Плохое питание
- Сонливость или проблемы с пробуждением
- Вялость (недостаток энергии)
Общие симптомы у детей и взрослых
- Лихорадка
- Головная боль
- Жесткая шея
- Глаза более чувствительны к свету
- Сонливость или проблемы с пробуждением
- Тошнота
- Раздражительность
- Рвота
- Отсутствие аппетита
- Вялость (недостаток энергии)
Большинство людей с легким вирусным менингитом обычно поправляются самостоятельно в течение 7–10 дней.
Начальные симптомы вирусного менингита аналогичны симптомам бактериального менингита. Однако бактериальный менингит обычно протекает тяжело и может вызвать серьезные осложнения, такие как повреждение головного мозга, потеря слуха или нарушение обучаемости. Патогены (микробы), вызывающие бактериальный менингит, также могут быть связаны с другим серьезным заболеванием — сепсисом. Сепсис — это крайняя реакция организма на инфекцию. Без своевременного лечения сепсис может быстро привести к повреждению тканей, органной недостаточности и смерти.
Немедленно обратитесь к врачу, если вы подозреваете, что у вас или вашего ребенка менингит. Врач может определить, есть ли у вас заболевание, что его вызывает, и определить лучшее лечение.
Начало страницы
Диагностика
Врачи диагностируют менингит, заказывая специальные лабораторные анализы образцов, взятых у человека с подозрением на менингит. Если врач подозревает менингит, он или она может собрать образцы для анализа по:
- мазок из носа или горла
- Получение образца стула
- Взять немного крови
- Забор жидкости вокруг спинного мозга
Лечение
В большинстве случаев специфического лечения вирусного менингита не существует.Большинство людей с легким вирусным менингитом обычно полностью выздоравливают без лечения за 7-10 дней. Противовирусные препараты могут помочь людям с менингитом, вызванным вирусами, такими как герпесвирус и грипп.
Антибиотики не помогают при вирусных инфекциях, поэтому они бесполезны при лечении вирусного менингита. Однако антибиотики действительно борются с бактериями, поэтому они очень важны при лечении бактериального менингита.
Людям, у которых развивается тяжелое заболевание или которые подвержены риску развития тяжелого заболевания, может потребоваться помощь в больнице.
Профилактика
Не существует вакцин для защиты от неполиомиелитных энтеровирусов, которые являются наиболее частой причиной вирусного менингита. Лучший способ защитить себя и других от энтеровирусных инфекций, не связанных с полиомиелитом, — это
.- Часто мойте руки водой с мылом в течение не менее 20 секунд, особенно после смены подгузников или использования туалета
- Избегайте тесного контакта, например прикосновения и рукопожатия, с больными людьми
- Очистка и дезинфекция поверхностей, к которым часто прикасаются
- Оставайтесь дома, когда вы больны, и не позволяйте больным детям ходить в школу
Вакцины могут защитить от некоторых болезней, таких как корь, эпидемический паротит, ветряная оспа и грипп, которые могут привести к вирусному менингиту.Убедитесь, что вы и ваш ребенок вакцинированы по расписанию.
Избегайте укусов комаров и других насекомых, переносящих болезни, которые могут заразить людей.
Контрольные мыши и крысы. Если у вас есть грызун в вашем доме или вокруг него, соблюдайте соответствующие меры предосторожности по очистке и контролю.
Начало страницы
Менингит — NHS
Менингит — это инфекция защитных оболочек, окружающих головной и спинной мозг (мозговые оболочки).
Может затронуть кого угодно, но чаще всего встречается у младенцев, маленьких детей, подростков и молодых людей.
Менингит может быть очень серьезным, если не лечить быстро.
Может вызвать опасное для жизни заражение крови (сепсис) и привести к необратимому повреждению мозга или нервов.
Имеется ряд прививок, обеспечивающих некоторую защиту от менингита.
Симптомы менингита
Симптомы менингита развиваются внезапно и могут включать:
- высокую температуру (лихорадку) 38 ° C или выше
- тошноту
- головную боль
- сыпь, которая не исчезает, когда по ней опускается стекло (но сыпь не всегда будет развиваться)
- ригидность шеи
- неприязнь к яркому свету
- сонливость или невосприимчивость
- припадки (припадки)
Эти симптомы могут проявляться в любом порядке.Вы не всегда получаете все симптомы.
Важный: Коронавирус (COVID-19)
В настоящее время может быть трудно понять, что делать, если ваш ребенок нездоров.
Очень важно доверять своим инстинктам и при необходимости обратиться за медицинской помощью.
Когда обращаться за медицинской помощью
Вам следует как можно скорее получить медицинскую консультацию, если вы обеспокоены тем, что у вас или вашего ребенка может быть менингит.
Доверяйте своим инстинктам и не ждите, пока разовьется сыпь.
Позвоните в службу 999, чтобы вызвать скорую помощь, или немедленно обратитесь в ближайшее отделение скорой помощи, если вы считаете, что вы или ваш ребенок серьезно заболели.
Позвоните в NHS 111 или к своему терапевту, чтобы получить консультацию, если вы не уверены, серьезно ли это или вы думаете, что могли заразиться менингитом.
Как передается менингит
Менингит обычно вызывается бактериальной или вирусной инфекцией.
Бактериальный менингит встречается реже, но более опасен, чем вирусный менингит.
Инфекции, вызывающие менингит, могут передаваться через:
- чихание
- кашель
- поцелуи
- совместное использование посуды, столовых приборов и зубных щеток
Менингит обычно передается от людей, которые переносят эти вирусы или бактерии в носу или горле, но сами не болеют.
Его также можно заразить от человека, больного менингитом, но это реже.
Прививки от менингита
Прививки предлагают некоторую защиту от определенных причин менингита.
К ним относятся:
- вакцина против менингита B, предлагаемая детям в возрасте 8 недель, с последующей второй дозой в 16 недель и ревакцинацией в 1 год
- Вакцина 6-в-1, предлагаемая детям в возрасте 8, 12 лет. и возраст 16 недель
- пневмококковая вакцина — предлагается детям, родившимся до 1 января 2020 года в возрасте 8, 16 недель и 1 года; младенцам, родившимся 1 января 2020 года или позднее, вводят 2 дозы в 12 недель и 1 год
- Вакцина Hib / MenC — предлагается детям в возрасте 1 года
- Вакцина MMR — предлагается младенцам в 1 год и вторая доза — в 3 года и 4 месяца
- Вакцина против менингита ACWY — предлагается подросткам, ученикам шестого класса и студентам старшего возраста, впервые поступающим в университет
Средства от менингита
Люди с подозрением на менингит обычно сдают анализы в больнице для подтверждения диагноза и проверки, является ли состояние результатом вирусной или бактериальной инфекции.
Бактериальный менингит обычно необходимо лечить в больнице не менее недели.
Лечение включает:
- антибиотиков, вводимых непосредственно в вену
- жидкостей, вводимых непосредственно в вену
- кислорода через маску для лица
Вирусный менингит имеет тенденцию улучшаться самостоятельно в течение 7-10 дней и часто может исчезнуть. лечится в домашних условиях.
Достаточно отдыхать, принимать обезболивающие и лекарства от болезней могут тем временем помочь облегчить симптомы.
Перспективы менингита
Вирусный менингит обычно проходит сам по себе и редко вызывает какие-либо долгосрочные проблемы.
Большинство людей с бактериальным менингитом, получивших быстрое лечение, также полностью выздоравливают, хотя у некоторых остаются серьезные долгосрочные проблемы.
К ним могут относиться:
- потеря слуха или потеря зрения, которая может быть частичной или полной
- проблемы с памятью и концентрацией
- повторяющиеся припадки (эпилепсия)
- нарушения координации, движения и равновесия
- потеря конечностей — иногда необходима ампутация пораженных конечностей
В целом, по оценкам, до 1 из 10 случаев бактериального менингита приводит к летальному исходу.
Узнайте больше об осложнениях менингита
Контент сообщества от HealthUnlocked Последняя проверка страницы: 8 марта 2019 г.
Срок следующей проверки: 8 марта 2022 г.
Информация о здоровье детей: менингит
Менингит возникает, когда оболочка, покрывающая головной и спинной мозг, называемая мозговыми оболочками, инфицируется и опухает или воспаляется. Менингит обычно вызывается бактериальными или вирусными инфекциями.
Менингит встречается нечасто, но может быть очень серьезным и требует неотложной медицинской помощи. Существует множество вирусных и бактериальных инфекций, которые могут вызвать менингит, и иногда менингит возникает из-за осложнения от другого заболевания, такого как корь или корь. ветряная оспа.
Бактериальный менингит может очень быстро ухудшиться. Каждый пятый инфицированный ребенок остается с постоянной инвалидностью, такой как глухота или церебральный паралич. В небольшом количестве случаев бактериальный менингит может стать причиной смерти.Вирусный менингит встречается чаще, но менее опасен, чем бактериальный. менингит.
Большинство детей полностью выздоравливают после менингита, но это может занять время.
Признаки и симптомы менингита
Признаки и симптомы менингита могут различаться в зависимости от возраста вашего ребенка, а также от того, вызвано ли заболевание вирусом или бактериями. Признаки и симптомы могут включать:
- лихорадка
- рвота
- судороги (припадки)
- головная боль
- раздражительность и пронзительный крик (особенно у младенцев)
- мягкое место на макушке ребенка (родничок) может выпирать и выглядеть очень полным
- усталость, сонливость (вялость) или трудности с пробуждением
- ригидность шеи
- неприязнь к яркому свету (светобоязнь)
- младенцы могут запрокидывать голову или выгибать спину.
Когда обращаться к врачу
Если у вашего ребенка кожная сыпь в виде небольших ярко-красных пятен или пурпурных пятен или синяков, которые не бледнеют (бледнеют) при нажатии на них, это может быть признаком менингита, вызванного менингококковые бактерии. Смотрите наш информационный бюллетень Менингококковая инфекция.
Если у вашего ребенка появляются признаки менингита или менингококковой инфекции, немедленно доставьте их к ближайшему врачу или в отделение неотложной помощи больницы.
Для диагностики менингита вашему ребенку потребуется люмбальная пункция (см. Наш информационный бюллетень «Люмбальная пункция»).Это безопасный тест, который проводит опытный врач, чтобы взять образец жидкости вокруг позвоночника. Диагноз менингита ставится при исследовании этой жидкости и проведении анализов крови.
Лечение менингита
Если у вашего ребенка менингит, он будет госпитализирован. Их лечение и уход будут зависеть от типа менингита и степени их недомогания.
Результаты люмбальной пункции могут вернуться через два-три дня. Тем временем вашему ребенку будут вводить антибиотики непосредственно в вену через капельницу (внутривенная или внутривенная терапия), если у него бактериальный менингит.
Вирусный менингит
Как правило, вирусный менингит не так серьезен, как бактериальный менингит. Лечение не включает антибиотики, потому что антибиотики не действуют на вирусы. Дети с вирусным менингитом будут по-прежнему находиться под пристальным наблюдением во время их пребывания в больнице. остаться.
Бактериальный менингит
Бактериальный менингит может быть более серьезным, и вашему ребенку будут постоянно требоваться антибиотики. На протяжении всего пребывания в больнице за вашим ребенком будут внимательно наблюдать за любыми изменениями в его состоянии.Регулярные проверки вашего ребенка во время его пребывания в больнице могут включать проверку состояния вашего ребенка. жизненно важные показатели (такие как частота сердечных сокращений, температура и артериальное давление) и состояние их неврологической системы (головной мозг и нервы).
Ваш ребенок также может получить:
- жидкостей и лекарств через капельницу
- дополнительных анализов крови
- стероидных лекарств для уменьшения отека мозга.
При подозрении на менингококковый менингит людям, которые имели тесный контакт с вашим ребенком, может потребоваться прием антибиотиков — врач вашего ребенка посоветует вам, если это необходимо.
В зависимости от возраста вашего ребенка, типа бактерий и других факторов может потребоваться внутривенное (капельное) лечение антибиотиками на срок до трех недель. В некоторых случаях некоторые дети могут завершить курс лечения антибиотиками дома под наблюдением медсестры.
Продолжение
Большинство детей полностью выздоравливают после менингита, но это может занять время. Есть некоторые возможные последствия менингита, которые могут включать:
- общая усталость
- частые головные боли
- нарушение концентрации и кратковременная память
- неуклюжесть или проблемы с равновесием
- проблемы со слухом
- перепады настроения.
После того, как ваш ребенок уйдет из больницы домой, ему может потребоваться медицинский осмотр для наблюдения за его выздоровлением. Им может потребоваться проверка слуха, поскольку у небольшого числа детей, перенесших менингит, возникают проблемы со слухом.
Некоторые дети могут остаться с необратимыми повреждениями или инвалидностью в результате менингита. Ваш врач сможет предоставить вам дополнительную информацию о долгосрочном прогнозе вашего ребенка.
Как распространяется менингит?
Многие люди переносят бактерии, вызывающие бактериальный менингит, в носу и горле, не заболевая.Этих людей называют здоровыми носителями. Здоровые носители могут передавать бактерии другим людям, которые могут заболеть.
Бактерии или вирусы, вызывающие менингит, могут передаваться от человека к человеку при кашле, чихании, поцелуях или совместном использовании чашек, бутылок для питья или столовых приборов.
Профилактика менингита
- Некоторые бактерии, вызывающие менингит, можно в значительной степени предотвратить с помощью обычных детских прививок. Лучшим способом предотвратить менингит является обеспечение того, чтобы ваш ребенок прошел все необходимые прививки.
- Дети, подвергающиеся воздействию сигаретного дыма, подвергаются большему риску заболеть менингитом. Не позволяйте никому курить в вашем доме или рядом с вашим ребенком.
Соблюдение правил гигиены снижает вероятность заражения вирусами или бактериальными инфекциями или их передачи другим людям. Хорошая гигиена включает:
- регулярное тщательное мытье рук
- запрещение совместного использования бутылок, чашек или столовых приборов
- поощрение детей кашлять или чихать в локоть
- обучение ребенка бросать салфетки в мусорное ведро, как только они их использовали, и мыть руки после.
Ключевые моменты, которые следует запомнить
- Менингит — это воспаление мозговых оболочек (оболочки, покрывающей головной и спинной мозг).
- Менингит вызывается бактериальной или вирусной инфекцией. Бактериальный менингит может очень быстро ухудшиться.
- Если у вашего ребенка признаки менингита, немедленно обратитесь за медицинской помощью.
- Большинство людей выздоравливают от менингита, хотя это может занять много времени.
- Своевременное проведение вакцинации вашего ребенка — лучший способ предотвратить менингит.
Дополнительная информация
Общие вопросы, которые задают нашим врачам
Когда перестанут лечить больные менингитом заразительный?
Пока человек с менингитом кашляет или чихает капли в воздух, они будут заразными.
Если анализы покажут, что у моего ребенка вирусный менингит, будет ли антибиотики вызывают какие-то проблемы?
Есть риски, связанные со всеми лекарствами, включая антибиотики.Но риск того, что бактериальный менингит останется без лечения, намного выше, чем
риск реакции на один из антибиотиков. Самый безопасный вариант —
немедленно вводите антибиотики, прежде чем терять драгоценное время, пока мы ждем
для результатов тестирования.
Разработано отделением общей медицины Королевской детской больницы. Мы признательны потребителям и опекунам RCH.
Отзыв написан в апреле 2018.
Kids Health Info поддерживается Фондом Королевской детской больницы.Чтобы сделать пожертвование, посетите www.rchfoundation.org.au.
Обзор детского бактериального менингита
US Pharm. 2016; 41 (5): 41-45.
РЕЗЮМЕ: Детский бактериальный менингит — это неотложная медицинская помощь, требующая немедленного начала лечения. Хотя в Соединенных Штатах и других развитых странах наблюдается снижение заболеваемости детским менингитом, бактериальный менингит продолжает вызывать высокую заболеваемость и смертность во всем мире. Вакцинация ( Haemophilus influenzae, тип b, пневмококковая и менингококковая) значительно снизила риск бактериального менингита в развитых странах.Лечение бактериального менингита зависит от предполагаемого или известного возбудителя. Лечение часто включает цефалоспорин третьего поколения или пенициллин плюс ванкомицин. Дексаметазон может быть добавлен для предотвращения неврологических осложнений, таких как потеря слуха. Несмотря на агрессивную терапию, многие пациенты будут испытывать долгосрочные неврологические осложнения.
Детский бактериальный менингит — это тяжелая, опасная для жизни инфекция оболочек (мозговых оболочек), окружающих головной и спинной мозг.Инфекция может быть связана с долгосрочными потенциально разрушительными последствиями, даже если с ней активно бороться. По сравнению с вирусным менингитом, который часто проходит самостоятельно и имеет хороший прогноз, бактериальный менингит сопряжен с более высоким риском заболеваемости и смертности. По данным CDC, с 2003 по 2007 год в Соединенных Штатах было зарегистрировано 4 100 случаев бактериального менингита, и ежегодно в течение этого периода происходило около 500 случаев смерти. 1 Подсчитано, что пик заболеваемости бактериальным менингитом приходится на детей младше 2 месяцев и что по крайней мере 75% случаев приходится на детей младше 5 лет. 2-4
Этиология
Существует несколько возбудителей менингита у младенцев и детей ( ТАБЛИЦА 1 ). Этиология зависит от таких факторов, как возраст, иммунная функция и статус иммунизации, а также географическое положение. 2-4 Двумя наиболее распространенными возбудителями в США являются Streptococcus pneumoniae и Neisseria meningitidis. 2-4 В глобальном масштабе Haemophilus influenzae тип b (Hib) является основной причиной менингита.Это контрастирует с США и другими развитыми странами, где рутинная иммунизация младенцев конъюгированной вакциной Hib значительно снизила заболеваемость менингитом, связанным с Hib. 5
Эпидемиология
Глобальную заболеваемость и бремя бактериального менингита сложно определить. Во всем мире отсутствие лабораторного потенциала в некоторых регионах и занижение данных приводят к значительному разбросу заболеваемости. 6 Сообщается, что в странах с высоким уровнем дохода заболеваемость составляет от 5 до 10 случаев на 100 000 населения; однако заболеваемость также зависит от возраста. 5 По данным эпиднадзора на популяционной основе было зарегистрировано 80,69 случаев на 100 000 населения у пациентов в возрасте до 2 месяцев. 4
Заболеваемость детским менингитом существенно снизилась с введением вакцин против трех наиболее распространенных бактериальных патогенов. 2,7,8
Hib: Серотип b H influenzae представляет собой респираторный патоген, который когда-то был ведущей причиной бактериального менингита у детей во всем мире.Сегодня частота Hib у детей резко снизилась из-за регулярного введения конъюгированной полисахаридной вакцины Hib, которая была введена в 1990-х годах. 2
S pneumoniae: 7-валентная пневмококковая конъюгированная вакцина (ПКВ) была включена в календарь иммунизации младенцев в 2000 году, и с тех пор заболеваемость пневмококковым менингитом у детей в США снизилась. от 55% до 60%. 9 Несмотря на это, S pneumoniae остается наиболее частой причиной бактериального менингита у детей.Одна из причин заключается в том, что было идентифицировано более 91 отдельного серотипа пневмококка. 2 Кроме того, увеличилось количество серотипов, не относящихся к PCV, которые вызывают инвазивные заболевания. Это привело к разработке PCV13 для использования у младенцев и использованию 23-валентной полисахаридной вакцины у детей старшего возраста и взрослых. 2
N meningitidis: N meningitidis — это грамотрицательный диплококк, который вызывает инвазивное менингококковое заболевание.Заболеваемость является бимодальной, с увеличением у детей младше 1 года, а также у подростков и молодых людей. 10 В США серогруппы B, C и Y вовлечены в бактериальный менингит. 2 Заболеваемость N meningitidis серогрупп C и Y бактериальным менингитом снизилась из-за плановой иммунизации детей в возрасте от 11 до 18 лет четырехвалентной менингококковой гликоконъюгированной вакциной. Хотя эта вакцина одобрена для использования у детей в возрасте от 2 до 10 лет, она не является частью плановой иммунизации.Есть опасения по поводу менингита серогруппы B N meningitidis , вакцины против которого в настоящее время нет из-за его плохо иммуногенной капсулы. 2
Другие возбудители, особенно у младенцев, включают стрептококк группы B (GBS) и Listeria monocytogenes . СГБ подразделяется на раннее начало (развитие в возрасте <7 дней) или позднее начало (развитие в возрасте> 7 дней). 8 Беременные женщины проходят скрининг на колонизацию СГБ, и, если тест пациентки дает положительный результат, матери назначают антибиотики во время родов, чтобы предотвратить передачу СГБ плоду.CDC и Американский колледж акушеров и гинекологов разработали рекомендации и руководства по профилактике GBS. 11,12 L monocytogenes приходилось 3,4% случаев бактериального менингита (взрослых и детей) с 1998 по 2007 год. 8 За этот период произошло 36% -ное снижение количества Listeria , вероятно, из-за сокращения в пищевых продуктах Listeria заражение. 8
Патогенез и предрасполагающие факторы
Патогенез бактериального менингита у детей неясен. 5 Возбудители менингита обычно проникают через гематоэнцефалический барьер (ГЭБ) после колонизации носоглотки. Механизм проникновения зависит от вовлеченного организма. BBB также демонстрирует повышенную проницаемость при менингеальной инфекции. Определенные факторы повышают риск бактериального менингита, включая контакт с инфекцией (т. Е. Менингококковой инфекцией) или наличие недавно перенесенной инфекции верхних дыхательных путей. 4
Клинические особенности
Клинические проявления бактериального менингита часто неспецифичны и зависят от возраста пациента.У детей с менингитом может появиться лихорадка и признаки воспаления менингеальной оболочки, такие как сильная и постоянная головная боль, ригидность и болезненность шеи (ригидность затылочной кости), рвота и спутанность сознания. 4,13 Степень признаков и симптомов часто зависит от продолжительности болезни. К менее распространенным симптомам относятся вялость, светобоязнь, кожная сыпь и приступы головокружения. Петехии и пурпура чаще всего связаны с N meningitidis и часто начинаются в нижних конечностях. 4,5,10
Два клинических признака, которые могут присутствовать у пациентов с менингитом, — это Керниг и Брудзинский. Положительный признак Кернига — это когда пациент лежит в положении лежа на спине, бедра и колени согнуты на 90 °, и он не может без боли вытянуть колено более чем на 135 °. 4 Положительный признак Брудзинского — это когда сильная скованность шеи вызывает сгибание бедер и коленей пациента при сгибании шеи. 4 Клиницисты должны помнить, что признаки Кернига и Брудзинского, а также ригидность затылочной кости в большинстве случаев менингита у взрослых и детей отсутствуют. 13
Генерализованные судороги возникают примерно у 20–30% пациентов до или в течение 48 часов после госпитализации. 14 Хотя могут возникать временные неврологические нарушения, у большинства пациентов эти нарушения исчезают, и пациенты не подвержены высокому риску эпилепсии. Пациенты с высоким риском эпилепсии — это пациенты с постоянным неврологическим дефицитом, вторичным по отношению к бактериальному менингиту.
Осложнения
Бактериальный менингит может иметь два типа осложнений: системные и неврологические.Системные осложнения у детей включают септический шок, диссеминированное внутрисосудистое свертывание, острый респираторный дистресс-синдром и септический или реактивный артрит. Даже при лечении наблюдаются значительные долгосрочные неврологические эффекты. По крайней мере, каждый пятый человек с бактериальным менингитом имеет долгосрочные неврологические последствия. 13 Неврологические последствия включают нейросенсорную тугоухость (сообщается у 11% пациентов), судороги, двигательные проблемы, гидроцефалию и многие другие когнитивные и поведенческие проблемы. 4,7 S pneumoniae менингит имеет один из самых высоких показателей отдаленных осложнений. Тяжесть заболевания часто увеличивает вероятность долгосрочных неврологических последствий и более высокой смертности. 2,7 Кортикостероиды, которые обсуждаются в разделе Лечение , часто назначаются для уменьшения риска неврологических повреждений.
Диагноз
Диагностика бактериального менингита у детей включает лабораторные анализы крови и анализ спинномозговой жидкости (ЦСЖ).Анализы крови должны включать общий анализ крови, электролитный анализ, С-реактивный белок и факторы свертывания крови.
Диагностика основана на анализе спинномозговой жидкости. В рекомендациях Американского общества инфекционистов (IDSA) по бактериальному менингиту рекомендуется выполнять люмбальную пункцию (LP) детям с подозрением на менингит. 15 Существуют определенные исключения, в том числе пациенты с ослабленным иммунитетом или в анамнезе отдельные неврологические состояния (например, шунты спинномозговой жидкости, травма ЦНС или нейрохирургия). 15 В этих случаях пациенту сначала следует пройти компьютерную томографию головы и подтвердить нормальные результаты до проведения LP. Клиницист должен взвесить риск и пользу от выполнения LP у педиатрического пациента. Независимо от того, когда возникает LP, следует немедленно начать лечение антибиотиками. 15
В дополнение к методам, упомянутым выше, также выполняется окрашивание по Граму жидкости спинномозговой жидкости. 15 Окраска по Граму дает положительный результат примерно у 90% и 80% детей с пневмококковым и менингококковым менингитом, соответственно. 14 При менингите H influenza e и Listeria окраска по Граму является положительной примерно у 50% и 30% пациентов, соответственно. Как правило, у пациента, у которого в спинномозговой жидкости имеется высокое количество лейкоцитов и положительное окрашивание по Граму, исход хуже.
Молекулярные методы, такие как полимеразная цепная реакция, могут быть полезны в диагностике и лечении бактериального менингита. 14,15 Быстрый тест на агглютинацию антигена также может использоваться в диагностике. 13 Этот вариант охватывает широкий спектр организмов, таких как Neisseria серогруппы менингококков, S pneumoniae , H influenzae и Escherichia coli , но он менее чувствителен. Поскольку с помощью этого метода были получены ложноположительные результаты, многие учреждения не используют его. 13 Быстрый тест на агглютинацию антигена может быть наиболее полезен у пациентов, которые предварительно получали антимикробную терапию и чьи культуры ЦСЖ и окраски по Граму отрицательны.
Шкала бактериального менингита (BMS) может использоваться для определения вероятности бактериального и небактериального менингита у младенцев и детей старше 2 месяцев. 4 Критерии включают положительное окрашивание ЦСЖ по Граму, частоту приступов с заболеванием, количество нейтрофилов в крови, превышающее 10000 клеток / мм 3 , количество нейтрофилов в ЦСЖ более 10000 клеток / мм 3 и белок ЦСЖ, превышающий 80 мг / дл .
Пациенты с низким риском бактериального менингита имеют 0 баллов, что означает отсутствие у них вышеуказанных критериев. Оценка в 1 балл предполагает, что небактериальный (асептический) менингит менее вероятна, а оценка> 2 указывает на более высокую вероятность бактериального менингита. Мета-анализ показал, что чувствительность BMS составляет 99,3%, а специфичность — 62,1%. 4 BMS может быть полезен для определения риска бактериального менингита у пациента.
Лечение
Принципы антимикробной терапии: Эмпирическая терапия выбирается на основе общей бактерии, вызывающей менингит.После того, как патоген идентифицирован, может быть проведено специальное лечение на основе известного организма. Дополнительные соображения при выборе лечения зависят от способности препарата проникать через ГЭБ. Некоторые характеристики противомикробных препаратов, которые обеспечивают более легкое проникновение через ГЭБ, включают низкую молекулярную массу, простую химическую структуру, высокую растворимость липидов, низкую степень связывания с белками и низкую степень ионизации. Например, ванкомицин имеет тенденцию лучше проникать, когда ГЭБ значительно поврежден.Также следует учитывать, обладает ли антибиотик зависящими от концентрации (аминогликозиды и фторхинолоны) или зависящими от времени (ванкомицин и бета-лактамы) убивающими свойствами. После выявления возбудителя антибиотики следует тщательно деэскалировать. 2
Антибиотики: Руководства по лечению бактериального менингита есть во многих организациях во всем мире, включая IDSA, Канадское педиатрическое общество, Национальный институт здравоохранения и качества ухода и Фонд исследований менингита. 15-18 Руководство IDSA 2004 года по бактериальному менингиту в настоящее время обновляется, публикация которого ожидается осенью 2016 года. Большинство рекомендаций, представленных здесь, взяты из руководства IDSA, хотя между различными организациями есть минимальные различия.
Начало эмпирической терапии бактериального менингита должно происходить сразу после LP или при подозрении на менингит. 15 Лечение проводится в стационаре.Выбор эмпирической терапии зависит от наиболее распространенных организмов для каждой возрастной группы ( ТАБЛИЦЫ 2 и 3 ), а также от местных паттернов резистентности. Общие рекомендации часто включают цефалоспорины третьего поколения, такие как цефтриаксон или цефотаксим. Ампициллин или пенициллин G можно использовать против чувствительных организмов. Педиатрические рекомендации по дозировке выбранных антибиотиков приведены в ТАБЛИЦЕ 4 .
Устойчивость к лекарствам является проблемой при лечении нескольких организмов.Из-за растущих опасений относительно штаммов S pneumoniae с множественной лекарственной устойчивостью пенициллин не рекомендуется для эмпирической терапии. 2,15,19 Вместо этого к эмпирической схеме лечения часто добавляют ванкомицин с цефалоспорином третьего поколения. Американская академия педиатрии (AAP) рекомендует назначать ванкомицин цефотаксимом или цефтриаксоном всем детям в возрасте от 1 месяца и старше с подозрением на менингит, а затем проводить деэскалацию после выявления микроорганизма. 20 Руководства IDSA также рекомендуют добавлять ванкомицин при подозрении на S pneumoniae . 15 Рифампицин, обладающий отличной проницаемостью в спинномозговой жидкости, может использоваться в случаях цефалоспорин-резистентного пневмококкового менингита. 2 Сообщалось также, что устойчивость к пенициллину возникает с N менингитидами ; по этой причине не следует применять пенициллины, а цефалоспорины третьего поколения являются терапией первой линии при менингококковом менингите.
Продолжительность лечения полностью не выяснена.Метаанализ, изучающий продолжительность приема антибиотиков, не нашел убедительных доказательств в пользу длинных или коротких курсов антибиотиков при лечении бактериального менингита у детей. 15,19,21 Текущие рекомендации основаны больше на опыте, чем на научных данных. ТАБЛИЦА 2 перечисляет продолжительность лечения.
Кортикостероиды
Несмотря на терапию антибиотиками, пациенты с менингитом подвержены риску долгосрочных неврологических осложнений. Есть некоторые свидетельства того, что использование противовоспалительных средств, таких как кортикостероиды, может уменьшить травму головного мозга. 2,15 Кортикостероиды уменьшают воспаление и высвобождение цитокинов, включая фактор некроза опухоли альфа. Дексаметазон — наиболее распространенный кортикостероид, используемый для предотвращения или минимизации неврологических осложнений менингита. Однако данные противоречивы. Первоначальные испытания показали преимущество дексаметазона, применяемого дополнительно, для уменьшения неврологических осложнений (особенно потери слуха), с наибольшим преимуществом в случаях менингита, вызванного Hib. В Кокрановском обзоре 2015 года были обнаружены ограниченные доказательства из двух испытаний, которые предполагали снижение смертности и потери слуха с использованием адъювантных кортикостероидов, и не было никаких преимуществ для уменьшения неврологических последствий. 22
В настоящее время рекомендации IDSA рекомендуют применять дополнительные кортикостероиды у младенцев и детей с инфекциями Hib за 10–20 минут до первого антибиотика. 15 Кортикостероиды не следует назначать пациентам, которые уже получали противомикробную терапию, из-за отсутствия пользы. Хотя рекомендации IDSA не содержат рекомендаций по пневмококковому менингиту, AAP предлагает рассмотреть возможность применения дексаметазона у пациентов в возрасте 6 недель и старше после взвешивания рисков и преимуществ. 15 Нет данных, подтверждающих регулярное использование дополнительных кортикостероидов при менингококковом менингите.
Было использовано несколько режимов дозирования дексаметазона. Чаще всего доза составляет 0,15 мг / кг каждые 6 часов в течение 4 дней. 15,19 Дексаметазон следует назначать до или одновременно с первой дозой антибиотиков. При выписке и через 1 месяц после выписки следует провести оценку слуха.
Для противовоспалительного лечения бактериального менингита у детей используются другие ограниченные средства.Глицерин, гиперосмолярный диуретик, также использовался в качестве дополнительного лечения; его низкая стоимость и пероральное введение являются преимуществами, но необходимы дополнительные данные, чтобы рекомендовать это средство для профилактики неврологических осложнений. 2
Поддерживающая терапия
Лечение менингита включает внутривенное введение жидкостей. 19,23 Следует оценить баланс жидкости и электролитов пациента. Если у пациента шок или гиповолемия, следует провести регидратацию.Если у пациента имеется соответствующий жидкостный статус, следует рассмотреть умеренное ограничение жидкости (обычно две трети или три четверти дневной нормы). У педиатрических пациентов с менингитом может быть избыток общей и внеклеточной воды, повышенная секреция антидиуретического гормона, легкая системная гипертензия и повышенное внутричерепное давление. В начале процесса гидратации важно исключить несоответствующую секрецию антидиуретического гормона.
Химиопрофилактика
Химиопрофилактика может рассматриваться для снижения риска передачи менингита от человека к человеку (т.е., братья и сестры и другие домашние контакты). 1 Рифампицин может быть прописан близким контактам для уменьшения передачи Hib и менингококкового менингита. 1,14 Вакцинация рекомендуется детям, которые не прошли вакцинацию и соответствуют критериям вакцины против Hib. При менингококковой инфекции взрослые и дети могут получать рифампицин или цефтриаксон. Ципрофлоксацин 500 мг перорально в виде однократной дозы — еще один вариант для взрослых, но он не рекомендуется для педиатрических пациентов из-за возможности повреждения хряща. 14 Невакцинированные дети и близкие люди старше 2 лет, подвергшиеся воздействию менингококка A, C, Y или W135, должны получить четырехвалентную менингококковую вакцинацию. Самые свежие рекомендации можно найти в расписании иммунизации CDC (www.cdc.gov/vaccines/schedules). Химиопрофилактика не показана при пневмококковом менингите. Как правило, медицинские работники не нуждаются в химиопрофилактике.
Заключение
Детский бактериальный менингит часто приводит к летальному исходу, если откладывать лечение.Фармацевты должны знать признаки и симптомы, чтобы помочь своевременно диагностировать менингит у педиатрических пациентов. Если есть подозрение на менингит, у подходящих пациентов следует провести исследование спинномозговой жидкости с помощью LP, чтобы определить пораженный организм. Немедленное начало приема антибиотиков и поддерживающей терапии имеет важное значение для снижения заболеваемости и смертности от менингита. Даже после лечения пациенты могут иметь долгосрочные неврологические последствия. Фармацевты должны рекомендовать указанные вакцины, зная, что они могут снизить риск менингита.
ССЫЛКИ 1. CDC. Бактериальный менингит. www.cdc.gov/meningitis/bacterial.html. Обновлено 1 апреля 2014 г. По состоянию на 22 января 2016 г.
2. Агравал С., Надель С. Острый бактериальный менингит у младенцев и детей: эпидемиология и лечение. Препараты для педиатрии . 2011; 13: 385-400.
3. de Jonge RC, van Furth AM, Wassenaar M, et al. Прогнозирование последствий и смерти после бактериального менингита в детстве: систематический обзор прогностических исследований. BMC Infect Dis .2010; 10: 232.
4. Каплан SL. Бактериальный менингит у детей старше месяца: клиника и диагностика. UpToDate. www.uptodate.com/contents/bacterial-meningitis-in-children-older-than-one-month-clinical-features-and-diagnosis. Проверено 28 февраля 2016 г.
5. Хеккенберг С.Г., Брауэр М.К., ван де Бик Д. Бактериальный менингит. В: Aminoff MJ, Boller F, Swaab DF, et al, eds. Справочник по клинической неврологии. Неврологические аспекты системных заболеваний . Амстердам, Нидерланды: Эльзевир Б.V .; 2014.
6. Луксич И., Мулич Р., Фальконер Р. и др. Оценка глобальной и региональной заболеваемости острым бактериальным менингитом у детей: оценка доказательств. Croat Med J . 2013; 54: 510-518.
7. Kim KS. Острый бактериальный менингит у младенцев и детей. Ланцет Infect Dis . 2010; 10: 32-42.
8. Thigpen MC, Whitney CG, Messonnier NE, et al. Бактериальный менингит в США, 1998-2007 гг. N Engl J Med . 2011; 364: 2016-2025.
9. Олово Тин Хтар М., Мадхава Х., Балмер П. и др.Обзор влияния пневмококковой полисахаридной конъюгированной вакцины (7-валентной) на пневмококковый менингит. Adv Ther . 2013; 30: 748-762.
10. Двилоу Р., Фанелла С. Инвазивная менингококковая инфекция в 21 веке — новости для клиницистов. Curr Neurol Neurosci Rep . 2015; 15: 2.
11. CDC. Стрептококковая инфекция группы B (GBS). www.cdc.gov/groupbstrep. Проверено 28 февраля 2016 г.
12. Американский колледж акушеров и гинекологов. Профилактика стрептококковой инфекции группы B с ранним началом у новорожденных.www.acog.org/Resources-And-Publications/Committee-Opinions/Committee-on-Obstetric-Practice/Prevention-of-Early-Onset-Group-B-Streptococcal-Disease-in-Newborns. Проверено 28 февраля 2016 г.
13. Эль Башир Х, Лаунди М., Буй Р. Диагностика и лечение бактериального менингита. Arch Dis Child. 2003; 88: 615-620.
14. Тункель А.Р. Менингит. www.antimicrobe.org/e7.asp. По состоянию на 28 февраля 2016 г.
15. Тункель А.Р., Хартман Б.Дж., Каплан С.Л. и др. Практические рекомендации по ведению бактериального менингита. Clin Infect Dis. 2004; 39: 1267-1284.
16. Национальный институт здравоохранения и передового опыта. Менингит (бактериальный) и менингококковая септицемия у детей младше 16 лет: распознавание, диагностика и лечение. www.nice.org.uk/guidance/cg102/chapter/guidance. По состоянию на 22 января 2016 г.
17. Ле Сукс Н. Руководство по ведению подозреваемого и подтвержденного бактериального менингита у канадских детей старше одного месяца. Канадское педиатрическое общество. www.cps.ca/documents/position/management-of-bacterial-meningitis.Проверено 22 января 2016 г.
18. Фонд исследований менингита. Менингококковый менингит и сепсис: инструкции. www.meningitis.org/assets/x/50631. Проверено 22 января 2016 г.
19. Kaplan SL. Бактериальный менингит у детей старше месяца: лечение и прогноз. UpToDate. www.uptodate.com/contents/bacterial-meningitis-in-children-older-than-one-month-treatment-and-prognosis. Проверено 28 февраля 2016 г.
20. Bamberger DM. Диагностика, начальное лечение и профилактика менингита. Ам Фам Врач . 2010; 82: 1491-1498.
21. Schroeder AR, Ralston SL. Продолжительность внутривенного введения антибиотиков при распространенных бактериальных инфекциях у детей: когда этого достаточно? Дж Хосп Мед . 2014; 9: 604-609.
22. Ogunlesi TA, Odigwe CC, Oladapo OT. Адъювантные кортикостероиды для снижения смертности при неонатальном бактериальном менингите (обзор). Кокрановская база данных Syst Rev . 2015; 11: CD010435.
23. Каплан SL. Бактериальный менингит у детей: неврологические осложнения. UptoDate. www.uptodate.com/contents/bacterial-meningitis-in-children-neurologic-complications. Обновлено 8 сентября 2015 г. По состоянию на 23 января 2016 г.
Чтобы прокомментировать эту статью, свяжитесь с [email protected].
Бактериальный менингит — NORD (Национальная организация по редким заболеваниям)
Бактериальный менингит является наиболее распространенным типом менингита. Три типа бактерий ответственны за 80% всех бактериальных менингитов. Это: 1) Hemophilus influenzae (тип B), 2) Streptococcus pneumoniae (пневмококк) и 3) Neisseria meningitidis (менингококк).(Для получения дополнительной информации о менингококковом менингите выберите «менингококковый» в качестве поискового запроса в базе данных редких заболеваний). Все три типа чаще всего встречаются зимой.
Грамотрицательные бактерии, такие как Escherichia coli, Klebsiella-Entero или Pseudomonas, часто вызывают бактериальный менингит у новорожденных. Другие типы бактерий, которые могут вызывать заболевание, — это стрептококки, стафилококки (Staphylococcus aureus) или listeria monocytogenes.
Бактериальный менингит, вызванный бактериями гемофильного гриппа типа B, чаще всего встречается у младенцев старше 1 месяца и детей раннего возраста.Обычно это не происходит у взрослых, кроме как в связи с другим заболеванием, таким как травма головы или нарушение иммунитета. Бактериальный менингит, вызванный пневмококком, чаще всего встречается у взрослых, особенно с алкоголизмом, хроническим отитом (воспаление уха), синуситом (воспаление слизистых оболочек, выстилающих пазухи, которые открываются в нос), мастоидитом (инфицирование кости, расположенной позади него). ухо), закрытая травма головы, рецидивирующий менингит, пневмококковая пневмония или серповидно-клеточная анемия.(Для получения дополнительной информации выберите «менингит» или «серп» в качестве условий поиска в базе данных редких заболеваний).
Бактериальный менингит, вызванный грамотрицательными микроорганизмами, такими как Escherichia coli и Klebsiella-Enterobacter, называется грамотрицательным менингитом и часто возникает после травмы центральной нервной системы, хирургического вмешательства или заражения крови. Новорожденные или люди с ослабленным иммунитетом также могут заразиться.
Стафилококковый менингит (из бактерий Staphylococcus), другая форма бактериального менингита, возникает после заражения крови (например,g., от эндокардита, который представляет собой воспаление внутренней оболочки сердца), открытой травмы головы или нейрохирургии.
Листериозный менингит — это еще одна форма менингита, которая возникает у новорожденных, у пациентов с хронической почечной (почечной) недостаточностью или у взрослых, принимающих иммунодепрессанты (например, пациенты с трансплантацией органов). (Для получения дополнительной информации о Listeria выберите «Listeria» в качестве поискового запроса в базе данных редких заболеваний).
Внутривенное употребление наркотиков через нестерилизованные иглы может вызвать заражение крови, которое может привести к бактериальному менингиту.
Из всех бактерий, вызывающих бактериальный менингит, Hemophilus influenza типа B является наиболее распространенным и составляет почти половину всех случаев бактериального менингита. Менингококковый менингит составляет около 27 процентов, а пневмококковый менингит — около 11 процентов.
Считается, что бактерии, вызывающие бактериальный менингит, переносятся через горло примерно десятью процентами населения. Непонятно, почему только очень небольшой процент людей заболевает этим заболеванием.
Диагностика и лечение бактериального менингита
Бактериальный менингит является важной причиной смерти как в развитых, так и в развивающихся странах.
ДИАГНОСТИКА
Симптомы и признаки
Бактериальный менингит трудно диагностировать, поскольку симптомы и признаки часто неспецифичны, особенно у маленьких детей. Симптомы могут включать высокую температуру, плохое питание, рвоту, вялость и раздражительность. Клинические признаки включают выбухание родничка, лихорадку, сонливость, апноэ, судороги и пурпурную сыпь.У детей старшего возраста чаще встречаются более классические признаки ригидности шеи, головная боль и светобоязнь. Специфические признаки Кернига, Брудзинского и ригидность затылочной кости у детей часто отсутствуют. 1 Эти признаки малочувствительны у взрослых, не говоря уже о детях. В одном исследовании у взрослых и симптомы Кернига, и Брудзинского имели чувствительность всего 5%, в то время как чувствительность ригидности затылочной кости составляла 30%. 2 Неспецифический характер симптомов и клинических признаков означает, что мы часто переоцениваем и обращаемся к другим исследованиям, чтобы подтвердить диагноз.
Расследования
Люмбальная пункция
Анализ и посев спинномозговой жидкости (ЦСЖ) остаются решающим методом диагностики менингита. В последнее время освещены вопросы показаний, противопоказаний и безопасности поясничной пункции. 3, 4
Вопрос о том, следует ли выполнять люмбальную пункцию (LP) ребенку с петехиальной сыпью, все еще остается предметом споров. Некоторые в Великобритании считают, что нездоровый ребенок с петехиальной сыпью является патогномоничным для менингококковой инфекции, поэтому люмбальная пункция мало что изменит с точки зрения диагностики и несет в себе высокий риск ухудшения состояния гемодинамически нестабильного ребенка. 5, 6 Другие утверждают, что идентификация организма в спинномозговой жидкости важна для лечения, профилактики и эпидемиологических исследований. 7 Мы поддерживаем последнее мнение, но признаем, что есть причины откладывать LP до тех пор, пока он не станет безопасным. 3– 5 Независимо от того, стоит ли принимать ЛП или нет, нельзя откладывать лечение антибиотиками.
Стерилизация спинномозговой жидкости после применения антибиотиков происходит быстро. «Стерилизация» менингококков может произойти в течение двух часов, тогда как для пневмококков требуется не менее четырех часов антибактериальной терапии. 8 Если необходимо культивировать живые бактерии, LP необходимо выполнить до или, если это невозможно, сразу после введения антибиотиков. Однако внедрение молекулярных методов означало, что живые организмы не требуются для идентификации, поэтому необходимость в ранней CSF меньше. Цепная реакция полимеразы крови (ПЦР) может быть отрицательной, тогда как ПЦР, проведенная на спинномозговой жидкости, собранной после лечения и стабилизации, может быть информативной (см. Ниже для дальнейшего обсуждения молекулярных методов).
Традиционное учение утверждает, что, когда белые клетки, обнаруженные в спинномозговой жидкости, в основном являются полиморфами, менингит имеет бактериальное происхождение. Однако вирусные инфекции, особенно вызванные энтеровирусом, могут первоначально вызывать преобладающий полиморфный ответ в спинномозговой жидкости, который может сохраняться на протяжении всего заболевания. 9
Быстрый тест антигенной латексной агглютинации в спинномозговой жидкости или крови имеет то преимущество, что его можно проводить локально и быстро, но отсутствие чувствительности может ограничивать его клиническое использование. 10 Ультразвуковое улучшение повысило чувствительность этих тестов. 11 Доступны коммерческие наборы, охватывающие Neiserria meningitidis серогруппы B, комбинацию менингококковых серогрупп (W135, A, C и Y), Streptococcus pneumoniae , Haemophilus influenzae type b, Escherichia и стрептококк группы B. Если объем образца ограничен, важно указать микробиологической лаборатории, что клиницист считает предполагаемым возбудителем инфекции, при определении приоритетности тестов.
Компьютерная томография черепа
Компьютерная томография черепа (КТ) имеет ограниченное применение при остром бактериальном менингите. Его ошибочно использовали для исключения повышенного внутричерепного давления. 12 КТ при отеке головного мозга может показать щелевидные боковые желудочки, области низкого ослабления и отсутствие базилярных и супрахиазматических цистерн. Однако размер нормальных боковых желудочков значительно варьируется, что затрудняет интерпретацию результатов компьютерной томографии.Имеются сообщения о случаях церебральной грыжи после LP с нормальной компьютерной томографией. 13 В проспективном канадском исследовании 41 ребенка клиническое ведение не зависело от результатов КТ; эти обнаруженные отклонения были заподозрены уже при неврологическом обследовании. 14 Основным показанием к КТ при менингите является неопределенный диагноз и рассматриваются другие возможные причины менингизма, например, опухоли задней черепной ямки или подозреваются осложнения менингита, например, абсцесс мозга.Любое решение о проведении компьютерной томографии не должно откладывать прием антибиотиков.
Другие расследования
Всем детям, поступающим в больницу с подозрением на менингит, необходимо сделать посев крови, мазок из горла, образец крови с ЭДТА (этилендиаминтетрауксусной кислотой) для ПЦР-исследований и исходную свернувшуюся кровь для серологического исследования. Полный анализ крови, С-реактивный белок (СРБ), исследования свертываемости, мочевины и электролитов также должны проводиться в плановом порядке. Ловушка, на которую следует обратить внимание, — это низкий или нормальный уровень СРБ, который может возникнуть на ранней стадии тяжелой инфекции.
Менингококки можно выделить из глотки примерно у половины пациентов с менингококковой инфекцией; на этот показатель не влияет лечение антибиотиками. 15
Аспирация петехий при менингококковой инфекции — это незавершенное исследование. Одно исследование показало, что петехии двух третей пациентов содержат менингококки, которые можно увидеть при окрашивании по Граму или культивировать. 16 Антибиотики не влияют на визуализацию менингококков в кожных аспиратах. 17 Это исследование особенно полезно, поскольку окончательный диагноз менингококковой инфекции может быть поставлен, когда клинические признаки исключают люмбальную пункцию.
Молекулярные методы
ПЦР для Neisseria meningitidis и Streptococcus pneumoniae с использованием крови или спинномозговой жидкости можно получить в Великобритании в нескольких лабораториях общественного здравоохранения. В случае менингококка внедрение нового метода экстракции из цельной крови улучшило чувствительность и специфичность ПЦР; в недавнем исследовании из Ливерпуля сообщалось о чувствительности 87% и специфичности 100% у детей с вероятной менингококковой инфекцией. 18 Клиническое различие между вероятным и возможным менингококковым заболеванием важно, поскольку количество пациентов, описанных как «возможные» случаи, очень низкое. Запрос на ПЦР-тесты образцов от каждого пациента с минимальной вероятностью менингококковой инфекции приведет к затоплению диагностических служб с очень небольшой пользой. 19 Можно возразить, что если врач уже уверен, что он или она имеет дело с менингококковой инфекцией, зачем нужны дополнительные тесты? Однако подтверждение важно на эпидемиологическом уровне и уровне общественного здравоохранения, особенно потому, что методы ПЦР могут использоваться для дальнейшей характеристики менингококков, например, по серогруппе и серотипу. 20 Кроме того, не все дети с геморрагической сыпью страдают менингококковой инфекцией. Хотя сам тест может быть проведен быстро в Великобритании (и в других местах) в тот же день получения, централизованный характер услуг в Великобритании в Справочном центре по менингококкам означает, что, если учесть время транспортировки, оборот может быть за несколько дней до получения результата.
ПЦР может в будущем использоваться для определения прогноза. Недавнее исследование с использованием количественной ПЦР в крови показало, что нагрузка ДНК менингококков коррелирует с тяжестью заболевания и что максимальная нагрузка наиболее высока у тех, кто умирает. 21
Для диагностики пневмококковой инфекции использование ПЦР может быть проблематичным. Его роль в диагностике в настоящее время не так хорошо установлена, как для менингококков. Чаще всего этот метод включает амплификацию гена пневмолизина, общего для всех пневмококков. На CSF тест одновременно чувствителен и специфичен. 22 Однако по крови могут быть получены ложноположительные результаты из-за высокой частоты носительства через носоглотку у маленьких детей. 23
ЛЕЧЕНИЕ
Выбор антибиотика зависит от выделяемого организма.В большинстве случаев первоначальное лечение должно быть эмпирическим, но, тем не менее, основываться на эпидемиологических знаниях о наиболее распространенных организмах для каждой возрастной группы и местных моделях устойчивости к антибиотикам. Выбранный антибиотик должен обладать бактерицидной активностью в спинномозговой жидкости. Пациенты с пневмококковым или грамотрицательным бациллярным менингитом, получающие лечение бактериостатическими антибиотиками, могут иметь плохой клинический исход. 24 Исследования на животных показали, что бактерицидный эффект необходим для стерилизации спинномозговой жидкости и выживания. 25
На активность антибиотиков влияют три фактора: способность проникать в спинномозговую жидкость, концентрация и внутренняя активность в инфицированной жидкости. 26, 27 Когда гематоэнцефалический барьер не поврежден, проникновение ограничено, потому что транспорт через клетки минимален, а соединения между эндотелиальными клетками микрососудов головного мозга плотные. При менингите нарушается целостность барьера, что приводит к увеличению проницаемости и усилению проникновения большинства антибиотиков в спинномозговую жидкость.Концентрация антибиотика в спинномозговой жидкости, необходимая для оптимальной бактерицидной активности, неизвестна. Однако в экспериментальных исследованиях максимальная бактерицидная активность наблюдается, когда концентрация антибиотика примерно в 10–30 раз превышает минимальную бактерицидную концентрацию против организма in vitro. 28, 29
Бактерицидные антибиотики способствуют высвобождению продуктов клеточной стенки бактерий, таких как эндотоксины, тейхоевая кислота и пептидогликаны. Эти продукты вызывают выработку медиаторов воспаления, таких как фактор некроза опухоли α (TNF-α), интерлейкин 1 (IL-1) и фактор активации тромбоцитов (PAF).Высвобождение медиаторов воспаления может быть связано с обострением заболевания и плохим исходом. Однако одно экспериментальное исследование показало, что высвобождение бактериальных токсинов после начала приема антибиотиков было намного меньше, чем высвобождение бактерий, не подвергавшихся воздействию антибиотиков. 30
У ребенка с подозрением на менингит неотложная госпитализация с последующим микробиологическим обследованием и лечением антибиотиками является краеугольным камнем лечения.
Отсутствие адекватного посева крови и спинномозговой жидкости может привести к трудностям при принятии решения о продолжительности лечения и неопределенности в отношении чувствительности организма к противомикробным препаратам.
Частично пролеченный менингит
Поскольку первые симптомы и признаки бактериального менингита неспецифичны, до 50% пациентов могут первоначально получать пероральные антибиотики. 31 Это частичное лечение может отсрочить поступление ребенка в больницу и привести к диагностической дилемме. Результаты CSF могут быть изменены; Окраска по Граму и рост организма могут быть отрицательными, однако антибиотики редко влияют на белок или глюкозу в спинномозговой жидкости. В этой ситуации CSF следует отправлять как на ПЦР, так и на определение бактериального антигена, поскольку на них не влияет предварительное введение антибиотиков. 31
Продолжительность лечения и выбор антибиотика
Продолжительность антибактериальной терапии зависит от выделенного организма. Для S pneumoniae и H influenzae обычно рекомендуется 10–14-дневное лечение, а для N meningitidis достаточно семидневного курса. При Listeria monocytogenes и стрептококковом менингите группы B антибиотики следует назначать в течение 14–21 дней. Для грамотрицательных бактерий необходимо минимум три недели. 32
В большинстве случаев бактериального менингита цефалоспорин широкого спектра действия (цефотаксим или цефтриаксон) является наиболее подходящим эмпирическим выбором для детей старше 3 месяцев. Они охватывают Neisseria meningitides , Streptococcus pneumoniae и Haemophilus influenzae и хорошо проникают в спинномозговую жидкость. Младенцам младше 3 месяцев следует добавлять ампициллин, чтобы охватить Listeria monocytogenes. Лечением выбора для грамотрицательного бациллярного менингита является цефотаксим или цефтриаксон.Аминогликозиды иногда используются дополнительно, но не по отдельности, поскольку они часто не превышают минимальных ингибирующих концентраций (МИК) для грамотрицательных бактерий и могут оказаться неэффективными в искоренении патогена.
Цефтриаксон может быть эффективным при однократном приеме в суточной дозе (80–100 мг / кг) для лечения серьезных бактериальных инфекций, включая менингит, у детей. 33 Хотя эта схема может быть рентабельной, безопасной и удобной, одна проблема заключается в том, что пропуск однократной дозы или отсрочка ее приема может привести к неадекватной концентрации лекарственного средства в спинномозговой жидкости.Рандомизированное исследование с участием 100 младенцев, у которых уже наблюдались признаки выздоровления, показало, что четыре дня лечения цефтриаксоном столь же эффективны, как и семь дней без разницы в количестве осложнений. 34 Мы полагаем, что необходимо подтверждение этих обнадеживающих результатов более крупными исследованиями, прежде чем рекомендовать более короткий период лечения.
Антибиотикотерапию может потребоваться изменить после того, как патоген будет культивирован и станет доступным тестирование на чувствительность к антибиотикам. Если пневмококковый менингит является важным при дифференциальной диагностике и в анамнезе имеется явная анафилаксия на β-лактамы, и, учитывая, что, возможно, 10% людей с аллергией на пенициллин перекрестно реагируют на цефалоспорин, альтернативой является комбинация ванкомицина и хлорамфеникола.Ванкомицин добавлен из-за риска развития пневмококков, устойчивых к пенициллину, и возможности неэффективности хлорамфеникола в этой группе. 35
В более сложных случаях, таких как пациенты с ослабленным иммунитетом или пациенты с недавней историей травм головы или нейрохирургии, а также с шунтами спинномозговой жидкости, следует назначать антибиотики широкого спектра действия против грамположительных и грамотрицательных микроорганизмов, такие как комбинация ванкомицина и цефтазидима. 32
Исследования, сравнивающие использование рифампицина с цефтриаксоном при экспериментальном менингите S pneumoniae , подтверждают использование рифампицина из-за снижения высвобождения провоспалительных медиаторов, уменьшения вторичного повреждения головного мозга и более низкой ранней смертности. 36, 37 Поскольку высвобождение продуктов бактериальной клеточной стенки и выработка провоспалительных медиаторов могут быть связаны с более тяжелым заболеванием и худшим исходом у некоторых пациентов с бактериальным менингитом, первоначальное применение рифампицина (например, в течение 1-2 часов) ) с последующим добавлением β-лактама может привести к уменьшению повреждения тканей и лучшему результату. Однако этот подход не основан на человеческих доказательствах.
Другие менее часто используемые антибиотики карбапенема, такие как имипенем и меропенем, очень активны in vitro против большинства изолятов S pneumoniae , хотя некоторые штаммы, устойчивые к пенициллину, показали пониженную чувствительность. 38 Флурохинолоны, такие как тровафлоксацин, гатифлоксацин и моксифлоксацин, потенциально эффективны при лечении полирезистентных пневмококковых изолятов из-за их активности и проникновения в спинномозговую жидкость, даже когда дексаметазон также назначается. 39, 40
В таблице 1 показаны дозировки и частота использования общих антибиотиков.
Стол 1Дозировки и частота распространенных антибиотиков, используемых при бактериальном менингите
Устойчивость к антибиотикам
Во всем мире зарегистрирован рост инфицирования устойчивыми к пенициллину и цефалоспорину штаммами S pneumoniae , например, в Европе, Южной Африке, Азии и США. 41– 45 Ставка в Великобритании остается низкой, но выросла. 46 Такой менингит может не поддаваться лечению высокими дозами пенициллина, а те, кто устойчив к цефалоспорину, могут не реагировать на стандартную дозу. 47 Устойчивость S pneumoniae к пенициллину и другим β-лактамным антибиотикам вызывается либо изменением связывающих пенициллин белков, участвующих в синтезе бактериальной клеточной стенки, либо производством β-лактамазы. 48 Ввиду увеличения количества сообщений об устойчивых штаммах S pneumoniae в Соединенных Штатах, Американская академия педиатрии рекомендовала комбинированную терапию, первоначально с ванкомицином и цефотаксимом или цефтриаксоном для всех детей в возрасте 1 месяца и старше с определенными или вероятный бактериальный менингит.Исследования на взрослых показали, что ванкомицин не следует использовать отдельно в резистентных случаях, поскольку есть сомнения относительно его проникновения в ликвор, особенно у тех, кто одновременно получает дексаметазон. 49, 50 Недавнее исследование с участием детей показало, что ванкомицин не нужно назначать, если LP проводится на ранней стадии, а грамположительные диплококки не обнаруживаются при окраске по Граму. 51 Мы предполагаем, что в большинстве британских центров, где устойчивость к цефалоспоринам остается на очень низком уровне, эмпирическое использование ванкомицина не является необходимым.Если ванкомицин используется эмпирически, его следует прекратить, если позже будет выявлена чувствительность организма к пенициллину, цефотаксиму или цефтриаксону. 52
В случае изолятов N meningitidis подавляющее большинство чувствительно к пенициллину и ампициллину, хотя штаммы с пониженной чувствительностью были зарегистрированы в Европе, Южной Африке и США. 53 Такие устойчивые штаммы обычно поддаются стандартной высокой дозе пенициллина, рекомендованной при менингите. 54
Использование внутривенных жидкостей
Как правило, большинству детей, госпитализированных с менингитом, вводят жидкости внутривенно. Распространенной практикой было ограничение жидкости до двух третей или трех четвертей дневной поддерживающей нормы: это объясняется тем, что это снижает вероятность синдрома несоответствующей секреции антидиуретического гормона (SIADH). Частота встречаемости SIADH, о которой сообщается в исследованиях, значительно варьируется от 4% до 88%, что может быть связано с различными критериями, использованными при его определении.SIADH приводит к гипонатриемии и задержке жидкости, что может усугубить отек мозга. Однако значительная часть случаев менингита протекает с обезвоживанием или гиповолемией и клинически нуждаются в жидкостной реанимации. 55 Поскольку механизм секреции антидиуретического гормона (АДГ) при менингите до сих пор неизвестен, дебаты о том, целесообразна ли повышенная секреция АДГ, остаются неясными. Это привело к клинической дилемме: следует ли ограничивать потребление жидкости или нет.У детей с менингитом наблюдается избыток общей и внеклеточной воды (ECW), соответствующая повышенная секреция АДГ и легкая системная гипертензия. Все эти изменения необходимы для преодоления повышенного внутричерепного давления и для поддержания адекватного мозгового кровотока и перфузии. Следовательно, ограничение жидкости может увеличить вероятность неблагоприятного исхода. 56 Одно экспериментальное исследование показало, что обильное введение жидкости при менингите Escherichia coli не усугубляет отек мозга. 57 Интересно, что недавнее многоцентровое рандомизированное исследование в Папуа-Новой Гвинее, сравнивающее умеренное ограничение жидкости в полости рта с общим поддерживающим внутривенным введением жидкости в первые 48 часов у детей, не показало какого-либо увеличения неблагоприятных исходов в группе без ограничений; однако признаки обезвоживания при поступлении были фактором риска неблагоприятного исхода в группе с ограничением жидкости. 58 Гипонатриемия коррелирует с повышенным риском судорог и неврологических нарушений. 59 Хотя гипонатриемия может возникать в результате чрезмерного введения жидкости или SIADH, она также может возникать у детей с обезвоживанием. 60 Поэтому важно тщательно оценить степень гидратации, чтобы правильно управлять балансом жидкости. Если принято решение не ограничивать потребление жидкости, следует проявлять особую осторожность, чтобы избежать чрезмерной гидратации, поскольку это может легко произойти непреднамеренно, когда поддерживающие жидкости вводятся внутривенно и разрешается другой пероральный прием (например, грудное вскармливание). 57
Рабочая группа Британского инфекционного общества рекомендовала, чтобы взрослые пациенты с менингитом поддерживали эуволемию и не ограничивали прием жидкости в попытке уменьшить отек мозга. 35 Аналогичным образом мы предполагаем, что данные не подтверждают ограничение жидкости у детей.
Использование дексаметазона
Стероиды обладают противовоспалительным действием и уменьшают высвобождение различных цитокинов. Они ингибируют транскрипцию мРНК для TNF-α и IL-1, а также продукцию простагландинов и PAF, уменьшают вазогенный отек мозга и снижают продукцию индуцибельной синтазы оксида азота. 61– 63 Воспалительные изменения при менингите могут в конечном итоге привести к повреждению нервов и глухоте. Использование кортикостероидов при бактериальном менингите обсуждается более 40 лет. 64 Недавние мета-анализы использования стероидов при бактериальном менингите пришли к разным выводам, возможно, из-за разницы в критериях отбора. 65, 66 Исследование показало, что выводы, сделанные на основе некоторых рандомизированных контролируемых испытаний (РКИ) использования антибиотиков при бактериальном менингите, могут быть неточными, поскольку они недостаточно эффективны, чтобы показать клинически значимые различия. 67 Мы можем предположить, что то же самое произошло с РКИ по применению стероидов при менингите. Это может объяснить, почему некоторые РКИ показали, что дексаметазон снижает общую смертность, потерю слуха и частоту долгосрочных неврологических осложнений у детей, тогда как другие не показали аналогичных преимуществ. 66, 68– 70
Были использованы разные дозы дексаметазона. Доза 0,4 мг / кг каждые 12 часов в течение двух дней оказалась безопасной и такой же эффективной, как и доза 0.15 мг / кг каждые шесть часов в течение четырех дней. 71 Короткий курс, возможно, поможет снизить риск желудочного кровотечения.
Есть опасения относительно проникновения антибиотиков в спинномозговую жидкость при использовании стероидов. Исследования на животных показали, что проникновение антибиотиков, таких как ванкомицин, снижается у животных, получавших стероиды, по сравнению с животными, получавшими нестероиды. Однако у детей адекватная концентрация ванкомицина в спинномозговой жидкости достигается даже при одновременном назначении дексаметазона. 72, 73
Недавнее большое двойное слепое плацебо-контролируемое исследование, проведенное в Малави, не показало никакой пользы от дексаметазона в качестве адъювантной терапии у детей с острым бактериальным менингитом в развивающейся стране. Отсроченное проявление и второстепенные заболевания, такие как анемия, недоедание и инфекция ВИЧ-1, могли повлиять на эффект дексаметазона в этих условиях. 74
Лучшее доказательство преимуществ дексаметазона — менингит H influenzae типа B.Однако доказательства пользы при пневмококковом менингите менее очевидны. Похоже, что прием дексаметазона до или одновременно с антибиотиком приносит пользу. 71, 75 Мы рекомендуем эмпирически использовать его в развитых странах для детей с подозрением на менингит.
В результате изменения эпидемиологии бактериального менингита, например, резкого сокращения числа случаев менингита H influenzae типа b и появления устойчивости к антибиотикам, вопрос об эффективности стероидов при бактериальном менингите будет по-прежнему обсуждаться.
Рекомендации по профилактике вторичных случаев среди близких контактов- H influenzae Инфекция типа b
Всем лицам, контактирующим на дому, следует давать рифампицин 20 мг / кг / день (макс. 600 мг / день) в течение четырех дней.
Всем непривитым детям в возрасте 12–48 месяцев следует вводить одну дозу вакцины.
Невакцинированным детям в возрасте 2–11 месяцев следует вводить три дозы вакцины.
- Менингококковая инфекция (следует выдать один из следующих)
Рифампицин 600 мг каждые 12 часов в течение двух дней для взрослых; Для детей доза составляет 10 мг / кг (до 1 года, 5 мг / кг) каждые 12 часов в течение двух дней внутрь.
Цефтриаксон 250 мг взрослым (дети <12 лет, 125 мг) внутримышечно однократно.
Ципрофлоксацин 500 мг перорально однократно для взрослых и детей в возрасте> 12 лет (не лицензирован, но широко используется).
Невакцинированным детям и близким контактам в возрасте> 2 лет и контактировавшим с менингококками A, C, Y или W135 следует предложить четырехвалентную менингококковую вакцину. 79
Для получения подробной информации о тех, кто должен получать химиопрофилактику, свяжитесь с консультантом по борьбе с инфекционными заболеваниями (или консультантом по инфекционным заболеваниям, или в местной лаборатории общественного здравоохранения).
Если не было контакта изо рта в рот (или прямого контакта с инфекционными каплями от пациента с менингококковой болезнью), медицинские работники обычно не нуждаются в химиопрофилактике
Лечение повышенного внутричерепного давления
Повышенное внутричерепное давление (ВЧД) — хорошо известное осложнение менингита.Признаки повышенного ВЧД включают изменение уровня сознания, брадикардию, гипертонию или гипотензию и изменение дыхательного паттерна. Нормальное обследование глазного дна не исключает повышенного ВЧД, так как отек папилломы является поздним признаком.
Осмотические диуретики, такие как 20% маннит, глицерин и гипертонический раствор, используются для лечения отека мозга и повышенного ВЧД. Их действие заключается в перемещении жидкости из внесосудистого во внутрисосудистое пространство, что приводит к снижению внутричерепного давления.Маннитол вводят в виде инфузии в дозе 0,25–1 г / кг. Маннитол не лишен побочных эффектов; гиперосмолярное состояние может возникать после повторных доз, усиливая отек головного мозга и ухудшая сердечный выброс. 76
Нет опубликованных доказательств, но есть рандомизированное контролируемое исследование глицерина, маннита и стероидов в лечении повышенного ВЧД у детей с бактериальным менингитом, которое завершится в 2004 году (Хейкки Пелтола, личное сообщение).
Меры по оптимизации гомеостаза мозга путем обеспечения адекватной доставки кислорода и питательных веществ, а также поддержания церебральной перфузии и обеспечения адекватного среднего артериального давления столь же важны, как и вмешательства по снижению повышенного ВЧД. 77 Такие вмешательства варьируются от кормления ребенка грудью под углом 20–30 ° и в спокойной обстановке до плановой интубации и седации и соответствующего лечения для снижения внутричерепного давления. 76, 77 Благоприятный эффект гипервентиляции при лечении повышенного ВЧД все еще обсуждается. Обычно рекомендуется стремиться к минимальной гипокапнии (PaCO 2 не менее 3,5 кПа), чтобы избежать чрезмерного сужения сосудов головного мозга.
Химиопрофилактика и профилактика вторичных случаев
Нет опубликованных систематических обзоров или рандомизированных контролируемых исследований, изучающих влияние профилактических антибиотиков на предотвращение последующих случаев менингококковой инфекции.РКИ, достаточно большое, чтобы выявить значительную разницу, вряд ли будет проведено. Одно рандомизированное контролируемое исследование показало, что рифампицин предотвращает вторичные случаи менингита Haemophilus influenzae среди близких контактов.

 Возникают даже параличи.
Возникают даже параличи. Попытайтесь, лежащему на спине ребенку, прижать подбородок к груди. В случае, если наблюдается ригидности мышц, сделать это, очень трудно, а чаще всего, просто невозможно.
Попытайтесь, лежащему на спине ребенку, прижать подбородок к груди. В случае, если наблюдается ригидности мышц, сделать это, очень трудно, а чаще всего, просто невозможно.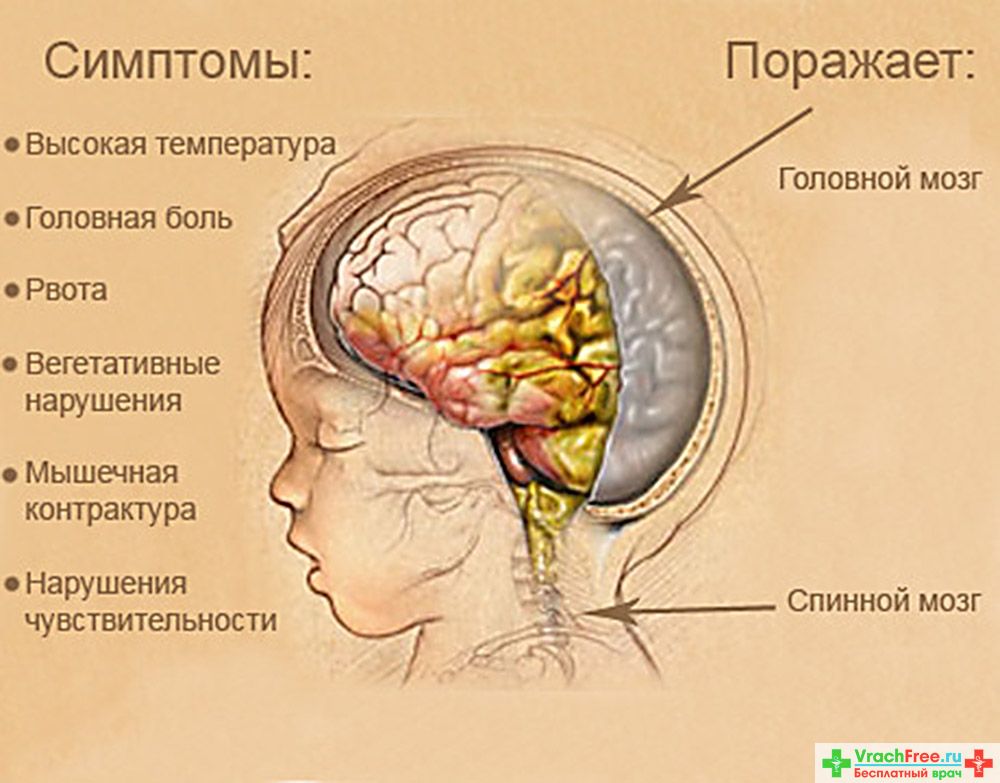
 )
)