Новорожденный
Основное время новорождённый проводит на руках родителей или в своей кроватке.
Кормление и сон, пожалуй, основные моменты для детей этого периода жизни, которые следует организовать безопасно.
Кормление
Ребёнка, находящегося на грудном вскармливании не кормите в кресле или на диване, в своей кровати если вы чувствуете, что можете заснуть. Таким образом вы исключите риск удушения младенца.
Ребёнку, находящемся на искусственном вскармливании, не оставляйте ребёнка с бутылочкой без присмотра. Не кладите спать с бутылочкой.
Избегайте мягких объемных постельных принадлежностей, которые могут перекрыть доступ воздуха к ребенку. Подушки, одеяла, плюшевые игрушки и бортики в кроватке — небезопасны для грудного ребёнка,- это риск синдрома внезапной смерти.
Выбирайте кроватку с такими планками, в которые не попадёт случайно голова ребёнка.
Часто проветривайте детскую комнату и одевайте ребёнка так, чтобы он не перегревался.
Если ваш ребенок засыпает в коконе для сна, качелях или на переноске, обязательно переложите на ночной сон его на ровную поверхность для того, чтобы не было препятствия для дыхания.
Пеленальный стол
Используйте специальную мебель, предназначенную для пеленания ребёнка.
Не оставляйте ребёнка на столике одного ни на минуту. Падения происходят в доли секунды.
Всегда держите руки и взгляд на ребенке, пока он или она находится на пеленальном столике.
Держите все необходимое под рукой.
Ребёнок на руках
Не подходите к плите, не передвигайте, не сливайте горячие жидкости, держа ребенка на руках.
Детское питание подогревайте в специальных устройствах, на паровой бане или под струей горячей воды. Не используйте микроволновую печь.
Многие микроволновые печи нагреваются неравномерно, создавая «горячие точки» в смеси вашего ребенка, которые могут обжечь его рот. Хорошо встряхните бутылку или размешайте питание перед тем как кормить. Обязательно проверяйте температуру на руке или запястье, прежде чем кормить ребенка.
Хорошо встряхните бутылку или размешайте питание перед тем как кормить. Обязательно проверяйте температуру на руке или запястье, прежде чем кормить ребенка.
Синдром встряхнутого младенца
Травмы головы, полученные во время движений, напоминающих встряхивание, представляют серьезную опасность для детей первого года жизни.
Такие движения происходят при подбрасывании ребёнка вверх во время игры, бросании казалось бы на мягкую кровать, во время активной тряски на руках, в автомобильных авариях.
У младенцев слабые мышцы шеи, они не могут полностью поддерживать довольно большую голову. Голова — пока самая тяжелая часть тела малыша. Сильное встряхивание заставляет голову ребенка сильно запрокидываться, что приводит к серьезным и иногда смертельным травмам головного мозга.
Когда голова движется, мозг ребенка движется внутри черепа. Это может привести к разрыву кровеносных сосудов и нервов внутри мозга, вызывая внутреннее кровотечение.
Мозг может ударяться о внутреннюю поверхность костей черепа, вызывая кровоизлияния и отёк мозга, создающие внутричерепное давление. Это давление затрудняет ток крови, перенос кислорода и питательных веществ в мозг, что наносит ему вред.
Такие травмы могут возникнуть и при ударе головой ребенка о поверхность.
Ребёнок пополз
Убедитесь, что у всех выдвижных ящиков мебели есть блокираторы, чтобы ваш ребенок не мог вытащить ящик на себя.
Закрепите мебель к стене, чтобы ребёнок не смог опрокинуть ее на себя. Избегайте электроники больших размеров на поверхности комода, которые могут упасть на ребенка.
Установите защиту на все розетки.
Закрепите электрические шнуры на плинтусах.
Установите надежные защитные ворота перед лестницей.
Храните чистящие средства и лекарства в недоступном месте и в закрытом шкафу. Никогда не храните токсичные вещества в бутылках или банках, которые могут быть приняты за продукты питания.
Ребёнок начал ходить
Обратите внимание на то, что ребенок уже может дотянуться до скатерти, потянув за которую опрокинуть на себя горячее или тяжелый предмет.
Во время еды
Не давайте ребенку сырую морковь, неочищенные яблоки, орехи, карамель и другие продукты, которые могут вызвать удушье.
В детском стульчике всегда используйте удерживающие ремни. Убедитесь, что стул стоит прочно, разложен полностью.
Будьте всегда рядом.
Безопасность ребёнка — ответственность родителей
Плагиоцефалия у ребенка – неправильная форма черепа у грудничка
Содержание статьи
Плагиоцефалия – неправильная форма черепа, или синдром плоской головы, у младенцев. Его признаки в той или иной степени выявляют у каждого пятого ребенка, и только каждый десятый из них нуждается в специфическом лечении. Деформация становится отчетливо заметна к 2 месяцам (иногда раньше). Лечение, начатое вовремя, как правило, эффективно.
Лечение, начатое вовремя, как правило, эффективно.
Причины возникновения
- Послеродовые – постоянное положение с упором на кости черепа (преимущественно лежа на спине) либо преждевременное сращение швов черепа.
- Внутриутробные – в большинстве случаев вызванные анатомическим положением в процессе вынашивания – при двуплодной беременности и/или прижимании плода к ребрам матери, большом размере плода либо аномалиях матки, преждевременном опущении при родах.
Раньше заболевание диагностировали реже – из-за того, что педиатры рекомендовали выкладывать новорожденных на бок. На сегодня доказано, что такое положение повышает риск возникновения синдрома внезапной детской смерти во сне, поэтому с 1992 года на время сна детей рекомендуют выкладывать на спину, что становится частой причиной деформации еще до конца не сформированных костей черепа.
Виды плагиоцефалии у детей
По этиологическим типам различают плагиоцефалию:
-
Позиционную – приобретенную, возникшую под действием механических деформаций – внутриутробных либо перинатальных. Встречается в подавляющем большинстве случаев. Источник:
https://www.ncbi.nlm.nih.gov/pubmed/25382999
Mawji A, Vollman AR, Fung T, Hatfield J, McNeil DA, Sauvé R
Risk factors for positional plagiocephaly and appropriate time frames for prevention messaging
// Paediatr Child Health. 2014 Oct;19(8):423-7 -
Деформационную – вызванную врожденными заболеваниями – прогрессирующей деформацией из-за раннего сращения черепных костей. Встречается исключительно редко – у 1 из 2 000 пациентов. Источник:
https://www.ncbi.nlm.nih.gov/pubmed/30151193
Renz-Polster H, De Bock
Deformational plagiocephaly: The case for an evolutionary mismatch
// Evol Med Public Health. 2018 Aug 8;2018(1):180-185. doi: 10.1093/emph/eoy019. eCollection 2018
2018 Aug 8;2018(1):180-185. doi: 10.1093/emph/eoy019. eCollection 2018
По локализации она бывает:
- лобной;
- затылочной;
- боковой.
Признаки заболевания
Атипичная форма черепа – уплощенная в затылочной области. Редко – вытянутая в лобном направлении либо сдавленная с боков. Возможны характерные лобные или височные выпуклости, выпячивания теменной области.
Если асимметрия головы вызвана врожденными аномалиями, то без лечения патология прогрессирует. Со временем она может вызывать у ребенка негативные последствия – повышение внутричерепного давления и вызванные им симптомы. Источник:
Э.В. Мамедов
Плагиоцефалия. II. Синостозная, деформационная и компенсаторная
// Детская хирургия, 2003, №5, с.45-50
Диагностика плагиоцефалии у ребенка
В соответствии с современными рекомендациями диагноз ставят на основании клинического осмотра. Для дифференциальной диагностики – выявления причины патологии – опционально назначают УЗИ, рентгенографию или КТ черепа.
Для дифференциальной диагностики – выявления причины патологии – опционально назначают УЗИ, рентгенографию или КТ черепа.
Методы лечение
Основное лечение позиционной плагиоцефалии у грудничков – метод репозиции: многократное изменение положения тела в течение дня. Ребенок должен как можно меньше лежать на спине, когда он бодрствует. Сведите к минимуму ношение в слинге и переноске, перевозку в автокресле. Эффективный прием – менять положение ребенка относительно источника света (стимулирует переворачивания).
Детям старше 7 недель также показана лечебная физкультура. Она направлена на:
- стимуляцию моторного развития и коррекцию позиционных предпочтений;
- стретчинг мышц шеи при кривошее – увеличение объема движений в шейном отделе позвоночника.
Включает выкладывание ребенка на живот во время бодрствования под контролем взрослых.
При деформациях средней и тяжелой степени, а также при неэффективности консервативного лечения показано  Ортез изготавливают по индивидуальным меркам в ортопедической мастерской. Ребенок носит его 23 часа в сутки до излечения или потребности менять размер шлема.
Ортез изготавливают по индивидуальным меркам в ортопедической мастерской. Ребенок носит его 23 часа в сутки до излечения или потребности менять размер шлема.
Консервативное лечение и ортезирование длится несколько месяцев. Кости черепа постепенно принимают физиологичное положение, при этом ущерб мозгу не наносится, неврологические заболевания не развиваются.
Если деформация возникла из-за врожденной аномалии, показана операция. Как правило, ее делают в возрасте ~7-9 лет. Применение ортопедических подушек для новорожденных противопоказано, так как они иногда становятся причиной детской смерти.
Источники:
- https://www.ncbi.nlm.nih.gov/pubmed/25382999 Mawji A, Vollman AR, Fung T, Hatfield J, McNeil DA, Sauvé R. Risk factors for positional plagiocephaly and appropriate time frames for prevention messaging // Paediatr Child Health. 2014 Oct;19(8):423-7.
-
https://www.ncbi.
 nlm.nih.gov/pubmed/30151193 Renz-Polster H, De Bock. Deformational plagiocephaly: The case for an evolutionary mismatch // Evol Med Public Health. 2018 Aug 8;2018(1):180-185. doi: 10.1093/emph/eoy019. eCollection 2018.
nlm.nih.gov/pubmed/30151193 Renz-Polster H, De Bock. Deformational plagiocephaly: The case for an evolutionary mismatch // Evol Med Public Health. 2018 Aug 8;2018(1):180-185. doi: 10.1093/emph/eoy019. eCollection 2018. - Э.В. Мамедов. Плагиоцефалия. II. Синостозная, деформационная и компенсаторная // Детская хирургия, 2003, №5, с.45-50.
Информация в статье предоставлена в справочных целях и не заменяет консультации квалифицированного специалиста. Не занимайтесь самолечением! При первых признаках заболевания необходимо обратиться к врачу.
Все врачи детские остеопаты
Нервная система младенца
Проблема детского здоровья всегда являлась одной из главных в системе государственных приоритетов. Многогранность ее состоит не только в рождении здорового ребенка, но и создание благоприятных условий для его роста и развития. Большое значение придается разработке системы профилактики и лечения больных детей, в том числе детей с врожденной патологией.
В связи с этим особое внимание уделяется нарушениям, возникающим в антенатальном и перинатальном периодах развития. Необходимо отметить, что значительно расширились технические возможности диагностической медицины (в том числе ДНК – диагностика), методы визуализации плода, в связи с чем стала возможной ранняя диагностика заболеваний и пороков развития. Патология раннего детского возраста и особенно новорожденных представляет повышенную сложность для диагностического процесса. В большей степени это относится к неврологическому обследованию. В этом возрасте на первый план выступают общие симптомы, связанные с незрелостью центральной нервной системы. Морфологическая незрелость центральной нервной системы проявляется особенностью ее функционирования, что характеризуется недифференцированностью ответа на различные раздражители, отсутствием стабильности неврологических реакций и их быстрой истощаемостью.
При оценке полученных данных необходимо учитывать состояние матери как в период беременности, так и в процессе родов.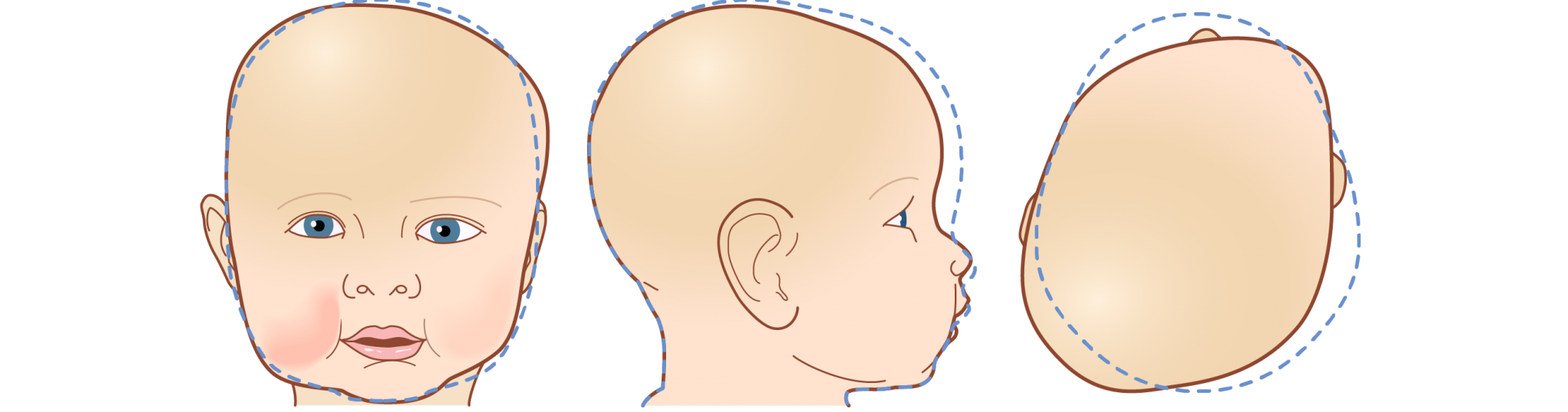
Нарушения в здоровье матери могут привести к угнетению общего состояния ребенка, ослаблению двигательной активности, угнетению или ослаблению условных или безусловных рефлексов.
Состояние новорожденного может значительно изменяться при внутриутробной задержке развития. Кроме того, при осмотре ребенка необходимо учитывать состояние окружающей обстановки: освещенность, шум, температуру воздуха в помещении и др. Для окончательной постановки диагноза проводится неоднократное обследование, так как неврологические симптомы, выявляемые в первый раз, могут исчезнуть при повторном осмотре, или, симптомы, расцененные в первый раз как легкие признаки нарушения ЦНС, в последующим могут стать более значимыми. Оценка неврологического статуса детей первого года жизни, в том числе и новорожденных, имеет ряд особенностей. Так, отмечается преобладание общих реакций вне зависимости от характера раздражающих факторов, а некоторые симптомы, расцениваемые у более старших детей и взрослых как безусловно патологические, у новорожденных и детей грудного возраста являются нормой, отражая степень зрелости определенных структур нервной системы и этапы функционального морфогенеза.
При церебральных нарушениях отмечается резкое снижение спонтанной двигательной активности. Резко снижены или отсутствуют сосательные и глотательные рефлексы. Низкоамплитудный высокочастотный тремор подбородка, ручек при крике или возбужденном состоянии новорожденного относится к физиологическим проявлениям. Новорожденный доношенный ребенок и младенец первых месяцев жизни удерживает преимущественно флексорную позу конечностей, т.е. тонус мышц в сгибателях конечностей преобладает над тонусом в разгибателях, причем тонус в руках выше, чем в ногах и он симметричен.
Мышечная гипотония – один из наиболее часто обнаруживаемых синдромов у новорожденных детей. Она может быть выражена с рождения и носить диффузный или ограниченный характер в зависимости от характера патологического процесса. Встречается при: врожденных формах нервно-мышечных заболеваний, асфиксии, внутричерепной и спинальной родовой травме, поражении периферической нервной системы, хромосомных синдромах, наследственных нарушениях обмена веществ, а также у недоношенных. Поскольку мышечная гипотония часто сочетается с другими неврологическими нарушениями (судороги, гидроцефалия, парезы черепных нервов и др.), последние могут модифицировать характер задержки развития. Следует также отметить, что качество самого синдрома мышечной гипотонии и его влияние на задержку развития будут варьировать в зависимости от заболевания. Дети с пониженной возбудимостью, с синдромом гипотонуса вяло сосут, часто срыгивают.
Синдром мышечной гипертонии характеризуется увеличением сопротивления пассивным движениям, ограничением спонтанной и произвольной двигательной активности. При синдроме мышечной гипертонии следует приложить определенные усилия, чтобы раскрыть кулачки или разогнуть конечности. Причем дети достаточно часто реагируют на это плачем. Синдром гипертонуса встречается при: повышении внутричерепного давления, гнойном менингите, билиарной энцефалопатии, внутриутробной инфекции с поражением ЦНС, после внутричерепного кровоизлияния. У детей с гипертонусом часто возникают трудности с кормлением, так как некоординированы акты сосания и глотания. Отмечаются срыгивания и аэрофагии. Однако надо заметить, что физиологическая гипертония отмечается у детей первых месяцев жизни. Она возникает вследствие отсутствия угнетающего влияния пирамидной системы на спинномозговые рефлекторые дуги. Но, если по мере взросления грудного ребенка, отмечается нарастание мышечной гипертонии и появление односторонних симптомов, то это должно насторожить в плане возможного развития ДЦП. Синдром двигательных расстройств у новорожденных детей может сопровождаться мышечной дистонией (состояние сменяющихся тонусов – мышечная гипотония чередуется мышечной гипертонией). Дистония – проходящее повышение мышечного тонуса то в сгибателях, то в разгибателя. В покое у этих детей при пассивных движениях выражена общая мышечная дистония. При попытке выполнить какое-либо движение, при положительных или эмоциональных реакциях мышечный тонус резко нарастает. Такие состояния называются дистоническими атаками. Синдром легкой преходящей мышечной дистонии не оказывает существенного влияния на возрастное моторное развитие ребенка. Оценить состояние мышечного тонуса может только врач, педиатр и невропатолог, поэтому родители должны помнить, что своевременное обращение к врачу, динамическое наблюдение ребенка специалистами, в срок проведенные необходимые обследования, и выполнение назначений лечащего врача, способны предотвратить развитие каких-либо серьезных нарушений со стороны ЦНС. При оценке неврологического статуса у детей после исследования мышечного тонуса необходимо произвести осмотр головы, измерение ее окружности и сопоставления ее размеров с размерами груди.
Синдром двигательных расстройств у новорожденных детей может сопровождаться мышечной дистонией (состояние сменяющихся тонусов – мышечная гипотония чередуется мышечной гипертонией). Дистония – проходящее повышение мышечного тонуса то в сгибателях, то в разгибателя. В покое у этих детей при пассивных движениях выражена общая мышечная дистония. При попытке выполнить какое-либо движение, при положительных или эмоциональных реакциях мышечный тонус резко нарастает. Такие состояния называются дистоническими атаками. Синдром легкой преходящей мышечной дистонии не оказывает существенного влияния на возрастное моторное развитие ребенка. Оценить состояние мышечного тонуса может только врач, педиатр и невропатолог, поэтому родители должны помнить, что своевременное обращение к врачу, динамическое наблюдение ребенка специалистами, в срок проведенные необходимые обследования, и выполнение назначений лечащего врача, способны предотвратить развитие каких-либо серьезных нарушений со стороны ЦНС. При оценке неврологического статуса у детей после исследования мышечного тонуса необходимо произвести осмотр головы, измерение ее окружности и сопоставления ее размеров с размерами груди.
Гидроцефалия характеризуется увеличением размеров головы, что связано с расширением желудочковых систем мозга и субарохноидальных пространств за счет избыточного количества цереброспинальной жидкости.
Макроцефалия – увеличение размеров головы, сопровождающееся увеличением массы и размеров головного мозга. Может быть врожденным пороком развития мозга, встречается у детей с фамакозами, болезнями накопления, может быть семейной особенностью. Микроцефалия- уменьшение размеров головы в следствие малых размеров мозга. Врожденная микроцефалия наблюдается при генетических заболеваниях, встречается при перенесенной внутриутробной нейроинфекции, алкогольной фетопатиии, пороках развития мозга и других заболеваниях.
Микрокрания – уменьшение размеров головы вследствие замедленного роста костей черепа и быстрой их оссификацией, с ранним закрытием швов и родничков. Нередко микрокрания является наследственно-конституциональной особенностью. Краниостеноз – врожденный порок развития черепа, который ведет к формированию неправильной формы головы с изменением ее размеров, характеризуется сращением швов, нарушение роста отдельных костей черепа. Краниостеноз обнаруживается уже на первом году жизни и проявляется различными деформациями черепа – башенный, ладьевидный, треугольный и т.д. Очень важно оценивать состояние родничков. При рождении определяется передний (большой) и задний (малый) роднички. Размеры родничка индивидуальны и колеблются от 1 до 3 см. Закрывается большой родничок, как правило, к 1,5 годам. Задержка закрытия родничка может быть связана с высоким внутричерепным давлением, особенностями онтогенеза черепа. Обращают внимание также на наличие гематом, отечности тканей головы, состояние подкожной венозной сети. Нередко у детей первых суток жизни при пальпации обнаруживается отек мягких тканей головы (родовая опухоль), который не ограничен одной костью и отражает физиологическую травму кожи и подкожной клетчатки в родах.
Краниостеноз обнаруживается уже на первом году жизни и проявляется различными деформациями черепа – башенный, ладьевидный, треугольный и т.д. Очень важно оценивать состояние родничков. При рождении определяется передний (большой) и задний (малый) роднички. Размеры родничка индивидуальны и колеблются от 1 до 3 см. Закрывается большой родничок, как правило, к 1,5 годам. Задержка закрытия родничка может быть связана с высоким внутричерепным давлением, особенностями онтогенеза черепа. Обращают внимание также на наличие гематом, отечности тканей головы, состояние подкожной венозной сети. Нередко у детей первых суток жизни при пальпации обнаруживается отек мягких тканей головы (родовая опухоль), который не ограничен одной костью и отражает физиологическую травму кожи и подкожной клетчатки в родах.
Кефалогематома – кровоизлияние под надкостницу, которое всегда расположено в пределах одной кости. Большие кефалогематомы удаляют, малые рассасываются сами.
Расширенная подкожная венозная сетка на голове свидетельствует о повышенном внутричерепном давлении как за счет ликворного компонента, так и за счет нарушений венозного оттока. Наличие или отсутствие выше перечисленных симптомов может оценить только врач (педиатр или невропатолог), после тщательного осмотра. В случае найденных им изменений, ребенку, возможно, будет назначено необходимое обследование (НСГ, ЭЭГ, доплероисследование сосудов головного мозга и др.), а также лечение. После общего осмотра новорожденного ребенка, оценки его сознания, двигательной активности, мышечного тонуса, состояние костей черепа и мягких тканей головы педиатр и невропатолог оценивают состояние черепно-мозговых нервов, безусловные и сухожильные рефлексы. О состоянии черепно-мозговых нервов у новорожденного можно судить по особенностям его мимики, крику, акту сосания и глотания, реакции на звук. Особое внимание уделяют органу зрения, так как внешние изменения глаз в ряде случаев позволяют заподозрить наличие врожденного или наследственного заболевания, гипоксического или травматического повреждения ЦНС. Врачи-специалисты (педиатр, невролог, офтальмолог) при оценке органа зрения обращают внимание на размеры и симметричность глазных щелей, состояние радужки, наличие кровоизлияния, на форму зрачка, наличие экзофтальма, нистагма, птоза и косоглазия.
Наличие или отсутствие выше перечисленных симптомов может оценить только врач (педиатр или невропатолог), после тщательного осмотра. В случае найденных им изменений, ребенку, возможно, будет назначено необходимое обследование (НСГ, ЭЭГ, доплероисследование сосудов головного мозга и др.), а также лечение. После общего осмотра новорожденного ребенка, оценки его сознания, двигательной активности, мышечного тонуса, состояние костей черепа и мягких тканей головы педиатр и невропатолог оценивают состояние черепно-мозговых нервов, безусловные и сухожильные рефлексы. О состоянии черепно-мозговых нервов у новорожденного можно судить по особенностям его мимики, крику, акту сосания и глотания, реакции на звук. Особое внимание уделяют органу зрения, так как внешние изменения глаз в ряде случаев позволяют заподозрить наличие врожденного или наследственного заболевания, гипоксического или травматического повреждения ЦНС. Врачи-специалисты (педиатр, невролог, офтальмолог) при оценке органа зрения обращают внимание на размеры и симметричность глазных щелей, состояние радужки, наличие кровоизлияния, на форму зрачка, наличие экзофтальма, нистагма, птоза и косоглазия. Состояние более глубоких структур глаза (хрусталика, стекловидного тела, сетчатки) может оценить только врач-офтальмолог. Поэтому, так важно, чтобы уже на первом месяце жизни ребенок был осмотрен не только педиатром и неврологом, но и врачом-офтальмологом.
Состояние более глубоких структур глаза (хрусталика, стекловидного тела, сетчатки) может оценить только врач-офтальмолог. Поэтому, так важно, чтобы уже на первом месяце жизни ребенок был осмотрен не только педиатром и неврологом, но и врачом-офтальмологом.
Таким образом, чтобы вовремя диагностировать и в дальнейшем предотвратить серьезные нарушения со стороны центральной нервной системы, родителями должны соблюдаться ряд правил:
- Обязательная диспансеризация – это консультации педиатра (в течение первого месяца жизни 4 раза в месяц), далее ежемесячно и регулярные осмотры невролога: в 1 месяц, 3 месяца и в год; если возникает в том необходимость, то чаще. Консультации офтальмолога в 1 месяц, 3 месяца и в 1 год, если возникает в том необходимость, то чаще. Проведение скрининг исследования центральной нервной системы (нейросонографии) и проведение других исследований, если есть к этому показания. Неукоснительное соблюдение назначений врачей, наблюдающих ребенка.
- Рациональное вскармливание.
- Соблюдение санитарно-гигиенического режима.
- Физическое воспитание (массаж, гимнастика, закаливание).
Кривошея — ПроМедицина Уфа
Кривошея – заболевание, при котором наблюдается наклон головы с ее одновременным поворотом в противоположную сторону. Возникает вследствие патологических изменений костей, нервов и мягких тканей шеи. Может быть врожденной или приобретенной. Врожденная кривошея является внутриутробным пороком развития, приобретенная может развиваться вследствие патологических родов, травм, инфекционных заболеваний и болезней нервной системы. Следствием кривошеи могут стать деформации черепа и позвоночника, неврологические нарушения, нарушения интеллектуального развития, снижение памяти и внимания и ухудшение функции дыхания.
Причины
Врожденная кривошея появляется во внутриутробном периоде в результате инфекционного заболевания матери или плода, патологии строения таза у матери, неправильного положения плода относительно таза, генетических и хромосомных болезней. Приобретенная кривошея может появиться вследствие патологических родов при травме мышц шеи, вывихе, ишемии, обвитии пуповиной, а может возникнуть в более позднем возрасте вследствие инфекции, травмы, заболеваний нервной системы.
Симптомы
Обнаружить патологию у ребенка можно, если внимательно следить за его состоянием и поведением. Очевидные симптомы кривошеи:
— Ребенок держит головку наклоненной вправо или влево.
— Малыш постоянно поворачивает голову в одну сторону.
— Вертикально держать голову в прямом положении малышу не удается.
— Часть шеи с той стороны, в которую поворачивает голову малыш, становится жесткой на ощупь.
При обнаружении этих признаков необходимо скорее обратиться к врачу. Если вовремя не предпринять меры, то у ребенка могут возникнуть такие последствия, как непропорциональное развитие черепа, асимметричное положение глаз, рта и других частей лица. Большая сторона шеи укорачивается, ткани с этой стороны уплотняются. Вся структура тела постепенно изменяется. В первую очередь деформации подвергаются ключицы, плечи. Со временем развивается сколиоз из-за невозможности держать голову вертикально.
Диагностика
Основа диагностики – тщательный осмотр ребенка врачом-ортопедом и визуальная оценка постановки головы, прощупывание мышцы и ее сравнение со здоровой стороной, установка головки в необходимое положение.
С целью дополнительной диагностики проводят рентгенографию шейного отдела позвоночника, иногда будет применяться и МРТ шейного отдела позвоночника.
Лечение
Лечение кривошеи зависит от её вида. Применяются как консервативные методы, так и оперативные. Чем раньше начато лечение, тем быстрее удаётся скорректировать патологию. Поэтому важно обращаться за медицинской помощью сразу при возникновении каких-либо симптомов заболевания. Лечение назначает врач ортопед-травматолог.
Врождённая мышечная кривошея иногда требует оперативного лечения, например, если на мышце имеется рубец, необходимо провести его иссечение. Длительность лечения устанавливается и зависит от степени выраженности заболевания, своевременности диагностики.
Установочная кривошея при своевременной диагностике лечится наиболее легко. Необходимо правильное ношение малыша на руках. Укладывать ребёнка надо на тот бок, который посоветует специалист. Иногда даже этих элементарных мер бывает достаточно. Но только в том случае, если кривошея у новорождённых выявлена на ранних стадиях. Также назначается лечебная гимнастика, массаж, методы физиотерапии.
Лечение спастической кривошеи необходимо проводить в зависимости от причин, которые её вызвали. У грудничков это патологическое состояние, вызванное неправильным положением головки во время беременности. Лечится при помощи массажа и ношения воротника Шанца.
Если спастическая кривошея вызвана остеохондрозом, необходимо лечить остеохондроз. Также применяются специальные лекарства для расслабления мышц.
Почему у ребенка болит голова
Головная боль у детей – одна из самых частых жалоб при обращении к врачу педиатру. Если у дошкольников она встречаются не так часто, то к 12-15 годам более половины детей и подростков периодически испытывают головные боли. В некоторых случаях родители вспоминают, что еще задолго до начала посещения детского сада ребенок периодически становился беспокойным и брался руками за голову.
Причины головных болей у детей
Доктора делят головные боли на первичные и вторичные. Первичные являются самостоятельными заболеваниями. В детском возрасте в основном это мигрень и головная боль напряжения. При вторичных (цефалгия) – это только один из симптомов другого заболевания. Известно более 150 заболеваний, которым сопутствуют жалобы на головную боль.
В основе причин головной боли всегда лежит нарушение кровоснабжения головного мозга. А вот почему это происходит – на этот вопрос может быть довольно много вариантов ответа. Например:
- Несовершенство вегетативной системы организма,
- Начинающееся простудные заболевание (продром),
- Наличие какого-либо серьезного заболевания: болезнь почек, эндокринное расстройство, анемия, ревматизм и другие;
- Зубная боль, которая провоцирует боль головную;
- Последствия травмы головы;
- Избыточное нервное напряжение, связанное со стрессом, многочасовой работой, конфликтом, серьезным переживанием и т.д.
- Влияние внешней среды: длительное пребывание в душном помещении, усиление солнечной радиации, длительное нахождение на солнце д и т.д.
Головные боли могут возникать как реакция на изменения окружающей среды или в организме (реактивные), неправильный образ жизни: когда ребенок имеет слишком мало или слишком много сна, слишком много времени проводит перед компьютером или экраном телевизора, мало активен физически, питается неправильно. После первичного осмотра пациента с жалобами на головные боли педиатр направит на необходимые консультации и обследования в зависимости от выявленных нарушений. В большинстве случаев дети с жалобами на головные боли наблюдаются и состоят на учете у невролога.
Причины головных болей у младенцев
У детей грудного возраста голова болит в связи с процессом адаптации к условиям внешней среды, к новому миру. Черепная коробка ребенка еще нежная, эластичная, поэтому адаптационные процессы могут провоцировать перепады внутричерепного давления. Особенно повышается внутричерепное давление, если у младенца гидроцефальный синдром.
Голова может болеть по-разному. Как узнать причину в зависимости от жалоб
Боль в затылке. Если ребенок, жалуясь на головную боль, показывает на темя и затылок – чаще всего, мы имеем дело с головной болью напряжения. Обычно она возникает во второй половине дня, связаны с осанкой, когда ребенок уже довольно сильно устал: в течение дня много времени проводил сидя. Примерно треть обращений к врачу с жалобой на головную боль приходится именно на этот тип боли.
Головная боль напряжения бывает связана с перегрузкой шейных мышц. Предложите ребенку размять шею и плечи, сделать спокойную зарядку, лечь на пол, чтобы снять напряжение со спины и шеи.
Боль в висках. Боли в височной области часто свидетельствуют о вегетативном расстройстве. Здесь стоит поискать индивидуальный метод, но чаще всего помогает либо отдых в хорошо проветренном помещении, либо небольшая прогулка.
Болит лоб и макушка. Обычно это боль первой половины дня, и причиной ее может быть повышенное внутричерепное давление. Если подобная боль повторяется систематически, вам стоит обратиться к врачу – педиатру, ЛОР-врачу и пройти дополнительные обследования.
Болит половина головы. Похоже, что это проявление мигрени: к несчастью, она может начаться и в раннем возрасте. Это резкая боль, которая возникает внезапно, в любое время для и ночи, и усиливается в течение 10-15 минут от слабой до практически нестерпимой. В этом случае самое главное – как можно скорее купировать приступ. Если у ребенка уже случались мигрени, лучше дайте ему болеутоляющее средство сразу, как только он начинает жаловаться на нарастающую боль.
Ситуации, когда нужно быть особенно внимательными
Самые тревожные симптомы при головной боли – тошнота, рвота, светобоязнь, гиперокузия (когда раздражают звуки), повышенная возбудимость или вялость. Все это признаки серьезных нарушений, при которых вам нужно обязательно показать ребенка врачу и пройти ряд обследований.
Когда стоит вызвать скорую помощь
Прежде всего нужно постараться снять боль: успокоить ребенка, уложить его в постель, дать болеутоляющее, притушить свет и создать тишину. «Скорую помощь» стоит вызывать, если приступ очень силен и вы не можете с ним справиться – но нет никакой необходимости прямо в момент приступа госпитализировать ребенка без особых причин.
При необходимости Вы можете обратиться за консультацией в педиатрическое отделение клиники СКЛИФ.
Администратор поможет записать вас на прием к врачу , подберёт удобное время и день для посещения клиники+7(921)80-80-219
Практикум «Малыш» — статьи от специалистов клиники «Мать и дитя»
Как помыть голову малышу
Что может быть сложного в мытье головы, тем более что мы, взрослые, делаем это регулярно. Процедура у нас проста: намылили волосы, ополоснули водой, высушили, расчесали – и порядок. А как помыть голову малышу? Да практически так же, ничего особенного в мытье головы у маленького ребенка нет. Ну а о некоторых небольших нюансах расскажем поподробнее.
Первые волосы
Одни дети появляются на свет с густой шевелюрой, другие – с пушковыми волосиками, а некоторые – вообще практически без волос. Как бы то ни было, все это ненадолго: совсем скоро эти волосы поменяются на так называемые промежуточные (их еще часто называют «детские» волосы). Особенно заметно это будет примерно в 3 месяца – родители увидят, что волосы малыша стали активно выпадать, особенно в тех местах, где голова часто соприкасается с подушкой (например, на затылке). Примерно к 6 месяцам волосы опять полностью покроют голову крохи, ну а максимально расти они начнут на 2–3-м году жизни. В подростковом возрасте волосы опять поменяются – появятся так называемые терминальные волосы (взрослые). Они часто значительно плотнее и темнее детских волос, и нередко блондины становятся шатенами и даже брюнетами.
Какими бы ни были волосы на голове – длинными или короткими, ухаживать надо и за теми и за другими.
Как часто мыть
Если родители купают ребенка каждый день, то соответственно и голова малыша во время водной процедуры тоже намокает. Получается, что голову крохи моют ежедневно? В общем-то, нет, потому что помыть голову – это не просто ее намочить, надо еще и шампунь нанести, и затем водой его смыть. И делать каждый день это не надо, достаточно мыть волосы с шампунем примерно 1 раз в 5–7 дней, а можно даже и реже, ведь у малышей волосы пачкаются не так быстро как у взрослых. Если же мыть голову с моющим средством часто, то можно повредить защитную жировую пленку головы и пересушить кожу и волосы. Кстати, если у ребенка нет волос или вместо волос только пушок, то шампунь можно использовать еще реже, обычно будет достаточно просто ополоснуть голову водой.
Чем мыть
Мыть голову ребенку надо только детским шампунем с нейтральным рН. В качественных детских средствах нет вредных компонентов, например, лаурилсульфата натрия (он дает хорошую пену, но может вызвать аллергию или раздражение кожи). Не надо наносить шампунь дважды, вполне достаточно намылить голову один раз. Вместо шампуня можно помыть голову и детским гелем и пенкой, главное – чтобы они тоже были предназначены для мытья волос. А вот мылом (даже детским) голову ребенку лучше не мыть, оно часто раздражает глаза и даже после одного использования может пересушить кожу и волосы.
Как это сделать
Налейте в детскую ванночку или ванну теплой воды (ее температура должна быть как при обычном купании – 36–36,5 °С), погрузите малыша в воду, поддерживая его ладонью и пальцами левой руки под головку, шею и спинку. Правой рукой полейте волосы водой от лба к затылку. Затем вспеньте немного шампуня, пенки или геля на правой ладони и проведите ею несколько раз по голове ребенка, распределяя средство по волосам опять-таки по направлению от лба к затылку. Той же правой рукой смойте шампунь с волос крохи под проточной водой, не оставляя его следов на волосах ребенка.
Промокните голову малыша полотенцем, а затем дайте ей высохнуть естественным способом, энергично вытирать волосы (даже длинные) не надо.
Расческа и гребешок
Расчесывать волосы надо, когда они почти высохнут, так как мокрые волосы легче повреждаются и выпадают. Лучше взять расческу с мягкой натуральной щетиной, пластмассовые расчески быстро электризуют волосы. Если нужен гребень, то его зубчики должны быть тупыми, чтобы не поранить нежную кожу крохи. Длинные волосы надо разделить на прядки, и затем расчесывать с концов, постепенно поднимаясь вверх к корням, при этом надо еще и придерживать волосы, чтобы они не тянули кожу головы. Расчесывать волосы в области родничка можно, но не энергичными, а мягкими движениями.
Если на голове крохи есть запутавшиеся волосы и расчесать их невозможно или малыш не дает этого сделать, то колтун придется срезать.
Младенческие корочки
Часто у маленьких детей на голове появляются так называемые молочные корочки (себорейный дерматит, или гнейс). Появляются корочки из-за того что клетки поверхностного слоя кожи головы интенсивно делятся, часть их отмирает и превращается в чешуйки. Иногда эти чешуйки смешиваются с сальным секретом и остаются на волосистой части головы дольше, чем нужно. Это и есть корочки, расположены они обычно на лбу, темени и родничке.
Для того чтобы очистить голову от корочек, надо перед купанием гадовтереть в голову теплое растительное или детское масло, немного помассировать кожу и на полчаса-час надеть чепчик. После мытья головы волосы несколько раз прочесывают гребешком с частыми зубчиками. Удалившиеся корочки вычесывают, правда с первого раза не полностью, какая-то их часть все равно остается. Тогда процедуру можно повторить перед следующим купанием, обычно корочка удаляется за 1–3 раза.
Даже если волос на голове нет, то все равно несколько раз провести по коже расческой с мягкой щетиной нужно – это предотвратить появление корочек.
Как видим помыть голову ребенку совсем не сложно. Немного времени, чуть-чуть сноровки – и мама с папой начнут делать это не просто быстро, а виртуозно.
ЭТО ДОЛЖЕН ЗНАТЬ КАЖДЫЙ РОДИТЕЛЬ: ОСТОРОЖНО АСФИКСИЯ И АСПИРАЦИЯ!
МИНИСТЕРСТВО ЗДРАВООХРАНЕНИЯ РОСТОВСКОЙ ОБЛАСТИ ГБУ РО «МЕДИЦИНСКИЙ ИНФОРМАЦИОННО-АНАЛИТИЧЕСКИЙ ЦЕНТР»
БЕГЕГИТЕ ЖИЗНЬ ДЕТЕЙ! НЕ ОСТАВЛЯЙТЕ ИХ БЕЗ ПРИСМОТРА!
(памятка для родителей)
Внешние причины (не связанные с состоянием здоровья) вызывают смерть детей до года не часто, но составляют до 30-35% от всех причин детской смертности. Особенно высок риск внезапной смерти в кроватке у детей в возрасте 2-4 месяца.
Удушение ребенка происходит зачастую при нахождении ребёнка в одной постели с матерью.
Случайное придавливание ребенка во сне происходит при закрытии отверстий носа и рта мягким предметом. Чаще это в первые месяцы его жизни, когда у него нет силы повернуть в сторону голову, чтобы дышать. В результате перекрытия дыхательных путей и прекращения подачи кислорода повышается уровень углекислого газа и наступает асфиксия – удушение ребенка. Курение родителей также является дополнительным фактором, способствующим вдыханию ребенком отработанного воздуха с высоким содержанием углекислого газа.
Аспирация у детей — попадание в дыхательные пути инородного тела (молоко, молочная смесь, кусочки пищи, содержимое желудка) при вдохе — другая причина смерти детей до года. Это происходит при неправильном положении во время кормления ребенка и обильном срыгивании, когда голова ребенка запрокинута назад, затрудняется процесс глотания, а также, если носовые ходы во время кормления перекрываются молочной железой, ребенок пытается вдохнуть ртом и молоко попадает в дыхательные пути, все это может привести к аспирации.
ПОМНИТЕ! БЕЗОПАСНОСТЬ ДЕТЕЙ – ЗАБОТА ВЗРОСЛЫХ!
Рекомендации для молодых мам: обеспечить малышу безопасную среду и исключить факторы риска!
- удерживать малыша у груди не более 20 минут;
- не закрывать грудью матери носовые ходы во время кормления ребенка;
- кормить ребенка грудью и продолжать естественное вскармливание как можно дольше, особенно в первые 6 месяцев жизни, что укрепляет иммунную систему и снижает риск внезапной смерти ребенка;
- подержать ребенка после кормления «столбиком», прижав вертикально к себе 2-3 минуты, что будет способствовать отхождению воздуха, попавшего при кормлении в желудок;
- укладывать ребенка первых месяцев жизни на бок, чтобы в случае срыгивания желудочное содержимое не попало в дыхательные пути;
- при кормлении из бутылочки следить за тем, чтобы во время кормления горлышко бутылочки и соска постоянно были заполнены смесью и не содержали воздух;
- питательная смесь должна быть теплой, но не холодной или горячей, чтобы не вызвать спазм.
- не следует перекармливать детей;
- не укладывать ребенка на живот для сна пока он сам не начнет активно переворачиваться;
- не допускать укладывания ребенка в постель для сна вместе с собой;
- не укладывать ребенка в кроватку с мягкими одеялами, периной мягкими игрушками; подушка должна быть плоской, не более 3 см толщиной;
- избавиться от никотиновой зависимости: пассивное вдыхание табачного дыма приводит к внезапной смерти ребенка во сне;
- не допускать перегревания или переохлаждения ребенка, что может оказать неблагоприятное влияние на дыхательную и сердечную деятельность;
- не практиковать тугое пеленание, которое может вызвать перегрев малыша и ограничить его двигательную активность;
- обеспечить постоянную оптимальную (23-24 гр.С) температуру в помещении для пребывания ребенка;
- категорически запрещается встряхивание новорожденного при играх, закачивании и т.п., чтобы не повредить тонкие сосуды головного мозга;
- не уклоняться от вакцинации: она защищает младенца от множества серьезных проблем, при отсутствии медицинских противопоказаний ребенок должен быть привит.
При возникновении критических ситуаций, угрожающих жизни ребенка, немедленно обращайтесь за медицинской помощью!
Форма головы ребенка: стоит ли вам беспокоиться?
Выберите автора: Аарон Барбер, AT, ATC, PESAbbie Roth, MWC, Адам Остендорф, MD Адриан Бейлис, доктор философии, CCC-SLP, Адриенн М. Флуд, Совет продвинутых поставщиков медицинских услуг CPNP-AC, Aila Co, MDAlaina White, AT, ATCAlanaless Milton, MDAleDA Jayne Funk, PharmD, DABATA, Александра Санкович, MD Алексис Кленке, RD, LDAlice Bass, CPNP-PC, Элисон Пегг, Алли ДеПой, Эллисон Роуленд, AT, ATCAllison Strouse, MS, AT, ATCAmanda E.Граф, доктор медицины Аманда Смит, RN, BSN, CPNAmanda Sonk, LMTAmanda Whitaker, MD Эмбер Паттерсон, MD Амберл Пратер, доктор философии, LPCCAmy Coleman, LISWAmy Dunn, MDAmy E. Valasek, MD, MScAmy Fanning, PT, DPTAmy Garee, CPNahP-PCA ХессЭми Лебер, доктор медицины, доктор медицинских наук, Эми Моффетт, CPNP-PC, Эми Рэндалл-МакСорли, MMC, кандидат юридических наук, Анастасия Фишер, доктор медицины, FACSMAndala Hardy, Андреа Брун, CPNP-PC, Андреа М. Бургер, MEd, CCC-SLPA. LISW-SAnn Pakalnis, MD Анна Лиллис, MD, PhDAnnette Haban-BartzAnnie Drapeau, MDAnnie Temple, MS, CCC-SLP, CLCAnthony Audino, MDAnup D.Патель, Ари Рабкин, ФДариана Хоэт, доктор философии Эшли Куссман, МДЭшли Экстайн, Эшли Крун Ван Дист, Эшли М. Дэвидсон, AT, ATC, MSAshley Minnick, MSAH, AT, ATCAshley General, FNPAshley Park-PCW. -SAshley Tuisku, CTRSAsuncion Mejias, MD, PhDAurelia Wood, MD Бекки Корбитт, RNBelinda Mills, MD Бенджамин Филдс, PhD, MEdBenjamin Kopp, MDBernadette Burke, AT, MD, MDBeth Martin, RNBethWillhanueva, LTD / UTD Сетти, MD Билл Кульджу, MS, ATBlake Skinner, Бонни Гурли, MSW, LSW, Брэд Чайлдерс, RRT, BS, Брэнди Когдилл, RN, BSN, CFRN, EMT-PBreanne L.Бауэрс, PT, DPT, CHT, CFST Брендан Бойл, MD, MPH Брайан Бо, MD Брайан К. Каспар, доктор философии Брайан Келлог, MD Бриана Кроу, PT, DPT, OCS Агри Торунер, доктор медицинских наук, Кейтлин Талли, Калеб Мосли, Каллиста Дамман, Ками Винкельспехт, доктор медицинских наук, Кэнис Креран, доктор медицинских наук, доктор Карл Х. Бэкес, доктор медицинских наук, Карло Ди Лоренцо, доктор медицинских наук, Карол Баумхардт, доктор медицинских наук, Карло Ди Лоренцо, доктор медицинских наук, Карол Баумхард, доктор медицинских наук, Кейси Коттрилл, доктор медицинских наук, Би-би-си Нэбассин, Нэбассин, Нэбассин, Нэбассин, Нэнблкен PhDCharae Keys, MSW, LISW-SC, Чарльз Элмараги, MD Челси Достер, BSC, Шерил Буп, MS, OTR / L, Шерил Г.Бакстер, CPNPШерил Гариепи, MDChet Kaczor, PharmD, MBAChris Smith, RNChristina Ching, MDChristina DayChristine Johnson, MA, CCC-SLPChristine Mansfield, PT, DPT, OCS, MDCChristine PrusaChristopher Goettee, PTC, DPT , OCS, NASM-PESCody Hostutler, PhDConnor McDanel, MSW, LSWCorey Rood, MDCorinne Syfers, CCLSCourtney Bishop. PA-CC Кортни Холл, CPNP-PC, Кортни Портер, RN, MSCrystal Milner, Курт Дэниелс, доктор медицины Синтия Холланд-Холл, доктор медицинских наук, MPHDana Lenobel, FNP, Дана Ноффсингер, CPNP-AC, Дейн Снайдер, MD Дэниел Кури, MD Дэниел Пи Джуста, MD Дэниел, Дэниел Wessells, PT, MHAD, Дэвид Аксельсон, MD Дэвид Стукус, MD Дин Ли, MD, PhD Дебби Терри, Н. П. Дебора Хилл, LSW, Дебора Зеркле, LMTDeena Chisolm, PhD Дейпанджан Нанди, MDDeipanjan NandiDS, MDDenisomin, R.Уильямс, доктор медицины, магистр здравоохранения, FAAP, диплом доктора медицины, доктор медицинских наук, Дуг Вольф, Дуглас Маклафлин, доктор медицинских наук, Дрю Дьюерсон, доктор медицинских наук, Эдвард Оберл, доктор медицины, RhMSUS, Эдвард Шеперд, доктор медицинских наук, Эйлин Чавес, ФДЭлиза Берлан, доктор медицинских наук, Элиза Докинс, Элизабет А. Кэннон, Л.П.К. Элизабет, Элизабет, Элизабет, Элизабет, Элизабет, Л.П. MT-BCE: Эмили А. Стюарт, доктор медицинских наук, Эмили Декер, доктор медицинских наук, Эмили Гетчман, Эмма Высоцки, PharmD, RDNEric Butter, PhDEric Leighton, AT, ATCEric Sribnick, MD, PhDErica Domrose, RD, LDEricca L.Ed., CSCSErin Shann, BSN, RNErin TebbenFarah W. Brink, MDGail Bagwell, DNP, APRN, CNSGail Swisher, ATGarey Noritz, MDGary A. Smith, MD, DrPHGeri Hewitt, MDGina Hounam, PhDGina McDowellGina Minotregory D. , MDGriffin Stout, MDGuliz Erdem, MDHailey Blosser, MA, CCC-SLPHeather Battles, MDHeather ClarkHeather Yardley, PhD, Генри Спиллер, Херман Хандли, MS, AT, ATC, CSCSHiren Patel, MDHoma Amini, DDS, Wickn Jachans, MPH MDIhuoma Eneli, MDIlana Moss, PhDIlene Crabtree, PTIrene Mikhail, MDIrina Buhimschi, MDIvor Hill, MDJackie Cronau, RN, CWOCNJacqueline Wynn, PhD, BCBA-DJ, MD , Доктор медицинских наук, Джейми Маклин, доктор медицинских наук, Джейн Абель, Джанель Хюфнер, магистр медицины, CCC-SLP, Дженис Таунсенд, доктор медицинских наук, доктор медицинских наук, Джаред Сильвестер, Джейссон, Эйхольц, Жан Хрущак, магистр медицины, CCC / SLP, Джефф Сидс, доктор медицинских наук, доктор медицинских наук, Джеффри, Олетта, Кэмпбелл, Дж. Джена Хек, Дженн Гоня, PhD, Дженнифер Борда, PT, DPT, Jennifer Hofherr, Jennifer Locker, Jennifer Reese, PsyD, Дженнифер Смит, MS, RD, CSP, LD, LMT, Дженни Уортингтон, PT, DPT, Джерри Р.Mendell, MD Джессалин Майер, MSOT, OTR / L, Джессика Бейли, PsyD, Jessica Bogacik, MS, MT-BC, Джессика Боуман, MD, Джессика Брок, Джессика Буллок, MA / CCC-SLP, Джессика Бушманн, RD, Джессика Шерр, PhD, Джим О’Ши, Фрейзер, О. -SJohn Ackerman, PhD John Caballero, PT, DPT, CSCSJohn Kovalchin, MD Джонатан Д. Теккерей, MD Джонатан Финлей, MB, ChB, FRCPJonathan M. Grischkan, MD Джонатан Наполитано, MD Джошуа Уотсон, MDJulee, RT , OTR / LJulie ApthorpeJulie Leonard, MD, MPHJulie Racine, PhD, Julie Samora, MD Джастин Индик, MD, PhD, Кэди Лейси, Кейли Хейг, MA, MT-BC, Кейли Матесик, Камила Тваймон, LPCC-SKara Malone, MDKara Miller, Allen .Meeks, OTKari Dubro, MS, RD, LD, CWWSKari Phang, MDKarla Vaz, MDKaryn L. Kassis, MD, MPHKasey Strothman, MDKatherine Deans, MDKatherine McCracken, MDKathleen (Katie) RoushKathryn B.S. Обринба, доктор медицины Кэти Бринд’Амур, магистр Кэти Томас, APR Катрина Холл, Массачусетс, CCLS, Катрина Руге, LPCC-SKatya Harfmann, MD Кайла Зимпфер, PCCKelley SwopeKelli Dilver, PT, DPTKelly AbramsKelly BooneKelly HustonNally, J. PCKelly Pack, LISW-SKelly Tanner, PhD, OTR / L, BCPKelly Wesolowski, PsyDKent Williams, MDKevin Bosse, PhDKevin Klingele, MDKim Bjorklund, MDKim Hammersmith, DDS, MPH, MSKimberly Bates, MDKimberly DPS, PT, DPT, SCS Кирк Сабалка, Крис Джатана, MD, FAAP Криста Виннер, AuD, CCC-AKristen Armbrust, LISW-SKristen Cannon, MD Кристен Мартин, OTR / LKristi Roberts, MS MPHКристина Бут, MSN, CFNPKristina Reberance, MDKyleen, MDKyleen , МАЛАура Брубакер, BSN, RN, Лаура ДаттнерL Аурел Бивер, LPC, Лорен Дуринка, AuDLauren Garbacz, PhD, Лорен Джастис, OTR / L, MOTLauren Madhoun, MS, CCC-SLPLauryn RozumLee Hlad, DPMLeena Nahata, MD , DPT Линдси Шварц, Линдси Фатер, PsyD, Лиза Голден, Лиза М.Хамфри, MD Логан Бланкемейер, MA, CCC-SLPLori Grisez PT, DPTLorraine Kelley-QuonLouis Bezold, MDLourdes Hill, LPCC-S, Люк Типпл, MS, CSCSLynda Wolfe, PhDLyndsey MillerLynn Rosenthal, Линм Рюсс, MDMagC Камбодж, доктор медицины Марк Левитт, доктор медицины Марк П. Михальский, доктор медицины Марсель Дж. Казавант, доктор медицины Марси Джонсон, LISW-SMarco Corridore, доктор медицины Маргарет Басси, OTR / LMaria Haghnazari, Мария Вег, MSN, RN, CPN, Марисса Кондон, BSN, Э. MS RT R (MR), физик ABMPМарни Вагнер, MDMary Ann Abrams, MD, MPH Мэри Фристад, PhD, ABPPMary Kay SharrettMary Shull, MDMatthew Washam, MD, MPHMeagan Horn, MAMegan Brundrett, MDMegan Dominik, OTR / LMeganets, MAMegan Brundrett, MDMegan Dominik, OTR / LMeganets .Эд Меган Касс, PT, DP TM Меган Фишер, BSN, RN Meika Eby, MD Мелани Флуеллен, LPCC Мелани Люкен, LISW-SMelissa McMillen, CTRS, Мелисса Винтерхальтер, MDMeredith Merz Lind, MDMichael Flores, PTDMichael T. Brady, MD CPNP-PCMolly Gardner, PhDMonica Ardura, DOMonica EllisMonique Goldschmidt, MDMotao Zhu, MD, MS, PhDNancy AuerNancy Cunningham, PsyDNaomi Kertesz, MDNatalie Powell, LPCC-S, LICDC-CSNatalie Roseat Children’s Hospital, Детский госпиталь BShalN Эксперты по поведенческому здоровью Ниту Бали, доктор медицины, магистр здравоохранения Нехал Парих, DO, MS Николь Майер, OTR / L, MOTNicole Caldwell, MD Николь Демпстер, PhDNicole Greenwood, MDNicole Parente, LSW, Николь Пауэлл, PsyD, BCBA-SOINA, Томас Адайрука, MBAC MDOmar Khalid, MD, FAAP, FACCOnnalisa Nash, CPNP-PCOula KhouryPaige Duly, CTRSParker Huston, PhDPatrick C.Уолц, доктор медицины Патрик Куин, BSN, RNPedro Weisleder, MDPeter Minneci, MDPeter White, PhDPreeti Jaggi, MDRachael Morocco-Zanotti, DORachel D’Amico, MDRachel Schrader, MDRachel D’Amico, MDRachel Schrader, CPNP-PCRachel Tyson, LSWRajan Thakkara Льюис, AuD, CCC-AR, Эгги Эш-младший, Рено Равиндран, MD Ричард Киршнер, MD Ричард Вуд, MD Роберт А. Ковач, MD, Ph.D. Рошель Кроуз, CTRS Рохан Генри, MD, MSРоуз Айоб, MDRose Schroedl, PhDRoss Ing. , ATCСаманта Боддапати, доктор философии Саманта Мэлоун, Сэмми Лебедь, Сандра К.Ким, врач Сара Бентли, MT-BC Сара Брейдиган, MS, AT, ATC Сара Н. Смит, MSN, APRN Сара О’Рурк, MOT, OTR / L, клинический руководитель Сара А. Денни, MD Сара Клайн, CRA, RT (R) Сара Дрисбах, CPN, APNSarah GreenbergSarah Hastie, BSN, RNC-NIC Sarah Keim, PhDSarah MyersSarah O’Brien, MDSarah SaxbeSarah Schmidt, LISW-SSarah ScottSarah TraceySarah VerLee, PhDSasigarnCP Bowden, MDSatya Gedela (Великобритания) , MDSean EingSean Rose, MDSeth Alpert, MDShana Moore, MA, CCC-AS, Shannon Reinhart, LISW-SShari UncapherShann Wrona, DNP, PNP, PMHSShawn Pitcher, BS, RD, USAWShawNaye Scott-MillerSheila LeeNSimonites, MSR AC / PC, CPONStefanie Bester, MDStefanie Hirota, OTR / LStephanie Burkhardt, MPH, CCRCStephanie CannonStephanie Santoro, MDStephanie Vyrostek BSN, RNStephen Hersey, MDSteve Allen, MDSteven C.Матсон, доктор медицины Стивен Чичора, доктор медицины Стивен Кафф, Суэллен Шарп, OTR / L, MOT Сьюзан Колас, доктор медицины Сьюзан Крири, доктор медицины Табата Баллард, Таббета Греко, Табита Джонс-Макнайт, Доктор Тахагод Мохамед, доктор медицинских наук , ДОТомас Сэвидж, Тиаша Летостак, доктор философии, Тиффани Райан, BCBA Тим Робинсон, Тимоти Крайп, доктор медицины, доктор медицинских наук, Трейси Л. Сиск, доктор медицинских наук, BSN, MHATracie Rohal RD, LD, CDETracy Mehan, MATravis Gallagher, ATTrevor Miller, Тианна Снидерсата, FA Джаянти, доктор медицины Виду Гарг, доктор медицины Видья Раман, доктор медицинских наук.Гаррет Хант, доктор медицины Уолтер Самора, доктор медицины Уоррен Д. Ло, доктор медицины Венди Андерсон, доктор медицины Венди Кливленд, Массачусетс, LPCC-SW, Уитни Маккормик, CTRS, Уитни Рэглин Биньял, доктор медицины Уильям Коттон, доктор медицинских наук Уильям Дж. Барсон, доктор медицинских наук
Голова вашего ребенка — HealthyChildren.org
Эта тема особенно адресована тем из вас, кого ошибочно заставили поверить, что все новорожденные рождаются идеально с маленькими круглыми головками.Позвольте нам просто сказать, что для любого, кто перенес или будет иметь вагинальные роды, это не что иное, как благословение, что череп ребенка состоит из мягких костных пластин, которые способны сжиматься и перекрываться, чтобы пройти через узкий родовой канал — процесс, называемый формованием.
Для некоторых младенцев — например, для тех, кто «роняет» задолго до рождения (другими словами, глубоко врезается головой в таз матери задолго до родов), или для тех, кому приходится переносить длительные роды и узкие родовые пути. — в результате часто получается голова новорожденного, которая больше напоминает конус, чем красивый круглый шар.
Если вы проведете пальцами по черепу новорожденного, вы также можете почувствовать гребни на участках, где перекрываются костные пластинки черепа. Короче, конические головки — это вполне нормально. К счастью, в течение следующих нескольких недель кости черепа вашего ребенка почти наверняка округлятся, и гребни исчезнут, если предположить, что ваш ребенок не проводит слишком много времени на спине с головой в каком-либо одном положении — распространенная, но легко устранимая причина развития плоской задней или боковой части головы, известной как плагиоцефалия.
Мягкое пятно
Вы заметите 1, если не 2 области на голове вашего ребенка, которые, кажется, не имеют защиты костей. Эти мягкие пятна, называемые родничками (передняя для более крупного спереди, задняя для более мелкого и обычно менее заметного сзади), являются нормальными промежутками в черепе новорожденного, которые позволяют мозгу вашего ребенка быстро расти на протяжении всей жизни. Следующий год. Многие родители боятся прикоснуться к этим мягким местам, но вы можете быть уверены, что, несмотря на отсутствие костного слоя, они хорошо защищены от обычных повседневных забот с ребенком.Еще кое-что, что нужно знать о слабых местах, включает:
- У маленьких детей запавшее мягкое пятно (в сочетании с плохим кормлением и сухими подгузниками) может указывать на обезвоживание. Наш вам совет: не вдавайтесь в подробности, потому что это может быть неуловимым открытием или иногда присутствовать у нормальных младенцев. Вместо этого убедитесь, что вы хорошо знаете, как распознать обезвоживание, и проконсультируйтесь с врачом, если у вас есть какие-либо проблемы — с запавшим мягким местом или без него.
- В некоторых случаях может показаться, что мягкое пятно на макушке ребенка пульсирует.Не беспокойтесь — это движение вполне нормально и просто отражает видимую пульсацию крови, соответствующую сердцебиению вашего ребенка.
Ушибы и синяки
Помимо плесени, у новорожденных нередко появляются небольшие опухоли или синяки на коже черепа сразу после родов. Отек обычно наиболее заметен в верхней части задней части головы и с медицинской точки зрения называется caput (сокращение от caput Succedaneum). Когда во время родов возникает синяк на голове, результатом может стать ощущение трясины, называемое кефалогематомой.Синяки и отеки обычно безвредны и проходят сами по себе в течение первых дней и недель жизни, но могут быть фактором, способствующим желтухе.
Ушли сегодня, но волосы завтра
Конечно, дети иногда рождаются с густыми волосами, но гораздо более вероятно, что они родятся практически совсем без них. А те, у кого сегодня волосы, скорее всего, обнаружат, что они исчезнут завтра. Это связано с тем, что любые волосы, с которыми родился ваш ребенок, могут значительно истончиться в течение следующих нескольких месяцев, прежде чем в конечном итоге будут заменены на «настоящие» волосы.Также вполне возможно, что какие бы волосы ни были у вашего новорожденного, они меняют цвет на несколько оттенков и несколько раз за свою жизнь.
Информация, содержащаяся на этом веб-сайте, не должна использоваться вместо медицинской помощи и рекомендаций вашего педиатра. Ваш педиатр может порекомендовать лечение по-разному, исходя из индивидуальных фактов и обстоятельств.
Плагиоцефалия и брахицефалия (синдром плоской головы)
У младенцев иногда появляется приплюснутая голова в возрасте нескольких месяцев, обычно в результате того, что они проводят много времени лежа на спине.
Это известно как синдром плоской головы, и существует 2 основных типа:
- плагиоцефалия — голова приплюснута с одной стороны, что делает ее асимметричной; уши могут быть смещены, и голова выглядит как параллелограмм, если смотреть сверху, а иногда лоб и лицо могут немного выпирать на плоской стороне
- брахицефалия — затылок становится плоским, голова расширяется, а иногда и лоб выпячивается
Эти проблемы довольно распространены и в какой-то момент затрагивают примерно 1 из 5 детей.
В большинстве случаев они не являются серьезной причиной для беспокойства, поскольку не оказывают никакого влияния на мозг, а форма головы со временем часто улучшается сама по себе.
Ваш ребенок не будет испытывать боли или других симптомов, а также проблем с общим развитием.
Что вызывает плагиоцефалию и брахицефалию?
Череп состоит из костных пластин, которые укрепляются и соединяются вместе, когда ребенок становится старше.
Череп маленького ребенка все еще относительно мягкий и может изменить форму, если на определенную часть его головы постоянно давить.
Причины, по которым это может произойти, включают:
- спать на спине — спина или сторона головы ребенка могут стать плоскими в результате постоянного сна на спине, но важно, чтобы они делали это, чтобы снизить риск синдрома внезапной детской смерти (СВДС)
- Проблемы в утробе матери — ребенку можно надавить на голову еще до его рождения, если он немного раздавлен в утробе или не хватает околоплодных вод, чтобы смягчить его
- преждевременные роды — у недоношенных детей более вероятно развитие плоской головы, потому что их череп более мягкий, когда они рождаются, и они могут предпочесть сначала положить голову на одну сторону, так как они еще не могут двигать головой. сами
- Плотность мышц шеи — это может помешать ребенку поворачивать голову определенным образом, что означает, что одна сторона его головы подвергается большему давлению
Иногда сплющенная голова может быть вызвана слишком ранним соединением пластин черепа.Это известно как краниосиностоз.
Когда обращаться за медицинской помощью
Поговорите со своим патронажным врачом или терапевтом, если вас беспокоит форма головы вашего ребенка или вы думаете, что у него могут быть проблемы с поворотом головы.
Они могут осмотреть голову вашего ребенка и подсказать, чем вы можете помочь.
Слегка приплюснутая голова, как правило, не о чем беспокоиться, но рекомендуется получить совет на раннем этапе, чтобы вы могли предпринять шаги, чтобы предотвратить ухудшение ситуации.
Что вы можете сделать
Форма головы вашего ребенка должна со временем улучшаться естественным образом по мере того, как его череп развивается, и он начинает двигать головой, кататься и ползать.
Для снятия давления с приплюснутой части головы ребенка:
- Дайте ребенку время на животике в течение дня — поощряйте его пробовать новые позы во время игры, но следите за тем, чтобы он всегда спал на спине, так как это наиболее безопасно для него
- переключайте ребенка между наклонным стулом, слингом и плоской поверхностью — это гарантирует отсутствие постоянного давления на одну часть его головы
- измените положение игрушек и мобильных телефонов в кроватке — это побудит вашего ребенка повернуть голову на неровную сторону.
- чередуйте сторону, на которой вы держите ребенка во время кормления и переноски
- сократите время, которое ваш ребенок проводит, лежа на твердой плоской поверхности, такой как автомобильные сиденья и коляски — попробуйте использовать стропу или переднюю переноску, когда это возможно
Если вашему ребенку трудно поворачивать голову, физиотерапия может помочь расслабить и укрепить мышцы шеи.
При краниосиностозе может потребоваться коррекционная операция.
Узнайте больше о лечении краниосиностоза
Шлемы, повязки на голову и матрасы
Существуют специально разработанные шлемы и повязки на голову, которые, по утверждению некоторых людей, могут помочь улучшить форму черепа ребенка по мере его роста.
Эти устройства оказывают давление на «выпуклые» части черепа и снимают давление с других частей, потенциально обеспечивая рост в более плоских областях.
Лечение начинают, когда череп ребенка еще мягкий, обычно в возрасте 5 или 6 месяцев, и устройство носят почти непрерывно (до 23 часов в день) в течение нескольких месяцев.
Но эти шлемы и повязки на голову, как правило, не рекомендуются, потому что:
- нет четких доказательств того, что они работают
- Они часто вызывают такие проблемы, как раздражение кожи и сыпь
- они дорогие, обычно стоят около 2000 фунтов стерлингов
- каждые несколько недель вашего ребенка необходимо будет проверять, чтобы следить за ростом его головы и вносить необходимые коррективы
- они могут быть неудобными и причинять боль вашему ребенку
Некоторые люди пробуют специальные изогнутые матрасы, которые предназначены для распределения веса головы ребенка на большей площади, чтобы меньшее давление оказывалось на определенной точке черепа.
Они дешевле, чем шлемы и повязки на голову, но в настоящее время есть лишь ограниченные доказательства того, что они могут помочь.
Вернется ли форма головы моего ребенка к нормальной?
Легкое уплощение головы обычно улучшается, если вы используете простые меры, описанные на этой странице, хотя может пройти пара месяцев, прежде чем вы начнете замечать улучшение.
Голова вашего ребенка может не вернуться к полностью идеальной форме, но к тому времени, когда ему исполнится 1 или 2 года, любое уплощение будет едва заметным.
В более тяжелых случаях со временем также станет лучше, хотя некоторое сглаживание обычно остается.
Голова вашего ребенка должна улучшаться по мере того, как он становится более подвижным и у него отрастают волосы.
Очень редко ребенок испытывает такие проблемы, как поддразнивание, когда он достигает школьного возраста.
Вы можете использовать шлем или повязку на голову, если беспокоитесь о своем ребенке, но неясно, всегда ли они работают.
Вы также должны помнить о неудобствах, расходах и возможном дискомфорте для вас и вашего ребенка.
Последняя проверка страницы: 3 декабря 2018 г.
Срок следующей проверки: 3 декабря 2021 г.
фактов о микроцефалии | CDC
Микроцефалия — это врожденный дефект, при котором голова ребенка меньше ожидаемого по сравнению с детьми того же пола и возраста. Младенцы с микроцефалией часто имеют меньший мозг, который мог не развиться должным образом.
Изображения находятся в общественном достоянии и, следовательно, свободны от каких-либо ограничений авторских прав.В порядке любезности мы просим, чтобы поставщик контента (Центры по контролю и профилактике заболеваний, Национальный центр по врожденным дефектам и порокам развития) был указан и уведомлен о любом публичном или частном использовании этого изображения.
Что такое микроцефалия?
Микроцефалия — это состояние, при котором голова ребенка намного меньше, чем ожидалось. Во время беременности голова ребенка растет, потому что растет мозг ребенка. Микроцефалия может возникнуть из-за того, что мозг ребенка не развился должным образом во время беременности или перестал расти после рождения, что приводит к уменьшению размера головы.Микроцефалия может быть изолированным состоянием, что означает, что она может возникать без других серьезных врожденных дефектов или может возникать в сочетании с другими серьезными врожденными дефектами.
Что такое тяжелая микроцефалия?
Тяжелая микроцефалия — более серьезная, крайняя форма этого состояния, когда голова ребенка намного меньше, чем ожидалось. Тяжелая микроцефалия может возникнуть в результате того, что мозг ребенка не развился должным образом во время беременности или мозг начал правильно развиваться, а затем был поврежден в какой-то момент во время беременности.
Другие проблемы
У младенцев с микроцефалией может быть ряд других проблем, в зависимости от того, насколько серьезна их микроцефалия. Микроцефалия связана со следующими проблемами:
- Изъятия
- Задержка развития, например проблемы с речью или другие этапы развития (например, сидение, стояние и ходьба)
- Умственная отсталость (снижение способности к обучению и повседневной жизни)
- Проблемы с движением и равновесием
- Проблемы с кормлением, например затруднение глотания
- Потеря слуха
- Проблемы со зрением
Эти проблемы могут варьироваться от легких до серьезных и часто сохраняются на всю жизнь.Поскольку мозг ребенка маленький и недоразвитый, у детей с тяжелой микроцефалией может быть больше этих проблем или с ними сложнее, чем у детей с более легкой микроцефалией. Тяжелая микроцефалия также может быть опасной для жизни. Поскольку при рождении сложно предсказать, какие проблемы у ребенка возникнут из-за микроцефалии, младенцы с микроцефалией часто нуждаются в тщательном наблюдении путем регулярных осмотров у поставщика медицинских услуг для наблюдения за их ростом и развитием.
Сколько детей рождается с микроцефалией?
Микроцефалия — не распространенное заболевание.По оценкам исследователей, в США примерно 1 из 800-5000 детей рождается с микроцефалией.
Причины и факторы риска
Причины микроцефалии у большинства младенцев неизвестны. У некоторых детей микроцефалия возникает из-за изменений в генах. Другие причины микроцефалии, включая тяжелую микроцефалию, могут включать следующие воздействия во время беременности:
- Определенные инфекции во время беременности, такие как краснуха, токсоплазмоз или цитомегаловирус
- Тяжелое недоедание, означающее недостаток питательных веществ или недостаточное питание
- Воздействие вредных веществ, таких как алкоголь, некоторые лекарства или токсичные химические вещества
- Нарушение кровоснабжения мозга ребенка во время развития
Некоторые дети с микроцефалией были зарегистрированы среди матерей, инфицированных вирусом Зика во время беременности.Ученые CDC объявили, что накоплено достаточно доказательств, чтобы сделать вывод о том, что вирусная инфекция Зика во время беременности является причиной микроцефалии и других серьезных дефектов головного мозга плода.
CDC продолжает изучать врожденные дефекты, такие как микроцефалия, и способы их предотвращения. Если вы беременны или собираетесь забеременеть, поговорите со своим врачом о том, как повысить ваши шансы на рождение здорового ребенка.
Диагностика
Микроцефалию можно диагностировать во время беременности или после рождения ребенка.
Во время беременности
Во время беременности микроцефалию иногда можно диагностировать с помощью ультразвукового исследования (которое создает изображения тела). Чтобы увидеть микроцефалию при беременности, УЗИ нужно делать в конце 2 триместра или в начале третьего триместра. Для получения дополнительной информации о скрининге и подтверждающих тестах во время беременности посетите веб-страницу CDC по диагностике врожденных дефектов.
После рождения ребенка
Чтобы диагностировать микроцефалию после рождения, врач измеряет расстояние вокруг головы новорожденного ребенка, также называемое окружностью головы, во время медицинского осмотра.Затем провайдер сравнивает это измерение с популяционными стандартами по полу и возрасту. Микроцефалия определяется как измерение окружности головы, которое меньше определенного значения для младенцев того же возраста и пола. Это значение измерения для микроцефалии обычно более чем на 2 стандартных отклонения (SD) ниже среднего. Значение измерения также может быть обозначено как меньше 3-го процентиля. Это означает, что голова ребенка очень мала по сравнению с младенцами того же возраста и пола.
Таблицы роста окружности головы для новорожденных, младенцев и детей в возрасте до 20 лет в Соединенных Штатах можно найти на веб-сайте диаграмм роста CDC.Графики роста окружности головы, основанные на гестационном возрасте при рождении (другими словами, на каком сроке была беременность на момент родов), также доступны на внешнем значке INTERGROWTH 21. CDC рекомендует поставщикам медицинских услуг использовать диаграммы роста ВОЗ для мониторинга роста младенцев и детей в возрасте от 0 до 2 лет в Соединенных Штатах.
Микроцефалию можно определить путем измерения окружности головы (ОК) после рождения. Хотя на измерения окружности головы может влиять форма и другие факторы, связанные с родами, измерения следует проводить в первый день жизни, поскольку обычно используемые справочные таблицы окружности головы при рождении по возрасту и полу основаны на измерениях, выполненных до достижения 24-часового возраста. .Наиболее важным фактором является то, что окружность головы тщательно измеряется и документируется. Если измерение в течение первых 24 часов жизни не проводится, окружность головы следует измерить как можно скорее после рождения. Если врач подозревает, что у ребенка микроцефалия, он может запросить один или несколько тестов, чтобы подтвердить диагноз. Например, специальные тесты, такие как магнитно-резонансная томография, могут предоставить важную информацию о структуре мозга ребенка, которая может помочь определить, была ли у новорожденного инфекция во время беременности.Они также могут помочь врачу найти другие проблемы, которые могут присутствовать.
Процедуры
Микроцефалия — это пожизненное заболевание. Нет никаких известных методов лечения или стандартного лечения микроцефалии. Поскольку микроцефалия может варьироваться от легкой до тяжелой, варианты лечения также могут варьироваться. Младенцы с легкой формой микроцефалии часто не испытывают никаких других проблем, кроме небольшого размера головы. Этим младенцам потребуются регулярные осмотры, чтобы следить за их ростом и развитием.
При более тяжелой форме микроцефалии младенцы нуждаются в уходе и лечении, направленном на решение других проблем со здоровьем (упомянутых выше).Услуги по развитию в раннем возрасте часто помогают младенцам с микроцефалией улучшить и максимизировать свои физические и интеллектуальные способности. Эти услуги, известные как внешний значок раннего вмешательства, могут включать в себя речевую, профессиональную и физиотерапию. Иногда лекарства также необходимы для лечения судорог или других симптомов.
Другие ресурсы
Взгляды этих организаций являются их собственными и не отражают официальную позицию CDC.
От матери к ребенку внешний значок (от имени Организации специалистов по тератологической информации)
Этот веб-сайт предоставляет исчерпывающую информацию для матерей, медицинских работников и широкой общественности о воздействии во время беременности.
Список литературы
- Национальная сеть профилактики врожденных дефектов. Данные по основным врожденным дефектам, полученные в результате популяционных программ надзора за врожденными дефектами в США, 2006-2010 гг. Исследование врожденных дефектов (часть A): клиническая и молекулярная тератология. 2013; 97: С1-С172.
Факты о краниосиностозе | CDC
Краниосиностоз — это врожденный дефект, при котором кости черепа ребенка соединяются слишком рано. Это происходит до того, как мозг ребенка полностью сформирован.По мере роста мозга ребенка череп может деформироваться.
Что такое краниосиностоз?
Краниосиностоз — это врожденный дефект, при котором кости черепа ребенка соединяются слишком рано. Это происходит до того, как мозг ребенка полностью сформирован. По мере роста мозга ребенка череп может деформироваться. Пространства между костями черепа типичного ребенка заполнены гибким материалом и называются швами. Эти швы позволяют черепу расти по мере роста мозга ребенка.Примерно в два года кости черепа ребенка начинают срастаться, потому что швы становятся костью. Когда это происходит, говорят, что шов «закрывается». У ребенка с краниосиностозом один или несколько швов закрываются слишком рано. Это может ограничить или замедлить рост мозга ребенка.
Когда шов закрывается и кости черепа соединяются слишком рано, голова ребенка перестает расти только в этой части черепа. В других частях черепа, где швы не срослись, голова ребенка будет продолжать расти.Когда это произойдет, череп будет иметь ненормальную форму, хотя мозг внутри черепа вырастет до обычных размеров. Однако иногда слишком рано закрывается более одного шва. В этих случаях мозгу может не хватить места, чтобы вырасти до своего обычного размера. Это может привести к увеличению давления внутри черепа.
Типы краниосиностозов
Типы краниосиностоза зависят от того, какие швы рано срастаются.
- Сагиттальный синостоз — Сагиттальный шов проходит вдоль верхней части головы от мягкого места ребенка в передней части головы к затылку.Когда этот шов закрывается слишком рано, голова ребенка становится длинной и узкой (скафоцефалия). Это наиболее распространенный тип краниосиностоза.
- Венечный синостоз — Правый и левый венечные швы проходят от каждого уха до сагиттального шва на макушке головы. Когда один из этих швов закрывается слишком рано, у ребенка может быть уплощенный лоб на той стороне черепа, которая закрылась рано (передняя плагиоцефалия). Глазная впадина ребенка с этой стороны также может быть приподнята, и его или ее нос можно потянуть в эту сторону.Это второй по распространенности тип краниосиностоза.
- Бикоронарный синостоз — Этот тип краниосиностоза возникает, когда коронковые швы на обеих сторонах головы ребенка смыкаются слишком рано. В этом случае голова ребенка станет широкой и короткой (брахицефалия).
- Лямбдовидный синостоз — Лямбдовидный шов проходит по тыльной стороне головы. Если этот шов закроется слишком рано, голова ребенка может уплощиться с тыльной стороны (задняя плагиоцефалия).Это один из самых редких видов краниосиностоза.
- Метопический синостоз — Метопический шов проходит от носа ребенка до сагиттального шва на макушке головы. Если этот шов закрывается слишком рано, верхняя часть головы ребенка может выглядеть треугольной, то есть узкой спереди и широкой сзади (тригоноцефалия). Это один из самых редких видов краниосиностоза.
Другие проблемы
Многие проблемы, которые могут возникнуть у ребенка:
- Какие швы закрыты рано
- Когда наложены швы (до или после родов и в каком возрасте)
- Есть ли у мозга место для роста
Иногда, если заболевание не лечить, повышение давления в черепе ребенка может привести к таким проблемам, как слепота, судороги или повреждение мозга.
Сколько детей рождается с краниосиностозом?
По оценкам исследователей, в США примерно 1 из 2500 детей рождается с краниосиностозом. 1
Причины и факторы риска
Причины краниосиностоза у большинства младенцев неизвестны. У некоторых детей краниосиностоз возникает из-за изменений в генах. В некоторых случаях краниосиностоз возникает из-за аномалии одного гена, которая может вызвать генетический синдром.Однако в большинстве случаев считается, что краниосиностоз вызывается комбинацией генов и других факторов, таких как то, с чем мать контактирует в своем окружении, или то, что мать ест или пьет, или определенные лекарства, которые она использует во время беременности.
CDC, как и многие семьи, в которых есть дети с врожденными дефектами, хочет выяснить, что вызывает эти состояния. Понимание факторов, которые чаще встречаются у младенцев с врожденным дефектом, поможет нам узнать больше о причинах.CDC финансирует Центры по исследованию и профилактике врожденных дефектов, которые сотрудничают в крупных исследованиях, таких как Национальное исследование по профилактике врожденных дефектов (NBDPS; рождение 1997-2011), чтобы понять причины и риски врожденных дефектов, таких как краниосиностоз.
Недавно CDC сообщил о важных результатах исследований некоторых факторов, которые увеличивают вероятность рождения ребенка с краниосиностозом:
- Заболевание щитовидной железы у матери. Женщины с заболеванием щитовидной железы или женщины, проходящие лечение от заболевания щитовидной железы во время беременности, имеют более высокий шанс родить ребенка с краниосиностозом по сравнению с женщинами, у которых нет заболевания щитовидной железы. 2
- Определенные лекарства. Женщины, которые сообщили об использовании цитрата кломифена (лекарства от бесплодия) непосредственно перед беременностью или на ранних сроках беременности, с большей вероятностью родят ребенка с краниосиностозом по сравнению с женщинами, которые не принимали это лекарство. 3
CDC продолжает изучать врожденные дефекты, такие как краниосиностоз, и способы их предотвращения. Если вы беременны или собираетесь забеременеть, поговорите со своим врачом о том, как повысить ваши шансы на рождение здорового ребенка.
Диагностика
Краниосиностоз обычно диагностируется вскоре после рождения ребенка. Иногда это диагностируется в более позднем возрасте.
Обычно первым признаком краниосиностоза является череп неправильной формы. Другие знаки могут включать:
- На черепе ребенка нет «мягких мест»
- Выпуклый твердый край в месте раннего закрытия швов
- Размер головы ребенка медленно растет или не увеличивается со временем
Врачи могут выявить краниосиностоз во время медицинского осмотра.Врач ощупывает голову ребенка на предмет твердых краев швов и необычных мягких мест. Врач также поищет любые проблемы с формой лица ребенка. Если он или она подозревают, что у ребенка может быть краниосиностоз, врач обычно запрашивает один или несколько тестов, чтобы подтвердить диагноз. Например, специальный рентгеновский тест, такой как компьютерная томография или компьютерная томография, может показать детали черепа и мозга, закрыты ли определенные швы и как растет мозг.
Процедуры
Многие типы краниосиностозов требуют хирургического вмешательства.Хирургическая процедура призвана уменьшить давление на мозг, исправить краниосиностоз и позволить мозгу расти должным образом. При необходимости хирургическое вмешательство обычно проводится в течение первого года жизни. Но время операции зависит от того, какие швы наложены и есть ли у ребенка один из генетических синдромов, который может вызвать краниосиностоз.
Младенцам с очень легкой степенью краниосиностоза операция может не потребоваться. По мере того, как ребенок становится старше и отрастают волосы, форма черепа может стать менее заметной.Иногда можно использовать специальные медицинские шлемы, чтобы придать черепу ребенка более правильную форму.
Каждый ребенок, рожденный с краниосиностозом, индивидуален, и состояние может варьироваться от легкого до тяжелого. Большинство детей с краниосиностозом в остальном здоровы. Однако у некоторых детей есть задержка в развитии или интеллектуальные нарушения, потому что либо краниосиностоз не позволяет мозгу ребенка расти и нормально работать, либо потому, что у ребенка есть генетический синдром, вызывающий как краниосиностоз, так и проблемы с его работой.Ребенку с краниосиностозом необходимо регулярно посещать врача, чтобы убедиться, что мозг и череп развиваются должным образом. Младенцы с краниосиностозом часто могут извлечь пользу из услуг раннего вмешательства с помощью внешних значков, чтобы помочь с любыми задержками в развитии или интеллектуальными проблемами. Некоторые дети с краниосиностозом могут иметь проблемы с самооценкой, если их беспокоят видимые различия между собой и другими детьми. Группы поддержки родителей также могут быть полезны новым семьям детей с врожденными дефектами головы и лица, включая краниосиностоз.
Другие ресурсы
Взгляды этих организаций являются их собственными и не отражают официальную позицию CDC.
Список литературы
- Boulet SL, Rasmussen SA, Honein MA. Популяционное исследование краниосиностоза в столичной Атланте, 1989-2003 гг. Am J Med Genet Часть A. 2008; 146A: 984–991.
- Rasmussen SA, Yazdy MM, Carmichael SL, Jamieson DJ, Canfield MA, Honein MA. Заболевания щитовидной железы матери как фактор риска краниосиностоза.Obstet Gynecol. 2007; 110: 369-377.
- Reefhuis J, Honein MA, Schieve LA, Rasmussen SA и Национальное исследование по профилактике врожденных дефектов. Использование цитрата кломифена и врожденные дефекты, Национальное исследование по профилактике врожденных дефектов, 1997–2005 гг. Hum Reprod. 2011; 26: 451–457.
Изображения находятся в общественном достоянии и, следовательно, свободны от каких-либо ограничений авторских прав. В порядке любезности мы просим, чтобы поставщик контента (Центры по контролю и профилактике заболеваний, Национальный центр по врожденным дефектам и порокам развития) был указан и уведомлен о любом публичном или частном использовании этого изображения.
Изображения находятся в общественном достоянии и, следовательно, свободны от каких-либо ограничений авторских прав. В порядке любезности мы просим, чтобы поставщик контента (Центры по контролю и профилактике заболеваний, Национальный центр по врожденным дефектам и порокам развития) был указан и уведомлен о любом публичном или частном использовании этого изображения.
Нужен ли моему младенцу шлем? Понимание позиционной плагиоцефалии
Что вызывает плоское пятно на голове моего ребенка?
Многие родители, узнавшие, что их ребенку нужен шлем, начинают винить себя.Вы можете даже задаться вопросом, можно ли было избежать неприятных плоских пятен, которые технически называются плагиоцефалией. По правде говоря, у большинства младенцев голова не идеальной формы. На самом деле, у большинства взрослых голова тоже не идеальной формы. Небольшие плоские пятна и шишки — это нормально. Когда у вашего ребенка большое плоское пятно на черепе, это чаще всего является результатом рождения — череп вашего ребенка мог принять неравномерную форму при прохождении через родовые пути — или потому, что он регулярно лежит на спине.
Череп вашего младенца податлив, а это значит, что кости черепа двигаются легче, чем во взрослом возрасте. Это позволяет голове вашего ребенка перемещаться по родовым путям и его мозгу расти в младенчестве. Но это также означает, что постоянное давление на заднюю или боковую часть головы может вызвать необратимую деформацию, если ее не исправить.
Когда моему ребенку нужен шлем?
Форма головы вашего ребенка обычно не вызывает повреждений мозга или других проблем развития.Фактически, большинство страховых компаний и врачей считают плоское пятно косметической проблемой. Так как же узнать, нужен ли ребенку шлем?
Ваш врач будет проверять размер и форму головы вашего ребенка при каждом осмотре. Эти посещения происходят примерно каждые 2 месяца в младенчестве. Если у вашего ребенка есть большое плоское пятно, которое не становится лучше примерно к 4 месяцам, ваш врач может прописать шлем. Чтобы шлем был эффективным, лечение следует начинать в возрасте от 4 до 6 месяцев.Это позволит шлему мягко формировать череп вашего ребенка по мере его роста. Лечение обычно считается неэффективным после 1 года, потому что череп начал срастаться.
Что означает ношение шлема?
Исправление позиционной плагиоцефалии с помощью шлема не для слабонервных. Во время лечения вам необходимо носить шлем на ребенке в течение 23 часов в день. Чаще всего шлемы носят несколько месяцев. Шлем вашего ребенка необходимо будет регулировать регулярно, иногда еженедельно, чтобы идти в ногу с его ростом и изменением формы головы.Поскольку страховка не всегда покрывает шлем, покупка и регулярная регулировка шлема может быть дорогостоящей.
Другие варианты лечения позиционной плагиоцефалии
Некоторые исследования показали, что простые техники изменения положения могут быть столь же эффективны, как ношение формованного шлема. Ваш врач может также порекомендовать физиотерапию или трудотерапию для устранения дополнительных проблем, таких как кривошея у младенцев, которая связана с искривлением шеи. Эти методы могут помочь вам изменить положение ребенка и дать его черепу возможность самостоятельно исправить плоские пятна:
- Сделать время ожидания приоритетом. Ежедневно кладите ребенка на животик под присмотром. Это дает отдых задней части головы ребенка и помогает ему укрепить мышцы шеи.
- Обниматься. Держать ребенка на руках — это не просто отличное время для сближения. Это также снижает давление на затылок ребенка, которое возникает естественным образом, когда он сидит в автокресле, качелях или переноске.
- Измените ситуацию. Попробуйте расположить ребенка в таком положении, чтобы он отворачивался от плоской точки на голове.Кормите грудью с двух сторон. Положите его в кроватку в разные позы, чтобы ему пришлось повернуться, чтобы увидеть вас. Вы также можете время от времени передвигать его кроватку, чтобы ни одно место на его голове не перегрузилось или не сплющилось.
В большинстве случаев форма головы вашего ребенка изменится сама по себе. Со временем и небольшими усилиями голова вашего ребенка вырастет и вернется в нормальное состояние, когда он начнет двигаться и делать больше. Ношение шлема — также хороший способ исправить большие деформации или плоские пятна на голове вашего ребенка.Спросите своего врача, нужен ли вашему ребенку шлем и что вы можете сделать, чтобы исправить его плоское пятно.
Профилактика плоской головы у младенцев, которые спят на спине
Почему у некоторых младенцев на голове появляются плоские пятна?
В течение первых 6 месяцев самое безопасное место для сна вашего ребенка — на его спине в детской кроватке в вашей комнате. Младенцы, которые спят на спине, гораздо реже умирают от синдрома внезапной детской смерти (СВДС).СВДС — это когда здоровый ребенок в возрасте до 1 года внезапно и неожиданно и без видимой причины умирает во время сна.
Череп ребенка очень мягкий, и на кости можно надавливать. Младенцы также имеют слабые мышцы шеи и обычно поворачивают голову набок, когда кладутся на спину. Из-за этого череп вашего ребенка может уплощаться. Это известно как «плоская голова». Медицинский термин для этого — позиционная плагиоцефалия.
Небольшое сглаживание проходит само по себе.Более серьезное уплощение может не исчезнуть полностью, но НЕ БУДЕТ влиять на мозг или развитие ребенка.
Можно ли предотвратить плоскую головку?
Большинство из них можно предотвратить. Однако это не всегда можно полностью предотвратить. Даже при использовании описанного ниже положения во время сна у некоторых детей на затылке будут развиваться плоские части.
Простой способ предотвратить появление плоской головы у вашего ребенка — это менять его положение в кроватке каждый день. Поскольку вашему ребенку нравится смотреть на что-нибудь интересное, он может повернуть голову, чтобы посмотреть на свою комнату, а не на стену, когда она находится в своей кроватке.Таким образом она также может видеть, как вы приходите и уходите.
Вот как вы меняете положение головы ребенка, сохраняя при этом тот же «вид» из его кроватки:
- Однажды положите ребенка головой к изголовью кроватки.
- На следующий день положите ребенка головой к изножью кроватки.
- Меняйте положение ребенка каждый день.
Вы также можете попробовать поставить мобильный телефон сбоку от кроватки лицом в комнату, чтобы ваш ребенок выглядел так же.
Что еще я могу сделать, чтобы у моего ребенка не стала плоская голова?
Младенцы также должны следить за «временем живота», когда они бодрствуют, в течение 10–15 минут и не менее 3 раз в день. Это означает, что вы положите ребенка поиграть ему на животике. Время, проведенное на животике, не только помогает предотвратить плоское пятно на голове, но и важно для общего физического развития вашего ребенка.
Когда мне следует вызвать врача?
Если у вашего ребенка по-прежнему появляются плоские пятна, обратитесь к врачу.
Дополнительная информация в CPS
Проверено следующими комитетами CPS
- Общественный педиатрический комитет
Последнее обновление: октябрь 2016 г.

 2018 Aug 8;2018(1):180-185. doi: 10.1093/emph/eoy019. eCollection 2018
2018 Aug 8;2018(1):180-185. doi: 10.1093/emph/eoy019. eCollection 2018 nlm.nih.gov/pubmed/30151193 Renz-Polster H, De Bock. Deformational plagiocephaly: The case for an evolutionary mismatch // Evol Med Public Health. 2018 Aug 8;2018(1):180-185. doi: 10.1093/emph/eoy019. eCollection 2018.
nlm.nih.gov/pubmed/30151193 Renz-Polster H, De Bock. Deformational plagiocephaly: The case for an evolutionary mismatch // Evol Med Public Health. 2018 Aug 8;2018(1):180-185. doi: 10.1093/emph/eoy019. eCollection 2018.