Памятка для родителей: питание после кишечной инфекции
Педиатры и инфекционисты детской больницы №9 им. Г.Н. Сперанского в течение двух недель после перенесенной кишечной инфекции рекомендуют придерживаться определенного рациона питания.
Каши на воде. Разрешены хорошо разваренные – рисовая, кукурузная, гречневая. При частом и жидком стуле у ребенка лучше сварить рисовую. При улучшении стула (по консистенции напоминает густую кашу) можно постепенно вводить гречневую, начиная с замены 1/3-1/2 объема кормления, один раз в день. Если стул не ухудшился, на следующий день одно кормление можно полностью заменить на гречку. Детям со склонностью к запорам лучше в рацион включать кукурузную или гречневую каши, овсяную предпочтительнее вводить постепенно, начиная с замены 1/2 -1/3 объема кормления.
Постное мясо. Рекомендована говядина, телятина, индейка, кролик, куриные грудки. Мясо готовится в виде пюре, котлет, на пару.
Молочнокислые продукты. Для детей первого года жизни вводим в рацион постепенно, начиная с пол чайной ложки. Творог для детского питания (без наполнителей – фруктов и ягод). Если ребенок хорошо усваивает творог для детского питания, то через неделю можно давать творог с яблоком, грушей и бананом. Творожки с ягодами и экзотическими фруктами вводятся в последнюю очередь – через 3-4 недели. Для детей старшего возраста в питание подходит творог с минимальным процентом жирности 0-5% без наполнителей.
Фрукты: бананы в виде пюре, начиная с 1-2 чайных ложек в сутки. Яблоки в течение первой недели после инфекции предпочтительно употреблять в виде яблочного пюре промышленного или домашнего приготовления – можно испечь яблоко в духовке или микроволновой печи, протереть через сито), также начиная с одной чайной ложки. Покупные баночки изучайте внимательно, чтобы в них не было сливок. Через 5-7 дней при хорошей переносимости яблочного пюре, можете предложить ребенку кусочек свежего яблока без кожуры. Через две недели давайте ребенку сливу, абрикосы, киви и в последнюю очередь – через 3-4 недели – ананас, манго.
Яблоки в течение первой недели после инфекции предпочтительно употреблять в виде яблочного пюре промышленного или домашнего приготовления – можно испечь яблоко в духовке или микроволновой печи, протереть через сито), также начиная с одной чайной ложки. Покупные баночки изучайте внимательно, чтобы в них не было сливок. Через 5-7 дней при хорошей переносимости яблочного пюре, можете предложить ребенку кусочек свежего яблока без кожуры. Через две недели давайте ребенку сливу, абрикосы, киви и в последнюю очередь – через 3-4 недели – ананас, манго.
Овощи. Кабачок, цветная капуста, брокколи, тыква, картофель разрешены отварные и в пюреобразном виде. Желательно, чтобы картофель в питании ребенка в этот период составлял не более 1/3-1/2 объема всех овощей.
Яйца.

Хлебобулочные изделия: подсушенный белый хлеб, сушки и сухари без изюма, мака, сахара. А также – простые крекеры и сухое печенье.
ПАМЯТКА. ЭНТЕРОВИРУСНАЯ ИНФЕКЦИЯ — Бюджетное учреждение Ханты-Мансийского автономного округа — Югры
ПАМЯТКА. ЭНТЕРОВИРУСНАЯ ИНФЕКЦИЯ
Энтеровирусные инфекции — это группа острых инфекционных болезней, вызываемых кишечными вирусами (энтеровирусами), характеризующаяся лихорадкой и многообразными клиническими симптомами.
Энтеровирусы (их более 80 типов) довольно быстро погибают при температурах свыше 50°С (при 60°С — за 6-8 мин., при 100°С — мгновенно), быстро разрушаются под воздействием хлорсодержащих препаратов, ультрафиолетового облучения, при высушивании, кипячении. Тем не менее, при температуре 37°С вирусы могут сохранять жизнеспособность в течение 50-65 дней, длительно сохраняются в воде. В замороженном состоянии активность энтеровирусов сохраняется в течение многих лет, при хранении в обычном холодильнике (+4° — +6°С) — в течение нескольких недель, а при комнатной температуре — на протяжении нескольких дней.
Наиболее интенсивное выделение возбудителя происходит в первые дни болезни. Доказана высокая контагиозность (заразность) энтеровирусов.
Вирус обнаруживают в крови, моче, носоглотке и фекалиях за несколько дней до появления клинических симптомов; инфицированные лица наиболее опасны для окружающих в ранние периоды инфекции, когда возбудитель выделяется из организма в наибольших концентрациях.
Инкубационный (скрытый) период энтеровирусной инфекции варьируется от 2 — х до 35 дней, в среднем — до 2 — х недель.
Источником инфекции является только человек. Инфекция передается воздушно-капельным (от больных), контактно-бытовым (от вирусоносителей), пищевым и водным путями. Заболевание распространено повсеместно. В странах умеренного климата характерна сезонность с повышением заболеваемости в конце лета и в начале осени. Заболевают преимущественно дети и лица молодого возраста. Заболевания наблюдаются в виде спорадических случаев, локальных вспышек (чаще в детских коллективах) и в виде крупных эпидемий, поражающих отдельные регионы и даже страны.
Заболевают преимущественно дети и лица молодого возраста. Заболевания наблюдаются в виде спорадических случаев, локальных вспышек (чаще в детских коллективах) и в виде крупных эпидемий, поражающих отдельные регионы и даже страны.
Факторами передачи инфекции служат вода, овощи, загрязненные энтеровирусами в результате применения необезвреженных сточных вод при их поливке. Также вирус может передаваться через грязные руки, игрушки и другие объекты внешней среды.
Человек, в организм которого проник энтеровирус, чаще становится носителем, или переносит заболевание в легкой форме. Около 85% случаев заболеваний протекает бессимптомно, в 12-14% диагностируются легкие формы заболевания, и только 1-3% имеют тяжелое течение. Особую опасность энтеровирусные инфекции представляют для лиц со сниженным иммунитетом.
Способность энтеровирусов воздействовать на многие органы человека вызывает большое разнообразие клинических форм инфекции. Могут поражаться практически все органы и ткани организма: нервная, сердечно-сосудистая и бронхолегочная системы, желудочно-кишечный тракт, а также почки, глаза, мышцы, кожа, слизистая полости рта, печень, эндокринные органы. Одним из наиболее серьезных и нередко регистрируемых форм энтеровирусной инфекции является серозный менингит, характеризующийся сильной головной болью, повышением температуры до 38-39°С, болями в затылочных мышцах, светобоязнью, рвотой.
Одним из наиболее серьезных и нередко регистрируемых форм энтеровирусной инфекции является серозный менингит, характеризующийся сильной головной болью, повышением температуры до 38-39°С, болями в затылочных мышцах, светобоязнью, рвотой.
Методы специфической профилактики (вакцинация) против энтеровирусных инфекций не разработаны. Однако одним из методов борьбы с энтеровирусными инфекциями является вакцинация против полиомиелита, так как вакцинный штамм вируса обладает подавляющим действием на энтеровирус. Поэтому следует обязательно прививаться в рамках национального календаря прививок, в который включена иммунизация против полиомиелита.
Меры неспецифической профилактики энтеровирусной инфекции — 5 простых правил профилактики кишечных инфекций:
1. для питья использовать только кипяченую или бутилированную воду;
2. мыть руки с мылом перед каждым приемом пищи и после каждого посещения туалета, строго соблюдать правила личной и общественной гигиены;
3.
4. купаться только в официально разрешенных местах, при купании стараться не заглатывать воду;
5. не приобретать продукты у частных лиц, в неустановленных для торговли местах.
При первых признаках заболевания необходимо немедленно обращаться за медицинской помощью, не заниматься самолечением.
ЭНТЕРОВИРУСНАЯ ИНФЕКЦИЯ. СЕРОЗНЫЙ МЕНИНГИТ
Энтеровирусная инфекция (серозный менингит) — вирусное инфекционное заболевание, характеризующееся лихорадкой, сильными головными болями, рвотой.
Возбудитель и пути передачи инфекции.
Вызывается серозный менингит энтеровирусами (кишечными). Вирус устойчив во внешней среде.
Источником инфекции является больной человек и «здоровый» вирусоноситель.
Вирус передается через воду, овощи, фрукты, пищевые продукты, грязные руки. Заражение чаще происходит при купании в водоемах и плавательных бассейнах, употреблении некипяченой недоброкачественной воды. В ряде случаев может передаваться и воздушно-капельным путем при большом скоплении людей.
Заражение чаще происходит при купании в водоемах и плавательных бассейнах, употреблении некипяченой недоброкачественной воды. В ряде случаев может передаваться и воздушно-капельным путем при большом скоплении людей.
Наиболее часто поражаются дети от 3-х до 6 лет, у детей школьного возраста восприимчивость к данным вирусам снижается, а взрослые болеют редко. Характерна летне-осенняя сезонность заболеваемости.
Клиническая картина.
Начало болезни, как правило, острое: повышение температуры до 38 — 40 градусов, головная боль, возможны рвота, мышечные боли, понос. Нередко бывают боли в животе, общее беспокойство, иногда бред, судороги. Через 3-7 дней температура снижается и к 5 — 7 дню симптомы исчезают.
Что делать если ребенок заболел?
Если у ребенка появилась характерная симптоматика, то необходимо срочно обратиться за медицинской помощью и при необходимости госпитализировать ребенка.
Как избежать заболевания?
- Для питья использовать только кипяченую качественную воду;
- Овощи, фрукты, ягоды употреблять в пищу только после того, как вы их тщательно вымоете и обдадите кипятком;
- Строго соблюдать правила личной гигиены. Мыть руки с мылом перед каждым приемом пищи и после каждого посещения туалета;
- Проветривать помещения;
- Правильное полноценное питание, витаминотерапия, закаливание, активный двигательный режим.
Прогноз.
В большинстве случаев благоприятный. Стационарное лечение продолжается до 2-3 недель.
Мероприятия в очаге инфекции.
За детьми и персоналом, контактировавших с заболевшим, в детских учреждениях устанавливается карантин до 20 дней после прекращения контакта и проведения дезинфекции.
В случае выявления лиц подозрительных на заболевание — проводится их изоляция.
Вводится ограничение проведения массовых мероприятий.
Энтеровирусная инфекция у детей
Энтеровирусные инфекции включают в себя группу заболеваний. Их специфика такова, что после перенесенной инфекции образуется пожизненный иммунитет. Однако иммунитет будет только к тому типу вируса, разновидностью которого переболел ребенок. Поэтому энтеровирусной инфекцией ребенок может болеть несколько раз за свою жизнь. По этой же причине не существует вакцины от данного заболевания.
Болеют чаще всего дети в возрасте от 3 до 10 лет. У детей, находящихся на грудном вскармливании, в организме присутствует иммунитет, полученный от матери через грудное молоко, однако, этот иммунитет не стойкий и после прекращения грудного вскармливания быстро исчезает.
Вирус передается от больного ребенка или от ребенка, который является вирусоносителем. Вирусы хорошо сохраняются в воде и почве, при замораживании могут выживать на протяжении нескольких лет, устойчивы к действию дезинфицирующих средств, однако восприимчивы к действию высоких температур (при нагревании до 45ºС погибают через 45-60 секунд).
Пути передачи вируса:
— воздушно-капельный (при чихании и кашле с капельками слюны от больного ребенка к здоровому)
— фекально-оральный при не соблюдении правил личной гигиены
— через воду, при употреблении сырой (не кипяченой) воды
— возможно заражение детей через игрушки, если дети их берут в рот
Симптомы энтеровирусной инфекции
У энтеровирусных инфекций есть как схожие проявления, так и различные, в зависимости от вида. Попав в организм ребенка, вирусы мигрируют в лимфатические узлы, где они оседают и начинают размножаться. Инкубационный период у всех энтеровирусных инфекций одинаковый – от 1 до 10 дней (чаще 2-5 дней).
Заболевание начинается остро — с повышения температуры тела до 38-39º С. Температура чаще всего держится 3-5 дней, после чего снижается до нормальных цифр. Очень часто температура имеет волнообразное течение: 2-3 дня держится температура, после чего снижается и 2-3 дня находится на нормальных цифрах, затем снова поднимается на 1-2 дня и вновь нормализуется уже окончательно. При повышении температуры ребенок ощущает слабость, сонливость, может наблюдаться головная боль, тошнота, рвота. При снижении температуры тела все эти симптомы проходят, однако при повторном повышении могут вернуться. Также увеличиваются шейные и подчелюстные лимфоузлы, так как в них происходит размножение вирусов.
При повышении температуры ребенок ощущает слабость, сонливость, может наблюдаться головная боль, тошнота, рвота. При снижении температуры тела все эти симптомы проходят, однако при повторном повышении могут вернуться. Также увеличиваются шейные и подчелюстные лимфоузлы, так как в них происходит размножение вирусов.
В зависимости от того, какие органы больше всего поражаются, выделяют несколько форм энтеровирусной инфекции. Энтеровирусы могут поражать: центральную и периферическую нервные системы, слизистую ротоглотки, слизистую глаз, кожу, мышцы, сердце, слизистую кишечника, печень, у мальчиков возможно поражение яичек.
Наиболее тяжелое последствие энтеровируса – это развитие серозного энтеровирусного менингита. Он может развиться у ребенка любого возраста и распознается по следующим признакам:
— головная боль разлитого характера, интенсивность которой нарастает с каждым часом;
— рвота без тошноты, после которой ребенок не ощущает облегчения;
— усиление боли и повторный эпизод рвоты может быть спровоцирован ярким светом или громким звуком;
— ребенок может быть заторможен или, наоборот, чрезвычайно возбужден;
— в тяжелых случаях развиваются судороги всех мышечных групп;
Окончательный диагноз менингита может поставить только доктор после проведения люмбальной пункции и изучения лабораторных показателей полученной спинномозговой жидкости.
Лечение энтеровирусной инфекции
Специфического лечения энтеровирусной инфекции не существует. Лечение проводят в домашних условиях, госпитализация показана при наличии поражения нервной системы, сердца, высокой температуры, которая долго не поддается снижению при использовании жаропонижающих средств. Ребенку показан постельный режим на весь период повышения температуры тела.
Питание должно быть легким, богатым белками. Необходимо достаточное количество жидкости: кипяченая вода, минеральная вода без газов, компоты, соки, морсы.
Лечение проводят симптоматически в зависимости от проявлений инфекции. В некоторых случаях (ангина, понос, конъюнктивит) проводят профилактику бактериальных осложнений.
Дети изолируются на весь период заболевания. В детском коллективе могут находиться после исчезновения всех симптомов заболевания.
Профилактика энтеровирусной инфекции
Для профилактики необходимо соблюдение правил личной гигиены: мыть руки после посещения туалета, прогулки на улице, пить только кипяченую воду или воду из заводской бутылки, недопустимо использование для питья ребенка воды из открытого источника (река, озеро)..gif)
Специфической вакцины против энтеровирусной инфекции не существует, так как в окружающей среде присутствует большое количество серотипов этих вирусов.
ВАЖНО при первых признаках заболевания обращаться к врачу, которые определит тактику лечения!
Лечебное питание при острых кишечных инфекциях у детей | #02/09
Острые кишечные инфекции (ОКИ) — это большая группа инфекционных заболеваний человека с энтеральным (фекально-оральным) механизмом заражения, вызываемых патогенными (шигеллы, сальмонеллы и др.) и условно-патогенными бактериями (протеи, клебсиеллы, клостридии и др.), вирусами (рота-, астро-, адено-, калицивирусы) или простейшими (амеба дизентерийная, криптоспоридии, балантидия коли и др.).
ОКИ до настоящего времени занимают ведущее место в инфекционной патологии детского возраста, уступая по заболеваемости только гриппу и острым респираторным инфекциям. По данным ВОЗ ежегодно в мире регистрируются до 1–1,2 млрд «диарейных» заболеваний и около 5 млн детей ежегодно умирают от кишечных инфекций и их осложнений.
По данным ВОЗ ежегодно в мире регистрируются до 1–1,2 млрд «диарейных» заболеваний и около 5 млн детей ежегодно умирают от кишечных инфекций и их осложнений.
Ведущим компонентом терапии ОКИ является рациональное лечебное питание, адаптированное к возрасту ребенка, характеру предшествующего заболевания и вскармливания.
Цель диетотерапии — уменьшение воспалительных изменений в желудочно-кишечном тракте, нормализация функциональной активности и процессов пищеварения, максимальное щажение слизистой оболочки кишечника.
Принципиально важным является отказ от проведения «голодных» или «водно-чайных» пауз, так как даже при тяжелых формах ОКИ пищеварительная функция кишечника сохраняется, а «голодные диеты» значительно ослабляют защитные силы организма и замедляют процессы восстановления слизистой.
Основные требования к диете при ОКИ:
-
пища должна быть механически и химически щадящей, легкоусвояемой, разнообразной по вкусу;
-
кулинарная обработка: пища готовится на пару, отваривается, протирается, пюрируется;
-
ограничение в рационе жиров, углеводов, поваренной соли и калорий;
-
введение достаточного количества белка;
-
включение в диеты низко- и безлактозных продуктов и кисломолочных продуктов, обогащенных бифидо- и лактобактериями;
-
снижение объема пищи в первые дни болезни на 15–20% (при тяжелых формах до 50%) от физиологической потребности;
-
употребление пищи в теплом виде (33–38 ° С) в 5–6 приемов.

Из диеты исключаются стимуляторы перистальтики кишечника, продукты и блюда, усиливающие процессы брожения и гниения в кишечнике: сырые, кислые ягоды и фрукты, соки, сырые овощи, сливочное и растительные масла (в чистом виде), сладости, свежая выпечка. Не следует давать бобовые, свеклу, огурцы, квашеную капусту, редис, апельсины, груши, мандарины, сливы, виноград. Не рекомендуется овсяная крупа, так как она усиливает бродильные процессы. Должны быть исключены из питания жирные сорта мясных и рыбных продуктов (свинина, баранина, гусь, утка, лосось и др.).
Цельное молоко в остром периоде кишечных инфекций назначать не следует, так как оно усиливает перистальтику кишечника и бродильные процессы в результате нарушения расщепления молочного сахара (лактозы), что сопровождается усилением водянистой диареи и вздутием живота.
В первые дни заболевания исключается также черный хлеб, способствующий усилению перистальтики кишечника и учащению стула.
При уменьшении проявлений интоксикации, прекращении рвоты и улучшении аппетита вводится творог, мясо (говядина, телятина, индейка, кролик в виде котлет, фрикаделек, кнелей), рыба нежирных сортов, яичный желток и паровой омлет. Разрешаются тонко нарезанные сухари из белого хлеба, каши на воде (кроме пшенной и перловой), супы слизистые, крупяные с разваренной вермишелью на слабом мясном бульоне.
В остром периоде заболевания рекомендуется использовать молочнокислые продукты (кефир, ацидофильные смеси и др.). Молочнокислые продукты за счет активного действия содержащихся в них лактобактерий, бифидобактерий, конечных продуктов протеолиза казеина (аминокислот и пептидов, глутаминовой кислоты, треонина и др.), увеличенного количества витаминов В, С и др. способствуют улучшению процессов пищеварения и усвоению пищи, оказывают стимулирующее влияние на секреторную и моторную функции кишечника, улучшают усвоение азота, солей кальция и жира. Кроме того, кефир обладает антитоксическим и бактерицидным действием на патогенную и условно-патогенную флору за счет наличия молочной кислоты и лактобактерий. Однако длительное применение только кефира или других молочнокислых смесей нецелесообразно, поскольку эти продукты бедны белками и жирами. Лечебным кисломолочным продуктом является Лактофидус — низколактозный продукт, обогащенный бифидобактериями.
Кроме того, кефир обладает антитоксическим и бактерицидным действием на патогенную и условно-патогенную флору за счет наличия молочной кислоты и лактобактерий. Однако длительное применение только кефира или других молочнокислых смесей нецелесообразно, поскольку эти продукты бедны белками и жирами. Лечебным кисломолочным продуктом является Лактофидус — низколактозный продукт, обогащенный бифидобактериями.
При лечении детей с ОКИ в периоде выздоровления необходимо широко использовать плодово-овощные продукты (яблоки, морковь, картофель и др.), так как они содержат большое количество пектина. Пектин — коллоид, обладающий способностью связывать воду и набухать, образуя пенистую массу, которая, проходя по кишечному тракту, адсорбирует остатки пищевых веществ, бактерий, токсических продуктов. В кислой среде от пектина легко отщепляется кальций, оказывая противовоспалительное действие на слизистую оболочку кишечника. Фрукты и овощи содержат органические кислоты, обладающие бактерицидным действием, а также большое количество витаминов, глюкозу, фруктозу, каротин и др. Применение вареных овощей и печеных фруктов уже в остром периоде кишечных инфекций способствует более быстрому исчезновению интоксикации, нормализации стула и выздоровлению.
Применение вареных овощей и печеных фруктов уже в остром периоде кишечных инфекций способствует более быстрому исчезновению интоксикации, нормализации стула и выздоровлению.
Питание детей грудного возраста
Оптимальным видом питания грудных детей является материнское молоко, которое назначают дробно до 10 раз в день (каждые 2 часа по 50,0 мл). Возможно применение принципа «свободного вскармливания».
В последнее время в клинике кишечных инфекций предпочтение отдается назначению детям, находящимся на искусственном вскармливании, низко- и безлактозных смесей (Низколактозный Нутрилон, Фрисопеп, Хумана ЛП+СЦТ, соевые смеси). При тяжелых формах ОКИ и развитии гипотрофии широко используются гидролизованные смеси (Нутрилон Пепти ТСЦ, Нутримиген, Алфаре, Прегестимил и др.), способствующие быстрому восстановлению процессов секреции и всасывания в кишечнике и усвоению белков, жиров и углеводов, что предупреждает развитие ферментопатии в исходе кишечной инфекции (табл).
По нашим данным, в результате клинико-лабораторной оценки влияния низколактозных смесей на клиническую картину и состояние микробиоценоза кишечника при вирусных диареях у детей раннего возраста был получен положительный эффект стимуляции функциональной активности нормальной и, в первую очередь, сахаролитической микрофлоры (по стабилизации показателей уксусной, масляной и пропионовой кислот), а также регулирующее влияние на процессы метаболизма углеводов и жиров в острый период заболевания. Клинический эффект заключался в быстром и стойком купировании основных проявлений болезни: рвоты, диареи, абдоминального синдрома и эксикоза, что наряду с хорошей переносимостью позволило рекомендовать низколактозные смеси для использования в качестве лечебного питания у детей раннего возраста в острый период кишечных инфекций вирусной этиологии.
Тактика вскармливания и введения прикормов у больных ОКИ индивидуальна. Кратность кормлений и количество пищи на прием определяются возрастом ребенка, тяжестью заболевания, наличием и частотой рвоты и срыгиваний.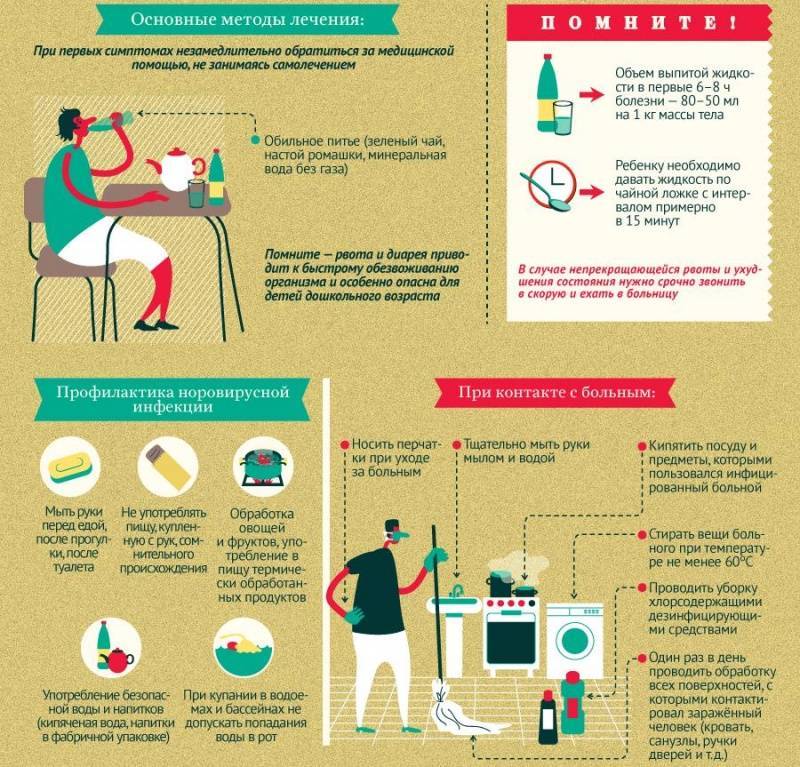 Важно учитывать, что при 8–10-кратном кормлении (через 2 часа) с обязательным ночным перерывом в 6 часов ребенок должен получать на одно кормление 10–50 мл пищи, при 8-кратном (через 2,5 часа) — по 60–80 мл, при 7-кратном (через 3 часа) — по 90–110 мл, при 6-кратном (через 3,5 часа) — по 120–160 мл, при 5-кратном (через 4 часа) — 170–200 мл. Недостающий объем питания до физиологической потребности для детей первого года жизни должен быть возмещен жидкостью (глюкозо-солевыми растворами — Регидроном, Глюкосоланом и др.).
Важно учитывать, что при 8–10-кратном кормлении (через 2 часа) с обязательным ночным перерывом в 6 часов ребенок должен получать на одно кормление 10–50 мл пищи, при 8-кратном (через 2,5 часа) — по 60–80 мл, при 7-кратном (через 3 часа) — по 90–110 мл, при 6-кратном (через 3,5 часа) — по 120–160 мл, при 5-кратном (через 4 часа) — 170–200 мл. Недостающий объем питания до физиологической потребности для детей первого года жизни должен быть возмещен жидкостью (глюкозо-солевыми растворами — Регидроном, Глюкосоланом и др.).
При разгрузке в питании ежедневно объем пищи увеличивается на 20–30 мл на одно кормление и соответственно изменяется кратность кормлений, то есть увеличивается интервал между кормлениями. При положительной динамике заболеваний и улучшении аппетита необходимо довести суточный объем пищи до физиологической потребности не позднее 3–5 дня от начала лечения.
Детям 5–6 месяцев при улучшении состояния и положительной динамике со стороны желудочно-кишечного тракта назначается прикорм кашей, приготовленной из рисовой, манной, гречневой круп на половинном молоке (или воде при ротавирусной инфекции). Кашу назначают в количестве 50–100–150 г в зависимости от возраста ребенка и способа вскармливания до заболевания. Через несколько дней добавляют к этому прикорму 10–20 г творога, приготовленного из кипяченого молока, а затем — овощные пюре, ягодный или фруктовый кисель в количестве 50–100–150 мл, соки.
Питание детей 7–8 месяцев должно быть более разнообразным. При улучшении состояния им назначают не только каши, творог и кисели, но и овощные пюре, желток куриного яйца на 1/2 или 1/4 части, затем бульоны, овощной суп и мясной фарш. В каши и овощное пюре разрешается добавлять сливочное масло. Желток (яйцо должно быть сварено вкрутую) можно давать отдельно или добавлять его в кашу, овощное пюре, суп.
Питание детей старше года строится по такому же принципу, как и у детей грудного возраста. Увеличивается лишь разовый объем пищи и быстрее включаются в рацион продукты, рекомендуемые для питания здоровых детей этого возраста. В остром периоде болезни, особенно при наличии частой рвоты, следует провести разгрузку в питании. В первый день ребенку назначают кефир по 100–150–200 мл (в зависимости от возраста) через 3–3,5 часа. Затем переходят на питание, соответствующее возрасту, но с исключением запрещенных продуктов. В остром периоде заболевания всю пищу дают в протертом виде, применяется паровое приготовление вторых блюд. Крупу для приготовления каши и гарнира, овощи разваривают до мягкости. Набор продуктов должен быть разнообразным и содержать кисломолочные смеси, кефир, творог, сливки, сливочное масло, супы, мясо, рыбу, яйца, картофель, свежие овощи и фрукты. Можно пользоваться овощными и фруктовыми консервами для детского питания. Из рациона исключают продукты, богатые клетчаткой и вызывающие метеоризм (бобовые, свекла, репа, ржаной хлеб, огурцы и др.). Рекомендуются арбузы, черника, лимоны, кисели из различных ягод, желе, компоты, муссы, в которые желательно добавлять свежевыделенный сок из клюквы, лимона.
Правильно организованное питание ребенка с кишечной инфекцией с первых дней заболевания является одним из основных условий гладкого течения заболевания и быстрого выздоровления. Неадекватное питание и погрешности в диете могут ухудшить состояние ребенка, равно как и длительные ограничения в питании. Важно помнить, что на всех этапах лечения ОКИ необходимо стремиться к полноценному физиологическому питанию с учетом возраста и функционального состояния желудочно-кишечного тракта ребенка.
Значительные трудности в диетотерапии возникают у детей с развитием постинфекционной ферментопатии, которая развивается в разные сроки заболевания и характеризуется нарушением переваривания и всасывания пищи вследствие недостатка ферментов.
При ОКИ, особенно при сальмонеллезе, кампилобактериозе, протекающих с реактивным панкреатитом, наблюдается нарушение всасывания жира и появление стеатореи — стул обильный с блеском, светло-серый с неприятным запахом. Диетотерапия при стеаторее проводится с ограничением жира в рационе, но не более 3–4 мг/кг массы тела в сутки для детей первого года жизни. Это достигается путем замены части молочных продуктов специализированными низкожировыми продуктами (Ацидолакт) и смесями зарубежного производства, в состав которых в качестве жирового компонента входят среднецепочечные триглицериды, практически не нуждающиеся в панкреатической липазе для усвоения (Нутрилон Пепти ТСЦ, Хумана ЛП+СЦТ, Алфаре, Прегестимил, Фрисопеп и др.). При появлении признаков острого панкреатита из рациона исключают свежие фрукты, ягоды, овощи, концентрированные фруктовые соки на срок до 1 мес.
Наиболее частой формой ферментативной недостаточности при ОКИ, особенно при ротавирусной инфекции, эшерихиозах, криптоспоридиазе, является дисахаридазная недостаточность (нарушение расщепления углеводов, в первую очередь молочного сахара — лактозы). При этом наблюдается частый «брызжущий» стул, водянистый с кислым запахом, вздутие живота, срыгивания и беспокойство после кормления.
При лактазной недостаточности рекомендуется использование адаптированных низколактозных смесей (Низколактозный Нутрилон, Фрисопеп, Хумана ЛП+СЦТ и др.) или соевых смесей (Нутрилон Соя, Фрисосой, Хумана СЛ, Симилак Изомил, Энфамил Соя и др.). При их отсутствии — 3-суточный кефир; детям первых трех месяцев жизни можно давать смесь типа В-кефир, состоящую из 1/3 рисового отвара и 2/3 3-суточного кефира с добавлением 5% сахара (глюкозы, фруктозы), 10% каши на воде, овощных отварах.
В качестве прикорма этим больным дают безмолочные каши и овощные пюре на воде с растительным или сливочным маслом, отмытый от сыворотки творог, мясное пюре, печеное яблоко. Схемы введения прикормов могут быть индивидуализированы, следует обратить внимание на раннее назначение мясного (суточная доза в 3–4 приема). Избегают применения сладких фруктовых соков, продуктов, повышающих газообразование в кишечнике и усиливающих перистальтику (ржаной хлеб, белокочанная капуста, свекла и другие овощи с грубой клетчаткой, кожура фруктов, чернослив, сухофрукты). Длительность соблюдения низколактозной диеты индивидуальна — от 1,5–2 до 6 месяцев.
После тяжелых кишечных инфекций может возникнуть непереносимость не только лактозы, но и других дисахаридов, реже — полная углеводная интолерантность (глюкозо-галактозная мальабсорбция), при которой у больных отмечается выраженная диарея, усиливающаяся при применении смесей и продуктов, содержащих дисахариды, моносахариды и крахмал (молочные и соевые смеси, крупы и практически все фрукты и овощи). Это чрезвычайно тяжелое состояние, приводящее к обезвоживанию и прогрессирующей дистрофии, требует строгого безуглеводного питания и парентерального введения глюкозы или полного парентерального питания. В отдельных случаях возможно пероральное введение фруктозы. При индивидуальной переносимости в диете сохраняются белок и жиросодержащие продукты: нежирное мясо — индейка, конина, говядина, кролик, растительное масло, ограниченный ассортимент овощей с низким содержанием сахарозы и глюкозы — цветная и брюссельская капуста, шпинат, стручковая фасоль, салат.
Дефицит белка возникает за счет нарушения утилизации, всасывания либо за счет потери эндогенного белка, особенно у детей с исходной гипотрофией. Коррекция потерь белка проводится путем назначения гидролизованных смесей (Нутрилон Пепти ТСЦ, Нутримиген, Алфаре, Прегестимил, Фрисопеп и др.).
При длительных постинфекционных диареях, особенно у детей, получавших повторные курсы антибактериальных препаратов, возможно развитие вторичной пищевой аллергии, сопровождающейся сенсибилизацией к белкам коровьего молока, реже — к яичному протеину, белкам злаковых культур. Такие нарушения могут возникать не только у детей с аллергическим диатезом, но и у больных без отягощенного преморбидного фона. Клинически постинфекционная пищевая аллергия проявляется гиперчувствительностью к ранее хорошо переносимым продуктам — молочным смесям, молочным кашам, творогу и др. У детей отмечаются боли в животе, вздутие после кормления, срыгивания, жидкий стул с мутной стекловидной слизью, иногда с прожилками крови, при копрологическом исследовании в кале обнаруживаются эозинофилы. Характерна остановка прибавки массы тела, вплоть до развития гипотрофии.
При выявлении аллергии к белкам коровьего молока в питании детей первого года жизни используются смеси на соевой основе (Нутрилак Соя, Нутрилон Соя, Фрисосой, Хумана СЛ, Энфамил Соя и др.) и на основе гидролизатов белка (Нутрилон Пепти ТСЦ, Нутримиген, Прегестимил, Фрисопеп и др.).
Отсутствие специализированных продуктов не является непреодолимым препятствием в организации безмолочного рациона. Элиминационная диета в этом случае составляется на основе безмолочных протертых каш (рисовой, гречневой, кукурузной), фруктовых и овощных пюре, картофеля, кабачков, цветной капусты, тыквы, из печеного яблока, банана, растительного и сливочного масла, мясного пюре. При этом необходимо учитывать физиологические потребности ребенка в основных пищевых веществах и энергии. Мясное пюре, как основной источник белка, при отсутствии специализированных смесей можно назначать с 2–3-месячного возраста. Предпочтительно использовать конину, мясо кролика, птицы, постную свинину, а также диетические мясные консервы — Конек-Горбунок, Чебурашка, Петушок, Пюре из свинины и др.
У детей старше года принцип составления рациона тот же. При назначении безмолочной диеты необходимо полностью компенсировать недостающее количество животного белка протеинами мяса, соевых смесей, а также исключить из диеты продукты, обладающие повышенной сенсибилизирующей активностью (шоколад, рыба, цитрусовые, морковь, свекла, красные яблоки, абрикосы и другие плоды оранжевой или красной окраски, орехи, мед). При постинфекционной пищевой аллергии срок соблюдения указанной диеты составляет не менее 3 месяцев, а чаще — от 6 до 12 месяцев. Эффект от элиминационной диеты оценивается по исчезновению симптомов заболевания, прибавке массы тела, нормализации стула.
Л. Н. Мазанкова, доктор медицинских наук, профессор Н. О. Ильина, кандидат медицинских наук Л. В. Бегиашвили РМАПО, Москва
По вопросам литературы обращайтесь в редакцию.
Таблица Продукты питания, применяемые при диареях
ЭНТЕРОВИРУСНАЯ ИНФЕКЦИЯ: ЧТО НАДО ЗНАТЬ
ЭНТЕРОВИРУСНАЯ ИНФЕКЦИЯ: ЧТО НАДО ЗНАТЬ
Энтеровирусная инфекция. Название одно, а заболеваний, которые можно отнести к этому типу, — великое множество. О том, что это такое, как передаётся и что делать, если педиатр ставит ребёнку соответствующий диагноз, рассказывает заместитель главного врача Республиканской инфекционный больницы Наталья Зборовская.
Энтеровирусные инфекции у детей – обширная группа заболеваний, вызываемых РНК-содержащими неполиомиелитными вирусами (Коксаки, ECHO, неклассифицированными энтеровирусами человека) и полиовирусом. В силу специфичности вызываемых поражений, полиомиелит стоит несколько обособленно в ряду энтеровирусных инфекций у детей, поэтому рассматривается нами отдельно. В рамках данного обзора остановимся на энтеровирусных инфекциях неполиомиелитной этиологии, распространенных среди детей.
Наряду с ОРВИ, энтеровирусные инфекции встречаются в педиатрии довольно часто. Ежегодно среди общего количества больных энтеровирусной инфекцией удельный вес детей составляет 80-90%; из них половина случаев заболевания приходится на детей младшего возраста. Учитывая полиморфизм клинических проявлений, энтеровирусные инфекции у детей представляют интерес не только для специалистов в области инфекционных болезней, но и неврологии, гастроэнтерологии, кардиологии, офтальмологии, отоларингологии.
Причины энтеровирусной инфекции у детей
Возбудителями энтеровирусных инфекций неполиомиелитной этиологии у детей выступают вирусы Коксаки А (24 серотипа), Коксаки В (6 серотипов), ECHO (34 серотипа) и неклассифицированные энтеровирусы человека 68-71 серотпипов. Всех неполиомиелитных энтеровирусов объединяет устойчивость к низким температурам (замораживанию, оттаиванию) и быстрая инактивация в условиях высокой температуры (при кипячении) или воздействии хлорсодержащих растворов, йода, формалина, перекиси водорода, УФО.
Источниками энтеровирусной инфекции могут служить дети и взрослые, являющиеся вирусоносителями или больными манифестной формой заболевания. Передача инфекции от человека к человеку осуществляется воздушно-капельным или фекально-оральным путями; реже отмечается трансплацентарная передача. Сезонные подъемы заболеваемости энтеровирусными инфекциями среди детей отмечаются в конце лета – начале осени. Наибольшая заболеваемость регистрируется среди детей в возрасте от 3 до 10 лет. Взрослые и дети старшего возраста заболевают реже, что объясняется наличием у них иммунитета, сформировавшегося вследствие бессимптомной инфекции. Наряду со спорадическими случаями и эпидемическими вспышками энтеровирусной инфекции в детских коллективах, встречаются крупные эпидемии, поражающие целые регионы.
Проникновение энтеровирусов в организм происходит через слизистые оболочки пищеварительного и респираторного тракта. Репликация вирусов происходит в лимфоидной ткани, эпителии ротоглотки и ЖКТ, поэтому ранними клиническими проявлениями энтеровирусной инфекции у ребенка могут быть герпетическая ангина, фарингит, диарея и пр. Дальнейшее распространение вирусов по организму происходит гематогенным путем. Обладая органотропностью, энтеровирусы могут поражать нервную ткань, мышцы, покровные ткани, сосуды глаз и т. д. После перенесенной энтеровирусной инфекции у детей формируется типоспецифический иммунитет к тому серологическому типу вируса, которым было вызвано заболевание.
Классификация энтеровирусной инфекции у детей
В зависимости ведущего клинического синдрома, различают типичные и атипичные энтеровирусные инфекции у детей. Типичные формы могут проявляться в виде изолированных или комбинированных поражений: герпетической ангины, катара верхних дыхательных путей, гастроэнтерита, эпидемической миалгии, энтеровирусной лихорадки, энтеровирусной экзантемы, гепатита. Поражение нервной системы при энтеровирусной инфекции у детей может протекать по типу энцефалита, серозного менингита, энцефаломиокардита новорожденных, параличей; поражение сердца – в виде миокардита и перикардита; поражение глаз – в виде геморрагического конъюнктивита и увеита; поражение мочеполовой системы – в форме геморрагического цистита, орхита, эпидидимита. К атипичным формам энтеровирусной инфекции у детей относятся случаи стертого и бессимптомного течения.
С учетом выраженности клинических признаков энтеровирусная инфекция у детей может иметь легкое, среднетяжелое и тяжелое течение. Критериями степени тяжести выступают выраженность местных изменений и интоксикационного синдрома. По характеру течения энтеровирусные инфекции у детей подразделяются на неосложненные и осложненные.
Симптомы энтеровирусной инфекции у детей
Несмотря на полиморфизм клинических проявлений, течению различных энтеровирусных инфекций у детей свойственны некоторые общие черты. Длительность инкубационного периода составляет от 2 до 10 дней (в среднем 2-4 дня). Манифестация заболевания происходит остро, с высокой лихорадки (39-40 °С), озноба, головной боли, слабости, нарушения сна, отсутствия аппетита, повторной рвоты.
При любой форме энтеровирусной инфекции у детей отмечается гиперемия кожи лица, шеи и верхней половины туловища, инъекция сосудов конъюнктивы и склеры. Возможно появление полиморфной пятнисто-папулезной сыпи, гиперемии слизистой миндалин дужек и задней стенки глотки, шейного лимфаденита. Считается, что внутриутробное инфицирование энетровирусами может послужить причиной синдрома внезапной детской смерти. Также доказана связь между энтеровирусной инфекцией у детей и развитием сахарного диабета 1 типа.
Кроме общей симптоматики, в клинике различных форм энтеровирусной инфекции у детей присутствуют свои специфические проявления.
Энтеровирусная лихорадка у детей (малая болезнь, летний грипп, трехдневная лихорадка) вызывается разными серотипами вирусов Коксаки и ECHO. Для инфекции характерна острая манифестация с лихорадки, миалгии, умеренных катаральных явлений. У ребенка выражены общие признаки энтеровирусной инфекции: инъекция сосудов склер, гиперемия лица, увеличение лимфоузлов и др.; может отмечаться увеличение печени и селезенки. Данная форма энтеровирусной инфекции у детей протекает легко, обычно не более 2-4 дней. В редких случаях энтеровирусная лихорадка продолжается 1-1,5 недели или имеет волнообразное течение.
Кишечная (гастроэнтеритическая) форма энтеровирусной инфекции чаще встречается у детей до 3-х лет. Заболевание протекает с незначительными катаральными явлениями (ринитом, заложенностью носа, гиперемией слизистых ротоглотки, кашлем) и диспепсическим синдромом (диареей, рвотой, метеоризмом). Тяжелая интоксикация, дегидратация и явления колита не свойственны. Продолжительность кишечной формы энтеровирусной инфекции у детей составляет 1-2 недели.
Катаральная (респираторная) форма энтеровирусной инфекции у детей протекает по типу ОРЗ. Отмечается кратковременная лихорадка, ринофарингит, ларингит. Возможно развитие синдрома ложного крупа.
Энтеровирусная экзантема, ассоциированная с ECHO и Коксаки-вирусами, характеризуется появлением на высоте лихорадки кожной сыпи. По характеру сыпь может напоминать таковую при скарлатине, кори или краснухе; элементы располагаются преимущественно на коже лица и туловища. Реже встречаются пузырьковые высыпания в полости рта, напоминающие герпес (пузырчатка полости рта). Течение энтеровирусной инфекции у детей благоприятное; сыпь и лихорадка исчезают в течение 1-2 дней.
Эпидемическая миалгия (болезнь Борнхольма, плевродиния) – энтеровирусная инфекция у детей, вызываемая Коксаки и ECHO-вирусами. Ведущим проявлением заболевания служат интенсивные мышечные боли, сопровождающие высокую лихорадку. Чаще дети жалуются на боли в грудной клетке и верхней половине живота, реже – в спине и конечностях. При движении боли усиливаются, вызывая побледнение кожных покровов, обильное потоотделение, тахипноэ. Эпидемическая миалгия требует проведения дифференциальной диагностики с плевритом, острым аппендицитом или перитонитом. Вне болевого приступа дети чувствуют себя значительно лучше. Данная форма энтеровирусной инфекции у детей нередко протекает совместно с герпангиной и серозным менингитом.
Серозный менингит является типичной формой энтеровирусной инфекции у детей. Клиническая картина характеризуется высокой температурой тела, сильной головной болью, повторной рвотой, беспокойством и возбуждением ребенка, бредом и судорогами. Со стороны респираторного тракта отмечаются явления фарингита. С первых дней выражены менингеальные симптомы: положительные симптомы Брудзинского и Кернига, ригидность мышц затылка. Обычно через 3-5 дней симптоматика регрессирует, однако постинфекционная астения и остаточные явления могут сохраняться в течение 2-3 месяцев.
Полиомиелитоподобная (паралитическая) форма энтеровирусной инфекции у детей является одной из наиболее тяжелых. Как и при полиомиелите, повреждение передних рогов спинного мозга может приводить к развитию вялых параличей и парезов нижних конечностей. В легких случаях прихрамывающая походка, слабость в ногах, снижение мышечного тонуса являются обратимыми и постепенно исчезают через 4-8 недель. При тяжелых формах энтеровирусной инфекции у детей возможен летальный исход вследствие нарушением функции дыхательного и сосудодвигательного центров.
Энцефаломиокардит новорожденных вызывается вирусами Коксаки типа В и характерен для недоношенных и детей первых месяцев жизни. На фоне общей симптоматики (вялости, отказа от груди, субфебрилитета) нарастают явления сердечной недостаточности (тахикардия, одышка, цианоз, аритмия, расширение границ сердца и печени). При энцефалите развивается выбухание родничков и судороги. Летальность при данной форме энтеровирусной инфекции среди детей достигает 60-80%.
Геморрагический конъюнктивит вызывается энтеровирусом типа 70. Проявляется светобоязнью, слезотечением, ощущением инородного тела в глазах. Объективно определяются отек и гиперемия конъюнктивы, точечные кровоизлияния. При присоединении вторичной инфекции может развиваться бактериальный конъюнктивит, кератит. Обычно все симптомы энтеровирусной инфекции у детей стихают через 10-14 дней.
Энтеровирусный увеит преимущественно поражает детей 1-го года жизни. Данная форма энтеровирусной инфекции протекает с лихорадкой, интоксикацией, кишечным и респираторным синдромом. Поражение сосудистой оболочки глаза носит стойкий характер и может привести к дистрофии радужки, помутнению роговицы, развитию увеальной катаракты и глаукомы, субатрофии глазного яблока.
Особенности течения герпетической ангины проанализированы в соответствующем обзоре.
Диагностика энтеровирусной инфекции у детей
Энтеровирусные инфекции у детей диагностируются на основании типичного симптомокомплекса с учетом сезонности и эпидемиологических данных. Обязательным для установления диагноза является лабораторное подтверждение энтеровирусной инфекции у детей: обнаружение РНК энтеровируса методом ПЦР, определение титра специфических антител с помощью ИФА, РСК или РПГА и др.
Лабораторная верификация возбудителей может проводиться в различных биологических жидкостях: в крови, отделяемом конъюнктивы, смыве из носоглотки, соскобах с кожных высыпаний, образцах фекалий, спинномозговой жидкости (при наличии показаний для люмбальной пункции), биоптатах органов и др.
В зависимости от ведущего клинического синдрома дети могут нуждаться в консультации педиатра, детского кардиолога, детского невролога, детского отоларинголога, детского офтальмолога и др. специалистов. Различные формы энтеровирусной инфекции у детей требуют проведения дифференциальной диагностики с полиомиелитом, корью, краснухой, скарлатиной, эпидемическим паротитом, ОРВИ, ОКИ.
Лечение энтеровирусной инфекции у детей
Лечение легких изолированных форм энтеровирусной инфекции у детей проводится амбулаторно; госпитализация требуется при серозном менингите, энцефалите, миокардите, тяжелых комбинированных поражениях. В лихорадочном периоде показаны покой, постельный режим, достаточный питьевой режим.
Этиопатогенетическая терапия энтеровирусной инфекции у детей включает применение рекомбинантных интерферонов (альфа интерферона), интерфероногенов ( оксодигидроакридинилацетата, меглюмина акридонацетата), полиспецифических иммуноглобулинов (при тяжелом течении).
При миокардите, менингите и др. формах показано назначение глюкокортикостероидов. Одновременно проводится симптоматическое лечение (прием жаропонижающих, дезинтоксикационная терапия, орошение полости носа, полоскание зева и др.).
Прогноз и профилактика энтеровирусной инфекции у детей
В большинстве случаев энтеровирусная инфекция у детей заканчивается реконвалесценцией. Наиболее серьезными в отношении прогноза являются энтеровирусные энцефалиты, энцефаломиокардиты новорожденных, менингиты, генерализованная инфекция, присоединение бактериальных осложнений.
Дети, заболевшие энтеровирусной инфекцией, подлежат изоляции; на контактных лиц накладывается карантин на 2 недели. В эпидемиологическом очаге проводятся дезинфекционные мероприятия. Ввиду большого разнообразия энтеровирусов специфическая вакцина против инфекции не разработана. Неспецифическая профилактика включает эндоназальную инстилляцию лейкоцитарного интерферона детям и взрослым, контактировавшим с больным энтеровирусной инфекцией.
Диета при ротовирусе у взрослых и детей: правила питания для успешного лечения и список разрешенных и запрещенных продуктов
Основы лечения ротавируса
Запрещенные продукты
Разрешенные продукты
Особенности диеты
Примерное меню на день
Питание детей
Ротавирус, или ротавирусная инфекция, может атаковать и детей, и взрослых. Первые наиболее предрасположены к заболеванию из-за слабой иммунной системы и особенностей работы ЖКТ. Состояние протекает тяжело, с целым рядом неприятных симптомов, поэтому необходимо особенное внимание уделить его лечению и профилактике.
Помимо медикаментов (пробиотиков, сорбентов и растворов для регидратации) восстановление должно основываться на правильном питании. Важна именно грамотно организованная диета, которая позволит восстановить работу пищеварительной системы, в том числе кишечника. Дополнительно удастся исключить обезвоживание организма.
Тщательно подобранные продукты и соблюдение питьевого режима способствуют борьбе с воспалительными изменениями. Диета при ротавирусе у взрослых и детей направлена на подавление деятельности патогенных микроорганизмов, своевременное восстановление организма.
Дополнительным эффектом будет укрепление иммунитета, насыщение необходимыми витаминами, микро- и макроэлементами.
Важно отказаться от потенциально вредных или опасных продуктов. Они не оказывают положительного влияния на ЖКТ, только раздражают слизистую, оказывают негативное влияние на печень. Например, жирные или высококонцентрированные мясные бульоны. Запрет касается и любых блюд на их основе — холодец, всевозможные супы, соусы.
В питании при ротавирусе у взрослых не должно быть:
- свежего белого или ржаного хлеба;
- жирного мяса;
- любых видов колбасы;
- мясных и рыбных консервов;
- копченостей;
- филе гуся или утки;
- куриных яиц, сваренных вкрутую или жареных.
Также необходимо отказаться от употребления цельного молока, сливок. Недопустимо вводить в питание жирные и острые сыры, а также сметану.
Диетологи советуют не употреблять такие первые блюда, в составе которых находится капуста — например, борщ или щи. Это связано со свойствами данной культуры, потому что она провоцирует метеоризм, вздутие живота. Ограничение затрагивает не только белокочанную, но и цветную капусту. По этой же причине не следует есть бобовые (горох, фасоль, чечевицу).
Под запретом в диете при ротавирусе любые макаронные изделия, вне зависимости от сортов пшеницы. Также необходимо отказаться от пельменей или вареников. Нельзя употреблять и некоторые виды каш, например, ячневую, пшеничную и перловую.
Не пропустите
Строго ограничивают продукты, насыщенные клетчаткой. Дело в том, что они будут оказывать раздражающее влияние на слизистую оболочку ЖКТ. Это также касается соусов, острых приправ, кетчупов. Не менее вредными окажутся маринованные или соленые блюда.
Чтобы намного быстрее восстановиться при ротавирусе, взрослым и детям нужно отказаться и от употребления крепкого кофе. Под запретом находятся газированные напитки, в том числе кола или спрайт, даже минеральная вода до тех пор, пока газы из нее не выйдут. Очень важно не употреблять алкоголь, сколько бы ни длилось лечение.
В списке ограничений находится и фастфуд, любые специи, потому что они провоцируют раздражение и замедляют восстановление ЖКТ. Не менее вредными окажутся ненатуральные сладости, в составе которых присутствуют красители или ортофосфорная кислота. Также не стоит употреблять булочки, пирожки или хлеб.
Диета при ротавирусе у детей и взрослых должна основываться исключительно на полезных продуктах. Например, специалисты рекомендуют неконцентрированные куриные бульоны. Можно и нужно употреблять слизистые супы, приготовленные на основе прозрачного бульона. При этом важно, чтобы в составе присутствовала хорошо разваренная крупа — рис, гречка или овсянка. Добавление овощей сделает такие блюда еще более полезными при ротавирусе.
Допустимо использовать в питании сухарики, белый подсушенный хлеб.
Не пропустите
Примерный список разрешенных продуктов
- Мясо, но далеко не все виды. Рекомендовано отварное нежирное мясо: телятина, крольчатина и индюшатина. Желательно, чтобы оно было приготовлено в виде котлет или фрикаделек.
- Белая или красная рыба нежирных сортов. Рекомендуется подавать на стол именно филейную часть.
- Крупы. В том числе рис, овсянка или гречка. Их необходимо хорошенько разваривать, чтобы они получились мягкими и рассыпчатыми.
- Отварные овощи. Например, картошка, тыква или морковь. Также в меню может быть и свекла, но в меньшем количестве.
- Огородная зелень. Лучше всего употреблять укроп, петрушку, которые едят в чистом виде или добавляют в пюре, икру, а также овощное рагу.
Не стоит отказываться от паровых омлетов и куриных яиц, но только таких, которые были приготовлены всмятку. Также полезными окажутся некоторые кисломолочные продукты. Например, натуральные йогурты без дополнительных ингредиентов, кефир или простокваша. Рекомендуется есть неострые мелко натертые сыры или свежий нежирный перетертый творог.
Меню диеты при ротавирусе действительно может включать в себя свежие овощи. Но рекомендуется употреблять их уже после выздоровления. Дополнительные рекомендации, которые очень важно запомнить, чтобы справиться с заболеванием:
- можно есть джем, мармелад, варенье или мед;
- разрешено пить щелочную воду без газов, слабо концентрированный зеленый чай;
- полезны отвары на основе шиповника, а также морс из клюквы или брусники.
Свежевыжатые соки также можно пить, но предварительно их разбавляют небольшим количеством воды. Не стоит отказываться от напитков, в составе которых содержится ромашка, липа, чабрец или шалфей. Также ускорить восстановление при ротавирусе или отравлении позволит чай с добавлением свежей или подсушенной малины, смородины. Реже можно употреблять компоты, полученные из сухофруктов, теплую воду, в которую добавили липовый или акациевый мед.
Важно учитывать некоторые нюансы, которые помогут сделать питание ребенка или взрослого еще более полезными. Например, чтобы снизить степень калорийности продуктов, их подготавливают в духовке или на пару.
Также необходимо обратить внимание на то, что:
- блюда обязательно должны быть теплыми, потому что холодные или горячие запрещены — они могут привести к раздражению слизистой поверхности желудка и кишечника;
- необходимо свести к минимуму употребление соли и сахара, чтобы лучше регулировать деятельность ЖКТ;
- питаться рекомендуется небольшими порциями, от четырех до шести раз в сутки.
Такое дробное питание при ротавирусе поможет наладить работу кишечника и желудка, восстановит микрофлору. Благодаря этому из организма намного быстрее будут выведены все патогенные микроорганизмы.
Диета при ротавирусе у детей и взрослых достаточно однообразна. Однако ее преимущество заключается в том, что вполне допустимо употреблять одни и те же продукты без потери их полезных свойств или вероятности привыкания.
Питание при ротавирусе у детей и взрослых далее должно быть таким.
Завтрак
На завтрак врачи рекомендуют есть гречку или овсянку, а также овощной салат. Это позволит наладить работу желудка. Важно, чтобы каша была умеренно соленой или сладкой. При отсутствии повышенной кислотности или аллергической реакции допустимо употреблять овощные соки, а также зеленый чай без сахара.
Обед
Бульон на основе куриного филе или мяса кролика. Готовят его без предварительного обжаривания. Помимо этого можно есть сухарики из белого хлеба. Дополнительно рекомендовано одно яблоко или апельсин, но только в том случае, если отсутствуют любые заболевания ЖКТ, в том числе гастрит.
Полдник
Полезными на каждый день окажутся сухарики с добавлением небольшого количества меда. Можно съесть йогурт или приготовить пюре на основе фруктов. Это позволит не только очистить кишечник, но и нормализовать его деятельность. Дополнительно употребляют зеленый чай с добавлением корицы, мяты. Благодаря этому в течение дня человек будет ощущать себя более бодрым и энергичным.
Ужин
Идеальным вариантом окажется пюре из картошки с отварным куриным филе. Важно, чтобы оно было приготовлено без добавления специй. Допустимо съесть одно отварное яйцо, в том числе перепелиное. Рекомендуется полностью отказаться от тяжелых блюд, потому что они могут привести к появлению рвоты или неприятных болезненных симптомов, которые могут длиться достаточно долго.
Перекус на ночь
Последним употреблением пищи станет поздний ужин. В качестве легкого перекуса отлично подходит йогурт с овсяным печеньем, но его можно употреблять только тем, у кого нет гастрита и других осложнений.
Особого внимания требует лечение ротавируса диетой в детском возрасте — от года и более. Особенность заключается в склонности к более стремительному развитию обезвоживания. Поэтому очень важно поддерживать определенный баланс в питании и питьевом режиме.
Основные принципы:
- ввести в меню большее количество супов, йогуртов и других блюд в жидкой форме, потому что они предотвращают обезвоживание;
- отказаться от потенциально вредных продуктов, в том числе с биохимическими добавками, потому что это негативно скажется на работе кишечника, желудка;
- правильно комбинировать продукты и следовать всем рекомендациям гастроэнтеролога.
В том случае, когда ротавирусная инфекция развилась у младенца, необходимо сразу же отказаться от молочного питания. Это связано с тем, что оно будет провоцировать не только диарею, но и ряд других неприятных симптомов.
Чтобы сделать питание при ротавирусной инфекции более разнообразным, можно экспериментировать с различными рецептами. Но применять при этом только полезные и разрешенные продукты. Важно соблюдать питьевой режим и принимать все необходимые лекарства.
Автор
Евдокия СергиенкоINVAR Kids — Что принимать детям при ротавирусе
Ротавирус, или по-научному ротавирусная инфекция или вирусный гастроэнтерит, — распространенное заболевание, которое, по данным ВОЗ, является одной из самых частых причин возникновения диареи и обезвоживания у детей по всему миру.
Родители зачастую называют такую инфекцию просто ротавирусом, хотя, на самом деле, это целый род вирусов, который может стать причиной ротавирусной инфекции. Для удобства понимания, объединим эти понятия.
Ротавирусную инфекцию еще называют «кишечным гриппом» — за схожие с обычным гриппом симптомы (высокая температура, насморк, кашель) или «болезнью грязных рук». Это связано с тем, что раньше ротавирус чаще проявлялся в странах с низким уровнем жизни, но в последнее время этот фактор уже не играет такой большой роли.
Ротавирусная инфекция проявляется в двух формах: желудочно-кишечной и кишечной.
В названии ротавируса кроется отсылка к его форме — rota в переводе с латыни означает «колесо». Структура вируса действительно похожа на колесо со спицами.
По статистике ВОЗ, больше 200 тысяч детей по всему миру умирают из-за ротавирусной инфекции ежегодно — это около 3,5 процентов всех детских смертей! Таких серьезных последствий можно избежать, если знать, что принимать детям при ротавирусе.
Причины заражения ротавирусом
Вопреки стереотипам, ротавирусная инфекция может поражать людей всех возрастов, но больше всего от нее страдают дети до трех лет по той причине, что у них еще не выработались антитела к инфекции. Хотя бы один раз ротавирусным гастроэнтеритом болеет каждый ребенок до пяти лет, после чего формируется иммунитет. Повторно заразиться ротавирусом можно при низком количестве антител в организме ребенка.
Ротавирус передается разными путями:- через контакт с фекалиями или слюной носителя вируса;
- через зараженные пищу или воду;
- через бытовой контакт с поверхностью игрушек, вещей, других предметов;
- воздушно-капельным путем.
Такое большое количество путей передачи вируса может затруднять выявление причин и источника инфекции. Места с низким уровнем гигиены, а также места, где много детей находятся вместе (детские сады, игровые центры и даже круизные лайнеры) — главные потенциальные места заражения, по мнению ученых.
Пик активности ротавирусной инфекции приходится на весенний период или холодное время года, но единичные случаи заболевания отмечаются на протяжении всего года. Ротавирус — это микроорганизм, устойчивый к факторам внешней среды. Он сохраняет свою активность в течение нескольких недель. Например, на поверхности игрушки, вирус устойчив к многим средствам дезинфекции, но очень быстро погибает под воздействием высоких температур.
Почему ротавирус опасен
Механизм развития ротавирусной инфекции таков, что он приводит к самому опасному для ребенка, особенно детей младшего возраста, последствию — обезвоживанию. Причем пик этой опасности приходится на второй-третий день после манифестации заболевания. Инкубационный период составляет от одного до четырех дней, но чаще всего от двенадцати до двадцати четырех часов. А вирусовыделение внешне здоровым человеком может продолжаться до 40 и даже 70 дней.
Особенность ротавируса в том, что после попадания в организм, он начинает разрушать слизистую оболочку кишечника. Вирус внедряется в клетки кишечника и повреждает ворсинки. Это приводит к тому, что кишечник больше не способен регулировать транспорт электролитов и жидкости, а также выделять пищеварительные ферменты, а значит, переваривать пищу. Это, в свою очередь, ведет к обезвоживанию, которое может стать причиной серьезных нарушений работы внутренних органов и даже смерти.
Как понять, что ребенок заразился ротавирусом
Основные симптомы следующие:- высокая температура, до 39-40 градусов, которая может держаться на протяжении пяти-шести дней;
- острая боль и «урчание» в животе;
- вялость, сонливость;
- частый (до двадцати раз в сутки) стул, при этом фекалии источают острый неприятный запах; повторяющаяся даже при употреблении небольшого количества обычной воды рвота.
При этом в рвоте зачастую обнаруживаются непереваренные кусочки пищи, а сам объем рвоты может превышать количество съеденного и выпитого ребенком. По мере того, как ребенок активно теряет жидкость, может развиться обезвоживание или по-научному — эксикоз. Вот его основные симптомы:
для начальной степени обезвоживания (первая и вторая степени) характерна жажда, слабость, побледнение кожных покровов, западение глаз и родничка, склер слизистых оболочек; для третьей степени, дополнительно к вышеперечисленным симптомам, характерны осиплость голоса, возможны судороги конечностей, признаки нарушения кровообращения; в самой тяжелой степени обезвоживания возможен метаболический ацидоз и летальный исход. Самый опасный признак этой стадии — вместо жажды ребенок полностью отказывается от питья.
Стоит учитывать, что ротавирусная инфекция может протекать в «стертой» форме, и тогда заболевание сложно отличить от ОРВИ и ОРЗ. В таком случае ребенок может капризничать, у него болит голова, нет аппетита, возникает урчание в животе, но нет рвоты и диареи. Такие симптомы могут длиться несколько дней.
Ротавирусную инфекцию нужно отличать от дизентерии и сальмонеллеза. Главные отличия, по мнению ученых, в том, что при ротавирусной инфекции в кале нет:- слизи;
- зеленых пигментов.
Стул при этом часто водянистый. У грудных детей при заражении кал может стать очень светлым, мягким по консистенции
Как диагностируют ротавирусную инфекцию
Главным образом, по результатам анализа кала. Вирус и антитела к нему определяют лабораторно методами ИФА и ПЦР.
Вот благодаря каким особенностям ротавирусной инфекции врачи делают заключение о заражении:- Положительный результат анализа кала на ротавирус (ПЦР или ИФА)
- Отрицательный результат бактериологического исследования на кишечную группу бактерий.
- Сезонность и возраст заболевших. Ротавирусом чаще всего заражаются дети от года до трех лет.
- Сразу после заражения наблюдаются симптомы как респираторного заболевания, так и гастроэнтерологического.
- В кале нет крови и слизи.
Как лечить ротавирусную инфекцию
Что можно дать ребенку при ротавирусной инфекции должен определить врач. Главная цель лечения, и в домашних условиях, и в больнице — справиться с интоксикацией и обезвоживанием, и дать возможность организму выработать антитела. Какие же применяют препараты при ротавирусной инфекции у детей?
При обезвоживании рекомендуется использовать препараты для восстановления водно-солевого баланса организма.
Что дать ребенку при ротавирусе, когда рвота? Чтобы прекратить рвоту и нормализовать стул, назначаются препараты с сорбирующими веществами. Обычно их рекомендуют принимать на протяжении нескольких дней дней. Но чтобы точно знать, что дать ребенку при ротавирусной инфекции нужно проконсультироваться с врачом.
Для борьбы с нарушениям состава кишечной флоры рекомендуется также принимать препараты, которые содержат лактобактерии, и пребиотики для поддержания активности и стимуляции роста имеющихся полезных бактерий
После прекращения острых симптомов, таких как высокая температура, рвота и диарея, на протяжении 10-14 дней назначаются препараты, содержащие ферменты, чтобы восстановить пищеварительную функцию кишечника.
При вопросе «что нужно давать при ротавирусе ребенку?» главное — определить степень обезвоживания. При выраженном обезвоживании (третья степень обезвоживания), важно сразу обратиться за помощью в медицинское учреждение.
Препараты, которые точно не следует применять при лечении неосложненной ротавирусной инфекции — это антибиотики, так как они бессильны против вирусов и лишь навредят организму — усилят дисбактериоз и могут отрицательно повлиять на пищеварение детей.
Что давать при ротавирусной инфекции, если ребенку 3-7 лет? Так как ротавирусная инфекция остро проявляется именно в первые часы, при борьбе с ней в любом возрасте очень важно правильно начать лечение — восстановить и поддержать водно-электролитный баланс. Для таких целей при риске обезвоживания у ребенка отлично подойдет Детское средство для регидратации INVAR KIDS в виде порошка в саше для приготовления раствора. В нем оптимальная концентрация солей для восстановления водно-электролитного баланса у детей от трех лет А еще, готовый напиток, в отличии от других средств от обезвоживания для детей, имеет приятный апельсиновый вкус, поэтому родителям не придется долго уговаривать ребенка выпить это средство. Форма для приема тоже удобная — один пакетик саше на один стакан воды и его не нужно хранить в холодильнике.
Что дать ребенку при диарее? Для того, чтобы уменьшить диарею подойдет Пребиосорб INVAR KIDS. Он содержит сорбент и пребиотик. Сорбент обладает антидиарейным действием и также поможет удалить токсины из организма при заражении ротавирусом. Пребиотик в составе поможет восстановить активность и рост естественной микрофлоры, не допустить дисбактериоза и нормализовать пищеварение. Пребиосорб INVAR KIDS имеет банановый вкус, поэтому и здесь родителям будет проще давать средство ребенку. А еще порошок легко и полностью растворяется в воде, и не образует комочков.
Диета при заражении ротавирусом
Важной частью лечения при ротавирусной инфекции является правильная диета. Она позволяет детскому организму быстрее справиться с последствиями заражения. Если вы самостоятельно ищите, что принимать детям при расстройстве желудка, помните, что ротавирус нарушает выделение ферментов и переработку сахаров, поэтому в период лечения не рекомендуется давать детям молочные продукты, а также пищу, в которой много углеводов: соки, фрукты, выпечка, сладости, бобовые.
Нельзя кормить детей жирными бульонами, мясом, жареными на масле блюдами. Что можно пить и есть при поносе ребенку? Часто, но небольшими порциями можно есть каши, сухарики, овощные и нежирные супы, пить воду и чай.
Родителей интересует, что надо пить ребенку при обезвоживании организма. Самый подходящее средство — специальный раствор для регидратации. Пить необходимо медленно, маленькими глотками, но часто — каждые 10-15 минут. После того, как маленького ребенка вырвало, ему необходимо дать 50 мл жидкости.
Что еще пить при ротавирусе детям? Кроме раствора для регидратации и простой чистой воды можно использовать минеральную воду, но без газа, воду с лимоном, чай или морс.
Профилактика ротавируса
Главным средством предотвращения заражения ротавирусом является вакцинация. Эффективность вакцинации, которую ученые называют в списке одной из самых важных в мире, оценивается примерно в 74 процента. ВОЗ приводит данные о том, что в некоторых странах, например в Мексике, наблюдается значительное снижение смертности от ротавируса из-за своевременной вакцинации. Эксперты ВОЗ отдельно подчеркивают, что польза от вакцины многократно превышает риски при этой процедуре.
основные меры, которые следует соблюдать ежедневно, чтобы минимизировать риск заражения ротавирусом здесь:- давайте детям пить и сами пейте только кипяченую или бутилированную воду, особенно в общественных местах, на отдыхе;
- тщательно мойте руки с мылом перед едой и после посещения туалетной комнаты и следите, чтобы это делали дети;
- фрукты и овощи лучше не просто мыть, а использовать для этого щетку;
- обрабатывайте еду термически.
Соблюдайте меры профилактики и будьте здоровы!
энтеровирусов у детей | Сидарс-Синай
Не то, что вы ищете?Что такое энтеровирусная инфекция у детей?
Энтеровирус — очень распространенный тип вируса. Есть много типов энтеровирусов. Большинство из них вызывают только легкие болезнь. Чаще всего инфекции возникают летом и осенью. Вирусы в основном вызывают болезнь младенцев, детей и подростков.Это потому, что большинство взрослых уже прошли подверглись воздействию многих энтеровирусов и приобрели иммунитет.
Вирусы не могут вызывать никаких симптомы, или они могут вызывать только легкие симптомы. Энтеровирусы часто вызывают то, что известно как «летний грипп». Они также могут вызывать сыпь, известную как болезнь рук и ног. Обычно это вызвано вирусом Коксаки, разновидностью энтеровируса.
Но в некоторых случаях энтеровирус может быть более серьезным и вызвать осложнения.Некоторые вирусы, например полиомиелит, могут вызвать серьезное заболевание. Полиомиелит можно предотвратить с помощью вакцины, и он редко встречается в США. Некоторые типы энтеровирусов могут вызывать воспаление ткани, покрывающей головной и спинной мозг (менингит). Энтеровирус 68 может вызывать тяжелые симптомы у некоторых дети, например, затрудненное дыхание.
Что вызывает энтеровирусную инфекцию у ребенка?
Энтеровирусы могут распространяться, когда инфицированный человек чихает или кашляет каплями в воздухе или на поверхностях.Затем ребенок может вдохнуть капельки или прикоснуться к загрязненной поверхности и прикоснуться к своим глазам, рту или носу. Некоторые вирусы могут распространяться через контакт с инфицированными фекалиями (калом). Это может произойти, если дети не моют руки или не моют их должным образом. Это также может произойти от еды или питья пищи или воды, содержащей вирус.
Каковы симптомы энтеровирусной инфекции у ребенка?
Во многих случаях энтеровирусы не вызывают симптомы.Если это так, симптомы часто бывают легкими. Большинство симптомов обычно проходят за несколько дней и может включать:
- Лихорадка
- Мышечные боли
- Боль в горле
- Насморк
- Чихание
- Кашель
- Проблемы с дыханием
- Тошнота и рвота
- Диарея
- Красные язвы во рту, на ладонях и на подошвах ног (болезнь рук, ног и рта)
- Красная сыпь на больших участках тела
Симптомы энтеровируса могут быть такими же, как и при других заболеваниях.Убедитесь, что ваш ребенок посещает своего врача для постановки диагноза.
Как диагностируется энтеровирусная инфекция у ребенка?
Медицинский работник спросит о симптомах и истории здоровья вашего ребенка. Врач проведет медицинский осмотр. Это может включать осмотр рта, глаз и кожи. Медицинский работник будет слушать грудную клетку вашего ребенка, когда он или она дышит.
В случае серьезных симптомов вашему ребенку могут потребоваться определенные тесты.Их делают, чтобы узнать, есть ли у вашего ребенка энтеровирус или другое заболевание. Тесты позволяют выявить проблемы с сердцем, легкими и мозгом. Тесты могут включать:
- Вирусная культура. Лечащий врач берет небольшой образец слюны, крови, мочи или стула. Затем он проверяется на наличие вируса.
- Полимеразная цепная реакция (ПЦР). Лечащий врач берет небольшой образец крови, мочи или слюны.Образец проверяется на наличие вируса.
- Тест спинномозговой жидкости. Врач берет небольшой образец спинномозговой жидкости. Для этого нужно ввести маленькую иглу в спину ребенка. Жидкость проверяется на содержание определенных химических веществ и клеток.
- Анализ крови. Медицинский работник берет кровь из вены. Затем его проверяют на химические вещества, которые могут указать на причину болезни вашего ребенка или выявить проблемы с органами.
- Рентген. Этот тест проводится для изучения легких и сердца.
- Электрокардиограмма (ЭКГ). Этот тест проводится, чтобы посмотреть на электрическую активность сердца.
- Эхокардиограмма. В этом тесте используются звуковые волны и компьютер для изучения структуры и движений сердца.
Как лечат энтеровирусную инфекцию у ребенка?
Лечение будет зависеть от симптомов, возраста и общего состояния вашего ребенка.Это также будет зависеть от степени тяжести состояния.
Антибиотики не действуют при вирусных заболеваниях, таких как энтеровирус. И нет доступных противовирусных препаратов, которые помогли бы вылечить энтеровирусную инфекцию. Вместо этого проводится лечение, чтобы помочь вашему ребенку почувствовать себя лучше, пока его или ее тело борется с болезнью. Сюда входят:
- Лекарство от боли. К ним относятся парацетамол и ибупрофен. Они используются для облегчения боли и снижения температуры.Не давайте ребенку аспирин, если у него жар.
- Обезболивающее пероральное (обезболивающее). Это гель, который помогает облегчить боль от язв во рту.
- Постель. Это помогает организму вашего ребенка бороться с болезнью.
- Изменение диеты. Если у вашего ребенка болезненные язвы во рту, давайте ему только мягкую, мягкую пищу. Не давайте ребенку соленую или хрустящую пищу.
В тяжелых случаях лечение может включать:
- Опиоидные препараты от сильной боли
- Лекарство от проблем с сердцем
- Внутривенные (внутривенные) жидкости для обезвоживание
- Дано лекарство под названием иммуноглобулин через IV
- Противовирусное средство
Такие симптомы, как мышечные боли, лихорадка и боль в горле, обычно проходят через несколько дней.Красные язвы, известные как язвы на руках и ногах, обычно проходят через 7-10 дней.
Обсудите с лечащим врачом вашего ребенка риски, преимущества и возможные побочные эффекты всех лекарств.
Какие возможные осложнения энтеровирусной инфекции у ребенка?
Осложнения, вызванные энтеровирусами, встречаются нечасто. Но они могут вызвать серьезные проблемы, такие как:
- Воспаление головного мозга (энцефалит)
- Воспаление тканей вокруг головного и спинного мозга (менингит)
- Воспаление сердца (миокардит)
- Воспаление печени (гепатит)
- Инфекция глаз (конъюнктивит)
- Тяжелая болезнь легких
- Паралич мышц
Как я могу предотвратить энтеровирусную инфекцию у моего ребенка?
Дети вакцинированы от полиовируса.Но вакцины против других энтеровирусов нет. Энтеровирусы легко передаются от человека к человеку. Они передаются через стул и слизь при кашле или чихании. Они могут жить на поверхностях, к которым больные прикасались, кашляли или чихали рядом. Для предотвращения болезней:
- Научите детей мыть руки после туалета, перед едой и перед тем, как дотронуться до глаз, рта или носа.
- Часто мойте руки, особенно если вы ухаживаете за больным.Используйте дезинфицирующее средство для рук, если у вас нет под рукой мыла и воды.
- Постарайтесь меньше контактировать с больными людьми.
- Регулярно очищайте поверхности дома дезинфицирующим средством.
Когда мне следует позвонить поставщику медицинских услуг для моего ребенка?
Немедленно позвоните поставщику медицинских услуг, если у вашего ребенка:
- Лихорадка (см. Лихорадка и у детей ниже)
- Сильная головная боль, которая не проходит после приема обезболивающего
- Проблемы с дыханием
- Боль в груди при дыхании
- Путаница
- Изъятия
- Боль, отек и покраснение глаз
- Жесткость и затруднения при движении
- Желтый оттенок кожи и глаз (желтуха)
Лихорадка и дети
Всегда используйте цифровой термометр для измерения температуры вашего ребенка.Никогда не используйте ртутный термометр.
Для младенцев и детей ясельного возраста обязательно используйте ректальный термометр правильно. Ректальный термометр может случайно проткнуть (перфорировать) прямую кишку. Он также может передавать микробы через стул. Всегда следуйте инструкциям производителя продукта для правильного использования. Если вам неудобно измерять ректальную температуру, воспользуйтесь другим методом. Когда вы разговариваете с лечащим врачом вашего ребенка, сообщите ему или ей, какой метод вы использовали для измерения температуры вашего ребенка.
Вот рекомендации по лихорадке. Неточные значения температуры ушей в возрасте до 6 месяцев. Не измеряйте температуру полости рта, пока вашему ребенку не исполнится 4 года.
Младенцы младше 3 месяцев:
- Узнайте у лечащего врача вашего ребенка, как следует измерять температуру.
- Температура прямой кишки или лба (височная артерия) 100.4 ° F (38 ° C) или выше, или по указанию поставщика
- Температура подмышек 99 ° F (37,2 ° C) или выше, или по указанию поставщика
Детский возраст от 3 до 36 месяцев:
- Температура прямой кишки, лба (височная артерия) или уха составляет 102 ° F (38,9 ° C) или выше, или по указанию врача
- Температура подмышек 101 ° F (38.3 ° C) или выше, или по указанию поставщика
Ребенок любого возраста:
- Повторяющаяся температура 104 ° F (40 ° C) или выше, или по указанию поставщика
- Лихорадка, которая длится более 24 часов у ребенка младше 2 лет. Или лихорадка, которая держится 3 дня, у ребенка 2 лет. или старше.
Основные сведения об энтеровирусах у детей
- Энтеровирусы очень распространены.В вирусы в основном вызывают болезни у младенцев, детей и подростков. Это потому, что большинство взрослые люди уже подверглись воздействию многих энтеровирусов и накопили иммунитет.
- Вирусы часто не вызывают симптомы или вызывают только легкие симптомы.
- Энтеровирусы могут передаваться, когда инфицированный человек чихает или кашляет каплями в воздухе или на поверхностях. Затем ребенок может вдохнуть капельки или прикоснуться к загрязненной поверхности и прикоснуться к своим глазам, рту или носу.
- Вирусы лечатся поддерживающей терапией, например обезболивающими.
- В некоторых редких случаях вирусы могут вызывать воспаление мозга, сердца или других частей тела.
Следующие шаги
Советы, которые помогут вам получить максимальную пользу от посещения лечащего врача вашего ребенка:
- Знайте причину визита и то, что вы хотите.
- Перед визитом запишите вопросы, на которые хотите получить ответы.
- Во время посещения запишите название нового диагноза и любые новые лекарства, методы лечения или тесты. Также запишите все новые инструкции, которые ваш поставщик дает вам для вашего ребенка.
- Узнайте, почему прописано новое лекарство или лечение и как они помогут вашему ребенку. Также знайте, каковы побочные эффекты.
- Спросите, можно ли вылечить состояние вашего ребенка другими способами.
- Знайте, почему рекомендуется тест или процедура и что могут означать результаты.
- Знайте, чего ожидать, если ваш ребенок не принимает лекарство, не проходит обследование или процедуру.
- Если вашему ребенку назначен повторный прием, запишите дату, время и цель этого визита.
- Узнайте, как можно связаться с лечащим врачом вашего ребенка в нерабочее время. Это важно, если ваш ребенок заболел и у вас есть вопросы или вам нужен совет.
Энтеровирус: что нужно знать родителям
Энтеровирусы различных типов вызывают в США от 10 до 15 миллионов инфекций ежегодно, обычно в конце лета или в начале осени.
Симптомы похожи на простуду.
Подавляющее большинство детей с энтеровирусами, такими как EV-D68, имеют легкие симптомы и не нуждаются в какой-либо медицинской помощи , кроме той, которая предусмотрена для простуда.
Энтеровирусы могут вызывать серьезные проблемы с дыханием.
Младенцы, дети с астмой и дети со слабой иммунной системой имеют больше шансов на проблемы с дыханием и осложнения; некоторым требуется лечение в отделении интенсивной терапии. Беременные женщины, заразившиеся энтеровирусом незадолго до родов, могут передать вирус своим детям.
Информация для родителей детей, больных астмой:Этот вирус особенно опасен для легких детей.Поэтому для родителей детей, у которых ранее была диагностирована астма, особенно важно:
|
Если у вашего ребенка наблюдаются симптомы:
Детям с высокой температурой и симптомами простуды, длящимися более 7-10 дней, следует проконсультироваться со своим педиатром.
Людям с затрудненным дыханием следует обращаться за неотложной помощью.
Как распространяются энтеровирусы?
Энтеровирусы передаются при тесном контакте с инфицированным человеком. Вы также можете заразиться, прикоснувшись к предметам или поверхностям, на которых есть вирус, а затем прикоснувшись к своему рту, носу или глазам.
Советы по снижению риска энтеровирусных инфекций:
Часто мойте руки водой с мылом в течение 20 секунд, особенно после смена подгузников
Избегайте прикосновения к глазам, носу и рту немытыми руками.
Избегайте поцелуев, объятий и совместного использования чашек или столовых приборов с больными людьми.
Продезинфицируйте поверхности, к которым часто прикасаются, например игрушки и дверные ручки, особенно если кто-то болен.
При плохом самочувствии оставайтесь дома и проконсультируйтесь со своим врачом.
Помните, энтеровирус отличается от гриппа!
Кому Чтобы защитить себя от вируса гриппа, Американская академия педиатрии рекомендует всем детям в возрасте от шести месяцев и старше сделать прививку от гриппа как можно раньше.
Дополнительная информация:
Информация, содержащаяся на этом веб-сайте, не должна использоваться вместо медицинской помощи и рекомендаций вашего педиатра.Ваш педиатр может порекомендовать лечение по-разному, исходя из индивидуальных фактов и обстоятельств.
Энтеровирусные инфекции — все для детей
Эта группа или семейство вирусов включает полиовирусы, вирусы Коксаки А и В, эхо-вирусы и некоторые пронумерованные энтеровирусы. В дополнение к трем различным штаммам полиовируса известно более 100 неполиомиелитных энтеровирусов, вызывающих заболевание у людей: вирусы Коксаки A, вирусы Коксаки B, эхо-вирусы и другие энтеровирусы, обозначенные цифрами ( Энтеровирус D68 до 71).Все три типа полиовирусов были практически уничтожены в Западном полушарии благодаря широкому использованию вакцин. Известно, что только неполиомиелитные энтеровирусы вызывают заболевание в США. Неполиомиелитные энтеровирусы уступают только вирусам «обычной простуды» (носорогам) как наиболее распространенные вирусные инфекционные агенты у людей. Интересно, что носороги и энтеровирусы очень похожи. Энтеровирусные инфекции являются одной из наиболее частых причин, по которым педиатрический пациент посещает педиатра.По оценкам, энтеровирусы вызывают в США около 10-15 миллионов или более симптоматических инфекций в год. Это означает, что вы можете ожидать, что ваш ребенок будет болеть одним из энтервирусов много раз в детстве.
Какие болезни или симптомы вызывают эти вирусы? Энтеровирусы вызывают у инфицированных людей множество различных симптомов. К счастью, большинство энтеровирусных инфекций не являются серьезными и проходят самостоятельно без лечения. Как правило, чем моложе инфицированный, тем тяжелее заболевание.У некоторых очень маленьких младенцев, инфицированных энтеровирусом, может развиться сепсис (тяжелая бактериальная инфекция крови) с высокой температурой и летаргией, что требует анализов, чтобы выяснить, что вызывает болезнь.
Новорожденные, инфицированные энтеровирусом, в редких случаях могут развить обширную инфекцию нескольких органов, включая печень и сердце, и даже могут умереть от инфекции. К счастью, это очень редко. Поскольку у большинства взрослых есть довольно слабый иммунитет к энтеровирусным инфекциям, грудное вскармливание — очень хороший способ предотвратить эту возможность, передавая материнский иммунитет ребенку через грудное молоко.Новорожденных детей с лихорадкой следует обследовать.
К счастью, у детей старшего возраста, которые заболевают энтеровирусом, обычно развиваются гораздо более легкие симптомы. Это может включать симптомы со стороны верхних дыхательных путей, похожие на «простуду» с насморком, болью в горле и кашлем. Головная боль часто встречается при энтеровирусной инфекции. У других детей может развиться гриппоподобное заболевание с лихорадкой и мышечными болями. Многие энтеровирусные инфекции вызывают сыпь. Обычно сыпь характеризуется множеством очень маленьких плоских красных точек на коже груди и спины с отдельными поражениями размером с булавочную головку (1/8 дюйма).В большинстве случаев сыпь, вызванная энтеровирусом, является последним симптомом, который проявляется у детей до того, как вирус выйдет из организма. Другой характерной особенностью энтеровирусной инфекции является развитие рвоты и диареи, иногда сопровождающиеся болями в животе. Также возможны язвы во рту. У отдельного ребенка может быть один или все вышеперечисленные симптомы какой-либо конкретной инфекции.
Это очень распространенный сценарий, при котором у ребенка с энтеровирусной инфекцией в первый день болезни несколько раз поднимается температура и возникает рвота.Затем вскоре развиваются легкие боли в животе и легкая диарея, за которыми следуют симптомы насморка, кашля и легкой боли в горле. По мере того как болезнь проходит к 5-7 дню, мимолетная сыпь, как описано выше, держится от 1 до 3 дней, а затем исчезает. Затем ребенок полностью выздоравливает.
Другой распространенный специфический синдром энтеровирусной инфекции, известный как болезнь рук, ног и рта, при котором у ребенка появляются язвы и волдыри на руках, ногах и во рту. Иногда у ребенка с болезнью рук, ног и рта также могут быть волдыри на ягодицах.Наиболее частой причиной болезней рук, ящура и рта является вирус Коксаки А16, хотя в редких случаях инфекция также может быть вызвана энтеровирусом 71. Как и большинство других энтеровирусных инфекций, это обычно незначительное заболевание, которое проходит само по себе.
Глазные инфекции (вирусный конъюнктивит) также могут возникать при энтеровирусных инфекциях. Глаз красный, но без гнойного оттока. Восстановление — это правило. Никакого лечения не требуется.
Очень редко у человека могут развиться более тяжелые инфекции из-за энтеровируса, такие как вирусная инфекция, поражающая сердце (миокардит).Два штамма энтеровируса: D68 и 71 были связаны с полиомиелитными заболеваниями в последние несколько лет. Это включает вирусный менингит и энцефалит, иногда связанный с параличом той или иной степени. Опять же, это случается очень редко. Большинство случаев энтеровирусных инфекций проходят самостоятельно без лечения с полным выздоровлением. Предполагается, что энтеровирусные инфекции играют определенную роль в развитии сахарного диабета с ювенильным началом. И наоборот, у взрослых, инфицированных энтеровирусом, симптомы могут вообще отсутствовать.
Как можно заразиться одним из этих вирусов? Энтеровирусы могут быть обнаружены в респираторных секретах (например, слюне, мокроте или слизи из носа) и стуле инфицированного человека. Другие люди могут заразиться при прямом контакте с выделениями инфицированного человека или при контакте с загрязненными поверхностями или предметами, такими как стакан для питья или телефон. Родители, учителя и работники детских садов также могут заразиться в результате заражения рук калом инфицированного младенца или малыша во время смены подгузников.
В среднем энтеровирусы вызывают около четырех инфекций на ребенка в год в течение первых нескольких лет жизни ребенка. Если ребенок заразился определенным энтеровирусом, ребенок обычно становится невосприимчивым к этому вирусу на всю жизнь. Если посчитать, 61 возможная инфекция при 4 случаях заражения в год означает, что типичный ребенок становится невосприимчивым к большинству энтеровирусов к тому времени, когда он становится взрослым. Итак, это действительно «детские вирусы», поражающие в первую очередь детей. Вот почему ребенок может заболеть определенным энтеровирусом, а родитель обычно не заболевает этим вирусом.Однако риску подвергаются все. Младенцы, дети и подростки с большей вероятностью будут восприимчивы к инфекциям и болезням, вызванным этими вирусами, но взрослые также могут заразиться и заболеть, если у них нет иммунитета к определенному энтеровирусу. В США инфекции, вызванные энтеровирусами, чаще всего возникают летом и осенью. В настоящее время нет вакцины для предотвращения заражения неполиомиелитными энтеровирусами.
Лечение:
Лечение энтеровирусной инфекции является поддерживающим и определяется наличием симптомов.Поскольку это вирус, не существует окончательного лечения, чтобы остановить эту инфекцию.
- Симптомы простуды лечатся в соответствии с нашими рекомендациями по лечению простуды. Эти инструкции см. В разделе «Простуда» данного руководства.
- Болезненные язвы во рту, вызванные болезнью рук, ног и рта, лечат равной смесью жидкости Бенадрил и Маалокс. Доза составляет одну чайную ложку Бенадрила и одну чайную ложку маалокса, смешанных вместе на 22 фунта. Ребенку следует полоскать этой смесью во рту, чтобы облегчить дискомфорт.Вы можете повторять эту процедуру каждые четыре часа.
- Рвота и диарея лечатся в соответствии с указаниями настоящего руководства «Рвота и диарея». Давайте много жидкости, чтобы предотвратить обезвоживание. Иногда для купирования тошноты назначают Зофран или прометазин.
- Лихорадка лечится в соответствии с нашими рекомендациями по лечению лихорадки, приведенными в этом справочнике. Обычно мы не рекомендуем лечить лихорадку энтеровирусными инфекциями, чтобы ваше тело могло бороться с этой инфекцией.
- Сыпь энтеровируса лечится Бенадрилом.См. Наши рекомендации по дозировке Бенадрила в этом справочнике. Однако сыпь исчезнет без лечения. Так что это необязательно.
- Более серьезные симптомы, такие как менингит или энцефалит (сильная головная боль и ригидность шеи) и миокардит (боль в груди и сильная усталость), требуют немедленного вмешательства одного из наших врачей. Эти осложнения очень редки.
- Новорожденные с энтеровирусными инфекциями требуют нашего немедленного внимания.
Отзыв от 16.03.17, Dr.Byrum
Энтеровирус D68 (EV-D68) | CDC
EV-D68 и AFM
Острый вялый миелит (AFM) — редкое, но серьезное неврологическое заболевание, в основном у детей младшего возраста. Он влияет на нервную систему, особенно на область спинного мозга, называемую серым веществом, что вызывает ослабление мышц и рефлексов в организме. Вирусы, включая EV-D68, вероятно, играют роль в возникновении AFM. Узнайте больше об АСМ на нашем сайте.
Что такое энтеровирус D68?
Впервые обнаруженный в Калифорнии в 1962 году, энтеровирус D68 (EV-D68) является одним из более чем 100 неполиомиелитных энтеровирусов.
Насколько распространен EV-D68 в США?
Начиная с 1987 года, в CDC регулярно поступали сообщения о небольшом количестве EV-D68. Однако с тех пор вспышки EV-D68 были обнаружены в период с августа по ноябрь 2014, 2016 и 2018 годов.
В какое время года люди чаще всего заражаются?
В США вероятность заражения энтеровирусами выше летом и осенью. Однако заразиться можно круглый год.
Каковы симптомы инфекции EV-D68?
EV-D68 может вызывать респираторное заболевание от легкой до тяжелой степени или вообще без симптомов.
- Легкие симптомы могут включать насморк, чихание, кашель, ломоту в теле и мышечные боли.
- Тяжелые симптомы могут включать хрипы и затрудненное дыхание.
Людям с респираторными заболеваниями следует обратиться к врачу, если они испытывают затрудненное дыхание или их симптомы ухудшаются. Немедленно обратитесь за медицинской помощью, если у вас или у вашего ребенка появятся какие-либо из этих симптомов в результате респираторного заболевания:
- Слабость в руке или ноге
- Боль в шее, спине, руках или ногах
- Затруднение при глотании или невнятная речь
- затруднение движения глазами или опущение век
- опущение или слабость лица
Как распространяется вирус?
Поскольку EV-D68 вызывает респираторное заболевание, вирус можно обнаружить в респираторных выделениях инфицированного человека, таких как слюна, носовая слизь или мокрота (слизеподобные выделения из легких).EV-D68, вероятно, передается от человека к человеку, когда инфицированный человек кашляет, чихает или касается поверхности, к которой затем прикасаются другие.
Кто в группе риска?
В целом младенцы, дети и подростки чаще всего заражаются энтеровирусами и заболевают. Это потому, что у них еще нет иммунитета (защиты) от предыдущих контактов с этими вирусами. Мы считаем, что это верно и для EV-D68. Взрослые могут заразиться энтеровирусами, но, скорее всего, у них не будет никаких симптомов или легких симптомов.
Дети, страдающие астмой, могут иметь более высокий риск тяжелого респираторного заболевания, вызванного инфекцией EV-D68.
Как диагностируется?
EV-D68 можно диагностировать только путем проведения специальных лабораторных тестов на образцах из носа и горла человека или крови. Многие больницы и некоторые врачебные кабинеты могут проверять больных на наличие энтеровирусной инфекции. Однако большинство из них не может проводить специальные тесты для определения типа энтеровируса, например EV-D68. CDC и некоторые государственные департаменты здравоохранения могут проводить такого рода тестирование, используя лабораторный тест полимеразной цепной реакции с обратной транскрипцией (rRT-PCR) в реальном времени, который позволяет тестировать и сообщать о результатах в течение нескольких дней после получения образцов.Департамент здравоохранения может связаться с CDC для дальнейшего типирования энтеровируса.
CDC рекомендует клиницистам рассмотреть возможность тестирования на EV-D68, когда пациенты поступают с тяжелым респираторным заболеванием и причина неясна. Для получения дополнительной информации см. Энтеровирус D68 для медицинских работников.
Начало страницы
Какие методы лечения?
Специального лечения для людей с респираторными заболеваниями, вызванными EV-D68, не существует. Поговорите с врачом о своих симптомах и о том, как их лучше контролировать.
Некоторым людям с тяжелыми респираторными заболеваниями может потребоваться госпитализация и интенсивная поддерживающая терапия.
В настоящее время нет доступных противовирусных препаратов для людей, инфицированных EV-D68.
Как я могу защитить себя?
Вы можете помочь предотвратить заражение и распространение EV-D68, выполнив следующие действия:
- Часто мойте руки водой с мылом в течение 20 секунд. См. Раздел «Мытье рук: чистые руки спасают жизни».
- Не прикасайтесь к глазам, носу и рту немытыми руками.
- Избегайте близких контактов, таких как поцелуи, объятия и совместное использование чашек или столовых приборов с больными людьми или когда вы больны.
- При кашле и чихании прикрывайте салфеткой или верхним рукавом рубашки, а не руками.
- Очищайте и дезинфицируйте поверхности, к которым часто прикасаются, например игрушки и дверные ручки, особенно если кто-то заболел.
- Оставайтесь дома, если вы заболели.
См. Нашу инфографику, в которой показаны эти меры профилактики.
Не существует вакцин для предотвращения инфекции EV-D68.
Начало страницы
Что делать людям, страдающим астмой, и детям, страдающим реактивным заболеванием дыхательных путей?
Дети, страдающие астмой, могут иметь более высокий риск серьезных симптомов EV-D68 и других респираторных заболеваний. Им следует следовать указаниям CDC, чтобы поддерживать контроль над своим заболеванием во время сезона энтеровирусов, который в США случается ежегодно летом и осенью.
CDC рекомендует следующее:
- Обсудите и обновите свой план действий по лечению астмы со своим основным лечащим врачом.
- Принимайте прописанные вам лекарства от астмы в соответствии с указаниями, особенно лекарства длительного действия.
- Обязательно держите при себе лекарство от облегчения.
- Ежегодно делайте прививку от гриппа, если таковая имеется.
- Если у вас появятся новые или ухудшатся симптомы астмы, следуйте инструкциям вашего плана действий при астме. Если ваши симптомы не проходят, немедленно обратитесь к врачу.
- Родители должны убедиться, что воспитатель и / или учитель знают о его / ее состоянии и знают, как помочь, если у ребенка возникают какие-либо симптомы, связанные с астмой.
Для получения дополнительной информации см. «Что нужно знать родителям об энтеровирусе D68» в
В 2014 г. произошла крупная вспышка EV-D68. Сколько людей заболели?
Летом и осенью 2014 года в США произошла общенациональная вспышка EV-D68, связанная с тяжелым респираторным заболеванием. С середины августа 2014 года по 15 января 2015 года CDC или государственные лаборатории здравоохранения подтвердили 1395 человек в 49 штатах и округе Колумбия с респираторным заболеванием, вызванным EV-D68.Почти все подтвержденные случаи были среди детей, многие из которых страдали астмой или хрипом в анамнезе. Кроме того, вероятно, было много тысяч легких инфекций EV-D68, по поводу которых люди не обращались за медицинской помощью и / или не проходили анализы. Это была первая задокументированная вспышка EV-D68 в масштабах всей страны. Хотя болезнь, связанная с EV-D68, не подлежит регистрации, циркуляция этого вируса чаще всего происходит в конце лета и осенью, что является типичным сезоном энтеровирусов.
CDC получил около 2600 образцов для тестирования на энтеровирус в течение 2014 года, что значительно больше, чем обычно.Около 39% из них дали положительный результат на EV-D68. Около 40% дали положительный результат на энтеровирус или риновирус, отличный от EV-D68.
Увидим ли мы еще одну вспышку EV-D68 в этом году или в будущем?
Энтеровирусы постоянно присутствуют в сообществе. Смесь энтеровирусов циркулирует каждый год, и разные типы энтеровирусов могут быть обычными в разные годы. Однако вспышки EV-D68 были обнаружены с августа по ноябрь в 2014, 2016 и 2018 годах. Мы ожидаем, что каждый год будут обнаруживать случаи, но количество случаев, выявленных в США.С. меняется из года в год. Как и в предыдущие годы, CDC продолжит работу со штатами по тестированию образцов на энтеровирусы для определения типа вируса, поддержки идентификации и расследования вспышек и мониторинга сезонной активности.
Начало страницы
энтеровирусов | Болезнь или состояние недели
Большинство людей, инфицированных неполиомиелитными энтеровирусами, не болеют или болеют только в легкой форме, например, простуде. Симптомы легкой болезни могут включать жар, насморк, чихание, кашель, кожную сыпь, волдыри во рту, а также боли в теле и мышцах.Двумя наиболее распространенными типами неполиомиелитных энтеровирусов являются энтеровирус D68 (EV-D68) и энтеровирус A71 (EV-A71). Инфекции, вызванные энтеровирусами, не относящимися к полиомиелиту, распространены в Соединенных Штатах летом и осенью. CDC не может предсказать, какой тип энтеровируса будет более распространенным в каждый сезон, потому что каждый год циркулирует смесь различных типов энтеровирусов, и разные типы могут быть обычными в разные годы.
Викторина
Ключевые факты
- Легкие симптомы энтеровирусной инфекции могут включать жар, насморк, чихание, кашель, а также боли в теле и мышцах.
- Дети, страдающие астмой, особенно подвержены риску серьезных симптомов энтеровирусной инфекции.
- Специфического лечения энтеровирусных инфекций не существует.
- Самое важное, что вы можете сделать, чтобы оставаться здоровым, — это часто мыть руки водой с мылом в течение 20 секунд.
Медиа
Защитите свою семью
Часто мойте руки водой с мылом в течение 20 секунд. Также не прикасайтесь к глазам, носу и рту немытыми руками, прикрывайте кашель и чихание салфеткой или рукавом рубашки, а не руками.
Дети с астмой
Дети с астмой особенно подвержены риску тяжелых симптомов энтеровирусной инфекции. Обсудите и обновите план действий вашего ребенка по лечению астмы со своим врачом.
Лечение энтеровирусов
Лечения энтеровирусных инфекций не существует. Поговорите со своим врачом о том, как лучше всего контролировать симптомы.
Распространенность EV-D68
Хотя 2014 год был большим годом для EV-D68, CDC не может предсказать, станет ли EV-D68 распространенным типом энтеровируса в будущих сезонах.
Советы по профилактике
- Часто мойте руки водой с мылом в течение не менее 20 секунд.
- Не прикасайтесь к глазам, носу и рту немытыми руками.
- Избегайте тесных контактов, таких как поцелуи, объятия и совместное использование чашек или столовых приборов, с больными людьми.
- При кашле и чихании прикрывайте салфеткой или рукавом рубашки, а не руками.
- Очищайте и дезинфицируйте поверхности, к которым часто прикасаются, такие как игрушки, дверные ручки и сотовые телефоны, особенно если кто-то болен.
- Оставайтесь дома, когда вы больны, и не позволяйте больным детям посещать школу.
Медицинское обслуживание, консультации, диета и деятельность
Автор
Дэниел Оуэнс, BM, MRCPCH (Великобритания) Научный сотрудник по клиническим исследованиям, Центр клинических исследований NIHR, Общая больница Саутгемптона, Великобритания
Раскрытие: Ничего не разглашать.
Соавтор (ы)
Саул Н. Фауст, MA, MBBS, PhD, MRCPCH (Великобритания) Старший преподаватель педиатрической иммунологии и инфекционных заболеваний, Медицинский факультет Саутгемптонского университета; Директор Центра клинических исследований NIHR, Университетская больница Саутгемптона, Фонд NHS Foundation Trust, Великобритания
Сол Н. Фауст, Массачусетс, MBBS, доктор философии, MRCPCH (Великобритания) является членом следующих медицинских обществ: Британской педиатрической группы аллергии, иммунитета и инфекций, Европейской Общество детских инфекционных заболеваний, Международное общество инфекционных заболеваний, Королевский колледж педиатрии и здоровья детей
Раскрытие информации: выступать (d) в качестве докладчика или члена бюро докладчиков по вопросам: менингококковых вакцин Pfizer
Получен грант на исследования от : Учреждение Pfizer
(без личных гонораров) получало консультационные услуги от Pfizer, Sanofi, Seqrius, Merck, Medimmune, AstraZeneca.
Специальная редакционная коллегия
Мэри Л. Виндл, PharmD Адъюнкт-профессор, Фармацевтический колледж Медицинского центра Университета Небраски; Главный редактор Medscape Drug Reference
Раскрытие информации: нечего раскрывать.
Марк Р. Шлейс, доктор медицины Миннесота Американский легион и вспомогательный фонд исследований сердца Председатель педиатрии, профессор педиатрии, директор отделения, Отделение инфекционных болезней и иммунологии, Департамент педиатрии, Медицинская школа Университета Миннесоты
Марк Р. Шлейс, доктор медицины является членом следующих медицинских обществ: Американского педиатрического общества, Американского общества инфекционных заболеваний, Общества педиатрических инфекционных болезней, Общества педиатрических исследований
Раскрытие информации: не подлежит разглашению.
Главный редактор
Рассел В. Стил, доктор медицины Клинический профессор, Медицинский факультет Тулейнского университета; Врач-штатный врач, Ochsner Clinic Foundation
Рассел Стил, доктор медицины, является членом следующих медицинских обществ: Американской академии педиатрии, Американской ассоциации иммунологов, Американского педиатрического общества, Американского общества микробиологии, Американского общества инфекционных болезней, Медицинского центра штата Луизиана. Общество, Общество детских инфекционных болезней, Общество педиатрических исследований, Южная медицинская ассоциация
Раскрытие информации: нечего раскрывать.
Дополнительные участники
Джозеф Домачовске, доктор медицины Профессор педиатрии, микробиологии и иммунологии, кафедра педиатрии, отделение инфекционных заболеваний, Медицинский университет штата Нью-Йорк, Государственный университет штата Нью-Йорк
Джозеф Домачовске, доктор медицины, является членом следующих медицинских обществ: Alpha Omega Alpha , Американская академия педиатрии, Американское общество микробиологии, Общество инфекционных заболеваний Америки, Общество педиатрических инфекционных болезней, Phi Beta Kappa
Раскрытие: Получен грант на исследования от: Pfizer; GlaxoSmithKline; AstraZeneca; Merck; Американской академии педиатрии, Novavax, Regeneron , Diassess, Actelion
Полученный доход в размере 250 долларов США или более от: Sanofi Pasteur.
Леонард Р. Крылов, доктор медицины Заведующий отделением детских инфекционных болезней и международного усыновления, заместитель председателя педиатрического отделения больницы Уинтропского университета; Профессор педиатрии Медицинского факультета Университета Стоуни-Брук
Леонард Р. Крылов, доктор медицинских наук, является членом следующих медицинских обществ: Американской академии педиатрии, Американского педиатрического общества, Американского общества инфекционных болезней, Общества педиатрических инфекционных болезней, Общества педиатрических исследований.
Раскрытие информации: раскрывать нечего.
Mobeen H Rathore, MD, CPE, FAAP, FIDSA Начальник отдела детских инфекционных заболеваний / иммунологии, заместитель председателя педиатрического отделения Медицинского колледжа Университета Флориды в Джексонвилле; Эпидемиолог больницы и начальник отдела инфекционных болезней и иммунологии детской больницы Вольфсона; Директор Центра исследований, образования и обслуживания в области ВИЧ / СПИДа Университета Флориды (UF CARES)
Мобин Х. Ратор, доктор медицины, CPE, FAAP, FIDSA является членом следующих медицинских обществ: Американской академии педиатрии, Американского общества микробиологов. , Медицинская ассоциация Флориды, Общество инфекционных болезней Америки, Общество педиатрических инфекционных болезней, Общество эпидемиологии здравоохранения Америки, Общество педиатрических исследований, Южная медицинская ассоциация, Южное общество педиатрических исследований, Флоридское отделение Американской академии педиатрии, Педиатрическое общество Флориды , Европейское общество детских инфекционных болезней
Раскрытие информации: нечего раскрывать.
Николас Джон Беннет, MBBCh, PhD, MA (Cantab), FAAP Ассистент профессора педиатрии, содиректор отдела управления противомикробными препаратами, медицинский директор, Отделение детских инфекционных заболеваний и иммунологии Детского медицинского центра Коннектикута
Николас Джон Беннетт, MBBCh, PhD, MA (Cantab), FAAP является членом следующих медицинских обществ: Alpha Omega Alpha, Американская академия педиатрии
Раскрытие информации: получил исследовательский грант от: Cubist
Полученный доход в размере не менее чем 250 долларов от: Horizon Pharmaceuticals, Shire
Юридические консультации по вопросам Medico: Разн.
Благодарности
Авторы и редакторы eMedicine выражают признательность предыдущему автору Мишель Мовад, доктору медицины, за вклад в написание и разработку этой статьи.
Рис. 5 представляет собой фотографию случая атипичной HFMD, которую видели д-р Генри Федер и д-р Николас Беннетт. Разрешение на использование фотографии было предоставлено семьей пациента. Изображение перепечатано из The Lancet Infectious Diseases, Vol.14 (1), Федер, Беннет и Модлин, Атипичное заболевание рук, ног и рта: пузырно-пузырчатая сыпь, вызванная вирусом Коксаки A6, страницы 83-86., Copyright (2014), с разрешения Elsevier.
Энтеровирус у детей | Беременность, рождение и младенец
Энтеровирусы вызывают ряд заболеваний, которые обычно протекают в легкой форме. На этой странице рассказывается о различных типах энтеровирусной инфекции и о том, как вы можете предотвратить их, соблюдая правила гигиены.
Что такое энтеровирус?
Энтеровирус — это вирус, который попадает в организм через рот и всасывается через кишечник («энтеро» означает кишечник).
Большинство энтеровирусных инфекций протекает бессимптомно или вызывает лишь легкую лихорадку. Они могут приходить и уходить быстро, и вы этого не замечаете и вам не нужно делать с ними что-либо конкретное.
Некоторые энтеровирусы вызывают незначительные заболевания, такие как болезни рук, ягодиц и рта.
Ребенок с болезнью рук, ящура и рта будет плохо себя чувствовать в течение недели или более, и у него появятся маленькие волдыри на руках и ногах, а также, возможно, во рту.
Существует несколько типов энтеровирусных инфекций, вызывающих серьезные заболевания.
- Полиомиелит вызывается энтеровирусом — к счастью, полиомиелит в Австралии ликвидирован, но путешественникам может потребоваться вакцинация.
- Энтеровирус 71 (EV71) может вызывать серьезные заболевания, такие как менингит или энцефалит, у младенцев и маленьких детей.
- Пареховирус человека (HPeV) может вызывать высокую температуру и кожную сыпь.
- Энтеровирус D68 (EV-D68), который встречается редко, может вызывать различные проблемы, от кашля и хрипов до паралича.
Каковы признаки и симптомы энтеровируса у детей?
Признаки и симптомы легкой энтеровирусной инфекции включают:
- лихорадка
- сыпь
- усталость
- потеря аппетита
- боль в горле
- Язвы или волдыри во рту, на руках и ногах
Если вы считаете, что ваш ребенок может быть инфицирован, неплохо было бы отвезти его к врачу для проверки.
Симптомы более серьезной инфекции включают:
- рвота
- кашель
- жесткая шея
- изъятия
- неустойчивость
- чрезмерная раздражительность
- слабость или паралич
- необычно быстрое сердцебиение
- затрудненное дыхание
Если у вашего ребенка проявляются какие-либо из этих признаков, вам следует незамедлительно отвезти их к врачу или в больницу.
Как мой ребенок может заразиться энтеровирусом?
Ваш ребенок, скорее всего, заразится энтеровирусом через чужую инфицированную слюну, слизь, мокроту или фекалии.
Ваш ребенок также может заразиться инфекцией при контакте с игрушками или другими предметами, к которым прикасались инфицированные дети. Они могут пососать игрушку или прикоснуться к зараженной игрушке или ребенку, прежде чем положить руки в рот.
В случае болезни рук, ящура и рта ребенок может заразиться после прикосновения к волдырям на инфицированном ребенке. Волдыри заразны до полного высыхания.
Как я могу предотвратить заражение моего ребенка энтеровирусом?
Какие бы превентивные меры вы ни предприняли, высока вероятность того, что ваш ребенок когда-нибудь заразится энтеровирусом.Однако известно, что хорошая гигиена помогает уменьшить распространение инфекции.
Вы можете снизить риск заражения вашего ребенка с помощью:
- Тщательное и частое мытье рук, особенно перед едой и после туалета, смены подгузников или вытирания носа
- мыть руки детям
- Очистка поверхностей, которые могли быть загрязнены, например столов для пеленания, моющим средством и водой
- чистящие игрушки, одежду или другие предметы, которые, по вашему мнению, могут быть загрязнены
- избегать совместного использования чашек, столовых приборов, полотенец и зубных щеток
- поощрять ребенка прикрывать нос и рот салфеткой или рукой, когда он кашляет или чихает
Если ваш ребенок все же заразился, держите его подальше от детских садов или школы, чтобы помочь остановить распространение инфекции среди других.

