Микоплазмоз у детей симптомы и лечение
Мокоплазмоз – это заболевание, которое развивается в результате жизнедеятельности патогенных микроорганизмов. Чаще всего передается половым путем, и страдают от него в основном взрослые люди. Но при определенных обстоятельствах такая болезнь может появиться и у ребёнка. Поэтому необходимо помнить особенности этого заболевания и методику лечения.
Причины микоплазмоза в детском возрасте
Среди основных причин появления микоплазмоза у детей можно выделить:
- Заражение от матери в период внутриутробного развития. Если женщина во время беременности заразилась микоплазмой, то инфекция может передаться плоду. Чаще всего это происходит во время прохождения возбудителя по родовым путям. В исключительных случаях микроорганизмы могут проникать сквозь плацентарный барьер. При этом течение беременности сильно осложняется. У новорожденных наблюдаются тяжелые пороки, задержка в развитии. В первую очередь страдают нервная и сердечно-сосудистая системы, печень.
- Воздушно – капельным путем. Таким способом передается mycoplasma pneumonia. В результате развивается респираторный микоплазмоз у детей. Чаще всего заражение происходит в холодное время года, так как организм ребенка в этот момент ослаблен и подвержен различным инфекционным заболеваниям.
- Бытовым путем. Такой способ заражения наблюдается крайне редко, так как микоплазма не выживает на воздухе. В исключительных случаях инфицирование происходит при использовании постельного белья, полотенца или мочалки зараженного человека. При этом развивается урогенитальная форма болезни, которая поражает половую систему ребенка.
Для того чтобы сохранить здоровье ребенка, важно своевременно выявить заболевание. В группу особого риска попадают дети, рожденные от инфицированной матери. В этом случае понадобится обязательное медицинское обследование.
Симптоматика
Симптомы появления микоплазмы у ребенка будут зависеть от формы заболевания. Врожденный микоплазмоз имеет следующие признаки:
- Развитие конъюнктивита.
- Появляются подкожные абсцессы.
- Приступы диареи.
- Судороги.
- Симптомы поражения почек и печени.
- Расстройство дыхательной системы.
- Долгое заживление пупка.
К появлению таких признаков приводит микоплазма хоминис у детей. Инкубационный период, как правило, не превышает пару недель. Поэтому в первые дни жизни необходимо внимательно следить за любыми изменениями здоровья малыша.
В случае заражения бытовым путем развивается урогенитальная форма заболевания. При этом проявляются следующие симптомы:
- Выделения из половых органов. Они достаточно скудные и не имеют запаха.
- Зуд в области гениталий.
- Болевые ощущения во время мочеиспускания.
- Неприятные ощущения в нижней части живота.
Самой распространенной формой заболевания становится респираторная. Для нее характерны признаки заболевания дыхательных путей в острой форме, а именно:
- Повышение температуры тела до показателя в 37,5 градусов.
- Кашель, который вначале может быть сухим, а позже наблюдается отделение мокроты.
- Покраснение слизистой поверхности ротовой полости.
- Заложенность носа.
- Першение в горле.
- Ребенок становится вялым, может пропадать аппетит , ему постоянно хочется спать.
Заниматься постановкой диагноза самостоятельно нельзя. Для того чтобы точно определить появление микоплазмы у ребенка необходимо тщательное медицинское обследование.
Постановка точного диагноза
Диагностика заболевания достаточно трудная. Симптоматика схожа со многими другими проблемами, поэтому врачи не срезу могут разработать правильную методику обследования.
Среди основных методов диагностики выделяют:
- Рентгенологическое обследование. Удается установить изменение междолевой и костальной плевры.
- Общий анализ крови. Он поможет выявить происходящий в организме воспалительный процесс.
- Бактериологический посев. В ходе этой процедуры образец, отобранный у ребенка, помещают в питательную среду. Спустя некоторое время микроорганизмы начинают активно размножаться, и их становится видно под микроскопом.
- Серологическое исследование. В ходе такого исследования выявляется наличие в крови ребенка антител к микоплазме.
- Полимеразная цепная реакция. Позволяет определять в исследуемом образце присутствие генов микоплазмы. Такая методика позволяет точно отделять этот вид возбудителя от других. Но она не позволяет оценить тяжесть поражения. Время проведения такого анализа не более двух суток. Перед тем как сдавать образец, ребенку придется воздерживаться от похода в туалет на протяжении двух часов.
- Иммунофлюоресценция. В ходе этого исследования отобранный образец обрабатывается специальным составом. В результате микоплазма начинает флюоресцировать.
Только после полноценной диагностики можно говорить о наличии микоплазмоза. Особенно важно вовремя определить mycoplasma pneumoni.
Доктор Комаровский призывает родителей обращать пристальное внимание на здоровье малышей в сентябре-октябре месяце. Это время считается наиболее благоприятным для инфицирования.
Основные терапевтические методики
Своевременное определение микоплазмы у детей по симптомам и начало лечения станет залогом быстрого восстановления здоровья. Патогенные микроорганизмы такого рода плохо поддаются воздействию антибиотиков. Поэтому важно выбрать именно то средство, которое окажется эффективным в конкретной ситуации.
Специалисты применяют в терапии следующие антибактериальные препараты:
- Суммамед. Основным действующим веществом становится азитромицин. Дозировку рассчитывают, исходя из массы тела ребенка.
- Эритромицин. Рекомендовано использовать в тяжелых случаях.
- Рондомиццин.
- Тетрациклин.
- Клиндамицин.
Антибактериальная терапия оказывает негативное влияние на микрофлору кишечника, так как от действия препарата погибают не только вредоносные, но и полезные микроорганизмы. Поэтому одновременно с приемом антибиотиков показано применение пробиотиков. В составе таких препаратов содержатся штаммы полезных бактерий. Для детей лучше подойдет Бифиформ, Хилак Форте, Аципол и некоторые другие.
В случае поражения дыхательных путей при респираторном микоплазмозе понадобится прием отхаркивающих препаратов. Самыми безопасными считаются сиропы Доктор МОМ и Доктор Тайс. Они имеют приятный вкус и аромат, поэтому дать их ребенку не трудно.
Если микоплазмоз сопровождается повышенной температурой тела, то необходим прием жаропонижающих препаратов. Детям лучше всего дать Нурофен. Для малышей приобретите сироп, а подросткам подойдут таблетки.
Болезнь сильно сказывается на иммунной системе малышка. Поэтому в некоторых случаях специалисты рекомендуют применение иммуномодулирующих средств. К ним относится Интерферон. Он выпускается в форме капель, которые необходимо регулярно закапывать в носик ребенку.
Выбор конкретных препаратов должен проходить под контролем лечащего врача. Он определяет дозировку и продолжительность терапии. Передозировка препаратов может спровоцировать появление побочных эффектов. Для контроля эффективности лечения нужно будет сдавать анализы.
Одновременно с медикаментозной терапии ребенок должен придерживаться диетического режима питания. Из его рациона нужно исключить все тяжелые блюда. Пища должна быть легкой и быстро усваиваться организмом. Обеспечьте малышу полноценный питьевой режим. Помимо достаточного количества чистой воды, давайте ему ягодные морсы и компоты, фруктовые соки.
Терапия народными средствами
Лечение микоплазмоза у детей можно проводить и с применением рецептов народной медицины. Но такая терапия не должна стать единственным методом. Ее можно применять только в качестве дополнения к медикаментозному лечению. Среди самых эффективных рецептов можно выделить следующие:
- Смешайте по три ложки березовых листьев, бессмертника и спорыша. В смесь введите четыре ложки подорожника. Тщательно смешайте компоненты. Две ложки полученного состава запарьте двумя стаканами кипятка. Спустя 10 часов настой необходимо перелить в кастрюлю и прокипятить. Останется его только профильтровать и остудить. Давайте ребенку по 50 мл приготовленного отвара по три раза в день.
- Приготовьте сбор из двух частей лобазника и 1 части зверобоя. Запарьте две ложки подготовленной смеси двумя стаканами кипятка. Протомите на водяной бане в течение 10 минут. После этого профильтруйте и остуде приготовленный отвар. Давайте ребенку в количестве 50 мл по три раза в сутки, делайте это перед кормлением.
- Подготовьте сбор из боровой матки, грушанки и зимолюбки, взятых в равных количествах. 45 грамм такого состава запарьте тремя стаканами кипятка. Оставьте на 45 минут. После этого профильтруйте настой и давайте ребенку по половине стакана три раза в день. Продолжительность такой терпи может достигать 28 дней.
- Введите в две столовые ложки коры дубы ложку боровой матки. Хорошенько перемешайте состав и запарьте его 300 сл кипятка. Спустя 45 минут настой готов. Им рекомендовано проводить спринцевание половых органов девочкам.
- Вкусным и эффективным лекарством становится черника. Заварите чай из листьев и ягод этого растения. Достаточно просто залить сырье кипятком и выдержать около 10 минут. Такое настой необходимо давать ребенку по три раза в день. Для улучшения вкусовых качеств добавьте немного сахара, а лучше меда.
- Победить респираторный микоплазмоз можно при помощи ингаляций. В кипящую воду отправите немного шалфея, эвкалипта, ромашки, зверобоя и чистотела. Ребенок должен вдыхать пары кипящей жидкости на протяжении 15 минут. Такие процедуры необходимо повторять каждый день перед тем, как уложить малыша спать.
- Микоплазма у детей нередко проникает в слизистые поверхности носоглотки. Помочь в такой ситуации могут полоскания. Для приготовления раствора добавьте в 100 мо спирта 10 грамм прополиса. Оставьте на несколько дней. После этого профильтруйте полученную настойку. В стакане чистой теплой воды разведите 30 капель приготовленной настойки. Такой жидкостью нужно полоскать горло. Такие процедуры повторяют по четыре раза в день.
Такие простые и действенные рецепты позволят быстрее справиться с болезнью. Они могут иметь и противопоказания. Поэтому перед тем как прибегать к подобным методикам лечение, необходимо обязательно проконсультироваться со специалистом.
Профилактика
Гарантированно уберечь ребенка от заражения микоплазмой нельзя, но можно предпринять меры, которые снизят вероятность инфицирования.
К ним относят:
- В холодное время года и период вспышки всевозможных респираторных заболеваний необходимо оградить ребенка от посещения мест скопления большого количества людей. Если избежать этого невозможно, пользуйтесь защитными масками.
- Укрепляйте иммунитет ребенка. Для этого вводите в рацион больше свежих овощей, ягод и фруктов. По рекомендации врача можно давать малышу витаминно-минеральные комплексы. На состояние иммунной системы благотворно влияют прогулки на свежем воздухе, занятия спортом.
- Для того чтобы избежать развития урогенитального микоплазмоза необходимо строго соблюдать правила личной гигиены. Следите за тем, чтобы ребенок не пользовался личными вещами носителя инфекции.
- Предотвратить развитие у малыша внутриутробного микоплазмоза можно при правильном поведении беременной женщины. В это время нужно избегать половых контактов с вероятными носителями инфекции, пользоваться презервативом во время полового акта. Беременной женщине врачи рекомендуют сдать анализ на микоплазмоз. Нужно внимательно следить за соблюдением правил личной гигиены. Никогда нельзя пользоваться чужими полотенцами, мочалками и постельным бельем, так как существует вероятность передачи инфекции бытовым путем.
Соблюдение таких несложных рекомендаций позволит снизить вероятность инфицирования. Любое заболевания проще предупредить, чем потом долго и сложно лечить.
Прогноз
Успешность лечения микоплазмоза будет зависеть от своевременности выявления проблемы и формы болезни. Самым сложным становится внутриутробное заражение. Часто новорожденные страдают поражением печени, энцефалитов, менингитов и другими заболеваниями. Они отстают в развитии от своих сверстников, так как повреждаются клетки головного мозга. Ребенок может родиться недоношенным и иметь патологии в строении внутренних органов. В такой ситуации одной антибактериальной терапии уже будет недостаточно. Потребует комплексный подход к лечению микоплазмоза и всех сопутствующих заболеваний.
Респираторная форма микоплазмоза хорошо поддается лечению, особенно, если терапия была начата своевременно.
Болезнь длиться не более полутора недель. Заканчивается она полным выздоровлением малыша. При этом необходимо строго соблюдать все рекомендации специалиста. В некоторых случаях могут развиваться осложнения.
Возможные осложнения
Иногда заболевание дает о себе знать не сразу. В первое время симптоматика может быть смазанной или вовсе отсутствовать. В такой ситуации вероятность развития осложнений увеличивается. Появляются следующие сопутствующие заболевания:
- Патологическое расширение бронхов.
- Энцефалит – воспалительный процесс, протекающий в головном мозге.
- Пиелонефрит – поражение почек.
- Артрит – воспалительный процесс, протекающий в суставах.
Такие осложнения часто наблюдаются у детей с внутриутробным микоплазмозом. Респираторная форма микоплазмоза может быть осложнена пневмонией. Как правило, он хорошо лечится и проходит бесследно.
Микоплазма – серьезное заболевание, которое требует своевременного грамотного лечения. Не пытайтесь самостоятельно поставить диагноз и проводить терапию. При первых же тревожных признаках обращайтесь к врачу.
Нашли ошибку в тексте? Выделите ее и нажмите Ctrl+Enter, и мы все исправим!
Его возбудителем являются микоплазмы – это одноклеточные организмы, имеющие очень тонкую мембрану. Они не подвержены классификации, и обособлены отдельно. Эти микроорганизмы проникают в организмы, питаются, делятся, однако полная самостоятельная жизнедеятельность в окружающей среде их невозможна. Они могут находиться некоторое время в грунте и теплых водоемах, но быстро размножаться они могут только в организме человека. Микоплазмы преимущественно поражают организм крупнорогатого скота, собак, мышей, в разные виды птиц, а также человеческий организм. Микоплазы бывают многих видов, но для человека, патогенны только 4 вида. Больше всего эти микроорганизмы поражают слизистые оболочки, как животных, так и человека и являются для организмов патогенными бактериями.
Микоплазмоз у детей проявляется как инфекционное заболевание, возбудителями которого являются бактерии рода Mycoplasma
Они вызывают воспаления мочеполовой системы (уреоплазмоз) у детей вне зависимости от возраста. Этому заболеванию больше всего чувствительны дети, которые имеют ослабленную иммунную систему или как осложнения после инфекционных заболеваний.
Передаваться болезнь может передаваться разными путями:
- Воздушно-капельный путь и через предметы домашнего обихода. Заражение может произойти среди скопления людей. Допустим, заразиться можно в детском саду, школе, парке.
- Трансплацентарный путь. Это передача инфекции от матери к ребенку. Чаще всего эти симптомы могут проявляться на глазах и поражении дыхательных путей. Чаще всего страдают этим заболеванием девочки, у которых есть предрасположенность воспаления мочеполовой системы.
Как проявляется респираторный микоплазмоз?
Респираторный микоплазмоз у детей может распределяться на разные группы:
- респираторный,
- пневмонический,
- урогенитальный (мочеполовые органы),
- перинатальный (внутриутробное заражение),
- генерализованный (поражение тканей и органов).
Респираторный микоплазмоз чаще других выявляют у детей, потому что неокрепшая иммунная система постоянно поражается инфекциями верхних путей. Однако микоплазменная инфекция относится к одной из простых и легко переносимых форм. Период развития заболевания у ребенка длится от 5 до 10 дней. Больше всех распространяется в осенне-зимний период. Чаще всего микоплазмы поражают дыхательную систему. Заразиться респираторным микоплазмозом можно только воздушно-капельным путем. Поэтому локальными очагами заражения являются места скопления больных людей. Это и детские сады, и школы, и учреждения, где могут находиться инфицированные люди.
Признаки заболевания очень легко перепутать с простудными заболеваниями. Именно поэтому исследовать заболевание очень сложно. Помимо этого, усложняется исследование бактерий по причине их размеров, которые невозможно разглядеть при помощи микроскопического метода. Поэтому лучше всего прибегать к иммуноферментному анализу.
Как правило, микроорганизмы проникаются в ребенка через слизистые оболочки рта и носа. Крепясь к оболочке, они начинают выделять в организм, токсические вещества – адгезины. Инкубационный период обычно длиться от недели до месяца. Развитие болезни зависит от степени здоровья организма и иммунной системы. Если проявляются симптомы быстрее, то он будет проходить в легкой форме и выздоровление наступит быстрее.
Симптомы проявляются сложно и часто, врачи могут ошибиться с выставлением диагноза, и принять симптомы микоплазмоза за вирусное заболевание.
У детей чаще чем у взрослых проявляется респираторный микоплазмоз
Какие симптомы появляются у детей от микоплазмоза?
Инфекция имеет инкубационный период в 7-14 дней, однако может и затянуться до месяца. В каждом возрасте симптомы у ребенка проявляются по-разному и имеют свои характерные признаки:
- У ребенка не дышит нос, появляются сопли и кашель. Такие симптомы длятся около 14 дней.
- Состояние лихорадки. У детей в возрасте от 7 до 14 температура может подняться до 39-40С. Такая температура сложно сбивается, и может держаться до 2-3 дней.
- Отмечается слабость, дискомфорт в желудке, тошнота, потеря аппетита.
- Появление спазмов в желудке, болезненные ощущения в костях и мышцах, головные боли.
- На тяжелой стадии заболевания кожа в отдельных местах может приобретать синюшный оттенок.
- Если у ребенка еще и пневмония, то отмечаются симптомы сильной тахикардии.
При микоплазмозе у ребенка появляется насморк, кашель, высокая температура
Какие последствия следуют после микоплазмоза?
Осложнения после микоплазмоза можно разделить на 2 группы: специфические и неспецифические.
Специфические: все виды менингита и неврита, моноартриты (особенно это касается крупных суставов), миокардиты, перикардиты, синдром Рейтера (воспаления сосудов глаз, мочеполовой системы), тромбоцитопении, пневмотораксы и другие.
Неспецифические осложнения образуются при нарушении бактериальной флоры в организме. Это могут быть пиелонефрит, гаймарит, отит и другие.
Микоплазмоз может вызвать серьезные осложнения
Как лечить микоплазмоз у детей?
Для того чтобы диагностировать и поставить правильное лечение необходимо сдать анализ крови на антитела.
| Возраст | Уровень IgA (г/л) |
| 0 – 5 месяцев | 0,02 – 0,5 |
| 2 – 5 месяцев | 0,04 – 0,8 |
| 5 – 9 месяцев | 0,08 – 0,8 |
| 9 – 12 месяцев | 0,15 – 0,9 |
| 12 – 24 месяцев | 0,15 – 1,1 |
| 2 – 3 года | 0,18 – 1,5 |
| 3 – 5 лет | 0,25 – 1,6 |
| 5 – 8 лет | 0,35 – 2,0 |
| 8 – 12 лет | 0,45 – 2,6 |
| Дети поле 12 лет и взрослые | 0,4 – 3,5 |
Когда микоплазмоз находится в острой фазе, то необходимо его лечение такой схемой:
- Строгая диета, которая должна состоять из легких продуктов, содержащих все необходимые микроэлементы.
- Для подкрепления иммунной системы рекомендуют пить поливитаминные комплексы (алфавит, детокс, пассилат, пиковит, ламин вижион, биск и другие)
- Также применяется медикаментозное лечение, то назначают принимать антибиотики 2-3 поколения: спирамицин, азитромицин, вильпрафен, кларитромицин.
Микоплазменная инфекция лечится в зависимости от поражения. Такое лечение должно быть очень строгое. Например, когда начинаются сильные поражения нервной системы, назначают бенемицин, тетраолеан. Параллельно с антибиотиками назначают гормональные препараты – преднизолон.
Чтобы устранить микроорганизмы из организма применяют средства, предотвращающие интоксикацию организма, лекарства, которые увеличивают кровоток и увеличивают разжижение крови (гепарин), спазмолетики, отхаркивающие препараты (туссин), антиоксиданты. Для закрепления результата применяют физиотерапевтические процедуры. После выздоровления необходимо пройти лечение для укрепления организма. Постоянно находиться под присмотром врача, и следить, как проходит лечение. Ходить к пульмонологу после выздоровления необходимо еще около 2 месяцев.
Какие профилактические меры применяются?
Как правило, лечение протекает очень хорошо, но следует помнить, что даже после выздоровления малыш все равно остается еще носителем вируса не пару месяцев. Обычно, это заболевание длиться около 14 дней, однако если параллельно малыш заболел еще и пневмонией, то тогда лечение длиться до 30 дней. Чтобы обезопасить окружающих необходимо не водить малыша в садик или школу еще примерно недельку. На сегодняшний день микоплазменная инфекция любого вида лечиться очень хорошо и выздоровление, в основном проходит без последствий.
Не стоит бояться слова микоплазмоз. Лучше больше уделите внимание закаливанию ребенка, укрепляйте его иммунную систему и микоплазменная инфекция не коснется вашего малыша. Оставайтесь здоровыми.
Лучшая профилактика – это спорт. Отведите своего ребенка на плаванье и подпитывайте витаминами. Также одевайте теплее малыша зимой, потому что именно в этот период они больше всего подвержены микоплазмозу.
Бактерии, относящиеся к классу Mycoplasma, являются внутриклеточными паразитами. Микоплазма у детей проявляется как инфекционное заболевание верхних дыхательных путей, урогенитального тракта, является возбудителем атипичной пневмонии. Микробы, прочно обосновавшись внутри клеток эпителия органов, остаются недоступными элементам иммунной защиты организма. В сложных случаях необходимо длительная антибиотикотерапия.
Микоплазма — микробная инфекция
Исследователи предполагают, что три вида мельчайших бактерий ответственны за ряд патологий органов дыхания, урогенитального тракта, пищеварительной системы. Это одноклеточные микроорганизмы Mycoplasma pneumoniae, M. genitalium, M. hominis, не имеющие прочной клеточной оболочки. Микоплазмы чаще поражают клетки эпителия верхних дыхательных путей. На втором месте находятся инфекционные заболевания мочеполовой системы. Активное размножение бактерий нарушает функции многих органов.
Mycoplasma pneumoniae вызывает тонзиллофарингит, синусит, трахеобронхит, легкую атипичную пневмонию. Ребенок ощущает першение в горле, у него возникают навязчивый кашель, субфебрильная температура. Симптомы и лечение микоплазмы у детей сходно с ОРВИ; известны случаи появления смешанных инфекций. Дальнейшее размножение возбудителей в дыхательных путях часто приводит к развитию пневмонии.
Микоплазмы встречаются в ассоциации с уреаплазмой, хламидиями, сочетаются с вирусной инфекцией, а именно с аденовирусами, вирусами гриппа и парагриппа.
Вспышки острых респираторных заболеваний у детей с 5 до 15 лет регистрируются весь холодный период года. В структуре ОРЗ на долю микоплазмоза приходится лишь около 5%, но этот показатель увеличивается примерно в 10 раз каждые 2–4 года во время эпидемий. Микоплазма вызывает до 20% острых пневмоний.
Симптомы и диагностика микоплазмоза верхних дыхательных путей
Период инкубации возбудителя составляет от 3–10 дней до 4 недель. Сложность распознавания респираторной формы микоплазмы заключается в том, что клиническая картина обычно напоминает ОРВИ. Дети, в отличие от взрослых, острее реагируют на активность возбудителя заболевания. Возникают проявления интоксикации, насморк, приступообразный кашель, который может заканчиваться рвотой.
Первоначальные симптомы микоплазмы у ребенка:
- Повышенная температура сохраняется в течение 5–10 дней до 37,5°С;
- першение, зуд и боль в горле;
- насморк, заложенный нос;
- конъюнктивит;
- головная боль;
- сухой кашель;
- слабость.
При осмотре горла можно заметить покраснение слизистой ротоглотки. Именно схожесть течения респираторного микоплазмоза у детей с ОРВИ затрудняет диагностику заболевания. Родители дают ребенку противокашлевые средства, сиропы для улучшения отхаркивания. Однако такое лечение чаще всего не приносит результата, а кашель продолжается в течение нескольких месяцев. На фоне активности микоплазмы в верхних дыхательных путях у новорожденных, недоношенных младенцев и детей до 8 лет развиваются синуситы, бронхиты, пневмонии.
Микоплазмоз легких
Клинические проявления микоплазменной пневмонии напоминают хламидиоз легких. Терапия заболеваний также имеет много общих черт. Схожесть двух различных микробных инфекций вызвана маленькими размерами, по сравнению с другими бактериями, отсутствием твердой клеточной стенки. Микоплазмы невозможно разглядеть под обычным световым микроскопом.
Признаки легочной формы микоплазмоза у детей:
- заболевание начинается внезапно или как продолжение ОРВИ;
- озноб, повышение температуры до 39°С;
- сухой кашель сменяется влажным;
- мокрота скудная, гнойная;
- головные и мышечные боли.
Педиатр, выслушивая легкие ребенка, отмечает жесткое дыхание и сухие хрипы. Рентген показывает, что в тканях легких имеются рассеянные очаги воспаления. Врач предлагает сдать анализ на микоплазму у детей — исследование крови из вены, которое подтвердит или опровергнет первоначальный диагноз. Для распознавания микоплазменной инфекции применяются методы иммуноферментного анализа и полимеразной цепной реакции (соответственно ИФА и ПЦР). Накопление антител, относящихся к типам IgG и IgM, происходит при иммунном ответе организма на активность микоплазмы.
Микоплазмоз почек и других органов
Дети могут заразиться от взрослых при непосредственных контактах — это сон в общей постели, использование одного сиденья унитаза, полотенца. Случается, что источником микоплазмы становится персонал детского сада. При респираторной и урогенитальной форме микоплазмоза в основном поражаются клетки эпителия. Начинаются дистрофические изменения ткани, ее некроз.
Инфицирование органов мочеполовой системы у подростков приводит к циститам, пиелонефритам, вагинитам. Микоплазмы инициируют патологические процессы в печени, в тонкой кишке, в различных отделах головного и спинного мозга. Микоплазмоз у девочек подросткового возраста проявляется в форме вульвовагинитов и легких поражений урогенитального тракта. Течение заболеваний чаще всего бессимптомное, в случае тяжелых форм возникают боли внизу живота, появляются слизистые выделения.
Микоплазма в крови у ребенка может вызвать развитие генерализованной формы, для которой характерно поражение дыхательной системы и ряда внутренних органов. Увеличивается в размерах печень, начинается желтуха. Возможно развитие менингита, абсцесса головного мозга, менингоэнцефалита. Появляется розовая сыпь на теле, слезятся и краснеют глаза (конъюнктивит).
Лечение бактериальной инфекции
Если беспокоит только насморк, температура субфебрильная, то антибактериальные препараты не потребуются. Лечение антибиотиками — специфическая терапия микоплазмоза. Препаратами выбора считаются макролиды, фторхинолоны, тетрациклины. Другие медикаменты дают в зависимости от симптоматики.
Пероральные антибиотики:
- Эритромицин — по 20–50 мг на 1 кг веса тела в сутки на протяжении 5–7 дней. Суточную дозу делят на три приема.
- Кларитромицин — по 15 мг на 1 кг массы тела. Дают утром и вечером, с промежутком между приемами 12 ч.
- Азитромицин — по 10 мг на 1 кг веса тела в первый день. В следующие 3–4 дня — по 5–10 мг на кг массы тела в сутки.
- Клиндамицин — 20 мг на 1 кг веса в сутки 2 раза в день.
Микоплазмы растут медленнее, чем другие бактерии. Поэтому длительность лечения составляет не 5–12 дней, а 2–3 недели.
Клиндамицин относится к антибиотикам линкозамидам. Кларитромицин, эритромицин и азитромицин принадлежат к группе макролидов. Тетрациклиновые антибиотики используются все реже по причине распространения устойчивых к ним штаммов бактерий. Существует практика сочетания антимикробных препаратов, отличающихся по механизму воздействия. Например, врачи могут назначить комбинацию эритромицина с тетрациклином. Другой вариант — смена антибиотика при длительном курсе лечения. На выбор средства влияет аллергия у ребенка на вещества, относящиеся к определенным группам антибактериальных препаратов.
Таблетированные формы антибиотиков сложнее давать малышам, особенно при необходимости рассчитать дозу и поделить одну капсулу на несколько приемов. Врачи рекомендуют лечить ребят, не достигших 8–12 лет суспензиями, которые готовят из антибактериального вещества в форме порошка и воды. Выпускают такие средства в стеклянных флаконах, снабжают дозировочной пипеткой, удобным мерным стаканчиком или ложечкой. Препарат в детской дозировке обычно сладкий на вкус.
Сопутствующее лечение (по симптомам)
Ребенку, заразившемуся микоплазмой, дают при высокой температуре нестероидные противовоспалительные средства для облегчения состояния больного. Детям назначают ибупрофен или парацетамол в форме суспензии для приема внутрь, ректальных суппозиториев. Можно воспользоваться сосудосуживающим спреем для носа, принимать антигистаминные капли или сироп внутрь (препараты «Зиртек» или аналогичный «Зодак», «Лоратадин», «Фенистил» для самых маленьких пациентов).
Сопутствующее лечение уменьшает раздражение и боль в горле, но не влияет на возбудителя заболевания.
Средства против кашля, например «Синекод», рекомендуется давать только в первые дни. Тогда ребенок сможет отдохнуть от приступов мучительного кашля. В дальнейшем врач назначает отхаркивающие препараты для разжижения и облегчения отхождения мокроты. Оправдано применение для лечения микоплазмы аптечных препаратов и народных средств, укрепляющих иммунитет.
Микоплазмы у детей после острого периода заболевания остаются в организме, хотя и в незначительном количестве. Полное выздоровление не наступает, иммунитет к возбудителю не вырабатывается. На этом фоне периодически возникают ларингит, фарингит, бронхит. Часто респираторный и урогенитальный микоплазмоз приобретают хронический характер.
Профилактика микоплазмы
Ребенка, заболевшего микоплазмозом, рекомендуется изолировать от других детей на 5–7 суток при респираторной форме бактериальной инфекции, на 14–21 день — при легочной разновидности. Проводятся такие же профилактические мероприятия, как при других острых заболеваниях верхних дыхательных путей — ОРВИ, гриппе, ангине. Препаратов, которые ребенок или взрослый мог бы принимать для предупреждения заражения микоплазмой, не существует.
симптомы, причины, лечение, профилактика, осложнения
Причины
От чего может быть микоплазмоз у детей? Во-первых, это наследственный фактор. Инфицирование плода возможно ещё в утробе матери. В этом случае заболевание проявляет себя или в процессе беременности, или после появления малыша на свет. Внутриутробное инфицирование может вызвать заглатывание амниотических жидкостей непосредственно через слои плаценты. Также имеет место быть заражение при преодолении естественных родовых путей, если микоплазмоз носит урогенитальный характер.
Дети школьного возраста заражаются микоплазмозом воздушно-капельным путём. В этом случае инфекция попадает в организм ребенка через рот и нос. Микроорганизмы «зацепляются» за поверхность слизистых оболочек и выделяют адгезины.
То, как проявляется микоплазмоз врождённого типа зависит от его вида. Так, урогенитальный характер заболевания у матери влечёт за собой заражение хоминисом или гениталиумом. Патологии при наличии микоплазменной инфекции редко возникают самостоятельно. Как правило, микроорганизмы активизируются «в комбинации» с другими инфекциями.
Симптомы
Если носитель микоплазмоза – ребёнок младшего школьного возраста, то проявления заболевания часто незначительны и не причиняют дискомфорта. Среди подростков признаки заболевания сопровождаются осложнениями. Диагноз микоплазмоз влечёт за собой частые острые респираторные заболевания. Ребёнок становится более восприимчивым к пневмонии. Вызванное активностью микроорганизмов ОРЗ начинается с першения в горле. Кашель затяжной, похож на тот, что отмечается при коклюше. Респираторный микоплазмоз характеризуется насморком и повышением температуры. Первые признаки проявляются в день заболевания и сохраняются на протяжении 7-14-ти дней.
В случае «подключения» аденовирусных инфекций и хламидий, микоплазмы вызывают симптомы бронхита, возможно обнаружение признаков воспаления лёгких. Заболевание сопровождается лихорадкой. Ребенок жалуется на боли в грудной области. Распознать микоплазмоз не всегда легко, так как он проявляется аналогичным образом, что и типичные вирусные инфекции.
В зависимости от формы микоплазмоза, первые признаки могут выглядеть следующим образом:
- Высокая температура, сухой кашель, переходящий во влажный, «красное» горло, выделения из носа и его заложенность – типичные симптомы респираторной формы.
- Интенсивная лихорадка, отсутствие аппетита, головная боль, быстрая утомляемость, болевой синдром в области суставов, сильный кашель с одышкой указывают на пневмотический микоплазмоз.
- Если речь идет об урогенитальном заболевании, то здесь имеют место быть выделения из наружных половых органов, ощущения зуда, болезненность мочеиспускания и тянущая боль внизу живота.
Диагностика микоплазмы у ребёнка
Диагностировать микоплазмы сложно за счет маскировки болезни под простуду. При этом, микроскопия не позволяет обнаружить микроорганизмы из-за их малого размера. Определить наличие инфекции можно посредством взятия мазка и последующего изучения. Также используется иммунофлуоресценция. Определить проявления микоплазмоза помогают анализы венозной крови, в которой врачам предстоит выявить антитела. Кроме того, диагностировать заболевание позволяют рентгеновские обследования.
Осложнения
Родителям, желающим узнать, чем опасен микоплазмоз у ребёнка, нужно помнить, что он склонен перетекать в хроническое заболевание. Отсутствие адекватного лечения может повлечь за собой поражения почек, печени, нервной системы.
Лечение
Что можете сделать вы
Вылечить заболевание, характеризующееся исключительно симптомами ОРЗ можно, не применяя антибактериальную терапию. Как правило, достаточно использования сосудосужающих капель, обработки носоглотки, приём таблеток для лучшего отхаркивания. Терапия может дополняться антигистаминными препаратами. В случае подозрений на пневмонию ребенка рекомендуется госпитализировать и продолжать лечение в стационаре.
Родители должны знать, что делать, если заболевание ребенка указывает на микоплазмоз, и как оказать маленькому пациенту первую помощь. Так, обязательным условием является незамедлительное обращение к врачу при любых отклонениях от нормы. Важно помнить, что не всегда высокая температура, насморк и кашель являются безобидными симптомами обычной простуды.
Что делает врач
Для того чтобы вылечить ребенка от микоплазмоза врачи применяют методы, соответствующие форме заболевания. Если болезнь носит генерализированный характер, лечение осуществляется в стационарном режиме. Респираторные микоплазмы можно лечить дома.
Медикаментозная терапия предусматривает использование преимущественно симптоматических средств, а именно препаратов для:
- снижения температуры,
- облегчения отхаркивания,
- устранения инфекции.
В некоторых случаях требуется реабилитация с физиотерапией и лечебной физкультурой.
Профилактика
Предотвратить заражение ребенка можно, ограничив его контакты с людьми, являющимися носителями микоплазм. Настоятельно рекомендуется регулярное прохождение медицинских обследований всеми членами семьи. Раннее обнаружение заболевания повышает шансы на быстрое и безболезненное уничтожение микроорганизмов. Комплекс профилактических мер респираторного микоплазмоза аналогичен тому, что рекомендуют для предотвращения вирусных заболеваний. Методов минимизации рисков заражения урогенитальной формой микоплазмоза для детей нет.
Оцените материал:
спасибо, ваш голос принят
Статьи на тему
Показать всёПользователи пишут на эту тему:
Показать всёВооружайтесь знаниями и читайте полезную информативную статью о заболевании микоплазмы у детей. Ведь быть родителями – значит, изучать всё то, что поможет сохранять градус здоровья в семье на отметке «36,6».
Узнайте, что может вызвать недуг , как его своевременно распознать. Найдите информацию о том, каковы признаки, по которым можно определить недомогание. И какие анализы помогут выявить болезнь и поставить верный диагноз.
В статье вы прочтёте всё о методах лечения такого заболевания, как микоплазмы у детей. Уточните, какой должна быть эффективная первая помощь. Чем лечить: выбрать лекарственные препараты или народные методы?
Также вы узнаете, чем может быть опасно несвоевременное лечение недуга микоплазмы у детей, и почему так важно избежать последствий. Всё о том, как предупредить микоплазмы у детей и не допустить осложнений.
А заботливые родители найдут на страницах сервиса полную информацию о симптомах заболевания микоплазмы у детей. Чем отличаются признаки болезни у детей в 1,2 и 3 года от проявлений недуга у деток в 4, 5, 6 и 7 лет? Как лучше лечить заболевание микоплазмы у детей?
Берегите здоровье близких и будьте в тонусе!
симптомы, лечение, причины у ребенка и фото

Микоплазма у детей, симптомы и лечение которой будут рассмотрены далее, чаще всего возникает при прохождении младенцем родового пути. Микоплазмоз у детей может развиться и в период внутриутробного развития из-за внутриутробного инфицирования, когда ребенок заражается из-за проникновения через плаценту возбудителей болезни. Это так называемые урогенитальные способы заражения. В некоторых случаях происходит развитие у ребят старшего возраста такого заболевания, как респираторный микоплазмоз, который передается воздушно-капельным путем.
Содержание статьи
- Бактерии, вызывающие развитие заболевания
- Признаки болезни у младенцев и детей старшего возраста
- Лечение различных видов микоплазмоза
Бактерии, вызывающие развитие заболевания

Фото условного обозначения вируса, который вызывает микоплазмоз у детей
Ребенок заражается недугом при прохождении родовых путей или во время внутриутробного развития из-за наличия в организме беременной женщины таких паразитов, как хламидии. Если заражение произошло посредством воздушно-капельной инфекции, то, как правило, микоплазмоз у детей вызывают бактерии M. pneumoniae.
Патологический процесс чаще всего происходит из-за наличия таких паразитов, как уреаплазмы или хламидии, а сам микоплазмоз является следствием их деятельности.
Микробы, вызывающие эту болезнь, имеют очень маленький размер, поэтому их сложно обнаружить не только в простой, но и электронный микроскоп. У них отсутствуют клеточные стенки, поэтому их трудно окрасить при диагностике. Это очень затрудняет анализ. Хламидии не поддаются лечению многими антибиотиками.
Признаки болезни у младенцев и детей старшего возраста
Симптомы заболевания у ребенка проявляются еще в утробе матери. Часто это приводит к прерыванию беременности или ее отмиранию. В лучшем случае начинаются преждевременные роды, но тогда у ребенка налицо симптомы врожденного микоплазмоза:
- Малыш отстает в развитии от сверстников.
- Младенец плохо набирает вес.
- У ребенка снижен уровень иммунитета.
- Он подвержен воздействию различных микроорганизмов и грибков.
- У малыша длительное время не заживает пупочная рана.
- Часто у таких детей развивается желтуха.
У многих младенцев развиваются такие симптомы:
- На коже возникает сыпь в виде пятнышек.
- Появляется конъюнктивит.
- Сильно увеличиваются лимфатические узелки.
- Поражение охватывает центральную нервную систему и легочные структуры.
Лечение микоплазмы в первые месяцы жизни малыша может резко осложниться из-за развития сепсиса или менингита, что часто заканчивается летальным исходом.
Заболевание у детей дошкольного возраста чаще всего проходит довольно легко, а вот у ребят старшего возраста наблюдаются осложнения. Микоплазмоз чаще всего вызывает ОРЗ, но в некоторых случаях может развиться пневмония у детей. При этом симптоматика недуга проявляется першением в горле и появлением кашля, который похож на кашель во время коклюша. У больного наблюдается незначительное поднятие температуры и насморк.

Если к микоплазме добавляется другая инфекция, поражаются дыхательные пути. Обычно объединяются аденовирусная инфекция и микоплазма, пневмония в этом случае приобретает тяжелый характер. Может развиться бронхит. У детей появляется лихорадка и болит грудь. Болезнь поражает нижний отдел правого легкого и может продлиться около 30 дней. Если не будет лечения, то может развиться отит и опадение альвеол легкого.
Лечение различных видов микоплазмоза
При выявлении болезни у беременной женщины ее начинают лечить только с 12 недели беременности.
Это помогает избежать рождения недоношенного младенца и предотвращает внутриутробную гибель плода. После появление такого малыша на свет его обследуют на наличие микоплазм методом ПЦР. Если в кровь младенца проникли микробы и это подтвердил анализ, то начинают лечение с использованием различных антибиотиков.
Для этого осуществляют подбор нужного лекарства по уровню чувствительности к нему вредоносных бактерий. На основании этих исследований назначается нужный препарат, который убивает всех носителей заболевания. Беременной женщине могут прописать вместе с антибиотиками м различные витаминные комплексы, а родившемуся малышу дают соединения интерферона.
Если у детей старшего возраста, больных микоплазмозом, выявлено ОРЗ, им прописывают сосудосуживающие капли. Могут понадобиться отхаркивающие лекарственные средства и антигистаминные медикаменты. Дошкольникам дают сироп от кашля. Во время лечения ребенку предписывается пить много жидкости. Если у больного поднялась температура и врачи подозревают пневмонию, его немедленно госпитализируют.
Из различных типов лекарственных препаратов чаще всего врачи применяют для излечения от пневмонии, вызванной микоплазмами, следующие медикаменты:
- Из группы макролидов — Азитромицин.
- Из подгруппы тетрациклинов — Тетрациклин и подобные ему лекарства.
- В тяжелых случаях применяют фторхинолоны.
Чтобы ускорить лечебный процесс, часто врачи назначают внутримышечные инъекции. Вместе с антибиотиками при комплексном методе лечения пациента употребляются и растворы для снятия интоксикации организма. Их вводят посредством капельниц. Также применяются витаминные смеси для укрепления иммунитета. Для ускоренного прохождения реабилитации детям назначают лечебную физкультуру и различные физиотерапевтические процедуры.
что такое, симптомы и лечение

При микоплазме у детей выявлять симптомы, и назначать лечение должен только квалифицированный специалист. Микоплазменная инфекция у детей вполне возможна, потому родителям следует быть готовым к подобному повороту события. Считать заболевание невероятно опасным для ребёнка не стоит, однако потенциальную угрозу, особенно для дыхательных систем, микоплазма все же представляет.
Что это?
Микоплазмы у детей являются паразитами, которые действуют на внутриклеточном уровне. Проявляется наличие паразитов в детском организме в виде болезней, связанных с урогенитальным трактом или верхними дыхательными путями. Из-за микоплазм развивается атипичная пневмония, микоплазменный бронхит и ряд других неприятных недугов.

Микоплазмоз напоминает с первого взгляда обычное ОРВИ
Когда микробы проникают в клетки эпителия, они оказываются в безопасности относительно иммунной системы. Потому при серьезном заболевании у ребенка требуется проходить длительный курс прием антибиотиков.
Специалисты отмечают, что только три разновидности микоплазмы является источником потенциальной угрозы для здоровья ребенка. Потому первым делом нужно сделать анализ крови на микоплазму и определить, с каким видом микроорганизмов вы столкнулись.
Зачастую микоплазма поражает эпителиальный слой верхних дыхательных путей и мочеполовой системы. В случае активного распространения вируса, микоплазма может привести к нарушениям работоспособности различных органов детского организма.
Респираторный микоплазмоз у детей несет в себе потенциальную угрозу, поскольку может спровоцировать:
- синуситы;
- трахеобронхиты;
- атипичную пневмонию;
- бронхиты.
При заболеваниях по причине микоплазмы ребенок чувствует першение, появляется сильный кашель и растет температура. Как видите, такое заболевание во многом напоминает обычную ОРВИ. К тому же, не редко у ребенка обнаруживается одновременно микоплазмоз и ОРВИ, то есть смешанные инфекционные заболевания. Если позволить микроорганизмам развиваться и размножаться дальше, это грозит пневмонией.
Симптоматика
Скажем сразу, что при подозрениях на микоплазму у детей симптомы и лечение подтверждает и, соответственно, назначает только специалист. Задача родителей — вовремя обнаружить характерные признаки микоплазмы, что позволит предотвратить бронхит у детей и ряд других потенциально опасных заболеваний.
После того, как микоплазма оказывается в крови и проникает в организм, наступает так называемый инкубационный период. В зависимости от индивидуальных особенностей организма, а также эффективности работы иммунной системы, длительность инкубационного периода может составлять от нескольких дней до нескольких недель. Крайне редко он длится более месяца.
Обнаружить признаки микоплазмы или микоплазмоза сложно по той простой причине, что характерные особенности напоминают обычную острую респираторную вирусную инфекцию. Детский организм более остро реагирует на микоплазму, если сравнивать со взрослыми. Во многом это можно объяснить тем, что иммунная система взрослого человека лучше сформирована, а потому эффективнее противостоит возбудителям заболеваний.
Следует отметить, что симптомы микоплазмоза в запущенной форме могут проявляться в виде интоксикации, насморка, приступного кашля и даже рвоты.
Обычно первичные признаки проявляются легче, потому родителям следует обращать на них внимание. К основным симптомам начальной стадии микоплазмы относят:
- горловое першение;
- зуд и болевые ощущения в горле;
- конъюнктивит;
- насморк;
- постоянно заложенный нос;
- общая слабость и недомогание;
- головные боли;
- кашель сухого типа;
- температура около 37,5, которая не падает в течение недели.
Также при микоплазмозе у ребенка часто обнаруживается покраснение горла и ротоглотки. Потому, как вы видите, микоплазмоз достаточно легко спутать с обычными респираторными инфекциями.
Родители, при появлении подобных признаков, сразу же дают ребенку лекарства от горла и кашля, всевозможные сиропы, чтобы малыш мог откашляться. Но, как вы понимаете, в случае микоплазмоза подобное лечение не даст никакого результата. Кашель может сохраняться не один месяц.
Активность вирусов, а также отсутствие должного лечения микоплазмы влечет за собой синуситы, бронхиты и пневмонию.
Поражение легких и почек
При легочной форме симптомы микоплазмоз демонстрирует во многом аналогичные с хламидозом легких. Потому обязательно нужно лечить то заболевание, которое подтвердит педиатр после осмотра.
Отправляйтесь к специалисту, который послушает ребенка. Обычно при поражении легких микоплазмой наблюдается сухой хрип и жесткое дыхание. Также делается рентген, с помощью которого обнаруживают наличие рассеянного очага воспалительных процессов.
Чтобы назначить грамотное лечение микоплазмоза у детей, рекомендуется сдать анализ крови из вены. По ней можно подтвердить или же опровергнуть подозреваемый диагноз.
Не менее опасным является поражение почек, вызванное микоплазмой. Происходит заражение в основном от родителей, которые выступают носителем вируса. Путь проникновения достаточно прост — использование общих предметов быта, сон в одной кровати и пр. Также вероятность заражения присутствует в детских садах, где воспитатели являются носителями микоплазмы.
Урогенитальная и респираторная форма заболевания вызывает поражение клеток эпителия, что приводит к постепенному некрозу тканей. Зараженные органы, относящиеся к мочеполовой системе, включая почки, могут спровоцировать цистит, вагинит и пиелонефрит.
На самом деле микоплазма несет в себе серьезную угрозу. Особенно, когда речь идет о наличии микоплазмы в крови. Эти вирусы поражают дыхательную систему и внутренние органы, если переходят в генерализированную форму.
Особенности лечения

При микоплазмозе у ребенка часто обнаруживается покраснение горла и ротоглотки.
Не остается ничего другого кроме как лечить недуг. Микоплазмоз поддается лечению. Важно понимать, что микоплазма является условно-патогенным микроорганизмом. То есть его присутствие в организме человека вовсе не обязательно влечет за собой заболевание.
Проблемы возникают обычно в том случае, если параллельно с микоплазмой присутствуют другие заболевания, которые и приводят к переходу микоплазмы из условно-патогенного в патогенное состояние.
Потому лечение основано на том, чтобы избавиться от сопутствующих заболеваний и подавить активность самих микроорганизмов микоплазмоза. В большинстве случаев детям назначают терапию на основе антибиотиков. Причем рекомендуем использовать антибиотики не в виде таблеток, а в форме суспензии.
В основном суспензия — это порошок, который нужно готовить своими руками путем смешивания порошка с определенным количеством воды. Получается смесь, которую легко и иногда достаточно приятно пить ребенку. Просто, как показывает практика, большинству детей сложно глотать таблетки. Особенно, если речь идет о совсем маленьком возрасте.
Вместе с тем главным условием эффективного лечения микоплазмы является повышение защитных функций организма. Речь идет не только о приеме иммуностимуляторов, но также о правильном питании, занятиях физкультурой и поддержании организма в тонусе всеми доступными способами.
 «Полное очищение от паразитов со скидкой 50%!»
«Полное очищение от паразитов со скидкой 50%!»Запущена федеральная программа по избавлению населения от паразитов! Тяжело поверить, но эффективный препарат для очищения организма финансируется бюджетом и спецфондами. Страшная статистика свидетельствует, что 850 ТЫСЯЧ человек в России умирает каждый год из-за паразитов! Чтобы избежать этого нужно принимать копеечное средство…
Читать далееРеспираторный микоплазмоз у детей | Коровина Н.А., Заплатников
Для цитирования: Коровина Н.А., Заплатников Респираторный микоплазмоз у детей // РМЖ. 2004. №13. С. 778
Респираторный микоплазмоз – группа антропонозных инфекционно–воспалительных заболеваний органов дыхания, вызываемых патогенными микроорганизмами рода Mycoplasma. Основную этиологическую роль при этом играет Mycoplasma pneumoniae (M. pneumoniae). Значение других микоплазменных возбудителей в генезе респираторных инфекций у детей до настоящего времени остается предметом дисскуссии. Поэтому термин «респираторный микоплазмоз» в основном ассоциируется с M. pneumoniae–инфекцией органов дыхания [5,7,15,22]. Респираторный микоплазмоз широко распространен в человеческой популяции, обусловливая 10–16% всех случаев ОРЗ. При этом установлено, что в период эпидемических вспышек доля M. pneumonia в этиологической структуре острых инфекций органов дыхания может достигать 30–40%. Отмечено также, что респираторный микоплазмоз характеризуется определенными возрастными особенностями. Наиболее часто острые респираторные инфекции M. pneumoniae– этиологии встречаются у детей, подростков и лиц молодого возраста. Так, у детей в возрасте 5–14 лет M. pneumoniaeявляется этиологическим агентом респираторных инфекций в 21–35%, а у подростков и лиц 19–23 лет – в 16–20% случаев [4–8,12,15–18,25]. Эт и о л о г и я M. pneumoniae – представитель рода Mycoplasma (семейство Mycoplasmatac е ae , класс Mollicutes ). Возбудители респираторного микоплазмоза – очень мелкие, свободноживущие, грамотрицательные, факультативно–анаэробные бактерии, лишенные истинной клеточной стенки и характеризующиеся выраженным полиморфизмом. Функции клеточной стенки выполняет трехслойная цитоплазматическая мембрана. При этом M. pneumoniae не способна синтезировать стерины, необходимые для образования липидных слоев данной мембраны. В результате этого восполнение потребностей в холестерине и других стеринах возбудитель осуществляет только за счет утилизации их из инфицированных тканей макроорганизма. Отсутствие клеточной стенки и особенности метаболизма M. pneumoniaeопределяют невысокую ее выживаемость вне организма–хозяина и повышенную чувствительность к факторам внешней среды. Установлено, что ультразвук, ультрафиолетовое облучение, колебания рН среды и температуры, а также традиционные дезинфицирующие средства обладают выраженным ингибирующим влиянием на M. pneumoniae [5,8,22]. Эп и д еми о л о г и я Источникоминфекции являются больные с манифестной и субклинической формой заболевания. Роль M. pneumoniaе–носителей (как транзиторных, так и реконвалесцентных) в качестве источников инфекции признается не всеми. Передача инфекции осуществляется преимущественно воздушно–капельным путем. При этом инфицирование происходит лишь при тесном контакте между людьми, что обусловлено нестойкостью возбудителя в окружающей среде. Поэтому типичными для M. pneumoniae являются семейные очаги инфекции, а наибольший уровень заболеваемости отмечают в организованных коллективах, особенно закрытого типа. Описаны также случаи внутригоспитального распространения инфекции [8,9]. Респираторный микоплазмоз регистрируется повсеместно (чаще в странах с умеренным климатом). При этом каждые 4–8 лет отмечается эпидемический подъем заболеваемости. Установлено, что M. pneumoniae– инфекция может встречаться у людей любого возраста, но наиболее часто – у детей–школьников, подростков и молодых людей. Манифестные формы заболевания также преимущественно регистрируются в указанных возрастных группах. Так, если у детей первых 5 лет жизни микоплазменные пневмонии встречаются довольно редко, то у детей школьного возраста, подростков и молодых взрослых M. pneumoniae является одним из основных этиологических факторов внебольничного воспаления легких [4,6,8,17,20,24]. Инкубационный период заболевания составляет от 1 до 4 недель. Период, когда возможно заражение при поражении M. pneumoniaeверхних дыхательных путей – 5–7 дней, при M. pneumoniae–пневмонии – до 2–3 недель [8,15,22,25]. Па тог е н е з и п а томорфология Входными воротами для M. pneumoniae–инфекции являются слизистые респираторного тракта. Выраженный тропизм M. pneumoniae к слизистым дыхательных путей обусловлен особенностями строения поверхностных антигенов возбудителя [5,8,22]. Последние содержат адгезины, обеспечивающие лиганд–рецепторное связывание M. pneumoniae с эпителиальными клетками респираторного тракта. При этом ферменты, синтезируемые микоплазмой, оказывают неблагоприятное воздействие на эпителий. Повреждение клеточной стенки эпителиоцитов сопровождается нарушением межклеточных связей, угнетением мукоцилиарного клиренса и в конечном счете приводит к гибели эпителиальных клеток [3,8,14]. Процессы воспаления чаще ограничиваются слизистыми верхних дыхательных путей и бронхов. Однако нередко (особенно у детей школьного возраста и молодых людей) инфекционный процесс распространяется на терминальные отделы респираторного тракта, приводя к развитию пневмонии. При этом отмечают дистрофию, деструкцию и метаплазию части клеток альвеолярного эпителия, а также утолщение межальвеолярных перегородок. Эпителиальные клетки на ранних этапах заболевания сохраняют связь со стенкой альвеол, но позднее – слущиваются и подвергаются лизису. У детей раннего возраста при этом возможно развитие гиалиновых мембран. Одновременно в легочном интерстиции отмечаются ограниченные инфильтраты, преимущественно перибронхиальные и периваскулярные, которые представлены лимфоцитами, плазмоцитами, гистиоцитами, моноцитами и единичными нейтрофилами [3,14]. Отмечено, что в результате тяжелого респираторного микоплазмоза может развиться хронический интерстициальный легочный фиброз [26]. Описаны случаи развития генерализованной M. pneumoniae–инфекции с вовлечением в воспалительный процесс органов кровообращения, нервной системы, суставов, а также с поражением кожных покровов, слизистых и клеток крови [10,18,]. В последние годы активно изучается роль M. pneumoniae в развитии различных иммунопатологических состояний (бронхиальная астма, ревматоидный артрит, синдром Стивенса–Джонсона, иммунные цитопении и др.) [10,19,23]. Имму н и т е т. M. pneumoniae–инфекция сопровождается формированием специфических гуморальных и клеточных иммунных реакций, направленных на элиминацию возбудителя. Однако развивающийся при этом иммунитет непродолжителен, в результате чего возможно повторное заражение [6,8,9,22,25]. Кл и н и к а Выраженность клинических проявлений M. pneumoniae–инфекции весьма вариабельна и может характеризоваться как субклиническим, так и манифестным течением (схема 1). Манифестные формы респираторного микоплазмоза у детей наиболее часто проявляются острыми воспалительными изменениями верхних дыхательных путей (ВДП). Ведущим клиническим вариантом инфекции при этом является фарингит. Реже развиваются микоплазменные ринит, синуситы, средний отит, мирингит (воспаление барабанной перегородки), который может быть буллезным, и ларингит [25]. Следует отметить, что симптоматика M. pneumoniae–фарингита и других микоплазменных поражений ВДП имеет мало специфических черт и практически не отличается от аналогичных заболеваний иной этиологии. Инфекция начинается остро, с подъема температуры тела до фебрильного уровня и недомогания, в ряде случаев отмечаются головная боль и другие симптомы интоксикации. Возникают першение и боли в горле, чувство «заложенности носа». Реже отмечаются насморк, боли в ушах и проявления конъюнктивита (чаще – «сухого»). Лихорадка, как правило, купируется в течение 3–5 дней, но субфебрилитет может сохраняться еще на протяжении 1–2 недель. Катаральные симптомы заболевания в подавляющем большинстве случаев регрессируют в течение 7–10 дней, однако выделение возбудителя с носоглоточным секретом может отмечаться еще длительное время – до нескольких недель [9,25]. M. pneumoniae–инфекция нижних отделов органов дыхания сопровождается развитием воспаления бронхов (микоплазменный бронхит) и легких (микоплазменная пневмония). При этом наиболее частой клинической формой заболевания является бронхит. Однако при эпидемическом подъеме заболеваемости частота развития микоплазменных пневмоний значительно возрастает. Установлено, что в этот период до 40–60% всех пневмоний у детей школьного возраста имеют M. pneumoniae–этиологию. Клинический дебют микоплазменной пневмонии напоминает развитие M. pneumoniae–инфекции верхних дыхательных путей (см. выше). Однако более длительно сохраняется фебрильная лихорадка. При этом симптомы интоксикации обычно выражены неярко, что является одним из немногих специфических признаков микоплазменнойпневмонии. Кроме этого, через несколько дней от начала заболевания появляется сухой, навязчивый и/или приступообразный кашель, который сохраняется в течение длительного времени – от нескольких недель до нескольких месяцев. У более старших детей и подростков кашель постепенно становится продуктивным. В легких при этом могут выслушиваться рассеянные сухие и разнокалиберные влажные хрипы. При рентгенологическом исследовании в легких выявляют двусторонние очаги негомогенной инфильтрации. Примерно у 10% детей с микоплазменной пневмонией отмечают преходящую макулопапулезную сыпь. В подавляющем большинстве случаев заболевание протекает нетяжело, характеризуется гладким течением и отсутствием дыхательной недостаточности или слабой ее выраженностью. В то же время у детей с иммунодефицитами, серповидно–клеточной анемией, с тяжелыми сердечно–легочными заболеваниями, а также у пациентов с синдромом Дауна имеется риск развития осложненных форм микоплазменной пневмонии [22,25]. Лабора торн а я диа г нос тик а Учитывая отсутствие специфических клинических признаков M. pneumoniae–инфекции, верификацию заболевания проводят на основании результатов лабораторного обследования. Классические микробиологические методы малопригодны для выявления M. pneumoniae. Так, световая микроскопия при данной инфекции характеризуется крайне низкой их чувствительностью, что связано с очень малыми размерами возбудителя. Посев и культивирование на специально обогащенных средах требуют значительной продолжительности исследования – от 1 до 3–6 нед. Поэтому данные лабораторные методы не должны использоваться при заболеваниях, в генезе которых предполагают участие микоплазм. В настоящее время для быстрой и достоверной идентификации M. pneumoniaeприменяют методики, направленные на выявление его антигенов с помощью иммунофлюоресценции (ИФ) или его генома, используя полимеразную цепную реакцию (ПЦР). При этом ПЦР характеризуется наибольшей специфичностью и чувствительностью [5,22,25]. Среди серологических (иммунологических) методов диагностики M. pneumoniae–инфекции наиболее часто на современном этапе используется иммуноферментныйанализ (ИФА). При этом выявление IgM антител к M. pneumoniaeв ИФА свидетельствует о текущей или недавно перенесенной инфекции. Наличие специфического инфекционного процесса подтверждается также 4–кратным и более нарастанием концентрации IgG антител к M. pneumoniae при исследовании «парных сывороток» пациента. Особо следует отметить, что в ряде случаев положительные результаты ИФА на M. pneumoniae–инфекцию могут быть связаны с перекрестным реагированием на микоплазмы других видов (фальшпозитивный результат). Нельзя исключить и фальшнегативные результаты ИФА. Поэтому лабораторная диагностика респираторного микоплазмоза считается оптимальной, если используется комбинация методов, направленных на выявление в исследуемых материалах (назо–фарингиальная слизь, мокрота, плевральный экссудат и др.) антигенов возбудителя методом ИФ или его генома при помощи ПЦР, а также характеризующих иммунный ответ пациента на M. pneumoniae, выявляя специфические антитела классов IgМ и IgG при постановке ИФА (схема 2). Ле ч е н и е Этиотропная терапия респираторного микоплазмоза показана при пневмонии, тяжелых бронхитах, а также при поражении ВДП у детей из группы риска (пациенты с синдромом Дауна, иммунодефицитными состояниями, серповидно–клеточной анемией, тяжелыми кардио–респираторными заболеваниями). Существует мнение, что при M. pneumoniae–инфекции ВДП у «исходно здоровых детей» назначение антибиотиков не требуется [6,25]. Особо следует подчеркнуть, что M. pneumoniae устойчива к природным и полусинтетическим пенициллинам, цефалоспоринам, карбопенемам, ко–тримоксазолу. Поэтому недопустимо их назначение при M. pneumoniae–инфекции. Препаратами выбора для этиотропной терапии респираторного микоплазмоза у детей в возрасте первых 8 лет жизни являются макролиды. У детей старше 8 лет и у подростков, кроме макролидов, могут использоваться тетрациклины. В педиатрической практике лечение M. pneumoniae–инфекции наиболее часто проводят макролидными антибиотиками [1,6,12]. Ма кролиды– группа бактериостатических антибиотиков, химическая структура которых представлена макроциклическим лактонным кольцом [11]. В зависимости от числа атомов углерода в лактонном кольце различают 3 основных подкласса макролидов – 14–, 15– и 16–членные макролидные антибиотики, а в зависимости от происхождения выделяют природные и полусинтетические препараты (табл. 1). Установлено, что микробиологическая эффективность различных макролидов по отношению к М. pneumoniaпрактически одинакова [11,27]. Однако при выборе препарата необходимо обращать внимание не только на спектр антибактериального действия, но и на профиль его безопасности, а также – на взаимодействие с другими лекарственными средствами (табл. 2). Таким образом, только детальный анализ анамнестических данных пациента, клинической картины заболевания и проводимой при этом сопутствующей терапии позволяет сделать адекватный выбор антибактериального средства. Так, если микоплазменный бронхит или пневмония протекают с обструктивным синдромом и требуется назначение теофиллина, то необходимо обратить внимание на совместимость макролидов и теофилиновых производных. Это связано с тем, что метаболизм данных лекарственных средств осуществляется при участии одних и тех же ферментов печени – оксидазы системы цитохрома Р450. Одновременное их применение приводит к угнетению активности цитохрома Р450. В результате этого нарушается биотрансформация теофиллина, что приводит к повышению его сывороточной концентрации. При этом, учитывая крайне малую широту диапазона терапевтических концентраций теофиллина, возникает реальная угроза развития его передозировки (беспокойство, возбуждение, нарушение сна, мышечный тремор, тошнота, рвота, тахикардия, артериальная гипотония, сердечная аритмия; в тяжелых случаях – галлюцинации, судороги, сердечная недостаточность). Однако не все макролидные антибиотики одинаково сильно угнетают оксидазные системы печени. Установлено, что максимальное влияние на цитохром Р450 оказывают 14–членные макролиды – как природные (эритромицин, олеандомицин), так и полусинтетические (рокситромицин, кларитромицин). Поэтому их совместное использование с производными метилксантинов (теофиллин) следует признать нецелесообразным (табл. 2). Предпочтение при этом должно отдаваться 16–членным макролидам ( Макропен ® и др.) и азалидам, которые обладают наименьшим ингибирующим влиянием на цитохром Р450 [1,11,27]. Эритромицин и кларитромицин нецелесообразно использовать и в тех клинических ситуациях, когда дети с респираторным микоплазмозом одновременно получают карбамазепин (эпилепсия, эссенциальная невралгия тройничного и языко–глоточного нервов) в связи с тем, что 14–членные макролиды снижают метаболизм карбамазепина. В результате этого может наступить передозировка карбамазепина с развитием его токсических эффектов (нарушение сознания, судороги, миоклонус, гипотермия, кардио–респираторные изменения и др.) [2,11]. Следует также отметить, что макролиды нежелательно использовать вместе с антигистаминными препаратами в связи с высоким риском развития при этом желудочковых аритмий (табл. 2). Поэтому недопустимо шаблонное назначение Н1–гистаминоблокаторов для профилактики возможной аллергии на антибиотики (так называемое «прикрытие»). Тем более, что аллергические реакции при использовании макролидных антибиотиков отмечаются нечасто. Да и в целом макролиды достоверно считаются одними из самых безопасных антибиотиков . При использовании макролидных антибиотиков серьезные побочные реакции отмечаются крайне редко. Из нежелательных проявлений чаще отмечаются тошнота, рвота, боли в животе, реже – диарея. Как правило, эти побочные явления чаще встречаются при использовании 14–членных макролидов, как природных, так и полусинтетических. Установлено также, что длительное применение природных 14–членных макролидов может сопровождаться развитием холестатического гепатита, в том числе и за счет синтеза гепатотоксичных метаболитов антибиотика (нитрозоалкановые формы). В то же время отмечено, что риск развития поражений печени значительно ниже при использовании 16–членных макролидов, т.к. при их метаболизме не образуются нитрозоалкановые метаболиты [11,27]. Учитывая, что у детей нередки случаи ассоциации микоплазменной и типичной пневмотропной инфекции ( M. pneumoniae+ S. pyogenes или M. pneumoniae+ S. pneumoniae), представляется важным обратить внимание на необходимость выбора при этом адекватной этиотропной терапии. Установлено, что макролидные антибиотики обладают высокой активностью как против пиогенного стрептококка, так и против пневмококка. При этом отмечено, что против S. pyogenes практически все макролиды проявляют сопоставимо высокий уровень активности. Аналогично выглядит и активность макролидов против пенициллинчувствительных штаммов S. pneumoniae, в то время как против пенициллин– и эритромицин–u1088 резистентных штаммов S. pneumoniae активны только 16–членные макролиды [11,13]. При этом нельзя не отметить повышение в последние годы резистентности типичной пневмотропной микрофлоры к макролидным антибиотикам, которая в подавляющем большинстве случаев является перекрестной среди всех 14– и 15–членных препаратов. В то же время отмечено, что пенициллин– и эритромицин–резистентные пневмококки, а также эритромицин–резистентные пиогенные стрептококки сохраняют чувствительность к 16–членным макролидам [11,13]. Очевидно, это связано с тем, что 16–членные макролидные антибиотики не индуцируют метилирование аденина в 23S–рибосомальной РНК бактерий и, следовательно, не способны стимулировать MLS бактериальную резистентность. Кроме этого, имеются данные о том, что для 16–членных макролидов менее характерны и такие механизмы резистентности, как инактивация антибиотика и изменение проницаемости клеточной стенки. Поэтому бактериальные возбудители, устойчивые к 14– и 15–членным макролидам, могут сохранять чувствительность к 16–членным макролидным антибиотикам [11,27]. Таким образом, препаратами выбора для этиотропной терапии респираторного микоплазмоза у детей первых 8 лет жизни являются 16–членные макролидные антибиотики ( Ма к р о п е н ® и др.) и азалиды (схема 2). При этом собственный опыт свидетельствует о высокой клинической эффективности и хорошей переносимости Макропена ® у детей, начиная с первых недель жизни. У детей с массой тела менее 30 кг Макропен ® назначают в виде суспензии. Режим дозирования зависит от тяжести заболевания. Так, при пневмонии Макропен ® целесообразно использовать в дозе 50 мг/кг/сутки (в 2–3 приема), тогда как при бронхитах и заболеваниях верхних дыхательных путей суточная доза составляет 20–40 мг/кг (в 2 приема). У детей с массой тела более 30 кг Макропен ® назначается по 400 мг (1 табл.) 3 раза в сутки. Макропен ® , как и другие макролиды, противопоказан при тяжелых заболеваниях печени. При лечении респираторного микоплазмоза у детей старше 8 лет, кроме макролидов могут использоваться тетрациклиновые антибиотики. При этом наиболее часто применяется доксициклин и его аналоги (схема 2). Режим дозирования препарата: в первые сутки– 4 мг/кг, с переходом на 2 мг/кг/сутки – в последующие дни. При использовании доксициклина могут развиться диспептические нарушения, глоссит, эзофагит, анемия, нейтро– и тромбоцитопении, фотосенсибилизация и др. патологические состояния. Одновременное применение доксициклина с барбитуратами, карбамазепином, антацидами, рифампицином приводит к уменьшению его терапевтического эффекта. Кроме возрастных ограничений (до 8 лет), препарат противопоказан также при тяжелых заболеваниях печени, лейкопениях, порфирии [2]. Продолжительность этиотропной терапии при респираторном микоплазмозе, независимо от используемых антибиотиков, не должна ориентироваться на выделение возбудителя из организма и уровни специфических антител. Следует помнить, что M. pneumoniaeдаже после проведенного лечения может сохраняться в организме еще на протяжении нескольких недель. Специфические к M. pneumoniaeантитела класса IgМ могут обнаруживаться в течение нескольких месяцев, а антитела класса IgG – даже через несколько лет после перенесенной инфекции [5,22,25]. Поэтому продолжительность лечения антибиотиками должна определяться клиническими, а не лабораторными критериями. При адекватно подобранной этиотропной терапии курс применения антибиотиков в подавляющем большинстве случаев не превышает 10–14 дней. Убедительных данных об эффективности иммуномодулирующей терапии при респираторном микоплазмозе в доступной литературе мы не нашли. Более того, учитывая сложные иммунные реакции, возникающие при микоплазмозе, в том числе и запуск в определенных ситуациях аутоиммунных механизмов, следует очень осторожно относиться к бесконтрольному использованию при этой инфекции иммунотропных препаратов. По показаниям, в зависимости от клинической выраженности, проводится симптоматическое лечение (жаропонижающие, средства от кашля, насморка и др.). При этом тактика выбора препаратов и их режим дозирования основываются на общепризнанных правилах [6]. Пр офи л а к т и к а Меры специфической иммунопрофилактики M.pneumoniae–инфекции в настоящее время не разработаны, однако такие работы ведутся. Экспозиционная профилактика включает мероприятия, традиционные для предотвращения респираторных инфекций (изоляция больных на период клинической манифестации заболевания, наблюдение за людьми, находящимися с нами в контакте, своевременное выявление в очагах инфекции новых больных и др.) [6,9,15,22,25]. Обсуждаются вопросы необходимости проведения специфической химиопрофилактики (макролиды, доксициклин), если зарегистрирован семейный очаг M. pneumoniae–инфекции или имеются случаи заболевания в закрытом коллективе (дома ребенка, детские сады с круглосуточным пребыванием, интернаты и др.). Кроме этого, дискутируется возможность антибиотикопрофилактики в тех случаях, когда дети с синдром Дауна, иммунодефицитами, серповидно–клеточной анемией, тяжелыми заболеваниями органов дыхания и кровообращения имеют тесный контакт с больными респираторным микоплазмозом [22,25].
Литература 1. Антибактериальная терапия/ Под ред. Л.С.Страчунского, Ю.Б.Белоусова, С.Н.Козлова. – М.: Фармединфо, 2000. – 190 с. 2. Государственный реестр лекарственных средств: МЗ РФ, 2000. 3. Клембовский А.И. Микоплазменная пневмония/ Морфологическая характеристика и особенности патогенеза острого воспаления легких у детей/ В кн. Пневмонии у детей/ Под ред. С.Ю.Каганова, Ю.Е.Вельтищева. – М.: Медицина, 1985. – С. 83–85 4. Лисин В.В., Кореняко И.Е. Респираторный микоплазмоз. – М., 1988. – 90 с. 5. Медицинская микробиология/ Под ред. В.И.Покровского, О.К.Поздеева. – М: ГЭОТАР МЕДИЦИНА, 1999. 6. Острые респираторные заболевания у детей: лечение и профилактика/ Научно–практическая программа Союза педиатров России. – М.: Международный Фонд охраны здоровья матери и ребенка, 2002. – 69 с. 7. Покровский В.И., Прозоровский С.В. Новые аспекты инфекционной пульмонологии / Эпидемиология и инфекционная патология. – М., 1989. – С. 12–13. 8. Прозоровский С.В., Раковская И.В., Вульфович Ю.В. Медицинская микоплазмология. – М., 1995. – 287 с. 9. Профилактика внутрибольничных инфекций. Руководство для врачей/ Под ред. Е.П.Ковалевой и Н.А.Семиной. – М., 1993. 10. Савенкова М.С. Микоплазмоз у детей: решенные и нерешенные вопросы. – Вопр. Cовр. Педиатр. – 2001. – Т. 1. – №5. – С. 38–46. 11. Страчунский Л.С., Козлов С.Н. Макролиды в современной клинической практике. – Смоленск: Русич, 1998. – 304 с. 12. Таточенко В.К. Практическая пульмонология детского возраста. – М., 2001. – 268 с. 13. Таточенко В.К. Антибиотики при острых респираторных заболеваниях у детей. – Consilium medicum. – 2004, приложение №1. – С. 3–6. 14. Цинзерлинг А.В. Заболевания, вызываемые микроорганизмами семейства Mycoplasmatiaceae. / В кн. Современные инфекции. Патологическая анатомия и вопросы патогенеза. – С–Пб.: Сотис, 1993. – С. 222–228. 15. Учайкин В.Ф. Руководство по инфекционным заболеваниям у детей. – М.: Гэотар Медицина, 1998. 16. Чешик С.Г., Линкова С.А., Афанасьева В.А. и др. Клинико–рентгенологическая характеристика бронхолегочного микоплазмоза у детей. – Педиатрия. – 1987. – № 1. – С. 34–39. 17. Block S., Hedrick J., Hamerschlag M.R. et al. Mycoplasma pneumoniae and Chlamydia pneumoniae in pediatric community–acquired pneumonia. – Pediatr. Infect. Dis. J., 1995; 14: 471–477. 18. Denny F.W., Clyde W.A., Glezen W. P. Mycoplasma pneumoniae disease: Clinical spectrum, pathophysiology, epidemiology and control. – J. Infect. Dis., 1971, 123: 74. 19. Esposito S., Principi N. Asthma in children: are Chlamydia or Mycoplasma involved. – Pediatr. Drugs., 2001, 3: 159–168. 20. Gendrel D. Pneumonies communautaires de I’enfant: etiologie et traitement. – Arh. Pediatr., 2002, 9 (3): 278–288. 21. Michelow I.C., Olsen K., Lozano J. et al. Epidemiology and Clinical Characteristics of Pneumonia in Hospitalized Children. – Pediatrics, 2004, 113 (4): 701–707. 22. Microbiology and Infections Diseases/ 3rd edition. Virella G. Baltimor: Williams & Wilkins, 1997 23. Nicolson G.L., Marwan Ph.D., Nasralla Y. et al. Mycoplasmal Infections in Chronic Illnesses. – Med. Sent., 1999, №5 (Vol. 4): 172–175. 24. Principi N., Esposito S., Blasi F., Allegra L. Role of Mycoplasma pneumoniae and Chlamydia pneumoniae in children with community–acquired lower respiratory tract infections. – Clin. Infect. Dis., 2001, 32: 1281–1289. 25. Red Book: 2000. Report of the Committee on Infection Diseases. 25rd: American Academy of Pediatrics, 2000, 855 р . 26. Tablan O., Reyes M.P. Chronic intestinal pulmonary fibrosis following Mycoplasma pneumoniae pneumonia. – Amer. J. Med., 1985, 79: 268–270. 27. Williams J.D., Sefton A.M. Comparison of macrolide antibiotics. – J. Antimicrob. Chemother. – 1991, 31 (suppl. C): 11–26.
Поделитесь статьей в социальных сетях
Порекомендуйте статью вашим коллегам
Микоплазмоз у детей: причины, симптомы, лечение
Микоплазмоз у детей диагностировать достаточно сложно, что связано с частым отсутствием симптомов. Инфекционное заболевание наиболее часто выявляется в переходное время года, когда появление признаков простуды заставляет родителей вести ребенка к врачу. Микоплазмы в крови обнаруживаются при проведении специфических диагностических процедур. Бактерии поражают слизистые оболочки органов дыхания и мочеполовой системы. Главное — вовремя обнаружить симптомы заболевания и отличить их от проявлений хламидиоза.

Дети часто заражаются из-за незрелости иммунной системы. Если у взрослых вследствие перенесенной ранее микоплазменной инфекции формируется иммунитет, то у маленьких пациентов в холодное время года часто случается повторное возникновение заболевания. Особенно это касается детей, контактирующих с инфицированными сверстниками, т. е. посещающих школу и дошкольные образовательные учреждения.

Причины возникновения
Основным источником инфекции считаются носители бактерии. Заболевание может распространяться следующими путями:
- гематогенным;
- воздушно-капельным;
- контактным.
 Иные пути заражения инфекцией для детей не характерны. Развивается микоплазмоз в 4 стадии:
Иные пути заражения инфекцией для детей не характерны. Развивается микоплазмоз в 4 стадии:
- На 1 возбудитель инфекции закрепляется в клетках ворсинистого эпителия слизистых оболочек, вырабатывая специальный фермент — адгезин.
- На 2 этапе наблюдается активное размножение патогенных микроорганизмов.
- В дальнейшем инфекция распространяется на кожу и подкожную клетчатку, заражая данные области.
- На последней стадии микоплазмоз переходит на легкие, способствуя развитию опасного воспалительного процесса — промежуточной пневмонии.
Признаки заболевания не всегда появляются сразу после заражения. В некоторых случаях клиническая картина развивается через месяц, и она схожа с проявлениями ОРВИ. Распознать заболевание при внешнем осмотре пациента не по силам даже опытному врачу.
Микоплазмоз активизируется на фоне:
 стрессов;
стрессов;- снижения иммунитета;
- респираторных инфекций.
Нередки врожденные его формы, причины возникновения которых кроются во внутриутробном или перинатальном заражении. В таком случае ребенок появляется на свет с низкой массой тела.
Известные случаи летальных исходов и обнаружения опасных пороков — гипотрофических поражений печени, почек, легких и кишечника. При проникновении паразитов в оболочки головного мозга некоторые отделы нервной системы остаются несформированными. Превалирует наличие малодифференцированных очагов поражения, часть нейронов меняет свою структуру. Заражение мальчиков может стать причиной мужского бесплодия в будущем.
Признаки заболевания
Распознать микоплазмоз у детей достаточно сложно, ведь его проявления напоминают обычную простуду. Родители должны внимательно относиться к их здоровью. Микоплазма может вызывать 4 формы инфекции:
 поражение верхних дыхательных путей;
поражение верхних дыхательных путей;- воспаление легких;
- мочеполовые проявления;
- врожденные пороки развития.
Кашель, высокая температура и насморк не всегда являются признаками банальной простуды. Доктор Комаровский советует внимательно отнестись к этим симптомам и показать ребенка педиатру. Для выявления микоплазмоза требуется проведение ряда диагностических процедур.
Поражение мочевыделительной системы способствует появлению:
- чувства жжения при мочеиспускании;
- болей внизу живота;
- выделений из уретры;
- зуда.
Респираторная инфекция способствует появлению:
 жара;
жара;- насморка;
- першения в горле;
- слезотечения.
Это наименее опасная и самая распространенная форма микоплазмоза. Инкубационный период длится 3–7 суток. Патогенные микроорганизмы наибольшую активность проявляют осенью. Наблюдается поражение слизистых оболочек гортани, бронхов, трахеи. При проникновении паразитов в легкие развивается очаговая или двухсторонняя пневмония.
Перинатальный микоплазмоз возникает при заражении плода от больной матери в период внутриутробного развития и родов. Специфические симптомы появляются через несколько месяцев после рождения. В первые дни жизни обнаруживаются признаки недоношенности, желтушки, кожной сыпи и стойких опрелостей. Инфекция способствует увеличению лимфоузлов и воспалению конъюнктивы, препятствует заживлению пупочной ранки, нарушает функции органов дыхания и головного мозга.
 Развитие ребенка не соответствует гестационному сроку. Органы являются несформированными. При внутриутробном заражении возникают:
Развитие ребенка не соответствует гестационному сроку. Органы являются несформированными. При внутриутробном заражении возникают:
- гепатит;
- септицемия;
- нефрит;
- поражение коры надпочечников.
У большинства новорожденных наблюдается воспаление органов дыхательной системы. В патологический процесс может быть вовлечен любой отдел организма. Вылечить тяжелые поражения головного мозга бывает возможно не всегда. Осложненная инфекция способствует заражению крови и развитию менингита. Микоплазмоз у новорожденного может завершиться летальным исходом.
У детей 3–10 лет заболевание чаще всего протекает в легкой форме. У подростков же могут возникать осложнения. Наиболее опасными среди них считаются пневмония, присоединение хламидийной или аденовирусной инфекции. Воспалительный процесс распространяется на нижние доли легких, развивается бронхит с лихорадочным синдромом и болями за грудиной. При неправильном лечении возникает отек легкого, существенно нарушающий функции дыхательной системы. Терапия при микоплазмозе у детей должна начинаться как можно раньше. В некоторых случаях она может быть затруднена.
Диагностика
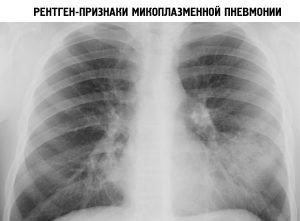 Болезнетворные микроорганизмы не имеют постоянной локализации, из-за чего их сложно обнаружить. Для выявления заболевания проводится ряд лабораторных исследований и аппаратных диагностических процедур:
Болезнетворные микроорганизмы не имеют постоянной локализации, из-за чего их сложно обнаружить. Для выявления заболевания проводится ряд лабораторных исследований и аппаратных диагностических процедур:
- общий анализ крови для выявления признаков воспаления;
- рентген легких и плевры, позволяющий обнаружить патологические изменения в плевре;
- цитология;
- иммуноферментная реакция.
Терапевтические мероприятия
Выявленную в период беременности инфекцию начинают лечить с 12 недели, это препятствует внутриутробному заражению и гибели плода. Рожденный от инфицированной матери ребенок должен проходить обследование методом ПЦР, позволяющее выявить ДНК микоплазмы в крови. При обнаружении бактерии выполняется определение чувствительности микроорганизма к антибиотикам. Подбор препаратов напрямую зависит от результатов этого анализа.
При тяжелых формах инфекции применяются цефалоспорины, макролиды, тетрациклины и фторхинолоны. Лечение микоплазмы у детей направлено на снижение активности возбудителя и нормализацию функций иммунной системы. Детям дошкольного и школьного возраста назначаются витамины, новорожденным — иммуностимуляторы.
Антибиотики не применяются в случае выявления у ребенка легких форм инфекции, имеющих схожие с простудой проявления. Симптоматическая терапия включает применение антигистаминных средств, сосудосуживающих капель, противокашлевых препаратов. Возможно введение макролидов или фторхинолонов.
Лечение микоплазмоза тяжелых форм проводится в стационарных условиях путем постановки инъекций и капельниц с дезинтоксикационным раствором и витаминами. В восстановительный период проводятся физиотерапевтические процедуры.
Профилактика направлена на укрепление иммунитета и исключение контактов с зараженными.
лечение антибиотиками, симптомы воспаления легких, анализы
Самыми частыми детскими недугами являются инфекционно-воспалительные заболевания респираторного тракта. Причиной развития у ребенка таких болезней, как ринит, синусит, отит, ларингит, фарингит, в 15% случаев является бактерия Mycoplasma pneumoniae, представитель рода Mycoplasma. Если вовремя не выявить возбудителя и не начать лечение, самым тяжелым осложнением банального ОРЗ может стать воспаление легочной ткани или микоплазменная пневмония у детей.
 Микоплазменная пневмония у ребенка
Микоплазменная пневмония у ребенкаПричины возникновения
Возбудителями многочисленных инфекционных заболеваний у детей являются патогенные микроорганизмы – микоплазмы. Всего их существует около 12 видов. Все микоплазмы имеют сходные признаки и отличаются лишь местом дислокации внутри организма. Поражение дыхательных путей и, как следствие, пневмонию вызывает Mycoplasma pneumoniae (M pneumoniae).
Mycoplasma pneumoniae обладает как свойствами бактерий, так и вирусов. Как бактерии – способна расти на питательных средах, реагировать на прием антибиотиков. Как вирусы – проникать внутрь клеток организма и паразитировать там.
Особенности Mycoplasma pneumoniae и их роль в развитии легочных заболеваний у детей:
 Микоплазмы
Микоплазмы- Размер не более 0,8 мкм. Микроорганизм передается воздушно-капельным путем, быстро распыляется во внешней среде при чихании или кашле. Микроскопичные размеры позволяют легко проникать через защитную среду слизистых носа.
- Вместо клеточной стенки, микоплазма окружена мембраной. Микроорганизм быстро погибает вне организма человека во внешней среде. Поэтому вероятность заражения высока только при тесном контакте с носителем. Вспышки заболевания часто фиксируются в замкнутых коллективах детских учреждений или среди членов семьи, совместно проживающих.
- Паразитический образ жизни. Микоплазмы способны долгое время жить и размножаться внутри здоровых клеток человека. Маскируясь таким образом, они остаются незамеченными иммунными клетками и выживают после приема антибиотиков. Поэтому заболевание часто протекает в скрытой хронической форме и трудно поддается лечению.
Механизм развития
Микроорганизм попадает на слизистые носа ребенка воздушно-капельным путём. В течение суток после заражения микоплазма прикрепляется к стенкам реснитчатого эпителия респираторного тракта, внедряется в эпителиальные клетки и начинает там размножаться.
 Воздушно-капельный путь заражения
Воздушно-капельный путь зараженияВ процессе своей жизнедеятельности M pneumoniae выделяет токсины, которые повреждают слизистые, вызывают воспаление, раздражение и, как следствие, первичные симптомы пневмонии. Двигательная активность ресничек замедляется, что затрудняет удаление патогена с поверхности слизистых. Вместе с иммунными клетками (фагоцитами), M pneumoniae разносится по организму.
За редким исключением микоплазменная пневмония отличается от других видов пневмоний длительным хроническим течением. Постепенное разрушение клеток эпителия продуктами жизнедеятельности M pneumoniae объясняет медленное нарастание клинических симптомов.
Клинические проявления
Микоплазменная пневмония относится к разряду атипичных. Ее клинические проявления несколько отличаются от симптомов пневмоний, вызванных другими возбудителями.
Инкубационный период может длиться от 1 недели до 1 месяца. Скорость появления первых симптомов зависит от количества попавшего в организм патогена и иммунитета больного ребенка.
Начало заболевания характеризуется следующими проявлениями:
 Сухой кашель у ребенка
Сухой кашель у ребенка- сухость слизистых носа;
- длительный, сухой, непродуктивный, изнурительный кашель;
- першение в горле;
- субфебрильная температура тела;
- слабость, легкое недомогание;
- сильное беспокойство и плач у грудных детей.
Отличительной особенностью микоплазменной пневмонии у детей являются внелегочные симптомы:
- высыпания в виде розовых выпуклых пятен или папул;
- боли в животе;
- ломота суставов и мышц.
О воспалении легких свидетельствуют следующие признаки:
- высокая температура до 39°С;
- боль в груди, прогрессирующая при вдохе или выдохе;
- одышка;
- тяжелые приступы кашля со скудным отделением мокроты.
Диагностика
Диагноз ОРЗ ставится каждому второму ребёнку, поступившему на лечение в педиатрическое отделение поликлиники. Стандартный набор терапевтических средств, предложенных для лечения, не всегда оказывается эффективным. Иногда, несмотря на четкое следование рекомендациям доктора, болезнь прогрессирует. Микоплазменная пневмония в детском возрасте развивается как следствие несвоевременной диагностики респираторного микоплазмоза. Раннее выявление возбудителя и его дифференциация от других видов активаторов пневмонии играют решающую роль для разработки эффективной схемы лечения.
Комплексный подход в диагностике неуточненной пневмонии включает несколько этапов:
 Рентген легких ребенка
Рентген легких ребенка- физикальный осмотр;
- рентгенологическое исследование или компьютерная томография;
- лабораторная диагностика.
Эффективность физикального осмотра пациента с подозрением на пневмонию напрямую зависит от опыта и квалификации доктора. При прослушивании хрипов и шумов в легких, для уточнения причин назначают рентген или КТ. Из-за отсутствия четких критериев по интерпретации результатов, полученные в ходе инструментальных исследований данные не позволяют поставить точный диагноз.
Результаты клинического анализа крови у больных микоплазмозом имеют свою специфику. В расшифровке наблюдаются отсутствие лейкоцитоза и умеренное повышение СОЭ. Однако это тоже лишь косвенный признак.
Наиболее достоверными методами диагностики считаются ИФА и ПЦР. Суть иммуноферментного анализа (ИФА) заключается в выявлении иммунных антител, образовавшихся в крови при встрече с Mycoplasma pneumoniae. Объектом исследования выступает сыворотка крови больного ребенка. Различные стадии заболевания характеризуются образованием специфичных антител. Таким образом с помощью метода ИФА можно определить, как давно произошло заражение.
 Иммуноферментный анализ крови
Иммуноферментный анализ кровиЕщё более точный способ обнаружения Mycoplasma pneumoniae – метод полимеразной цепной реакции (ПЦР). Метод выявляет в образце биологического материала самые мельчайшие частицы ДНК-возбудителя. При микоплазмозе для исследования используют образец мокроты. ПЦР-диагностика позволяет выявить возбудителя заболевания даже в инкубационный период.
Методы лечения
Лечить ребенка с атипичными формами пневмонии рекомендуется в условиях больницы. В первую очередь назначается антибактериальная терапия. Выбор препарата обусловлен особенностями строения и жизнедеятельности возбудителя. Учитывая отсутствие клеточной стенки, M pneumoniae обладает высокой степенью устойчивости к целому ряду антибиотиков: пенициллинам, цефалоспоринам.
В стандарты лечения респираторного микоплазмоза в настоящее время входят следующие группы антибактериальных препаратов:
 Антибиотики
Антибиотики- макролиды – допускаются к применению с рождения;
- фторхинолоны – разрешены с 5 лет;
- тетрациклины – разрешены с 8 лет.
Все эти лекарственные средства способны проникать внутрь поражённой микоплазмой клетки и, накапливаясь там, приводить к гибели патогена. В современной педиатрии чаще всего применяются макролидные препараты, так как они имеют наименьшее число противопоказаний. При наличии у ребенка индивидуальной непереносимости препарат заменяют.
Дозировку и длительность антибиотикотерапии определяет лечащий врач, учитывая возраст ребёнка, тяжесть течения заболевания. При атипичных формах пневмонии длительность приема может составлять от 5 до 14 дней.
Для облегчения самочувствия больного ребенка применяют также симптоматическую терапию с обезболивающими, противовоспалительными, сосудосуживающими, муколитическими, отхаркивающими средствами.
Профилактические меры
Микоплазмоз респираторного тракта – одно из самых распространённых заболеваний среди детей до 5 лет. Сезонные вспышки инфекции в детских общественных учреждениях довольно часто заканчиваются карантином.
Специфических мер профилактики микоплазменной инфекции не существует. Создание прививки до сих пор не завершено. Чтобы обезопасить себя и ребенка от заражения, рекомендуется соблюдать простые правила:
- соблюдать личную гигиену;
- мыть руки с мылом;
- обрабатывать поверхности предметов мебели и детские игрушки дезинфицирующими растворами;
- промывать нос солевыми растворами;
- укреплять иммунитет закаливанием, средствами народной медицины;
- внимательно наблюдать за симптомами ОРЗ у ребенка;
- своевременно обращаться за врачебной помощью.

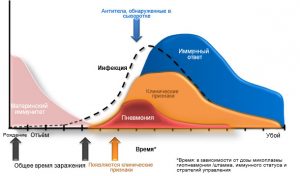 стрессов;
стрессов;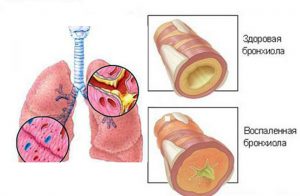 поражение верхних дыхательных путей;
поражение верхних дыхательных путей; жара;
жара;