у грудничка и новорожденного дырка в серце
Любые проблемы с сердцем ребенка пугают родителей и вызывают переживания, особенно, если это врожденные пороки. Однако среди сердечных патологий в детском возрасте бывают и очень серьезные, угрожающие жизни, и не столь опасные, с которыми ребенок может вполне нормально жить. К числу вторых относится и открытое овальное окно (сокращенно – ООО).
Что это
Так называют особенность строения перегородки внутри сердца, которая имеется у всех деток во время внутриутробного развития и зачастую выявляется у новорожденного.
В частности, в перегородке, разделяющей предсердия, имеется отверстие, называемое овальным окном. Его присутствие связано с тем, что легкие плода не работают, и потому крови в их сосуды поступает мало. Тот объем крови, который у взрослого выбрасывается из правого предсердия в вены легких, у плода переходит через отверстие в левое предсердие и переносится к более активно работающим органам малыша – головному мозгу, почкам, печени и другим.
Такое окно от левого желудочка отделяет небольшой клапан, созревающий полностью к началу родов. Когда младенец совершает первый вдох и его легкие раскрываются, после чего к ним приливает кровь, что сопровождается повышением давления внутри левого предсердия. В этот момент происходит закрывание овального окна клапаном, а далее он постепенно срастается с перегородкой. Если окно закрывается раньше времени, еще внутриутробно, это грозит сердечной недостаточностью и даже гибелью ребенка, поэтому наличие отверстия важно для плода.
Закрытие окна происходит у разных деток по-разному. У одних клапан прирастает к нему сразу после появления на свет, у других – в течение первого года, у третьих – к 5-летнему возрасту. В некоторых случаях размеры клапана недостаточны для закрывания всего овального окна, из-за чего отверстие остается незначительно открытым на всю жизнь, а кровь в небольшом объеме периодически из малого круга сбрасывается в большой круг кровообращения. Такую ситуацию наблюдают у 20-30% деток.
Овальное окно, которое не закрылось полностью после рождения, не считают дефектом перегородки, которая разделяем предсердия, поскольку дефект является проблемой намного серьезнее. Он считается врожденным пороком, а ООО относят к малым аномалиям, представляющим лишь индивидуальную особенность. При дефекте перегородки клапан полностью отсутствует и возможен сброс крови слева направо, что представляет опасность для здоровья.
Причины
Наиболее часто незакрытое овальное окно в сердце у ребенка связано с генетической предрасположенностью, которая в большинстве случаев передается от матери. Другими причинами появления ООО выступают неблагоприятные воздействия во время вынашивания:
- Плохая экологическая обстановка.
- Никотин.
- Стресс.
- Наркотические вещества.
- Алкоголь.
- Запрещенные при беременности лекарства.
- Недостаточное питание.
Довольно часто незакрытие овального окна отмечают у деток, появившихся на свет намного раньше срока, а также при наличии задержки внутриутробного развития у доношенных малышей.
В следующем видеоролике можно посмотреть как в норме должно меняться кровообращение и деятельность сердца ребенка перед его рождением.
Симптомы
- Выявлению учащенного сердцебиения.
- Изменениям цвета носогубного треугольника (он становится синим либо серым) во время кормления или плача.
- Одышке.
- Плохому аппетиту.
- Малой прибавке в весе.
У дошкольников и детей школьного возраста возможны проблемы с переносимостью физической нагрузки и частые воспалительные болезни дыхательной системы.
В подростковом периоде, когда организм активно растет и происходит гормональная перестройка, ООО у детей проявляется:
- Слабостью.
- Ощущениями перебоев в сердечном ритме.
- Повышенной утомляемостью.
- Эпизодами головокружений.
- Периодически появляющимися беспричинными обмороками.
Диагностика
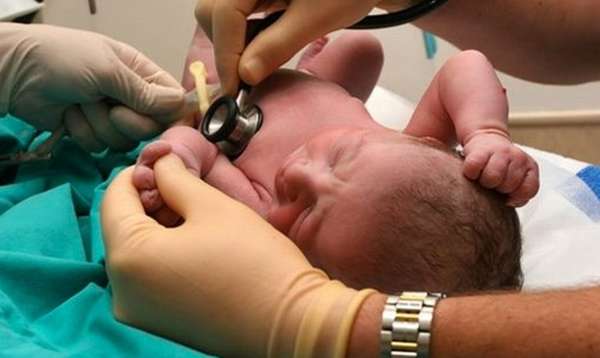
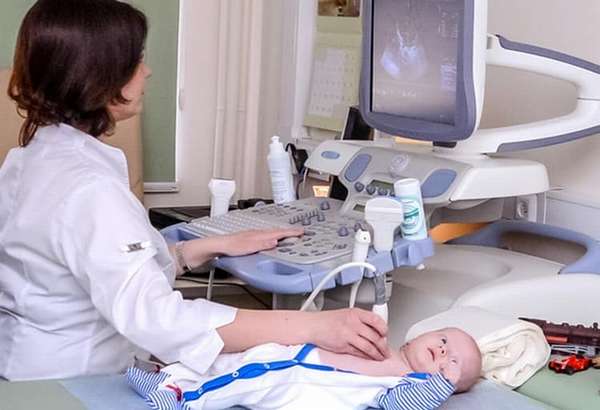
Заподозрить наличие у малютки ООО можно после прослушивания сердца с помощью стетоскопа. Если врач слышит систолические шумы, он назначает ребенку УЗИ, поскольку этот метод наиболее предпочтителен для выявления овального окна. Патология нередко выявляется во время плановой эхокардиографии, проводимой всем детям в 1 месяц. В некоторых случаях для уточнения проблемы малышу могут назначать чрезпищеводное УЗИ, а также ангиографию.
УЗ-признаками открытого овального окна выступают:
- Размер до 5 мм.
- Положение в средней части перегородки.
- Непостоянность визуализации отверстия.
- Обнаружение клапана в левом предсердии.
- Истонченная межпредсердная перегородка.
То, как выглядит ООО на УЗИ, вы можете посмотреть в следующем видео.
Мнение Комаровского
Известный педиатр подтверждает, что овальное окно открыто практически у всех только что появившихся на свет младенцев и у 50% из них остается незакрытым до 2-летнего возраста. Но даже в возрасте от 2 до 5 лет наличие такого окна в сердце считают вариантом нормы, практически не влияющим на самочувствие и здоровье ребенка.
Комаровский подчеркивает, что это не порок сердца и у большинства детей окно закрывается само в первые годы жизни без какого-либо вмешательства со стороны врачей.
Лечение
Если выраженной клиники и проблем с работой сердца нет, что особенно часто бывает при наличии ООО, никакого медикаментозного лечения не требуется. Ребенку рекомендуются меры, важные для общего укрепления организма:
- Прогулки на свежем воздухе.
- Сбалансированное питание.
- Правильное распределение нагрузок и отдыха в течение дня.
- Закаливающие процедуры.
- Лечебная физкультура.
Если появились жалобы со стороны сердца, детям назначаются препараты для питания миокарда и витамины. Наиболее часто малышам предписывают л-карнитин, убихинон, панангин и магне В6.
Если ООО сочетается с другими пороками, лечением ребенка занимается кардиохирург, поскольку достаточно часто требуется операция. Одной из эффективных при открытом овальном окне мер является введение в бедренную вену ребенка зонда с заплаткой. Когда зонд достигает правого предсердия, заплатка накладывается на окно и закрывает его. Пока она будет рассасываться в течение месяца, в перегородке активизируются процессы образования соединительной ткани, в результате которых овальное окно закрывается.
Прогноз
Многие родители переживают, что «дырка в сердце», как они называют ООО, будет угрожать жизни ребенка. На самом деле такая проблема не является опасной для малыша и большинство деток с незакрытым окном чувствуют себя вполне здоровыми. Важно лишь помнить о некоторых ограничениях, например, в отношении экстремальных видов спорта или профессий, при которых нагрузка на организм повышается. Также немаловажно каждые 6 месяцев обследовать малыша у кардиолога с проведением УЗ исследования.Если овальное отверстие осталось открытым после пятилетия ребенка, наиболее вероятно, что оно уже не зарастает и будет у ребенка до конца жизни. При этом такая аномалия почти не сказывается на трудовой деятельности. Она станет препятствием лишь для получения профессии водолаза, летчика или космонавта, а также для сильных спортивных нагрузок, например, занятий тяжелой атлетикой или борьбой. В школе ребенок будет отнесен во вторую группу здоровья, а при призыве мальчика с ООО засчитают к категории Б (есть ограничения при военной службе).
Отмечают, что в возрасте старше 40-50 лет наличие ООО способствует развитию ишемической и гипертонической болезни. Кроме того, при инфаркте незакрытое окно в перегородке между предсердиями отрицательно сказывается на восстановительном периоде. Также у взрослых с открытым окном более часто проявляются мигрени и нередко возникает одышка после подъема с кровати, которая сразу исчезает, как только человек ляжет обратно в постель.
Среди редко встречающихся осложнений ООО в детском возрасте может возникнуть эмболия. Так называют попадание в кровоток пузырьков газа, частиц жировой ткани либо кровяных тромбов, например, при травмах, переломах или тромбофлебите. Эмболы при попадании в левое предсердие перемещаются к сосудам в головном мозгу и становятся причиной повреждений мозга, иногда летальных.
Случается, что наличие незарощенного овального отверстия помогает улучшить состояние здоровья. Это наблюдается при первичной легочной гипертензии, при которой из-за высокого давления в сосудах легких возникает одышка, слабость, хронический кашель, головокружение, обморок. Через овальное окно кровь из малого круга частично переходит в большой и сосуды легких разгружаются.
Узнать еще больше об открытом овальном окне вы можете из следующего видео.
Мнение Комаровского
Мамы и папы, как правило, очень пугаются, когда слышат от врача, что у их ребенка обнаружены шумы в сердце. В панике они начинают искать более подробную информацию об этом явлении, но далеко не всегда такая «находка» доктора говорит о серьезных патологиях сердечной деятельности. Известный педиатр Евгений Комаровский рассказывает о том, откуда могут взяться эти шумы и о чем они говорят.
Шумы в сердце — это не диагноз, говорит Евгений Комаровский. Это всего лишь симптом. Конечно, оставлять его без внимания родители не должны, но и впадать в панические настроения тоже нельзя.
Дело в том, что шумы бывают разные. Чаще всего, когда врачи говорят, что у малыша есть шум, подразумеваются шумы физиологические. Они не опасны и не требуют никакого специального лечения, не мешают жить нормальной активной жизнью, и вообще являются поводом для переживаний — к окончанию периода полового созревания они в большинстве своем проходят без следа.
Но есть и другие шумы — органические. Они связаны с анатомическими отклонениями в развитии сердца и нуждаются в постоянном наблюдении, а при необходимости, и в лечении, включая оперативное вмешательство.
Функциональный шум (систолический) доктор услышит при небольших изменениях в полости сердца или его клапанах. Чаще всего их обнаруживают у деток, которые подвержены частым вирусным заболеваниям, а также малышам с доставшейся по наследству от родственников узкой грудной клеткой.
На ЭКГ такой шум практически не заметен, его можно увидеть только на УЗИ сердца. Более опасный шум диастолический (органический) обнаруживается на всех видах исследований.
Причин, которые вызывают посторонний акустический эффект при прослушивании биения сердца, может быть много, не все они опасны:
- Регургитация. Этим словом обозначается процесс неполного закрытия клапана. Через оставший просвет кровь начинает идти обратно. Это ее движение и вызывает шум, который слышит врач в фонендоскоп. Комаровский советует не считать регургитацию болезнью, поскольку никакого лечения она не требует. Это врожденная особенность строения сердца, встречается такое часто, и в равной степени часто щель закрывается с возрастом сама.
- Сужение сосудов. Стеноз может быть обусловлен физиологическими изменениями, которые происходят в интенсивно растущем организме, а могут быть вызваны врожденными пороками.
- Сужение клапанов. Иногда такое состояние требует незамедлительной операции во избежания развития сердечной недостаточности, а иногда в случаях с физиологическим сужением — достаточно только наблюдения.
- Отверстия в сердечных перегородках. Патологический сброс крови через них и вызывает шумы. Причины патологии в основном врожденные. В некоторых случаях отверстие закрывается самостоятельно.
О том, как действовать и какую тактику лечения выбрать, должны думать врачи, которые наблюдают ребенка. Задача родителей, по словам Евгения Комаровского, – им не мешать, а всячески содействовать. Алгоритм действий довольно прост:
- Первичное обнаружение шума. Обычно это происходит на приеме врача-педиатра в момент выслушивания фонендоскопом. Ставить диагноз на основании только услышанного нормальный доктор не станет, он просто объяснит, какие изменения он услышал и даст направление на обследование. Комаровский советует не паниковать и ни в коем случае не отказываться от диагностики. Родители должны получить направления на ЭКГ, УЗИ сердца, эхокардиографическое исследование, иногда — на МРТ. После посещения этих кабинетов и специалистов с результатами замеров и графиков нужно отправиться к детскому кардиологу.
- Подтверждение органического шума. Если кардиолог на основании пройденных исследований делает вывод о патологическом органическом поражении сердца, он может назначить медикаментозное лечение или хирургическое вмешательство. Следует выполнять все рекомендации опять же, без паники — современный уровень кардиохирургии находится на таком высоком уровне, что успешно оперируют даже эмбрионы в утробе. Прогнозы чаще всего — очень благоприятные.
- Подтверждение функциональных шумов. Если кардиолог говорит, что шум неопасный, можно выдохнуть с облегчением, вернуться домой и жить, как прежде, оставив ребенка в покое. Правда, желательно все-таки понаблюдаться у кардиолога некоторое время, посещая его хотя бы раз в полгода, чтобы следить за динамикой — шум может исчезнуть, а может и не исчезнуть.
- Опровержение шума. И такое бывает нередко. Исследования показывают, что у ребенка все в норме, кардиолог не находит шумов на повторном выслушивании. Родителям в такой ситуации не надо скандалить с педиатром, который услышал шум в первый раз. Обследование лишним не бывает.
Смотрите подробнее в передаче доктора Комаровского.
Оценить статью можно здесь
Поделитесь статьей с друзьями, если она вам понравилась
Известный педиатр подтверждает, что шумы в сердце выявляются у очень многих деток, и задачей врача должна быть грамотная дифференциальная диагностика, после которой будет понятно, является ли такой симптом кратковременным возрастным явлением или появился из-за болезни.
Доктор Комаровский утверждает, что шумы в сердце периодически появляются у большинства детей
Сердце является самым главным органом, который отвечает за своевременную доставку крови к другим системам организма. Сбои, приводящие к нарушению его функциональности, часто сопровождаются шумами. Врачи их выслушивают с помощью фонендоскопа. Особую опасность могут нести шумы в сердце у ребенка, хотя не всегда данный симптом в юном возрасте является признаком имеющейся патологии.
Сердце человека работает циклически. Когда сердечная мышца сокращается, камеры органа опустошаются, так возникает систолический шум в сердце у ребенка, а в момент расслабления – камеры наполняются кровью (диастолический шум).
Продвижение крови сквозь клапан сопровождается характерным звуком, его называют сердечным тоном. Шумы, спровоцированные отклонениями в работе сердца, прослушиваются именно в период между сокращениями.
Остальные появляются в результате изменения плотности крови, появляющихся завихрений.
Выделяют две разновидности шумов: патологический, физиологический. Первый провоцируется проблемами в сердечной деятельности, второй считается нормой.
Физиологический шум
Функциональный шум регистрируется на фоне изменения скорости продвижения крови по сосудистой системе, а также из-за турбулентности артерий (уменьшение либо увеличение просвета). Посторонние звуки такого рода не представляют угрозы для маленьких детей и фиксируются в разных возрастных периодах.
Физиологический шум встречается у малышей, которые склонны к частым простудам. Он проявляется только на фоне высокой температуры или у крох с суженной грудной клеткой.
Работа сердца восстанавливается, после того как ребенок адаптируется к измененным обстоятельствам.
Патологический шум
Такое состояние свидетельствует о сбоях в сердечной деятельности, а также в работе расположенных рядом с сердцем сосудов. Подобные симптомы становятся риском для здоровья малыша. В зависимости от того, что стало причиной патологии, выделяют еще две разновидности шумов: приобретенный и врожденный.
Нехарактерные для сердца звуки выявляются у малышей до года при плановом посещении участкового врача. Проблема зачастую развивается из-за нарушения в структуре хромосом еще в период внутриутробного формирования. Основные особенности таких шумов: их слышно за пределами сердца, звуки носят регулярный характер, достаточно громкие.
Приобретенный органический шум диагностируется при наличии различных сердечных заболеваний. Это могут быть гнойно-инфекционные патологии, аутоиммунные отклонения либо структурные изменения в результате, например, инфаркта, либо сердечной недостаточности.
Сердечные шумы у детей часто возникают из-за различных отклонений. Все причины медики подразделяют на несколько групп:
- Нарушения развития клапанов сердца. Сюда относят сужение аортального, митрального клапанов, проблемы с их функциями. Спровоцировать шумы также может уменьшение в объеме легочной артерии.
- Отверстия в структуре сердца. К таким патологиям относят открытое овальное окно, дефекты межжелудочковой либо межпредсердной перегородки, возникновение дополнительных сосудов.
Причиной шумов в сердце у ребенка доктор Комаровский считает воздействие внешних факторов в период становления сердечной и сосудистой систем плода (5-10 неделя).
Симптомы
Физиологические шумы в сердце не сопровождаются выраженной симптоматикой и не сказываются пагубно на функционировании других систем организма. Посторонним звукам органического происхождения сопутствуют такие симптомы:
- частое дыхание, одышка;
- сбои сердечного ритма;
- отечность рук, ног;
- боли за грудиной;
- высокая утомляемость;
- непереносимость физических нагрузок;
- головные боли, предобморочные состояния;
- посинение носогубного треугольника;
- головокружения;
- цианоз всего тела новорожденного.
При фиксирование таких признаков один и более раз можно говорить о наличии серьезных отклонений. В этом случае важно своевременное обращение в лечебное учреждение. Чем раньше начато лечение, тем более благоприятным будет прогноз.
По мере роста малыша сосудистая и сердечная системы постепенно совершенствуются. Но, поскольку их формирование происходит медленно и неравномерно, то бывают ситуации, когда их развитие отстает от формирования всего организма либо опережает. В этом случае выявленные шумы в детском сердечке считаются неопасными, не вызывают проблем со здоровьем ребенка.
Первый месяц
Самый первый осмотр только что родившегося крохи осуществляет врач-неонатолог. В период сразу после рождения при выслушивании (аускультации) могут регистрироваться еле различимые щелчки практически у всех маленьких пациентов. Они спровоцированы перестройкой системы кровоснабжения младенца и обычно не требуют врачебного вмешательства.
Причины, способствующие возникновению шумов в сердце
Зачастую наличие шумов в сердце грудничка связывают с тем, что система кровообращения переходит от функционирования внутри утробы матери к своей нормальной внеутробной деятельности. Из – за особенностей сердечно – сосудистой системы у плода, кровь, которая течет в его артериях, всегда смешанная. Это обусловлено следующими анатомическими образованиями:
- Овальное окно;
- Артериальный или Баталов проток;
- Венозный проток, также называемый Аранциевым.
Их функционирование продолжается и у новорожденного младенца. Однако по истечении определенного времени происходит их зарастание или закрытие.
Овальное окно


Расположено в межпредсердной перегородке и оно, как правило, должно закрываться в первый месяц жизни малыша в связи с тем, что в левом предсердии возрастает давление. Не нужно расстраиваться, если оно не закрылось в первый же месяц. Закрытие окна может произойти и по истечении двух лет. Важным аспектом является то, что незакрытое овальное окно в очень редких случаях является причиной гемодинамических нарушений, поэтому его наличие не оказывает негативного воздействия на развитие малыша.
Артериальный проток
Служит для соединения легочного ствола с аортой. Его функционирование обычно прекращается в период от двух недель до двух месяцев жизни младенца. Если по прошествии этого отрезка времени результаты ЭКГ показывают, что проток все еще есть, можно со стопроцентной уверенностью утверждать, что у малыша врожденный порок сердца.
Венозный проток
Венозным протоком соединены между собой воротная и нижняя полая вены. Его исчезновение происходит практически сразу после появления младенца на свет. Венозный проток практически никогда не сохраняется при кровообращении вне материнской утробы. Это значит, что из-за него у новорожденного не могут возникнуть врожденные пороки сердца.
Фальшхорды
Очень часто причины, по которым возникают шумы в сердце у новорожденного, связывают с аномальным расположением хорд в левом желудочке сердца. Они соединяют между собой противоположные стенки желудочка. Иное их название – фальшхорды. Количество фальшхорд и место их расположения отражается на интенсивности шумов в сердце у ребенка.
И это далеко не весь перечень причин. Их очень много, мы рассказали только о самых распространенных.
Разновидности шумов
Исходя из характера происхождения, шумы в сердце у грудничка дифференцируются на:
- Систолический шум , возникающий в то время, когда сердце, сокращаясь, выталкивает кровь внутрь крупных сосудов. Данный шум обычно не представляет опасности для ребёнка;
- Диастолические шумы , возникающие в то время, когда сердце находится в расслабленном состоянии и происходит процесс наполнения его кровью.
В зависимости от того, что является причиной шумов в сердце у ребенка, их подразделяют на следующие виды:
- Органические , которые появляются из – за того, что перикард, сосуды и клапаны имеют некоторые дефекты;
- Функциональные – имеют временный эффект и связаны с особенностями роста сердца и сосудов у ребенка.
Сильный шум в сердце у ребенка. Шумы у ребенка в сердце: причины, симптомы, лечение и мнение Комаровского
Действия врача, выявившего у ребенка в сердце шум, будут зависеть от причины такого симптома. Если детальное обследование исключило органические поражения сердца и жалобы у ребенка отсутствуют, лечение не назначается. В тех же ситуациях, когда шум проявляется вследствие какой-то сердечной патологии, тактика будет зависеть от ее тяжести.
В компенсированных случаях зачастую назначают лекарственную терапию. При этом медикаментозное лечение при наличии шумов в сердце направлено в основном на улучшение питания миокарда и обменных процессов в сердечной мышце. Ребенку могут назначать витамины, аминокислоты, гликозиды и подобные средства. Если есть необходимость, малышу предписывают диуретики или гормональные средства.

Родителям, у чьих детей обнаружены шумы в сердце, не стоит паниковать. Возможно, причина в быстром активном росте ребенка, и проблема скоро уйдет сама. Но ребенка в любом случае необходимо показать доктору и пройти все назначенные обследования. А в следующем видеоролике опытный врач-педиатр расскажет о возможных причинах шумов в сердце, их лечении и диагностике.
Функциональными называют шумы, не связанные с нарушением анатомической структуры эндокарда. Функциональные шумы встречаются у детей во всех возрастах, особенно часто (до 70-80%) у подростков. В происхождении их может иметь значение большое количество причин.
В возникновении так называемых пульмональных шумов, лучше всего выслушиваемых над легочной артерией, решающее значение имеют особенности строения и расположения легочной артерии у детей (некоторая разница в просвете легочного конуса правого желудочка и устья легочной артерии, более близкое расположение легочной артерии к передней поверхности грудной клетке и т. д.).
В происхождении митральных функциональных шумов, с максимумом выслушивания на верхушке, определенную роль играет нарушение вегетативной регуляции, дистрофические процессы в сердечной мышце и другие причины, приводящие к неполному закрытию атриовентрикулярного отверстия. Функциональный шум может возникнуть под влиянием экстракардиальных причин — анемии, сдавления крупных сосудов бронхопульмональными лимфоузлами или вилочковой железой и др.
Для разграничения функциональных и органических шумов можно пользоваться табл. 151.
Таблица 151
Дифференциально-диагностическая таблица функциональных и органических систолических шумов
| Свойства шума | Функциональный | Органический |
| Тембр | Мягкий, неопределенный, музыкальный | Жесткий, грубый, дующий |
| Продолжительность | Короткий, занимает меньшую часть систолы | Длинный, занимает большую часть систолы |
| Иррадиация | Распространяется мало, не распространяется за пределы сердца | Хорошо распространяется по области сердца и за ее пределами |
| Изменение при нагрузке | Значительно изменяется, чаще ослабевает | Изменяется мало, если изменяется, то чаще усиливается |
| Связь с тонами | Не связан | Обычно связан |
правильной оценке шума, наряду с вышеперечисленными свойствами, помогает наблюдение в динамике, так как с возрастом функциональные шумы или ослабевают, или совсем исчезают.
В последние годы в связи с широким использованием ультразвукового исследования большое внимание привлекает синдром пролапса митрального клапана. Как правило, он связан с врожденной патологией створок митрального клапана или хорд и выражается в пролабировании створки (чаще задней) во время систолы и появлении регургитации той или иной степени.


Клинически данный синдром проявляется в появлении позднего систолического шума на верхушке, которому может предшествовать щелчок. В вертикальном положении и шум, и щелчок усиливаются и лучше выслушиваются вдоль левого края грудины. Окончательный диагноз устанавливают при ультразвуковом сканировании.
Синдром пролапса митрального клапана обычно не прогрессирует и даже может иметь обратное развитие с возрастом, однако он является фактором риска по развитию инфекционного эндокардита. При выраженной регургитации рекомендуют ограничить физическую нагрузку (занятия спортом).
Это большой протяженности звуки, которые отличаются от тонов по продолжительности, тембру, громкости. Механизм образования – возникают вследствие турбулентного движения крови. В норме ток крови в сердце и по полостях имеет ламинарный характер. Турбулентность появляется при нарушении нормального соотношения трех гемодинамических параметров: диаметра клапанных отверстий или просвета сосудов, скорости кровотока, вязкости крови.
Стенозов (сужений)
Недостаточность створчатых клапанов
Врожденные дефекты в строении сердца
2. гемодинамические факторы (наличие большого градиента давления между полостями сердца или полостью сердца и сосудом).
3. реологические – понижение вязкости крови – анемии, полицитемии.


Классификация шумов:
по месту образования: интракардиальные, экстракардиальные, сосудистые.
по причине образования интракардиальные – органические и функциональные.
по отношению к фазам сердечного цикла – систолические и диастолические.
по причине возникновения – стенотические, регургитационные.
Выделяют прото-, пре-, мезосистолические (-диастолические), пансистолические (-диастолические).
по форме — убывающие, нарастающие, ромбовидные (нарастающе-убывающие) и убывающее-нарастающие.
Органические интракардиальные шумы.
Обусловлены поражением клапанного аппарата сердца, то есть сужением клапанных отверстий или неполным смыканием створок. При этом неполное смыкание может быть вызвано анатомическим поражением или функциональным нарушением, поэтому их делят на органические и функциональные.
Органические шумы являются наиболее важными, так как являются признаком анатомического поражения клапанного аппарата сердца, то есть являются признаком порока сердца.
Отношение шумов к фазам сердечного цикла

Эпицентр шума
Связь с тонами сердца
Зона иррадиации
Интенсивность, продолжительность, высота, тембр.
Органические систолические шумы выслушиваются в том случае, когда изгоняясь из желудочка, кровь встречает узкое отверстие, проходя через которое, образует шум. Систолические органические шумы делятся на регургитационные и стенотические.
Регургитационные возникают при:
недостаточности митрального клапана – выслушиваются на верхушке сердца, сопровождается ослаблением I тона и акцентацией II тона на ЛА. Хорошо проводится в акзиллярную ямку, лучше выслушивается в положении на левом боку в горизонтальном положении. По характеру убывающий, тесно связан с I тоном. Продолжительность шума зависит от размеров клапанного дефекта и скорости сокращения миокарда левого желудочка.
недостаточность трехстворчатого клапана. Такая же картина выслушивается на основании мечевидного отростка.
дефект межжелудочковой перегородки – грубый, пилящий шум. Лучше выслушивается по левому краю грудины в 3-4 межреберье.
Стенотический систолический шум.
аортальный стеноз.
Выслушивается по 2 межреберье у левого края грудины. На аорте образуются вихревые турбулентные токи. Иррадиирует с током крови на все крупные артерии (сонные, грудные, брюшную аорту). Выслушивается в положении лежа на правом боку. Грубый, пилящий, нарастающе-убывающий шум.
стеноз легочной артерии – во 2 межреберье слева, по свойствам такой же.
Органические диастолические шумы.
Выслушивается в тех случаях, когда во время диастолы кровь, поступающая в желудочки, на своем пути встречает суженное отверстие. Наиболее выражены в начале ив отличие от систолических не иррадиируют.
Протодиастолический шум выслушивается над верхушкой сердца, является признаком митрального стеноза, сопровождается усилением I тона, акцентуацией, расщеплением или раздвоением II тона на ЛА. Тон открытия митрального клапана. При митральном стенозе выслушивается диастолический шум в конце диастолы, перед I тоном. Механизм образования связан с поступлением крови в полость левого желудочка через суженное митральное отверстие в фазе систолы предсердий.
Если диастола короткая, то промежуток укорачивается и шум убывающее-нарастающий.
Диастолический шум на основании мечевидного отростка – признак стеноза трехстворчатого клапана.
На основании сердца диастолический шум можно выслушать при недостаточности аортального или пульмонального клапана. При недостаточности аортального клапана I тон ослаблен, II тон на аорте ослаблен.
Диастолический шум при аортальной недостаточности лучше выслушивается в точке Боткина, при более выраженном порке – во 2 межреберье справа от края грудины. Диастолический шум во 2 межреберье слева является признаком недостаточности клапана ЛА. Органический порок бывает крайне редко, чаще это признак относительно недостаточности клапанов ЛА, которая развивается при дилятации устья ЛА при повышении давления в большом круге кровообращения – функциональный диастоличсекий шум Грехема-Стилла.
При наличии на первой точке аускультации одновременно систолического и диастолического шума следует думать о сочетанном пороке сердца (сочетание стеноза и недостаточности).
При аускультации шумов нельзя проводить ее только в одном положении. Необходимо выслушать больного в вертикальном положении, горизонтальном и в определенный отдельных положениях, в которых увеличивается скорость кровотока и, следовательно, лучше определяется шум. Усиление шума при аортальной недостаточности с запрокинутыми за голову руками – Sp Сиротинина-Куковерова.
При аускультации шума обращается внимание на тембр, оттенки шума — мягкий, нежный, скребущий, пилящий, хондральный писк – на верхушке сердца при наличии аномалий хорд или отрыве сухожильных нитей.
Функциональные шумы.
Выслушиваются при патологических состояниях, не связанных с анатомическими изменениями в клапанном аппарате. Иногда они могут выслушиваться в норме. Причины :
нарушение гемодинамики, что ведет к увеличении скорости кровотока (физиологическое и эмоциональное напряжение, лихорадки. Шумы, которые выслушиваются у подростков — физиологические юношеские шумы, результат несоответствия роста сосудов в длину и ширину).
нарушение реологических свойств крови – анемии (понижение вязкости крови, сцепление элементов в крови между собой, появление турбулентных токов).
ослабление тонуса папиллярных и циркулярных мышц – при понижении тонуса сосочковых мышц, сухожилий хорды и створки митрального клапана и трехстворчатого клапана. Провисает в предсердие, неполностью закрывает АВ отверстие. Так что во время систолы предсердия из желудочка кровь поступает в предсердие, поэтому выслушиваются функциональные шумы. Циркулярная мышца охватывает АВ кольцо, при растяжении – относительная недостаточность клапана.
растяжение клапанного отверстия при дилятации полостей сердца или сосудов (аорты, ЛА). Причина – миокардиты, миокардиодистрофии, дилятационные миокардиопатии.
Венозный проток
Что относится к функциональным шумам?
Наличие органических шумов свидетельствует об имеющихся у младенца имеется сердечных заболеваниях. Оно может быть врожденным, а может быть приобретено. Органические шумы достаточно громкие и имеют постоянную основу. Появляться они могут вследствие миокардита, ревматизма и пороков сердца.
Другое название подобных шумов – невинные. Причиной их возникновения не являются проблемы анатомического характера, и они не угрожают здоровью грудничка. Функциональные шумы у новорожденных являются возрастной особенностью, поскольку исчезают сами по себе по мере взросления ребенка.
Большая часть шумов данного вида характеризуется низкой степенью интенсивности. Возможно ее снижение или возрастание в различные периоды роста крохи.
Прежде всего, следует разобраться с природой происхождения шумов. Функциональные шумы могут быть вызваны следующими причинами:
- В сердце поступает венозная кровь. В этом случае звук напоминает журчание или жужжание. Его продолжительность и тембр меняются в зависимости от позы ребенка, в лежачем положении подобные шумы не слышны;
- Ускорение кровотока в легочной ткани. Оно способствует возникновению шумов, связанных с физическими нагрузками и интоксикацией;
- Шумы в детском сердечке слышатся, если малыш имеет худощавое телосложение;
- Сердечные камеры и клапаны растут с разной скоростью;
- Фальшхорды и прочие незначительные аномалии сердца;
- Нарушения обменных процессов в сердечной мышце, вызванные чрезмерными нагрузками или нехваткой питания. В результате у малыша может развиваться кардиодистрофия либо кардиопатия. Однако обе эти проблемы лечатся, а вместе с ней и проходят шумы;
- Наличие анемии. Недостаток гемоглобина в крови часто является причиной анемического шума в детском сердечке.
Шумы в сердце у новорожденного ребенка
Сердце является важнейшим органом человека, обеспечивающим кислородом и питательными веществами весь организм. Это означает, что именно сердце «отвечает» за нормальное функционирование всего организма.


В последнее время все чаще рождаются дети, имеющие различные патологии. Это может быть связано с плохой экологией, имеющимися у родителей вредными привычками и недобросовестным выполнением врачами своих профессиональных обязанностей. Сегодня проблемы с сердцем и сосудами являются наиболее распространенными среди детских недугов.
Каждый новорожденный уже в первый месяц после появления на свет жизни проходит диагностику на выявление у него различных заболеваний. Часто родителям приходится слышать о том, что у их крохи в сердечке слышны шумы.
Однако это не значит, что нужно сразу бить тревогу. Очень важно пройти полное обследование, чтобы выявить, почему появились шумы в сердечке малютки. Затем, если это необходимо, пройти курс лечения.
Шум в сердце у новорожденного – не всегда трагедия. Он встречается довольно часто.
В статье рассмотрим, какие шумы бывают, почему они появляются, опасно это или нет, надо ли ждать последствий и когда принимать меры.
Это необходимо по той причине, что патология способна вызывать существенные проблемы в будущем. При обнаружении шумов стоит без промедлений обращаться за квалифицированной помощью.
Рассмотрим детальней, что такое шумы в сердце у новорожденного, какие причины к ним приводят и последствия этого состояния для вашего малыша.
Классификация
Пороки развития занимают третье место в структуре младенческой смертности. Половина этих случаев принадлежит порокам сердца. Умирают от декомпенсации пороков сердца в основном дети до 1 года. Треть всех случаев смертей до года приходится на неонатальный период, то есть период до 6 дней жизни ребёнка.
Проблема остаётся актуальной и её необходимо решать.
Для того, чтобы младенческая смертность была ещё ниже используются новейшие и информативные методы диагностики. Экспресс методом диагностики является ультразвуковое исследование. УЗИ может определить большинство существующих пороков сердца ещё до 24 недели гестации. Основной целью данной скрининговой методики является недопущение рождения детей с неоперабельными пороками сердца, как например, синдром гипоплазии левых отделов сердца, органическим поражением миокарда, множественные пороки развития плода.
Содержание статьи:
Классификация
Критический порок сердца у новорожденных проявляется первым и он реально угрожает жизни ребёнка уже с первых дней. Они же и обеспечивают высокие цифры неонатальной смертности. К критическим порокам относят:
- Атрезию трёхстворчатого клапана;
- Коарктацию аорты;
- Единственный желудочек;
- Транспозицию магистральных сосудов;
- Двойное отхождение крупных сосудов от правого желудочка.
Существует синдромальная классификация пороков сердца и сосудов:
- ВПС, которые проявляются гипоксемией – проток-зависимые пороки;
- ВПС, которые характеризуются сердечной недостаточностью;
- ВПС, которые проявляются нарушениями ритма.
Гемодинамические особенности
Состояние детей при критических пороках резко ухудшается на фоне полного благополучия. Это связано с недостаточностью кровообращения и недостаточностью кровотока через артериальный проток.
Врождённый порок сердца у детей: клинические проявления
Пороки сердца с дуктус-зависимым кровообращением проявляются недостаточным поступлением кислорода к органам-мишеням. К примеру, транспозиция магистральных сосудов ведёт к неправильной циркуляции крови, то есть в малом круге находится артериальная, а в большом венозная. В норме всё наоборот. Для того, чтобы артериальная кровь попала к органам необходимо наличие дефекта в межпредсердной перегородке или артериального порока. Однако даже эти моменты не смогут уберечь ребёнка от гипоксемии. Вскоре развивается легочная гипертензия, так как малый круг переполняется кровью. Симптомы порока сердца в естественных условиях без медицинской помощи разнообразны и тяжелы.
Рождение ребёнка проходит в срок. Масса его тела нормальная, но затем кожа приобретает цианотичный оттенок. Синюшным становится лицо, стопы, кисти рук. Ребёнок недополучает кислорода. Это проявляется одышкой, тахикардией, которые возникают спустя 2 часа после пережатия пуповины. Состояние малыша резко ухудшается, он становится вялым и заторможенным. Когда происходит закрытие всех внутриутробных протоков, у ребёнка наступает полиорганная недостаточность и развивается агональное состояние с последующим смертельным исходом.
При проведении хирургической коррекции порока в самые короткие сроки, а это не позднее 1 месяца, наступает полная физиологическая компенсация функций организма. Исход менее благоприятен при оперативном вмешательстве в более поздние сроки.
Существуют точные критерии диагностики порока транспозиции магистральных сосудов:
- ЭКГ-признаки увеличения правых отделов сердца;
- Кардиомегалия, то есть увеличение размеров сердца, на рентгенограмме;
- Отрицательный результат гипероксидного теста. Смысл его заключается в подаче пациенту с «синим» пороком через маску 100% кислорода в течение 10-15 минут. Возрастание цифр парциального давления кислорода будет колебаться в пределах 10-15 мм. рт. ст.
Примерная схема необходимых обследований для новорожденного с подозрением на порок сердца:
- Объективный осмотр;
- Определение и оценка пульсации на всех конечностях;
- Аускультация лёгких и сердца;
- Измерение артериального давления на руках и на ногах;
- Определение газового состава крови при помощи пульсоксиметра, а также определение метаболических показателей.
Каковы задачи неонатолога?
Врач должен:
- Снизить потребность организма ребёнка в кислороде посредством создания специальных комфортных условий в кювезе;
- Обеспечить пеленание только нижней половины тела с открытой грудной клеткой;
- Обеспечить адекватное зондовое питание;
- Поддержать нормальный кровоток через артериальный проток;
- Скорректировать при помощи медикаментов метаболическое равновесие, провести ИВЛ. К ИВЛ необходимо относиться с осторожностью, так как сам кислород обладает сосудосуживающим действием на артериальный проток;
Оптимальный срок для переведения ребёнка в кардиохирургический стационар целесообразна и необходима в первые недели и до 1 месяца жизни. Тогда и осуществляется операция порока сердца. Ведение таких пациентов должно осуществляться с инфузией раствора аллопростана, препарата простагландина Е.
ВПС с системным проток-зависимым кровообращением встречаются довольно часто. Одним из примеров может быть предуктальная коарктация аорты. В критических пороках сердца она занимает от 1 до 10% всех случаев.
Нарушения гемодинамики заключаются в том, что в большой круг кровообращения поступает мало крови, даже артериальный проток не спасает от гипоксемии. При закрытии протока происходит развитие гипоперфузии критического характера, что ведёт к формированию полиорганной недостаточности.
Симптоматика при этом будет такой:
- Состояние ребёнка резко ухудшается в первые часы жизни;
- Нарастают адинамия, похолодание конечностей, малый пульс;
- Повышается артериальное давление, тахикардия и одышка;
- Развивается олигурия, азотемия, некротизирующий колит.
При подтверждении диагноза необходимо начинать терапию с применения вазопростана для того, чтобы оставить артериальный проток открытым. Ребёнка переводят на ИВЛ. Коррекция порока хирургическим способом осуществима на 2-4 неделе жизни. Смысл операции в формировании аортолегочного шунта.
Если у новорожденных развивается сердечная недостаточность, лечение порока сердца требует также:
- Ограничение количества жидкости;
- Назначаются диуретики, так как существует объёмная перегрузка;
- Для устранения тахикардии применяется дигоксин;
- Если происходит перегрузка малого круга кровообращения, используются ингибиторы АПФ.
Из выше сказанного следует, что правильная тактика врача-педиатра, неонатолога, реаниматолога и хирурга помогут значительно снизить смертность и инвалидизацию детей с критическими врождёнными пороками сердца.
Шел последний год учебы в школе, а я до сих пор не могла определиться с будущей специализацией. Мне безумно нравилась профессия врача. Бабушка — тоже медик, считала, что из меня получился бы хороший доктор скорой помощи. Оцените статью: Поделитесь с друзьями!
Source: creacon.ru
Читайте также
Признаки порока сердца у грудничков комаровский
Симптомы врожденных и приобретенных пороков сердца
Многие годы безуспешно боретесь с ГИПЕРТОНИЕЙ?
Глава Института: «Вы будете поражены, насколько просто можно вылечить гипертонию принимая каждый день…
Читать далее »
Пороки сердца – это прогрессирующие хронические заболевания, характеризующиеся патологическими изменениями в сердечных клапанах, стенках, перегородках, сосудах. В результате нарушается ток крови в самом органе, а также в малом и большом кругах кровообращения. Пороки сердца у взрослых и детей – обширная группа болезней, которые бывают врожденными и приобретенными.
Что такое врожденные пороки сердца?
Это анатомические дефекты мышцы сердца, его клапанов или сосудов. Формируются они в период внутриутробного развития и встречаются у 5-10 новорожденных из тысячи. Точная причина их развития не известна, но считается, что связаны они с генетическим и экологическим факторами. Врожденные пороки сердца могут быть последствиями инфекций, перенесенных матерью в первом триместре беременности. Среди всех врожденных аномалий это вид занимает второе место, уступая лишь порокам нервной системы. Существует около 100 врожденных заболеваний сердца, и классификация их достаточно сложна. Пороки у новорожденных характеризуются в основном поражением стенок миокарда и крупных сосудов, к ним прилежащих.
НАШИ ЧИТАТЕЛИ РЕКОМЕНДУЮТ!
Для лечения гипертонии наши читатели успешно используют ReCardio. Видя, такую популярность этого средства мы решили предложить его и вашему вниманию.
Подробнее здесь…
Какие признаки?
Совокупность признаков врожденных аномалий сердца зависит от вида и тяжести порока. В некоторых случаях симптомы прока сердца наблюдаются сразу. Иногда болезнь не обнаруживается у новорожденных и в дальнейшем протекает без видимых проявлений на протяжении длительного времени. Симптомы аномалий сердца нередко появляются уже у взрослых. Основные признаки врожденного порока сердца, которые могут присутствовать у детей:
- одышка;
- шумы в сердце;
- обмороки;
- частые ОРВИ,
- плохой аппетит;
- отставание в развитии, низкий рост;
- недоразвитие мышц и конечностей;
- посинение области вокруг рта, а также носа, ушей, конечностей;
- у детей более старшего возраста наблюдается вялость, нежелание двигаться и играть.
Все симптомы ВПС условно делят на четыре группы:
- Кардиальный синдром проявляется одышкой, болью в области груди, сбоем в работе сердца, частым сердцебиением, бледностью кожных покровов, цианозом или синюшностью кожи и слизистых оболочек.
- Синдром сердечной недостаточности выражается в тахикардии, цианозе, приступах одышки.
- При синдроме хронической гипоксии наблюдается отставание в развитии и росте, утолщение концевых фаланг пальцев, деформация ногтей.
- Дыхательные расстройства: задержка и учащение дыхания, втяжение нижней части грудной клетки, выпячивание живота, цианоз слизистой оболочки и кожных покровов, глухость тонов, замедленный или учащенный пульс.
Существует несколько классификаций врожденного порока сердца. Принято условное деление на две группы: белые и синие. В первом случае происходит лево-правый сброс без смешивания венозной и артериальной крови. Во втором – сброс право-левый, артериальная кровь смешивается с венозной.
Симптомы синего порока обнаруживаются в раннем возрасте. Аномалия сердца может проявиться внезапным приступом, при котором наблюдается одышка, нервное возбуждение, цианоз и даже потеря сознания.
Признаки белого порока те же, но появляются в более позднем возрасте – у детей после 8 лет. Кроме этого, при данной патологии нижняя часть туловища обычно отстает в развитии.
Пороки приобретенные
Приобретенные пороки сердца могут развиваться у взрослых и детей. Это дефекты одного или нескольких клапанов, поэтому их называют клапанными. Это может быть стеноз (сужение) или недостаточность клапанов, а также их сочетания. Имеющиеся дефекты препятствуют нормальному току крови. Развиваются приобретенные аномалии сердца в результате болезней, перегрузки или расширения сердечных камер. Этот порок может быть вызван воспалительными процессами, инфекционными заболеваниями и аутоиммунными реакциями.
Симптомы
Клинические проявления зависят от вида порока и его тяжести. Симптомы определяются локализацией (митральный, аортальный или трикуспидальный клапан) и количеством пораженных клапанов. Кроме этого, признаки зависят и от функциональной формы: стеноз, недостаточность, наличие стеноза или недостаточности на нескольких клапанах сердца, наличие и стеноза, и недостаточности на одном клапане.
Митральный стеноз
Характеризуется одышкой, возникающей в первое время только при нагрузках, а затем и в спокойном состоянии. Наблюдается сухой или влажный кашель, охриплость голоса, кровохарканье. Учащается сердцебиение, в работе сердца происходят перебои, отекают конечности. Пациенты жалуются на боли в груди и под ребрами справа. Больной испытывает слабость и усталость. В тяжелых случаях возможен отек легких и приступы астмы.
Митральная недостаточность
Сначала одышка присутствует только при физической нагрузке, через некоторое время появляется и в состоянии покоя. Больной жалуется на боли в сердце, слабость и сердцебиение. Возникает сухой или слегка влажный кашель. При обследовании обнаруживают шум в верхней части сердца, увеличение миокарда вверх и влево.
Аортальная недостаточность
Субъективные признаки такого порока могут долго не проявляться в связи с компенсацией за счет работы левого желудочка. Боль в сердце при аортальной недостаточности обычно плохо снимается или совсем не проходит после принятия нитроглицерина. Больные жалуются на головные боли, головокружение, одышку и боль в груди при нагрузках, а потом и в покое, сердцебиение, чувство тяжести и боль в подреберье справа. Наблюдается бледность кожных покровов, пульсация артерий шеи и головы, отеки ног, возможны обмороки.
Аортальный стеноз
Признаки такого порока могут не появляться длительное время. Типичные симптомы – это головная боль, головокружение, обмороки, одышка при нагрузках, боли в груди, обычно сжимающие. В дальнейшем появляются боли в подреберье справа, высокая утомляемость, отеки конечностей, одышка в покое, приступы астмы. Наблюдается бледность кожи, редкий пульс, повышенное или нормальное диастолическое давление и сниженное систолическое. Признаки аортального стеноза более выражены при физических и эмоциональных нагрузках.
Трикуспидальная недостаточность
Данный вид порока сердца в чистом виде развивается редко, обычно он сочетается с другими пороками клапана. При развитии трикуспидальной недостаточности возникают отеки, тяжесть в правом подреберье, возможен асцит. Кожа становится синюшной, может присутствовать желтоватый оттенок, наблюдается набухание и пульсация вен печени и шеи. Артериальное давление повышено, пульс учащенный. Может нарушаться работа печени, почек, желудочно-кишечного тракта.
Комбинированные пороки
Комбинированные пороки сердца более распространены, чем изолированные. При этом может быть поражен один клапан, два или три.
Возможны сочетанные пороки, при которых в одном клапане обнаруживается два дефекта: и стеноз, и недостаточность. Симптомы комбинированного порока сердца зависят от преобладания одного поражения над другим. В некоторых случаях признаки обоих дефектов выражены одинаково.
Наиболее часто наблюдается одновременный стеноз и недостаточность митрального клапана. Обычно преобладают симптомы какого-либо одного. Признаками такого порока в первую очередь являются одышка и синюшность кожных покровов. Если преобладает стеноз митрального клапана сердца, то отмечается малый пульс, повышенное диастолическое и пониженное систолическое давление. Если более выражена недостаточность, а не стеноз, то АД и пульс могут оставаться в норме.
Также в случае митрального порока, где преобладает стеноз, будут присутствовать признаки стеноза левого предсердно-желудочкового отверстия. Это одышка, кровохарканье, сердцебиение, сбои в работе сердца. Если более выражена митральная недостаточность, то среди симптомов будет наблюдаться боль в сердце, кашель сухой или с выделением небольшого количества мокроты.
Порок сердца – один из самых распространенных врожденных дефектов. В России каждый год рождается около 10 тысяч малышей с пороком сердца. В каждом из этих случаев требуется оперативное вмешательство. Предполагается, что частота заболевания обуславливается ранним и интенсивным развитием сердца и сосудов в первые недели формирования плода. Порок сердца у новорожденных детей что это? Какие существуют разновидности патологии? Как лечить заболевание? Об этом расскажет данная статья.

Порок сердца у новорожденного – распространенный врожденный дефект
Почему возникает врожденный порок сердца (ВПС)
Факторы, способные привести к развитию порокa сердца у еще не родившегося малыша, довольно многочисленны. При этом нельзя сказать наверняка, почему у того или иного младенца сердце в период внутриутробного развития стало формироваться неправильно. Ученые называют ряд факторов риска ВПС у новорожденного.
В числе причин, которые способны привести к аномалиям развития сердца у грудничка, находящегося в утробе матери, находятся:
- Хромосомная аномалия, например, синдромы Дауна, Эдвардса, Патау.
- Недостаток фолиевой кислоты (она же – витамин В9).
На заметку. Прием фолиевой кислоты в первые месяцы беременности снижает вероятность формирования ВПС почти на 30%.
- Заболевания, которыми страдала женщина во время вынашивания ребенка. Существует ряд патологий, которые могут сформировать у не родившегося малыша порок сердца. К таковым относят некорригированную фенилкетонурию, сахарный диабет, инфекции, ожирение, эпилепсию.
На заметку. Гестационный диабет (возникает только в период вынашивания плода) не повышает риск формирования порока сердца у малыша.
- Прием медицинских препаратов. В эту группу входят талидомид, ретиноиды, флуконазол, препараты лития, метронидазол, гормональные препараты, противосудорожные средства и другое.
- Вредные привычки (курение, употребление алкоголя, наркотиков).
- Негативное влияние факторов внешней среды, например, пестицидов, красителей, ионизирующей радиации.
- Возраст матери (более 35 лет), отца (после 45 лет).
- Наличие выкидышей, преждевременных родов.
- Стрессы, которые пережила беременная женщина в первом триместре.
- Отягощенная наследственность. Если матери при рождении был поставлен ВПС, то у ребенка в 3 раза повышается вероятность формирования аналогичного дефекта.
- Близкородственные браки.
- Многоплодная беременность.
- Осложненная беременность, в частности, преэклампсия (нарушение работы сосудов плаценты).
- Краснуха. По этой причине врачи советуют женщинам, планирующим беременность, предварительно пройти вакцинацию от краснухи.
На заметку. Исследования влияния преэклампсии на формирование ВПС у ребенка продолжаются до сих пор.
Механизм развития
Сердце состоит из 4 полых камер (по 2 с правой и левой сторон), которые соединены сплошной перегородкой. В процессе перекачивания крови сердце задействует 2 левые камеры для одних задач, 2 правые – для других. Правая сторона отвечает за движение венозной крови по сосудам в легкие, где происходит ее насыщение кислородом. Далее жидкость возвращается в левые камеры сердца через легочные вены. Левая часть органа направляет артериальную кровь через аорту к остальным тканям и органам.
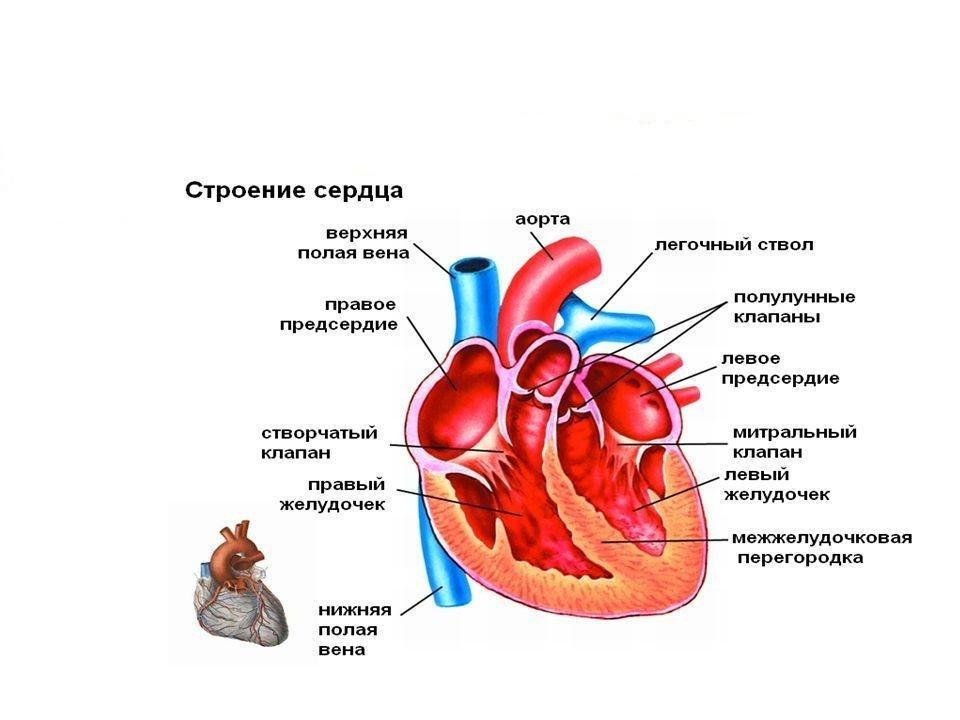
Строение человеческого сердца
Отделы сердца (верхний (предсердия) и нижний (желудочки)) сообщаются друг с другом через перегородку, в которой имеются отверстия. Последние закрываются створчатыми клапанами. Клапаны пропускают кровь только в одном направлении – из предсердия в желудочек (но никак не обратно).
В течение первых 6 недель беременности осуществляется формирование сердечно-сосудистой системы. Наиболее важной является 5 неделя беременности, когда происходит разделение сердца на отделы, образуются перегородки и клапаны. В это время артериальный ствол разделяется на легочную артерию и аорту. На 6-7 неделе завершается построение межжелудочковой перегородки. Именно в этот период могут происходить различные аномалии и дефекты развития сердца. Под влиянием негативных факторов сердечная перегородка может сформироваться неправильно, тогда возникнет риск смешения артериальной и венозной крови. Также могут возникнуть другие нарушения, приводящие к врожденным порокам сердца.
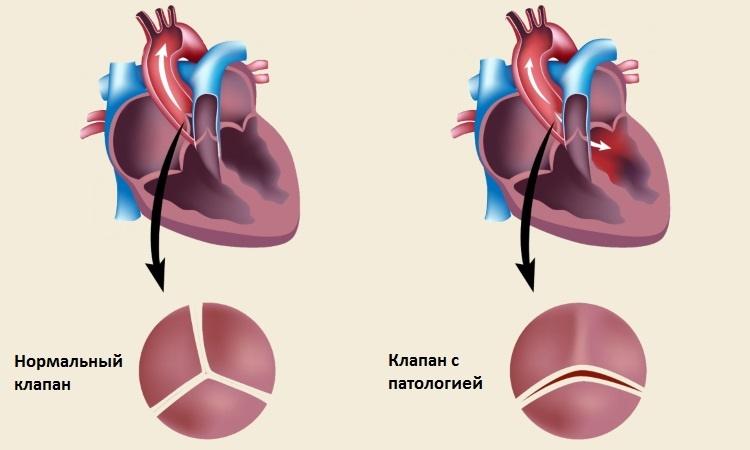
Врожденный порок сердца
Классификация
Существует множество разновидностей врожденных пороков сердца. С целью классификации их делят на группы:
- Отверстия в сердце. Образуются в стенках, которые разделяют сердечные камеры. Также появляются между кровеносными сосудами, выходящими из сердца. В результате кровь, насыщенная кислородом, смешивается с венозной (содержит большое количество углекислого газа). Это приводит к кислородному голоданию всех органов и тканей. Разновидности:
- Дефекты перегородки. Стенка, разделяющая сердечные камеры, перестает быть сплошной.
- Открытый артериальный проток. Клапан между легочной артерией (переносящей венозную кровь) и аортой (по которой движется кровь, богатая кислородом) вовремя не закрывается;
- Открытый атриовентрикулярный канал (аномалия предсердно-желудочковой перегородки) – отверстие образуется в центральной части сердца.
- Затруднение кровотока. Сосуды или клапаны сужаются вследствие ВПС, и сердечная мышца вынуждена с большей силой проталкивать кровь через них. Разновидности:
- Стеноз легочной артерии. Слишком узкий клапан, через который кровь из правого желудочка поступает в легочную артерию и далее по ней – в легкие;
- Стеноз клапана аорты. Слишком узкий клапан, через который кровь выходит из левого желудочка и поступает в аорту, после чего насыщает кислородом весь организм.
На заметку. Поскольку сердце качает в усиленном режиме, постепенно происходят утолщение и расширение сердечной мышцы.
- Аномальные кровеносные сосуды. Отклонение заключается в неправильном расположении сосудов, изменении их строения:
- Транспозиции магистральных сосудов. Аорта и легочные артерии меняются местами;
- Коарктации аорты. Самый крупный сосуд в теле существенно сужен. Это приводит к сильной перегрузке сердечной мышцы и повышению артериального давления.
- Тотальная аномалия соединения легочных вен. При этом дефекте сосуды впадают в неправильный отдел сердца (вместо левого предсердия в правое).
- Аномалия клапанов. Нарушается функция открытия и закрытия клапанов.
- Неразвитость сердца.
- Наличие нескольких дефектов одновременно.
Общие симптомы ВПС
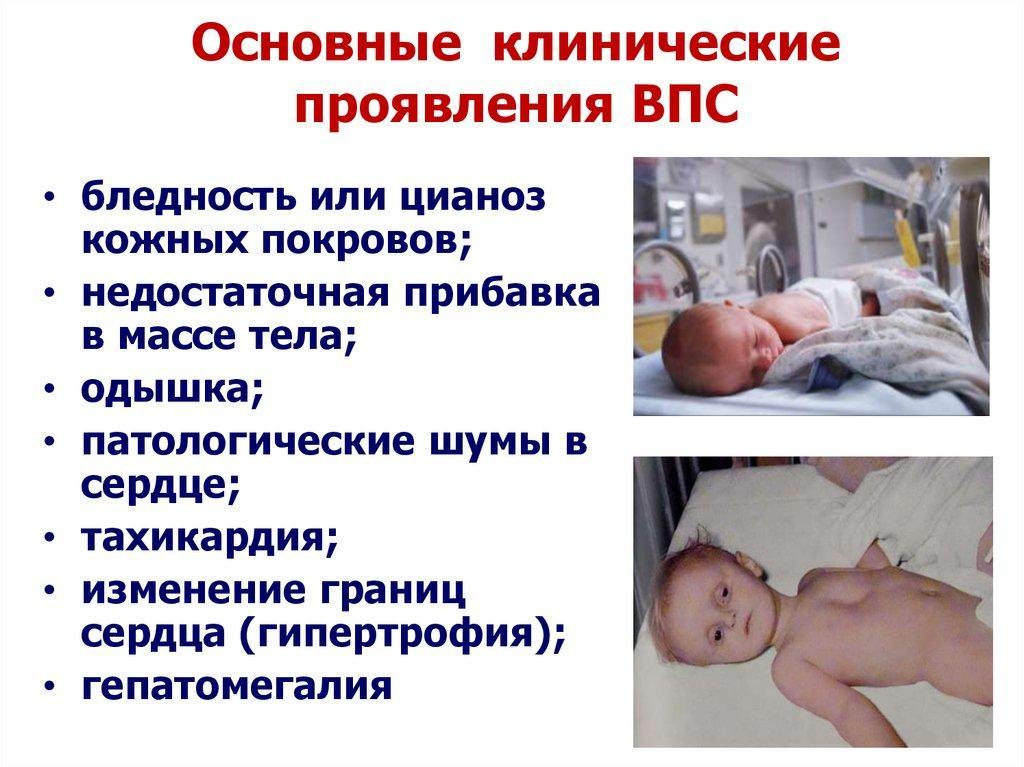
Тяжелые ВПС практически всегда легко обнаруживаются сразу после рождения или в течение первых месяцев жизни. Клиническая картина заболевания может включать такие признаки:
- Цианоз;
- Учащенное дыхание;
- Тяжелое дыхание, кряхтение, раздувание ноздрей;
- Отекание конечностей, появление отеков вокруг глаз, на животе;
- Одышка во время лактации.
Легкие формы ВПС могут протекать незаметно в течение многих лет, так как не имеют четко выраженных симптомов. В старшем возрасте ВПС у детей включает следующие признаки:
- Появление одышки при физических нагрузках;
- Быстрая утомляемость во время физических упражнений;
- Отекание конечностей.
Симптомы ВПС
Симптомы, заметные дома
Очевидными для родителей признаками ВПС, которые нетрудно определить у ребенка в домашних условиях, являются:
- Синюшность кожи;
- Отекание рук, нок;
- Учащенное или затрудненное дыхание.
Лабораторная диагностика
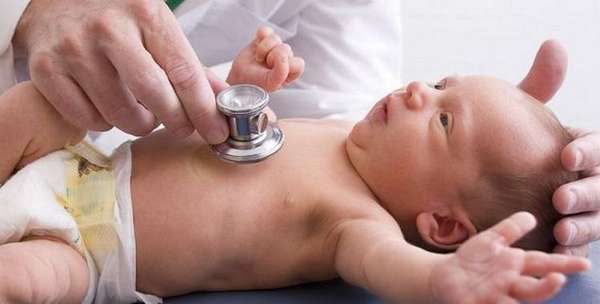
Нередко ВПС обнаруживается у детей во время обычного медицинского осмотра – шумы в сердце, которые возникают при дефектах в органе или сосудах, слышны через стетоскоп.
На заметку. Большинство шумов в сердце не является опасными симптомами (возникают не вследствие ВПС).
Если после осмотра у врача появились подозрения на врожденный порок сердца, малышу назначают определенные тесты, анализы, в частности:
- Эхокардиографию. Исследование основывается на применении ультразвуковых волн;
- Электрокардиограмму. Фиксирует электрическую активность сердца;
- Рентгенографию грудной клетки. Помогает обнаружить увеличение сердца, наличие жидкости в легких;
- Пульсоксиметрию. Тест позволяет установить уровень кислорода в крови;
- Катетеризацию сердца. Инвазивная манипуляция, в процессе которой в крупный сосуд (в области паха) вводится катетер (диаметр 2 мм) и перемещается по сосудам вверх – к сердцу.
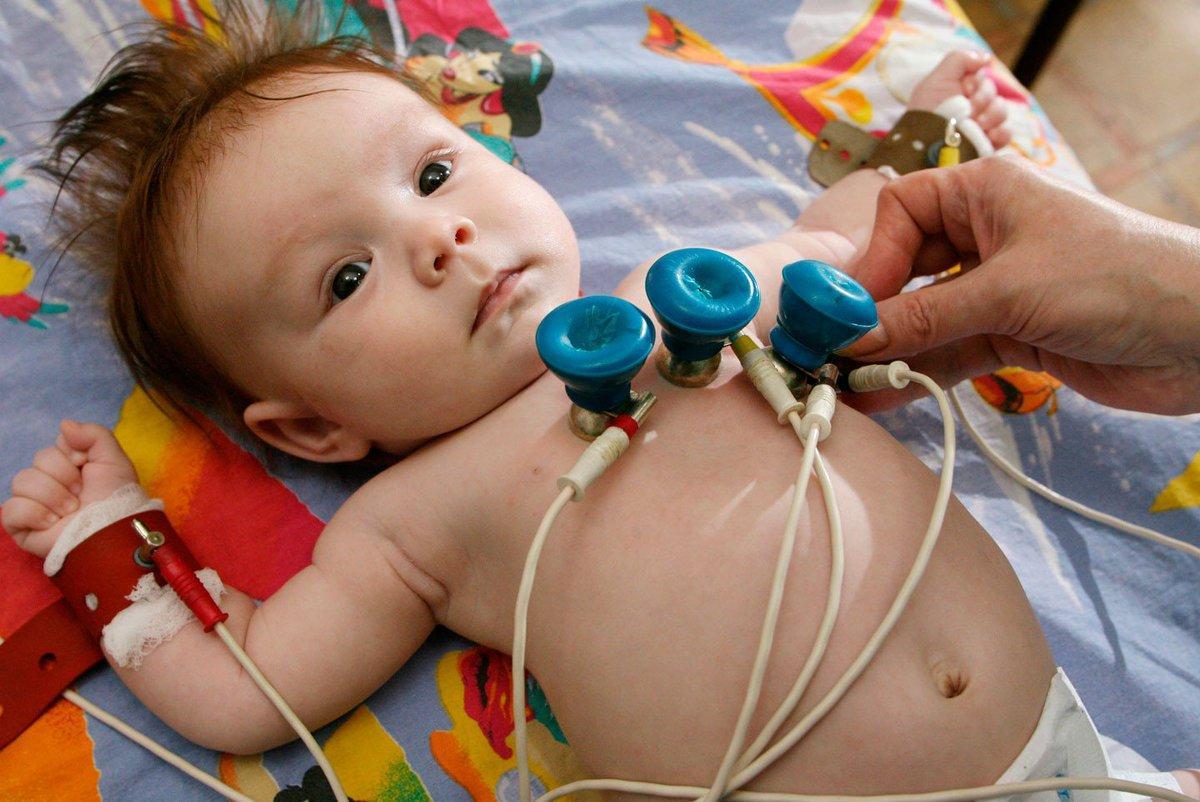
Электрокардиограмма младенца
Последствия патологии
ВПС может привести к таким осложнениям, как:
- Хроническая сердечная недостаточность;
- Аритмия;
- Цианоз;
- Инсульт;
- Замедление физического развития;
- Необходимость пожизненного наблюдения у врачей.
Методы лечения
Наименее тяжелые формы ВПС чаще всего не несут серьезных рисков для жизни малыша, в некоторых случаях и вовсе не требуют лечения (например, небольшие дырочки во внутрисердечных стенках, которые с возрастом могут затянуться).
Тяжелые пороки сердца опасны для жизни ребенка, поэтому в таких случаях необходимо срочное лечение. Характер терапии зависит от типа ВПС. Лечить пороки сердца можно следующими способами:
- Катетеризацией. Инвазивный метод, который исключает вскрытие грудной клетки и сердца. Когда катетер достигает места дефекта, через него в сердце вводятся микроинструменты. С их помощью врач закрывает отверстие или расширяет область сужения сосуда.
- Операцией. Проводится в тех случаях, когда предыдущий способ оказывается бесполезным. Во время операции работа сердца останавливается, и кровоток осуществляется за счет аппарата искусственного кровообращения.
На заметку. В большинстве случаев ребенку с ВПС требуется открытая операция на сердце.
- Пересадкой сердца.
- Медикаментозной терапией. Назначается при нетяжелых ВПС.
- Ингибиторами ангиотензин превращающего фермента. Снижают нагрузку на сердце.
Прогноз
Многие люди с неосложненными формами ВПС живут без особых проблем. У других – с возрастом может наблюдаться развитие патологии. У пациентов, которые имеют генетические отклонения, повышается вероятность инвалидизации и даже летального исхода.
Важно! В большинстве случаев заболевание не устраняется полностью – наблюдаться у врачей и лечиться нужно всю жизнь.
Общие рекомендации врачей
Доктора советуют осуществлять профилактику ВПС. Снизить риск развития заболевания у ребенка помогут следующие меры:
- Своевременная вакцинация от краснухи;
- Лечение хронических заболеваний;
- Избегания контакта с вредными веществами;
- Отказ от вредных привычек;
- Стараться не бывать в местах, не посещать события, способные вызвать стресс;
- Прием препаратов, содержащих фолиевую кислоту.
Если ребенок перенес открытую операцию на сердце, то после выписки нужно придерживаться таких правил:
- Не давать нагрузку на верхний плечевой пояс в течение 6 недель;
- Не купаться, пока корки в месте рубца ни отпадут;
- В первый год рубец нужно прятать под одеждой, чтобы защитить от воздействия солнечных лучей;
- Осуществлять профилактику инфекционного эндокардита;
- Не делать прививки несколько месяцев.
Факторы, повышающие риск возникновения порока сердца у новорожденных, многочисленны. Многими из них можно управлять, но предсказать наверняка, родится ли грудничок здоровым, невозможно. Современная медицина позволяет выявить дефекты во время беременности с помощью УЗИ. К счастью, даже тяжелые пороки сердца поддаются коррекции, благодаря чему выживает все больше детей, качество их жизни также улучшается.
Видео
Порок сердца у новорожденных: признаки и симптомы
Каждый ребенок, который приходит в наш мир, рождается с добрым и чистым сердцем. Правда, не всегда со здоровым. Этот орган играет огромную роль не только в кровообращении, но и в жизни маленького человека. Любые сбои в его работе серьезно отображаются на общем состоянии новорожденного. Но что может произойти с крохотным сердечком, малыш ведь только-только появился на свет!
К сожалению, в нашем мире существует такая беда как пороки сердца. И чтобы их «заработать», не нужно жить длительное время нездоровой, бесшабашной и нервной жизнью. Иногда проблема возникает из ниоткуда, поражая самых маленьких, причем, в некоторых случаях, даже еще не рожденных карапузов.
Что это за напасть такая, какими бывают пороки сердца у новорожденных, как их диагностируют, нужна ли операция? Каковы последствия такого отклонения в развитии главного органа кровеносной системы? Мы разберемся во всех вопросах, не спеша и по порядку.
Что это – порок сердца у новорожденных?
Так называют дефекты в строении структуры сердца, а именно – отклонения от нормальной анатомии и физиологии:
Чаще всего любые анатомические отклонения влекут за собой функциональные сбои в работе главного кровеносного насоса организма. Это, в свою очередь, провоцирует перегрузку сердечной мышцы и снижение способностей органа компенсировать различные проблемы с давлением и кровотоком. Нарушения нормального кровотока (гемодинамики), в свою очередь, проявляются признаками сердечной недостаточности, а это уже ставит под угрозу саму жизнь пациента.
Классификация
Все возможные пороки главного кровеносного насоса принято делить на две общие группы:
- Врожденные. Такие патологии образуются, когда малыш развивается в мамином животике. Особенности кровообращения эмбриона, которые обеспечивает плацентарный кровоток, позволяют ребеночку продолжать нормальный рост и развитие даже при наличии серьезных дефектов в строении маленького сердечка. Тяжелые состояния в гемодинамике развиваются уже после рождения младенца либо проявляют себя в периоды интенсивного роста малыша.
- Приобретенные. Эти пороки приходят в жизнь малыша в качестве осложнений перенесенных заболеваний. Они развиваются в процессе самостоятельной жизнедеятельности новорожденного, и возникают уже сугубо из-за внешних факторов влияния на организм.
Врожденные пороки сердца в свою очередь разделяют на:
- Белые. В этом случае объем легочного кровообращения сохраняется, но кожа малыша как бы становится бледной.
- Синие. В этом случае, эти объемы заметно снижаются, что провоцирует цианоз (синеватый оттенок) слизистых оболочек.
Среди врожденных пороков сердца у новорожденных чаще всего регистрируют:
Из приобретенных сердечных пороков чаще всего у новорожденных фиксируют:
Причины врожденных и приобретенных пороков сердца у новорожденных
В своем большинстве врожденные пороки сердца развиваются из-за неблагоприятного влияния окружающей среды на маму и плод во время беременности. К такого рода влияниям кардиологи относят:
В группе риска по возникновению врожденного порока сердца находятся такие детки:
Главными причинами появления приобретенных пороков сердца у новорожденных врачи называют:
Механизм развития патологии
Любой сердечный порок у новорожденного развивается по одному и тому же сценарию в три фазы:
- Адаптивная. В организме новорожденного (или плода) происходят процессы, необходимые для адаптации к нарушениям нормальной гемодинамики. Кровеносная система пытается компенсировать новоявленные патологии в своей работе. В сложных случаях это выражается повышением функциональности (гиперфункцией) сердечной мышцы. Со временем она переходит в декомпенсаторное состояние – никакая адаптация уже не может уравновесить нарушения, которые происходят в системе кровотока.
- Компенсаторная. Происходит временная компенсация гемодинамики, со стороны самочувствия и физического развития ребенка наступает видимое улучшение.
- Терминальная. Когда резерв компенсаторных механизмов себя исчерпывает, развиваются дегенеративные, склеротические и дистрофические изменения в структуре сердечной мышцы и паренхиматозных органов (легкие, печень, почки, селезенка, поджелудочная железа).
Общие признаки
Заподозрить наличие порока сердца у новорожденного крошки можно при наличии одного из следующих тревожных звоночков:

При наличии любого из этих тревожных симптомов родителям необходимо в срочном порядке обратиться вначале к педиатру, а затем по направлению к кардиологу. Только так можно диагностировать, что на самом деле происходит с крошкой.
Диагностика патологии
Для выяснения того, что именно происходит с маленьким чудом, в кардиологии существует масса точных методов исследования крохотного сердечка. Если порок врожденный, его вполне могут выявить уже во время второго скрининга при беременности. Если врач сомневается в полученной картине происходящего, во время третьего скрининга он отнесется к вопросу в разы внимательнее, возможно, даже назначит дополнительное УЗИ с врачом, имеющим более узкую специализацию.
После рождения младенца возможностей для точной диагностики становится намного больше. Теперь для точной постановки проблемы кардиолог может использовать:
В особенно сложных случаях могут иметь место направления на проведение зондирования главного органа кровообращения, и ангиография.
Лечение
Абсолютно все новорожденные с наличием подтвержденного порока сердца подлежат обязательному и регулярному наблюдению у педиатра (как правило, это участковый врач) и кардиолога. До года карапуза будут осматривать и обследовать каждые три месяца. После года – раз в шесть месяцев. В случае тяжелых или комплексных пороков новорожденного будут наблюдать ежемесячно.

Кроме наблюдения за состоянием ребенка, специалисты проведут родителям обязательный инструктаж – особенному малышу нужен особенный уход:

Для лечения серьезных патологий (притом как врожденных, так и приобретенных) часто применяют хирургические методики. Кроме этого, используют терапевтические методы лечения до и после проведения необходимой операции.
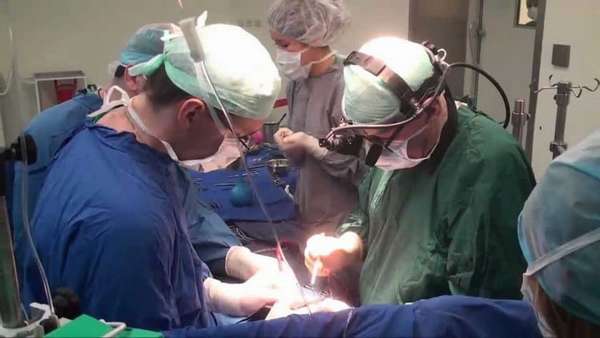
Если патология более чем просто серьезная, хирургического вмешательства в организм новорожденного не избежать. Такое вмешательство, в зависимости от конкретной ситуации, проводится либо на открытом сердце, либо по малоинвазивной методе. В любом случае, новорожденного временно подключают к аппарату искусственного кровообращения. После операции ребенок находится под чутким руководством кардиолога до полного разрешения неприятного вопроса с пороком сердца.
В отдельных случаях одним оперативным вмешательством вопрос не решается. Поэтому проводят две операции – первую для улучшения и стабилизации общего состояния пациента, вторую – для окончательного устранения всех имеющихся пороков и отклонений в работе сердца новорожденного.
Знаете ли вы? Независимо от сложности конкретно вашего случая, при своевременном обращении к специалистам прогноз для ребенка благоприятный в подавляющем большинстве случаев.
Последствия патологии
В случае полного игнорирования родителями происходящего с новорожденным последствий может возникать очень много, но исход у всех один – смерть младенца. Потому и важно не пренебрегать обследованиями и регулярными перепроверками состояния порока у малыша.
В случае своевременного реагирования на проблему и обращения к специалистам прогноз всегда благоприятный. На сегодняшний день детская кардиохирургия шагнула вперед так далеко, что проведение операции способно решить абсолютно все проблемы новорожденного и заставить главный кровеносный насос биться правильно, сохраняя в организме совершенно нормальную гемодинамику.
После успешно проведенной операции ребенок, само собой, еще какое-то время будет регулярно проходить обследования у специалистов. Но в будущем это полноценный член общества, который сможет заниматься в жизни тем, чем захочет. Определенные ограничения на виды деятельности накладывают только в очень тяжелых случаях, как правило, когда пороков сердца у новорожденного сразу несколько. Да и то, при нормальном развитии непоседы к подростковому возрасту большую часть этих «табу» снимают, ребенок становится совершенно таким же, как и его сверстники.

Видео: пороки сердца у новорожденных
В этом видеоролике на модели сердца наглядно показаны самые распространенные врожденные пороки сердца у детей и то, к чему приводят такие патологии в разрезе кровообращения и снабжения организма кислородом.
Пороки сердца у новорожденных – неприятная, но не фатальная проблема, особенно, если вовремя озаботиться вопросом, не откладывая его решение на задворки своего сознания. Неважно, врожденный он или приобретенный. Современная медицина вполне в состоянии решить подобную сердечную проблему новорожденного. Главное – понимать, что малыш теперь особенный, ему нужно чуть больше вашего внимания и заботы. И, конечно же, как можно больше материнской любви. Оперативное вмешательство способно сделать карапуза совершенно полноценным членом общества, главное – не пренебрегать симптомами и вовремя выяснить, что не так с новорожденным.
А вы сталкивались с пороками сердца у ребенка? Они носили врожденный или приобретенный характер? Какой диагноз поставили новорожденному? Как вы решили проблему, как крошка чувствует себя сейчас? Делитесь вашим опытом в комментариях. Пороки сердца у новорожденных – не смертельная и излечимая патология, но сам диагноз может шокировать новоиспеченных родителей. Потому им важен ваш опыт – вы уже через это прошли. Здоровых вам деток и нормального сердечного ритма!
 Загрузка…
Загрузка…когда должно закрыться, опасно ли это
Малыши появляются на свет с открытым овальным окном в сердце. Как только они делают свой первый вздох, легочный круг кровообращения начинает работать в нормальном режиме, и потребность в открытом окне исчезает. По причине увеличения давления крови в области левого предсердия клапан в итоге закрывается и с течением времени полностью зарастает тканью.

Открытое овальное окно – распространенная проблема
Что это за патология
Иногда дырочка между сердечными предсердиями может только отчасти закрыться или не зарасти вовсе. При подобном сценарии развития событий при любом усилии (крике, чихании или кашле) через приоткрытый клапан кровь в некотором количестве перебрасывается из одной камеры в другую. По факту выявления такой патологии пациенту-ребенку ставят диагноз – открытое окно.
Чем опасна
Открытое овальное окошко в сердце у новорожденного – один из вариантов нормы. Если с течением времени оно не начнет постепенно закрываться, во взрослой жизни может легко возникнуть целый ряд проблем, связанных с самочувствием и здоровьем:
- инфаркт;
- инсульт;
- транзиторное нарушение кровообращения внутри мозга.
Предпосылки к развитию
Основные предпосылки, по которым открытое овальное окно в сердце у ребенка может закрываться не до конца, доподлинно не выяснены. Ряд специалистов считает, что опасный недуг провоцируют следующие факторы:
- рождение грудничка недоношенным;
- наследственность;
- врожденный порок сердца;
- злоупотребление матерью в период вынашивания ребенка алкоголя, табака, наркотических препаратов;
- воздействие факторов неблагоприятной среды.

Большинство патологий развивается во время вынашивания ребенка матерью
Почему отверстие не закрывается
Чаще всего незакрытый клапан объясняется наследственной предрасположенностью. При таком раскладе клапан по размеру меньше диаметра отверстия. Это может значить только одно: полное закрытие овального окна в сердце у новорожденного невозможно в принципе.
Когда речь о физиологической норме
Постепенное закрытие отверстия в сердце в первый месяц или даже год жизни крохи считается нормальным.
Важно! Медицине известны случаи, когда окошечко в сердце у малыша закрывалось к 3 или даже 5 годам.
Далеко не во всех случаях дырка в сердце у маленького ребенка оказывается реальным поводом для серьезного беспокойства. Человек может иметь незакрытый клапан и полноценно прожить всю жизнь, даже не догадываясь, что у него имеется проблема, ведь узнать о ней реально, только сделав УЗИ.
Сердце может полноценно функционировать, если отверстие имеет не слишком существенный диаметр. При открытии окна не более, чем на 2-3 мм, при полном отсутствии прочих серьезных патологий беспокоиться нет причин. Подобное состояние почти не отражается на самочувствии ребенка.

В большинстве случаев открытое окно не влияет на самочувствие малыша
Если размер дырки в сердце у ребенка варьируется в диапазоне от пяти до семи миллиметров, аномалия еще считается гемодинамически несущественной, но уже может начать показывать себя при интенсивных физических нагрузках.
Когда диаметр отверстия составляет от 7 до 10 мм, это уже далеко не норма. Такому пациенту обычно ставят диагноз – зияющее открытое окно. По симптомам подобное состояние во многом напоминает врожденный порок сердца. Пациент должен проходить регулярные обследования у кардиолога.
Основные симптомы
Если младенец страдает от патологии незакрытого окна, понять это можно по следующим симптомам:
- медленный набор веса;
- заметное посинение окологубного треугольника во время кашля, плача либо крика;
- подверженность бронхиальным и легочным простудным заболеваниям.
В более старшем детском возрасте, если окошко так и не закроется, у подрастающего ребенка могут развиться одышка и тахикардия, даже не при самых серьезных физических нагрузках.
Ближе к подростковому возрасту и на протяжении всей взрослой жизни патология будет проявляться следующими признаками:
- быстрая утомляемость;
- хроническая усталость;
- головокружения;
- слабость;
- мигрени;
- частые респираторные заболевания.
Когда закрывается окно
Более чем у половины новорожденных детей окошко благополучно закрывается в первый год (чаще до достижения ими трехмесячного возраста). Несколько реже процесс оказывается более длительным и затягивается до пяти лет. В большинстве зафиксированных случаев патологию считают малой аномалией в развитии сердца. Распространенность заболевания при этом была и остается достаточно высокой. Согласно официальным статистическим данным, открытое овальное окно имеется у 50% вполне здоровых детей и у 10-15% взрослых людей.
Диагностика патологии
Физикальный осмотр маленького пациента, как и изучение его анамнеза, часто не дают возможности точно определить наличие открытого овального окна. Они могут только допустить вероятность присутствия аномалии. Для установки точного диагноза требуются дополнительные обследования:
- ЭКГ;
- ЭхоКГ;
- рентгенография грудной клетки;
- зондирование полостей сердца.
Если обследуется грудничок или ребенок раннего возраста, для диагностики чаще всего используется трансторакальная двухмерная электрокардиография. Данный вид исследования позволяет увидеть, закрытый клапан или нет. При подтверждении присутствия открытого овального окна процедура дает возможность определить его диаметр. Помимо этого, посредством трансторакальной электрографии легко получить графическое изображение движения клапанных створок во времени и исключить либо подтвердить наличие дефекта межпредсердной перегородки.
Доплер-ЭхоКГ – это еще более точная процедура, выдающая информацию не только в графическом, но и цветовом режиме. Исследование позволяет уточнить размеры отверстия в сердце и выявить скорость турбулентного потока крови в районе овального отверстия, понять приблизительный объем шунта.
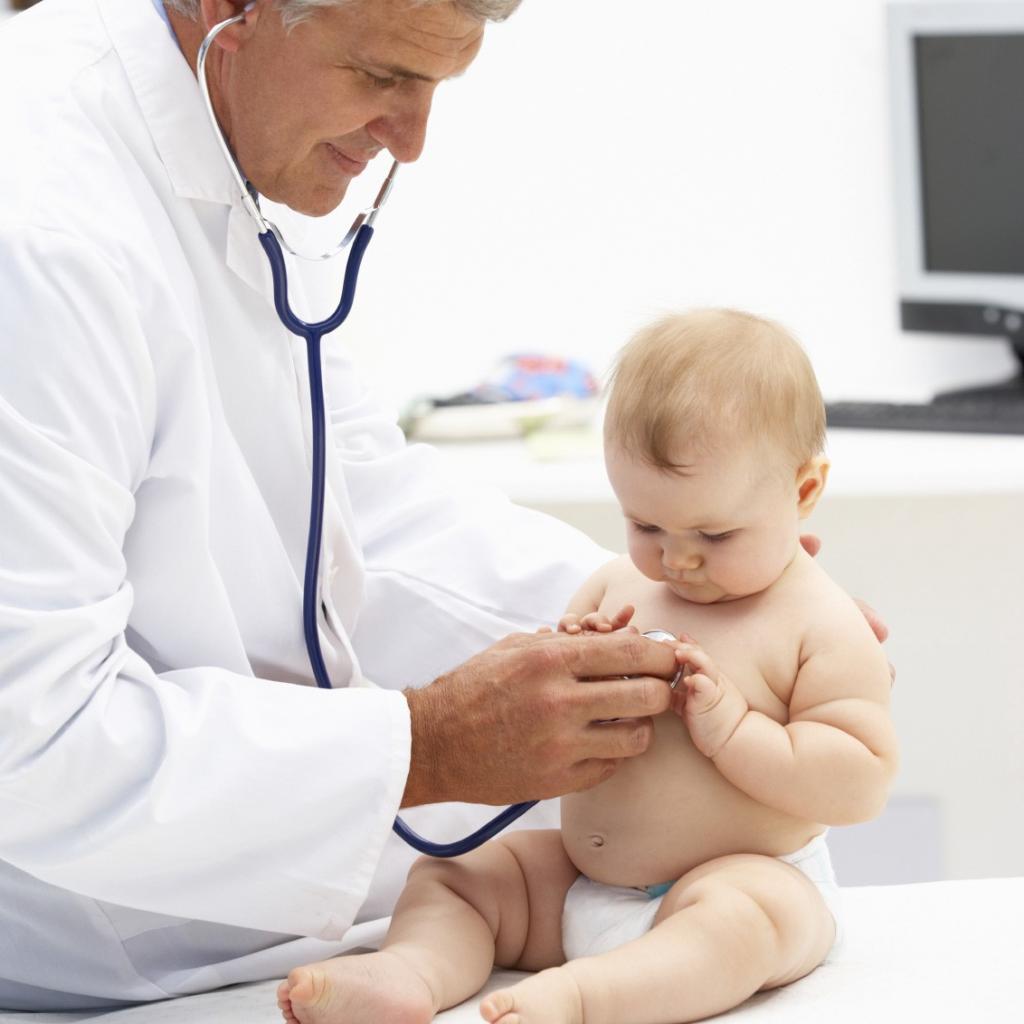
Для выявления открытого окна нужна серьезная диагностика
Максимально емким, с точки зрения получения информации, и наиболее агрессивным диагностическим методом является зондирование сердца. Процедура производится непосредственно перед оперативным вмешательством в условиях специализированного кардиохирургического стационара. В случае с грудными детьми к зондированию прибегают крайне редко.
Вероятные осложнения
Присутствие открытого окна в сердце может привести к ряду разноплановых осложнений. По мере взросления малыша начинает расти и его сердечная мышца. Проблема заключается в том, что клапан в данном случае остается прежних размеров. При усиленном кровотоке в разъеме овального окна и свободном проникании крови из одного предсердия в другое на них существенно увеличивается нагрузка.
Особенно внимательными и бдительными родителям нужно быть в том случае, если незакрытое окно в сердце у ребенка диагностировано на фоне иных сердечных проблем, увеличивающих давление в правом предсердии. Последствие может оказаться не самым приятным – подобные патологии повышают риск дополнительного открытия сердечного клапана по направлению левого предсердия.
Важно! Иногда такая патология, как открытое овальное окно в сердце у ребенка, может оказаться даже полезной для здоровья. Так, при легочной гипертензии перемещение крови в другое предсердие снижает давление и тем самым оказывает положительное влияние на состояние здоровья в целом.
Мнение доктора Комаровского
Известный российский детский врач и телеведущий, доктор Евгений Комаровский, соглашается с тем фактом, что отверстие в сердце есть практически у каждого младенца. Его полное закрытие в процессе первого вздоха происходит у совсем небольшого процента малышей. В большинстве случаев на это требуется время. В половине случаев окно полностью зарастает до двух лет. Ближе к пятилетнему возрасту детей аномалия преимущественно самостоятельно исчезает, не причиняя ребенку никакого вреда.
У деток младше года отверстие встречается чаще, поскольку их легкие пока еще работают не в полном объеме. По мере того, как они будут раскрываться, давление внутри правого предсердия будет постепенно снижаться. В результате из-за разницы давлений клапан прижмется к стенке и начнет зарастать.
Доктор Комаровский особенно выделяет тот факт, что отверстие в сердечной перегородке неопасно для жизни и здоровья. Данная аномалия представляет собой одну из особенностей развития и в большинстве случаев протекает без симптомов, закрывается без помощи медиков.

При подозрении на проблему с визитом к врачу тянуть не стоит
Если у ребенка диагностировано данное заболевание, родителям не стоит паниковать. Риск того, что проблема перерастет в серьезную патологию, чрезвычайно мал. Тем не менее, до момента, пока ни произойдет зарастание клапана соединительной тканью, периодически необходимо обследовать малыша. Это позволит удержать ситуацию под контролем и своевременно принять необходимые меры, если вдруг что-то пойдет не так.
Видео
Сердечно-сосудистые заболевания являются одним из ведущих рисков для здоровья, с которыми мужчины сталкиваются сегодня. По данным Американской ассоциации кардиологов (AHA), более одного из трех взрослых мужчин страдают сердечными заболеваниями. Болезнь сердца — это общий термин, который включает:
- сердечная недостаточность
- ишемическая болезнь сердца
- аритмия
- стенокардия
- другие сердечные инфекции, нарушения и врожденные дефекты
Хотя может показаться, что что-то настолько серьезное, следует Если у вас есть предупреждающие знаки, вы можете заболеть сердечными заболеваниями, не зная об этом, когда будете заниматься повседневной жизнью.Знайте ранние признаки сердечно-сосудистых заболеваний — а также факторы риска — чтобы вы могли получить лечение на ранней стадии и предотвратить более серьезные проблемы со здоровьем.
Многие мужчины имеют высокий риск развития сердечных заболеваний. В 2013 году AHA сообщила, что только четверть мужчин выполнили федеральные нормативы по физической активности в 2011 году. По их оценкам, 72,9 процента мужчин в возрасте от 20 лет и старше имеют избыточный вес или ожирение. И около 20 процентов мужчин курят, что может привести к сужению кровеносных сосудов. Узкие кровеносные сосуды являются предшественником некоторых видов сердечных заболеваний.
Другие факторы риска включают:
По данным Центров по контролю и профилактике заболеваний (CDC), почти половина всех американцев — как мужчин, так и женщин — имеют три или более факторов риска сердечно-сосудистых заболеваний.
Первым признаком сердечного заболевания часто является сердечный приступ или другое серьезное событие. Но есть несколько важных признаков, которые могут помочь вам распознать проблемы до того, как они решатся.
На ранних стадиях симптомы, которые кажутся простыми раздражениями, могут приходить и уходить.Например, у вас может быть сердечная аритмия, которая может вызвать:
- затруднение перехвата дыхания после умеренных физических нагрузок, например подъем по лестнице
- чувство дискомфорта или сдавливание в груди, которое длится в течение 30 минут до несколько часов
- необъяснимые боли в верхней части туловища, шеи и челюсти
- сердцебиение, которое происходит быстрее, медленнее или нерегулярно, чем обычно
- стенокардия (боль в груди)
- одышка
- изменения ваших конечностей, такие как боль, отек, покалывание, онемение, холод и слабость
- сильная усталость
- нерегулярное сердцебиение
Эти симптомы могут быть признаками что ваши кровеносные сосуды сузились.Это сужение, которое может быть вызвано накоплением зубного налета, затрудняет циркуляцию насыщенной кислородом крови по всему телу.
В дополнение к вышеупомянутым симптомам, болезнь сердца, вызванная инфекцией сердца, может включать сухой кашель, лихорадку и кожную сыпь.
Кластер факторов риска также может сигнализировать о надвигающейся болезни сердца. Например, ваш риск сердечно-сосудистых заболеваний значительно увеличивается, если у вас диабет и высокое кровяное давление.
Сердечный приступ возникает, когда болезнь сердца достигает точки, когда кровь перестает течь к мышце сердца.Наиболее распространенным признаком сердечного приступа у мужчин является дискомфорт в груди, который включает сдавливание, давление или боль. Раньше считалось, что только боль в груди является признаком сердечного приступа, но возможно иметь дискомфорт, который не регистрируется как болезненный. Этот дискомфорт может также присутствовать в ваших руках, спине, шее, животе или челюсти.
Во время сердечного приступа у вас может быть:
- затрудненное дыхание
- обильное потоотделение без видимой причины
- тошнота
- легкомысленность
Симптомы инсульта включают онемение или слабость, которая происходит только на одной стороне от вашего тело.Онемение может возникнуть на вашем лице, руках или ногах. Другие симптомы инсульта включают:
- спутанность сознания, затруднения в речи или проблемы с пониманием других
- дисбаланс или потеря координации
- изменения в зрении
- интенсивная головная боль
Многие из этих изменений происходят внезапно и без предупреждения. Если вы испытываете эти симптомы, немедленно позвоните 911
Согласно CDC, 50 процентов мужчин, которые умрут от ишемической болезни сердца, не знают, что они имеют это из-за отсутствия симптомов.Знание признаков сердечного приступа или инсульта является одной из самых важных вещей, которые вы можете сделать, чтобы сохранить свое здоровье сердца. Ваша способность восстанавливаться после одного из этих событий зависит от того, насколько быстро вы получаете лечение от них.
Может быть трудно определить, есть ли у вас симптомы сердечного приступа. Немедленно обратитесь к врачу, если вас беспокоят какие-либо симптомы.
Очень важно снизить факторы риска сердечно-сосудистых заболеваний независимо от того, есть у вас симптомы или нет.Запланируйте регулярные осмотры, даже если вы думаете, что у вас отличное здоровье. Определение базового уровня вашего здоровья поможет вам и вашему врачу решить любые проблемы, которые могут возникнуть в будущем.
Симптомы болезни сердца: тошнота, рвота и головокружениеБолезнь сердца — это термин, который описывает группу заболеваний, связанных с заболеванием сердца или сосудов. Клиника Майо идентифицирует следующие заболевания как сердечные заболевания:
- ишемическая болезнь сердца
- сердечная недостаточность
- аритмия, такая как фибрилляция предсердий
- врожденные пороки сердца
Другие болезни сердца включают:
Боль в груди от сердца сердечная мышца, потому что она не имеет достаточного количества кислорода и богатых питательными веществами артериального кровотока, также называемого стенокардией, является распространенным симптомом сердечных заболеваний.При стенокардии вы чувствуете дискомфорт в груди. Некоторые люди испытывают чувство стеснения или сдавливания в области грудины. Боль может распространяться в шею, вниз по плечу и рукам или в верхнюю часть живота или в верхнюю часть спины.
Если вы очень устали или вам трудно отдышаться после небольшого напряжения, у вас могут быть симптомы болезни сердца. Эти симптомы обычно ослабляются с отдыхом.
Женщины часто испытывают другие симптомы, чем мужчины. Например, у женщин могут быть:
- тошнота
- рвота
- боль в спине
- боль в челюсти
- холодный пот
- бледность
- головокружение
- одышка
- легкое головокружение одаренность придумывание встряхивание распознать симптомы болезни сердцаЭто потому, что их симптомы могут возникать и при других заболеваниях. Женщины также склонны иметь другие факторы риска, такие как депрессия, стресс и менопауза.
- необычная боль
- холод
- онемение
- слабость в руках и ногах
- боль в груди
- головокружение
- головокружение
- обмороки
- одышка
- синеватая кожа
- утомление легко
- отек конечностей
- одышка
- опухшие нижние конечности, лодыжки или ступни
- вздутие живота
- усталость
- пульсирующий или дрожащий пульс
- с избыточным весом
- бездействующим
- курительный табак
- с высоким содержанием жиров, высоким содержанием натрия и высоким содержанием углеводов
- с сахарным диабетом
- с высокой кровью давление
- с высоким уровнем холестерина
- с семейной историей сердечно-сосудистых заболеваний
- Бросить курить табак.
- Будьте физически активными.
- Поддерживать здоровый вес.
- Управляйте своим стрессом.
- Коронавирус Новости
- Проверьте свои симптомы
- Найти доктора
- Найти стоматолога
- Найти самые низкие цены на лекарства
- Здоровье
A-Z Здоровье А-Я Общие условия- ADD / ADHD
- аллергии
- Артрит
- рак
- Коронавирус (COVID-19)
- депрессия
- Сахарный диабет
- Здоровье глаз
- Сердечное заболевание
- Заболевание легких
- ортопедия
- Управление болью
- Сексуальные условия
- Проблемы с кожей
- Расстройства сна
- Посмотреть все
- Проверка симптомов
- Блоги WebMD
- Подкасты
- Доски объявлений
- Вопросы и Ответы
- Руководство по страхованию
- Найти доктора
- Детские условия A-Z
- Операции и процедуры A-Z
- Избранные темы
-
Проверка симптомов COVID-19: проверьте ваши симптомы сейчас
-
Слайд-шоу Получить помощь для облегчения мигрени
- лекарств и добавок
Наркотики и добавки Найти и обзор- наркотики
- Дополнения
- Управляйте своими лекарствами
- Идентификатор таблетки
- Проверить взаимодействия
- Часто употребляемые наркотики
- Принимая лекарства во время беременности
- Избранные темы
-
- ишемическая болезнь сердца
- аритмия
- сердечная недостаточность
- стенокардия
- другие сердечные нарушения, инфекции и врожденные аномалии
- сокрушительная боль в груди
- сдавливание, дискомфорт или полнота в груди
- боль в руке, челюсти или спине
- одышка
- холодный пот
- тошнота
- боль в челюсти, шее или груди
- ощущение слабости или головокружения
- сдавливание верхней части спины
- полнота, давление или сдавливание в центре грудь
- обморок или головокружение
- ощущение сердцебиения или слишком медленное или нерегулярное биение
- дискомфорт или давление в груди, которое может длиться до 30 минут
- затруднение дыхания после умеренных физических нагрузок, таких как подъем по лестнице
- необъяснимые боли в челюсти, шее или туловище
- одышка
- крайняя усталость
- нерегулярное сердцебиение
- боль в груди или стенокардия
- чувство боли, онемение, отек, покалывание, холодность или слабость в внешние конечности
- боль в груди
- боль в руке, шее, челюсти или спине
- сдавливание или ощущение давления или полноты в груди
- необъяснимое чрезмерное потоотделение
- одышка
- легкомысленность
- тошнота
- нитраты
- диуретики
- варфарин или другие разжижители крови
- дигоксин, который помогает сердцу работать более эффективно
- лекарство для разрушения сгустков крови
- антиаритмические препараты
- ингибиторы ангиотензинпревращающего фермента (АПФ)
- лекарства для ингибирования тромбоцитов, которые помогают крови коагулировать
- бета-адреноблокаторы
- блокаторы кальциевых каналов
- СЛР, в случае сердечного приступа
- операция шунтирования сердца
- стентов
- лечение заболеваний клапанов, которое использует либо хирургическое вмешательство, либо баллонную вальвулопластику
- кардиостимулятор
- дефибриллятор кардиовертера, чтобы помочь поддерживать регулярное сердцебиение
- трансплантат сердца
- вспомогательное устройство левого желудочка для помощи при перекачке крови
- усиленная внешняя контрпульсация (УНКП), которая может открывать небольшие обходные каналы вокруг суженных артерий
- кардиоверсия для восстановления регулярного сердцебиения
- ангиопластика для открытия up заблокированные артерии
- сердечный приступ или инсульт
- стенокардия
- кардио или сонная артерия реваскуляризация
- бросить курить
- , занимаясь по крайней мере 150 минут в неделю умеренных аэробных упражнений или 75 минут энергичных аэробных упражнений
- , придерживаясь диеты с низким содержанием обработанных сахаров
- , увеличивая количество клетчатки, овощи и фрукты в рационе
- снижение потребления соли
- снижение стресса с помощью медитации или йоги
- установление базового уровня здоровья с помощью регулярных осмотров, чтобы помочь выявить проблемы ранее
- , осознавая, что храп является потенциальным признаком болезни сердца
- поддержание здорового веса
Атеросклероз
Симптомы сердечных заболеваний зависят от типа вашей проблемы с сердцем.
Атеросклероз — это закаливание и укрепление кровеносных сосудов из-за повреждения кровеносных сосудов в результате накопления жировых отложений. Симптомы могут включать боль в груди и одышку при атеросклерозе коронарных артерий.
Дополнительные симптомы включают в себя:
Эти симптомы связаны с недостаточным снабжением артериальной крови конечностей.
Аритмии
Аритмии, также известные как аномальные сердечные ритмы, имеют различные симптомы. Аритмия может сопровождаться учащенным или слишком медленным сердцебиением. Это может заставить вас почувствовать, как у вашего сердца трепетает, учащенное сердцебиение или необычно медленный пульс.
Аритмия также может вызывать:
Врожденные пороки сердца
Врожденные пороки сердца — это проблемы с сердцем, которые обычно возникают во время развития плода и присутствуют при рождении. Врачи обычно диагностируют их при рождении или в раннем детстве. Иногда люди не получают диагноз до совершеннолетия, в зависимости от тяжести симптомов. К ним относятся:
В целом, чем тяжелее врожденный дефект, тем раньше он проявляется.
Кардиомиопатия
Кардиомиопатия возникает, когда сердечная мышца заболевает. У этого есть несколько возможных признаков, которые могут быть трудно немедленно связать с болезнью сердца. Эти симптомы включают в себя:
Сердечные инфекции
Три основных типа сердечной инфекции — инфекционный перикардит , миокардит и эндокардит.Они влияют на разные части сердца и могут иметь немного разные симптомы.
Симптомы сердечной инфекции могут быть сходными с симптомами кардиомиопатии, но также могут включать лихорадку, боль в груди, кожную сыпь или кашель, который не пройдет.
К общим факторам риска сердечно-сосудистых заболеваний относятся:
Центры по контролю и профилактике заболеваний (CDC) сообщает, что около 47 процентов американцев имеют один или несколько из трех «ключевых» факторов риска сердечно-сосудистых заболеваний , которые являются высокое кровяное давление, высокий уровень холестерина и курение табака.
Прислушайтесь к советам вашего врача, если они предупредили вас о том, что вы подвержены риску сердечно-сосудистых заболеваний.
Может быть трудно интерпретировать симптомы самостоятельно. Опухшие нижние конечности, усталость, нерегулярный сердечный ритм и другие симптомы могут указывать на любое количество проблем с сердцем или других заболеваний.
Целесообразно развивать отношения с врачом, который знаком с вашей семьей и личной историей. Врач, который знает ваши привычки и образ жизни, сможет лучше диагностировать вашу болезнь.
Обратитесь к врачу, прежде чем вы испытаете симптомы болезни сердца. Регулярно проходите осмотры и прислушивайтесь к советам своего врача, чтобы вести здоровый образ жизни.
Помимо регулярного посещения врача, вы также должны внести позитивные изменения в свой образ жизни. Это включает в себя следующее:
Понимание Болезни сердца — Симптомы
Перейти к основному содержаниюПризнаки и симптомы сердечно-сосудистых заболеваний у мужчинБолезнь сердца является одной из наиболее распространенных проблем со здоровьем, с которыми сталкиваются мужчины. Зная некоторые признаки и симптомы сердечно-сосудистых заболеваний, они могут снизить риск развития серьезных осложнений, таких как сердечный приступ.
Для получения более подробной информации и ресурсов для здоровья мужчин, пожалуйста, посетите наш специальный центр.
Болезнь сердца — это термин, относящийся к ряду проблем со здоровьем сердца.К ним относятся:
По данным Американской кардиологической ассоциации (AHA), сердечные заболевания затрагивают более чем 1 из 3 мужчин в Соединенных Штатах.
В некоторых случаях у человека могут быть очевидные признаки болезни сердца, которые легко узнаваемы. Однако возможно развитие сердечных заболеваний без каких-либо заметных симптомов.
Читайте дальше, чтобы узнать некоторые общие признаки и симптомы сердечно-сосудистых заболеваний у мужчин.
У мужчин и женщин одни и те же симптомы сердечных заболеваний и сердечных приступов.
Тем не менее, мужчины чаще испытывают такие известные симптомы сердечного приступа, как:
Женщины реже испытывают сильную боль в груди.Вместо этого они имеют более высокую вероятность появления следующих симптомов:
В результате женщины с большей вероятностью игнорируют свои сердечные симптомы, поскольку менее очевидно, что они относятся конкретно к сердцу.
В некоторых случаях сердечный приступ или другое серьезное сердечное событие может быть одним из самых ранних признаков сердечных заболеваний, которые замечает мужчина.
Тем не менее, часто есть некоторые более ранние симптомы и признаки, которые они могут искать, которые могут помочь предотвратить сердечный приступ, инсульт или другие осложнения сердечной болезни.
К ним относятся следующие:
Симптомы сердечных аритмий
Сердечные аритмии возникают, когда сердце бьется нерегулярно, слишком быстро или медленно. Вот некоторые симптомы, которые следует искать:
Симптомы проблем с кровеносными сосудами
Со временем кровеносные сосуды могут сужаться или сужаться.Когда это происходит, крови труднее пройти по венам и артериям, и это вызывает большую нагрузку на сердце, когда оно перекачивает кровь.
Некоторые ранние симптомы сужения кровеносных сосудов включают:
Симптомы сердечного приступа
У мужчин обычно наблюдается сочетание следующих симптомов при сердечном приступе:
Диагностика болезней сердца часто начинается с осмотра.
Во время обследования врач обсудит любые симптомы, которые испытывает человек, и любые факторы риска, которые они могут иметь для развития сердечно-сосудистых заболеваний.
После оценки физического здоровья пациента, его симптомов и факторов риска врач может провести несколько диагностических тестов, чтобы определить, есть ли у человека какая-либо форма сердечно-сосудистых заболеваний.
Многие врачи заказывают стресс-тест, который показывает, как человек и сердце реагируют на умеренные физические нагрузки.Врач будет следить за тем, как люди ходят или бегают по беговой дорожке, чтобы определить, возможно ли сужение кровеносных сосудов.
Врач также может использовать МРТ для проверки закупорки, которая может быть причиной ограничения кровотока.
Если они подтвердят блокировку, врач должен будет определить его точное местоположение. Метод для этого агрессивен, но не должен быть болезненным.
Кардиолог будет использовать длинную тонкую трубку для введения красителя в кровеносные сосуды сердца, в процедуре, называемой катетеризацией сердца.Затем рентгенолог сделает серию рентгеновских изображений сердца и артерий, называемых ангиограммой.
Существует несколько возможных вариантов лечения сердечно-сосудистых заболеваний.
Врач может назначить одно или несколько из следующих лекарств:
В дополнение к лекарственным препаратам врач может также порекомендовать терапию и другие медицинские вмешательства.
Потенциальные методы лечения включают в себя:
аспирин
В прошлом врачи часто рекомендовали принимать аспирин каждый день, чтобы снизить риск инсульта, даже людям без сердечно-сосудистых заболеваний в анамнезе.
Действующие рекомендации, однако, не рекомендуется использовать аспирин, за исключением редких случаев, так как это может увеличить риск кровотечения.
Человек с очень высоким риском атеросклеротических сердечно-сосудистых заболеваний и с очень низким риском кровотечений может по-прежнему использовать аспирин, и у тех, у кого в анамнезе следующее:
Для большинства людей без сердечно-сосудистых заболеваний врачи теперь рекомендуют делать здоровый образ жизни и контролировать артериальное давление и уровень холестерина.
Share on Pinterest Употребление здоровой диеты с большим количеством фруктов и овощей может снизить риск сердечных заболеваний.Есть несколько изменений в образе жизни, которые мужчины могут внести, чтобы помочь снизить риск развития сердечных заболеваний или сердечного приступа.
Некоторые потенциальные изменения образа жизни включают в себя:
Болезнь сердца является основной причиной смерти как для мужчин, так и для женщин, хотя они могут испытывать различные признаки и симптомы.Людям важно ознакомиться с признаками и симптомами, наиболее вероятными для их пола.
Каждый взрослый должен также планировать регулярные визиты к своему врачу, чтобы установить базовые показатели здоровья, по которым можно будет определить изменения, которые могут сигнализировать о заболевании сердца.
Есть много изменений в образе жизни, которые мужчины могут сделать, чтобы помочь предотвратить сердечные заболевания и избежать сердечного приступа. Есть также методы лечения сердечно-сосудистых заболеваний, прежде чем он станет проблемой, а также во время и после сердечного приступа.
Если человек подозревает, что у него сердечный приступ, очень важно немедленно позвонить 911, чтобы получить неотложную медицинскую помощь.
