Геморрагический васкулит — Сыпи(высыпания)
Геморрагический васкулит симптомы
Геморрагический васкулит относится к группе заболеваний, поражающих в основном людей молодого возраста. Как правило, заболевание сопровождается образованием микротромбозов, атралгалий, пальпируемых пурпур, сыпи. Кроме того, отмечаются нарушения функционирования органов и систем пищеварительного и желудочно-кишечного тракта.
Среди всего многообразия симптомов геморрагического васкулита следует выделить следующие основные:
- возникновение характерной сыпи, которая имеет некоторое возвышение над поверхностью кожи, при этом возможно слияние некоторых элементов между собой с образованием сплошных участков. Чаще всего сыпь появляется на стопах пациента и постепенно распространяется на бёдра и ягодицы, также может равномерно концентрироваться в районах суставов. Может локализовываться на животе и спине, а также на руках, но такое бывает нечасто;
- воспалительные процессы в суставах, в основном на нижних конечностях. На коже в этих областях возникает отёчность, протекающая на фоне общей интоксикации организма. Такие симптомы недолговечны и полностью сходят на протяжение недели;
- возникновение болей спастического характера, наблюдающихся в области брюшины. Протекают на фоне рвоты, тошноты, лихорадки и геморрагических высыпаний на коже в упомянутой области.
Геморрагический васкулит причины
Основной причиной, вызывающей появление геморрагического васкулита, принято считать хроническую или острую форму инфекции. Также причина заболевания может быть скрыта в воздействии на организм человека физических и химических факторов, вредных отравляющих веществ, неблагоприятных условий окружающей среды. Причины заболевания могут быть следующими:
- наличие аллергических реакций у пациента;
- общее переохлаждение или перегревание организма человека;
- простудные заболевания;
- неправильно проведенная вакцинация;
- имеющиеся с рождения нарушения иммунной системы человека;
- полученные солнечные ожоги;
- различные повреждения кожных покровов в результате укусов, полученных от насекомых.
Геморрагический васкулит диагностика
Диагностика геморрагического васкулита характеризуется неспецифичными показателями проведённых лабораторных исследований. Чаще всего результаты проводимых анализов отмечают повышение уровня содержания лейкоцитов в крови, а также показателей, характерных для развития воспалительных процессов. Отмечаются изменения иммунологического плана, связанные с повышением циркуляции иммунных комплексов, а также криоглобулинов. Понижается уровень активности комплемента.
При тяжёлой степени течения заболевания максимально выражаются проявления гиперкоагуляции, выявляемые при проведении лабораторных анализов.
Геморрагический васкулит анализы
Для выявления причин появления геморрагического васкулита требуется проведение целой серии лабораторных анализов. Они включают в себя клинические анализы крови и мочи пациента. Также необходим системный медицинский осмотр пациента, предполагающий определение наличия высыпаний на коже пациента, исследование состояния его почек, органов желудочно-кишечного тракта. Проводится также коагулограмма. Если налицо тяжёлые формы развития заболевания, требуется проведение экстракорпоральной гемокоррекции, с последующим назначением в качестве лечения противовоспалительных мероприятий.
Геморрагический васкулит формы
Формы течения и развития геморрагического васкулита могут быть различными. В основном, выделяют следующие основные формы развития данной патологии: кожно-суставную, кожную, почечную и смешанную.
По характеру течения различают формы острую, которая может продолжаться до месяца и дольше, молниеносную, длящуюся несколько дней, затяжную, продолжающуюся несколько месяцев, а также рецидивирующую форму, признаки которой отмечаются на протяжении нескольких месяцев или даже лет после проявления первых симптомов болезни.
Геморрагический васкулит кожная форма
Кожная форма заболевания отмечается в самом начале его течения и наблюдается практически у всех больных. На коже пациента появляются пятна разной формы и размеров, которые не устраняются при надавливании на них. Как правило, соблюдается определённая симметрия появляющихся на коже высыпаний, которые наблюдаются на голенях, ягодицах и бёдрах пациентов. В редких случаях высыпания могут быть замечены на руках пациентов и их туловище. При наиболее тяжёлых случаях кожной формы возможно развитие некроза, а также язвенных образований. Если форма кожного васкулита переходит в хроническое течение, отмечаются частые рецидивы заболевания с шелушением кожи.
Геморрагический васкулит суставная форма
Суставная форма течения заболевания наблюдается в семи из десяти случаев геморрагического васкулита. Поражения областей суставов могут иметь непродолжительный характер, наблюдаются они на протяжении нескольких дней и сопровождаются устойчивыми болевыми ощущениями. Суставы резко ограничиваются в степени подвижности и в их областях отмечаются отёчности, покраснения, а также некоторые прочие симптомы, характерные для артрита. Описываемая форма течения геморрагического васкулита характеризуется летучим характером поражения суставов и в неё вовлекаются в основном крупные суставы, такие, как голеностопные и коленные. Нередко результатом развития суставной формы геморрагического васкулита становятся устойчивые деформации суставных сумок.
Геморрагический васкулит почечная форма
Почечная форма геморрагического васкулита отмечается примерно в одной трети всех случаев развития заболевания. Такая форма представляет собой хроническую или острую форму гломерулонефрита с различными степенями гематурии. Ряд больных впоследствии начинает страдать ярко выраженным нефротическим синдромом. Для подобной формы течении болезни характерно поражение почек и последующие развитие почечной недостаточности. Другие органы при почечной форме геморрагического васкулита поражаются сравнительно редко. Возможны случаи возникновения пневмонии, которая проявляется в виде характерного кашля, сопровождающегося выделениями прожилок крови, а также одышкой. При поражении сосудов головного мозга могут иметь место мигрень, головокружение, повышенная раздражительность на внешние воздействия. Могут развиться менингит, а также кровоизлияния в серое вещество головного мозга.
Геморрагический васкулит абдоминальная форма
Абдоминальная форма геморрагического васкулита может являться предшественницей кожно-суставных проявлений заболевания или сопровождать их. Такая форма характеризуется болевыми ощущениями в области живота пациента. Боли могут быть разными по степени интенсивности и интенсивность их будет колебаться от умеренных до острых, проявляющихся волнообразными приступами. Чаще всего больные не имеют возможности точно указать на очаг появления боли, при этом налицо жалобы на нарушения стула, рвотные позывы и сильную тошноту. Боли в области живота могут наблюдаться несколько раз в сутки и устранятся на протяжении первых нескольких дней после проявления заболевания. Более тяжёлые формы развития заболевания протекают на фоне возникновения кровотечений в желудочно-кишечном тракте пациента, сопровождающихся кровавой рвотой и наличием крови в испражнениях больного.
Геморрагический васкулит: лечение
Лечение геморрагического васкулита должно проводиться только в условиях больничного стационара под наблюдением опытных врачей. Не следует при этом нагружать нижние конечности больного, также следует всячески избегать его переохлаждения. В течение всего периода проведения лечения обязательно следует запретить проведение прививок и вакцинации. Для проведения терапии рекомендуется применение различных типов антибиотиков с достаточно широким спектром действия. Назначение антибиотиков должно проводиться выборочно, поскольку не все подобные препараты подходят таким больным. При возникновение первых признаков подобного заболевания следует как можно быстрее выявить все основные очаги его проявления.
Препараты
Поведение терапии геморрагического васкулита обеспечивается посредством применения Гепарина в разных дозировках. При назначении дозировки определяющим является степень тяжести заболевания и характер его течения. Кожная степень васкулита требует лечения препаратами на протяжение трёх недель, при почечной форме заболевания лечение следует продолжать на протяжение шести недель. В определённых ситуациях оправдано применение Гепарина в сочетании с Фрагмином и Фраксипарином. Если имеет место проведение терапии антикоагулянтами, следует периодически проводить анализы на определение показателя сворачиваемости крови.
Для того, чтобы устранить болевые ощущения, следует обеспечить своевременный приём обезболивающих средств. Если присутствует необходимость обеспечения не сворачиваемости крови, следует назначать больному Аспирин. Также достаточно эффективно с такой задачей могут справиться Тиклопидин и Дипиридамол. Для того, чтобы гарантировать исключение склеивания тромбоцитов рекомендуется применение Винипроста, Ридогеля, Трофибана. Продолжительность курса лечения в подобных случаях ограничивается шестью месяцами.
Для устранения кожного зуда больным следует принимать противоаллергические средства. Также рекомендуется сочетать их применение с устранением из организма продуктов обмена. Для этого рекомендуется применение сорбирующих веществ, в частности активированного угля.
Достаточно высокую степень эффективности при лечении геморрагического васкулита показывают блокираторы гистаминных рецепторов. Гистамин известен в качестве вещества, которое способствует развитию аллергических реакций. Он не выделяется в том случае, если имеет место блокада соответствующих рецепторов в организме. При этом не происходит развитие в организме больного аллергической реакции.
Геморрагический васкулит: лечение народными средствами
Лечение геморрагического васкулита народными средствами следует проводить под наблюдением опытного врача, поскольку велика вероятность того, что выбираемые для лечения средства сами окажутся аллергенами. Средства народной медицины способны укрепить иммунитет больного, подавить болевые ощущения, а также противостоять развитию аллергических реакций. Рекомендуются следующие препараты из арсенала народной медицины для лечения заболевания:
- Следует смешать по сто граммов птичьего горца, листьев двудомной крапивы, плодов софора. Затем в сбор добавляется 60 граммов травы тысячелистника, 20 граммов бузины. Все составляющие перемешиваются и тщательно измельчаются. Получившийся состав в объёме 60 граммов заливается кипятком и помещается на паровую баню. Там он выпаривается на протяжении двадцати минут. Пить состав следует по половине стакана два раза в сутки, утром и вечером.
- По 50 граммов полевого хвоща и цветов чёрной бузины смешивается между собой, после чего в сбор добавляются по 40 граммов мяты и травы тысячелистника. 60 граммов образовавшегося состава смешиваются с кипящей водой в объёме половины литра, после чего весь состав настаивается на протяжении двенадцати часов в эмалированной посуде. Пить следует по сто граммов пять раз в сутки. Также допускается нанесение аппликаций на место образования васкулита.
Диета при геморрагическом васкулите
Диета является немаловажным аспектом при лечении геморрагического васкулита. При любых разновидностях заболевания требуется исключение из питательного рациона продуктов, которые могут вызвать аллергические проявления. Это относится к какао, шоколаду, яйцам. Также не следует употреблять в пищу цитрусовые, конкретно апельсины, мандарины, лимоны.
Следует тщательно пережёвывать поглощаемую пищу. Лучше всего есть не менее пяти раз в день, но небольшими порциями. Не нужно есть очень горячие или очень холодные блюда. Еда должна включать в себя достаточное количество витаминов. Лучше всего готовить пищу на пару или предварительно отваривать. Рекомендуется снизить потребление соли и не есть ничего консервированного. Лучше всего побыть на диете на протяжении года после излечения.
Геморрагический васкулит осложнения
Вероятность развития осложнений после излечения геморрагического васкулита возможно только в случае несвоевременно проведенного лечения. Кроме того, общее состояние больного может быть ухудшено в результате бесконтрольного приёма медикаментов, самолечения. Среди возможных осложнений после проведения лечения заболевания отмечаются:
- недостаточность почек;
- возникновение геморрагических диатезов;
- непроходимость кишечника;
- возникновение и развитие кровотечений в лёгких;
- сбои функционирования внутренних органов.
Похожие статьи:
Геморрагическая сыпь
Везикулопустулез
Петехии
Эбола сыпь
Тромбоцитопеническая пурпура
Геморрагический васкулит кожная форма: причины появления и рецидива
Геморрагический васкулит известен под названием аллергическая пурпура, а также ревматическая пурпура. Это заболевание относится к системным васкулитам, которые могут поражать кожу, кишечник, суставы и почки. Геморрагический васкулит (кожная форма) приводит к возникновению сыпи и покраснению кожи.
📌 Содержание статьи
Причины развития геморрагического васкулита
Геморрагический васкулит является иммунообусловленным заболеваниям. Говоря иначе, он развивается по причине аномальной реакции иммунной системы в ответ на раздражитель. Данный отклик не является непосредственным фактором развития болезни, но он запускает воспалительный процесс.
Реакция организма на антиген приводит к созданию иммунных комплексов и отложению их в подкожных капиллярах. Это вызывает воспаление в сосудах. В итоге это приводит к образованию петехий и пурпур. Отложение иммунных комплексов может происходить и в других тканях тела, например, в почках. В таком случае наблюдается почечная форма геморрагического васкулита.
К заболеванию могут приводить и различные бактериальные и вирусные инфекции. Некоторые группы стрептококков, связанные с респираторными инфекциями верхних дыхательных путей, провоцируют данное заболевание. Зачастую у детей до развития геморрагического васкулита наблюдается респираторная инфекция. Триггером данной болезни могут быть аденовирусы и другие виды вирусов.
Формы заболевания
Выделяют различные формы геморрагического васкулита, характеризующиеся разнообразной симптоматикой. Аллергическая пурпура может сопровождаться воспалением и болевыми ощущениями в животе и суставах. Также возможно повреждающее воздействие этого заболевания на почки и другие части тела. В зависимости от локализации заболевания, выделяют абдоминальную и почечную форму, а также кожную. Различают и смешанные формы:
- кожно-почечную,
- кожно-абдоминальную,
- кожно-суставную.
Для классификации разновидностей этой болезни используют разделение не только по формам заболевания, но и по его течению и степени выраженности.
Симптомы поражения
Васкулит, ограниченный кожей, характеризуется развитием небольших округлых красных пятен (петехий) и появлением красновато-пурпурных участков (пурпур). Образование петехий наиболее характерно для ног. Участки с пурпурами представляет собой небольшие кровоизлияния под кожей. Другие поражения кожи при ревматоидной пурпуре включают уртикарные волдыри и некротические язвы, которые обычно локализуются на ногах и ягодицах. Может наблюдаться опухание на лице и шее, вызванное ангионевротическим отеком. Иногда это может приводить к сложностям с дыханием и создавать угрозу для жизни.
Симптомы обычно тянутся несколько дней или недель. Обширные высыпания наиболее часто встречаются на задней поверхности ног, ягодиц, корпуса и спины. К другим характерным признакам относятся болезненные ощущения в суставах, боли в животе, порой отмечаются кишечные кровотечения. При поражении почек в моче отмечается присутствие белка. Если потери белка, вызванные воспалением в почках, велики, то может присутствовать отек ступней и ног. Возможны разные комбинации симптомов, но чаще всего встречаются высыпания на коже, которые сопровождают суставную, почечную и кишечную формы заболевания.
Диагностика проблемы
Геморрагический васкулит, как и другие формы заболевания, невозможно диагностировать при помощи одного теста. Диагноз ставится на основании комплексного обследования и анализа лечащим врачом совокупности внешних и внутренних признаков. Анализ крови зачастую информативен при выявлении признаков воспаления. Примерно у трети пациентов регистрируется повышенный уровень иммуноглобулина A в крови. Если поражены кожа, кишечник или почки, то биопсия может выявить этот вид антител в тканях. Это высоконадежный анализ, помогающий подтвердить диагноз при данном заболевании. Однако отрицательные результаты биопсии не являются основанием для исключения этой болезни.
Биопсия кожи зачастую выявляет повышенное содержание лейкоцитов в кожных тканях, окружающих поврежденные капилляры. При абдоминальной форме заболевания может потребоваться проведение компьютерной томограммы с целью выявления признаков воспаления кишечника.
Лечение васкулита
Лечение геморрагического васкулита обычно не требует применения каких-либо специальных лекарств, а его симптомы проходят самостоятельно по прошествии небольшого времени. Противовоспалительные препараты, например, ибупрофен, зачастую назначаются при болезненных ощущениях в суставах при условии, что нет воспалительного процесса в почках. Результаты некоторых исследований говорят об обоснованности применения стероидных препаратов для ускорения лечение абдоминальной формы у детей, а также ликвидации у них кожных симптомов.
Для устранения кожной формы этого заболевания может применяться ряд лекарств, например, дапсон. В случае вовлечения почек или кишечника в воспалительный процесс может потребоваться лечение стероидами или другими иммунодепрессантами для снижения воспаления. При почечной форме заболевания иногда развивается повышенное кровяное давление. Для его устранения гипертонии может потребоваться корректировка потребления соли и применение гипотензивных препаратов.
Почему может возникнуть рецидив
Для рассматриваемого заболевания характерно наличие эпизодического возобновления. Однако рецидив геморрагического васкулита обычно протекает в легкой форме и не приводит к дальнейшим осложнениям. В некоторых случаях возвращение заболевания можно предотвратить при помощи комбинированного лечения стероидами и иммуносупрессивными препаратами, например, азатиоприном или микофенолата мофетилом. Обычно геморрагический васкулит перестает рецидивировать по мере взросления организма. Но это заболевание может возникать и у взрослых индивидуумов, не болевших им в детстве.
У детей с геморрагическим васкулитом риск поражения почек может достигать 15%, однако риск почечной недостаточности составляет лишь 1%. Редким осложнением при геморрагическом васкулите является кожаная инвагинация. Для женщин, столкнувшихся ранее с геморрагическим васкулитом, при беременности отмечается повышенный риск увеличенного кровяного давления и протеинурии.
Читайте также
Геморрагический васкулит
Среди всех первичных васкулитов чаще всего встречается геморрагический васкулит или болезнь Шёнлейна-Ге́ноха. Эта патология еще известна как ревматическая пурпура. На фоне этого расстройства возникает сдвиг в системе гемостаза с последующим развитие микротромбоваскулита. Протекать может как молниеносно, так и хронически, поэтому лечение составляет в индивидуальном порядке.
Геморрагический васкулит (ГРВ или болезнь Шёнлейна-Ге́ноха) представляет собой воспалительное заболевание из группы васкулитов, при котором поражаются мелкие кровеносные сосуды (капилляры). Обычно является самоограниченным патологическим состоянием. Синонимы — аллергическая пурпура, аллергический васкулит, анафилактоидная пурпура, геморрагический капиллярный токсикоз, лейкоцитокластический васкулит, нетромбоцитопеническая идиопатическая пурпура, ревматическая пурпура, сосудистая пурпура.
Это наиболее распространенная форма воспаления сосудов у детей (среди васкулитов), которое приводит к воспалительным изменениям в мелких кровеносных сосудах.
В основе развития геморрагического васкулита лежит нарушение работы иммунной системы, из-за чего возникает воспаление сосудистой стенки. Болезнь чаще всего определяется у детей до 5 лет, и подобных случаях чаще всего развивается молниеносная форма ГРВ. При своевременном лечении удается повысить качество жизни больного.
Видео: Пурпура Шёнляйна-Геноха — Геморрагический васкулит
Признаки геморрагического васкулита
Симптомы ГРВ обычно начинаются внезапно и могут выражаться следующим образом:
- Головной болью.
- Лихорадкой.
- Потерей аппетита.
- Спазмами.
- Болью в животе.
- Болезненными менструациями.
- Крапивницей.
- Кровавой диареей.
- Болью в суставах.
Красные или фиолетовые пятна обычно появляются на коже и называются петехиями. В классическом случае высыпания появляются на ягодицах, спине и ногах.
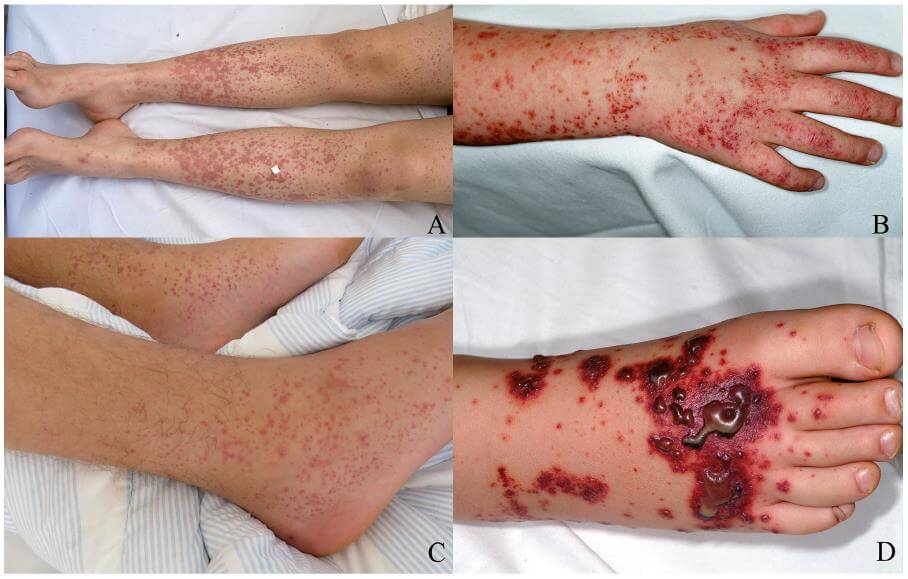

(A и B) Классические поражения кожи при ГРВ с ощутимой пурпурой на конечностях. (C) Артрит и пурпура на нижней конечности. (D) Буллезные и некротические поражения нижних конечностей у пациента со сложным течением пурпуры.
Воспалительные изменения, связанные ГРВ, также могут развиваться в суставах, почках, пищеварительной системе и, в редких случаях, головном и спинном мозге (центральной нервной системе).
Особенности проявлений разных форм геморрагического васкулита:
- При пурпуре Шенлейна поражаются кожа и суставы, но при этом воспаление желудочно-кишечного тракта отсутствует.
- При пурпуре Геноха у больных определяются пурпурные пятна на коже и острые процессы в брюшной полости, например гломерулонефрит (тип заболевания почек). При этой форме ГРВ суставы не поражаются.
В дополнение к характерным красным пятнам на коже может определяться головная боль, потеря аппетита и / или лихорадка.
- Кожа обычно становится красной (диффузная эритема).
- Боли в животе становятся наиболее выраженными ночью.
- Кровь может присутствовать в стуле, а аномальное кровотечение (кровоизлияние) из желудочно-кишечного тракта диагностируется как кровавая диарея.
- Боли в суставах (артралгия) может определяться в любом суставе, но чаще всего поражаются коленные и в районе лодыжек.
- Некоторые люди с ГРВ испытывают рвоту и диарею, тогда как у других определяются тяжелые запоры и необычно темный стул (мелена).
Пятна пурпуры вызваны небольшими кровоизлияниями под кожу и не связаны с аномально низким уровнем тромбоцитов (нетромбоцитопеническое расстройство), что характерно для некоторых других форм пурпуры. Другие поражения кожи, связанные с ГРВ, включают крупные волдыри (крапивница) или язвы (некроз ткани), особенно на ягодицах и ногах.
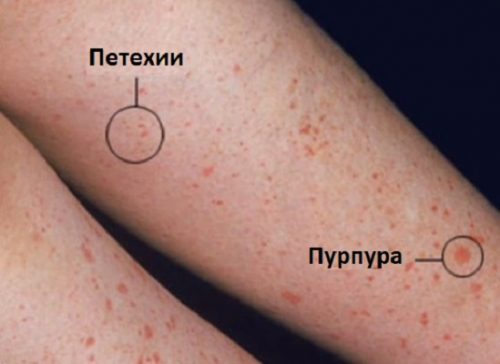

Отек может возникать на лице и шее из-за аномального скопления жидкости в мягких тканях пораженных областей (ангионевротический отек). В редких случаях отек развивается в гортани, что может вызывать затруднение дыхания, способное привести к угрожающим жизни респираторным осложнениям.
У четверти-половины больных с ГРВ возникают проблемы с функцией почек, такие как гломерулонефрит, при котором повреждается почечная ткань. В результате нарушается процесс очищения крови от различных метаболитов. Патологический процесс выражается в определении крови в моче (гематурия) и воспалительных изменениях в почках. У некоторых людей может развиться тяжелое заболевание почек, включая нефропатию, хроническое воспаление почек (нефрит) и / или нефротический синдром, приводящий к почечной недостаточности.
В редких случаях часть кишечника пострадавшего может складываться сама в себя (инвагинация). Это приводит к значительной боли и, если консервативные меры не разрешают проблему, может потребоваться хирургическое вмешательство.
Когда вовлечена центральная нервная система, люди с этим расстройством могут испытывать сильные головные боли, перцептивные изменения, зрительные трудности (атрофия зрительного нерва) и / или судороги.
Причины геморрагического васкулита
Точная причина ГРВ полностью не выяснена, хотя исследования показывают, что она связана с ненормальным ответом иммунной системы. В некоторых случаях причинным фактором является чрезвычайная аллергическая реакция, развивающаяся на некоторые оскорбительные вещества (например, продукты или наркотики).
Исследования показывают, что геморрагический васкулит может быть вызван дисфункцией иммунной системы (т. е. повышением количества иммунных комплексов IgA). Аутоиммунные нарушения возникают, когда естественная защита организма от “чужеродных” или вторгающихся агентов (например, антител) начинает атаковать здоровую ткань по неизвестным причинам.
Было высказано предположение, что это расстройство может быть результатом:
- Чрезвычайной аллергической реакцией на определенные продукты, такие как шоколад, молоко, яйца или бобы.
- Различные препараты (например, нифедипин, дилтиазем, цефуроксим, диклофенак и т. д.), бактерии (например, Streptococcus) и укусы насекомых также были указаны как возможные причины ГРВ.
- Краснуха предшествует первым симптомам ГРВ примерно в 30% случаев.
- Около 66% случаев респираторная инфекция верхних дыхательных путей предшествует возникновению симптомов примерно на 1-3 недели.
Связь ГРВ с вирусными инфекциями не доказана.
Видео: Причины васкулитов
Распространенность
ГРВ — редкое расстройство, которое поражает чаще мужчин, чем женщин. Болезнь может возникать во всех возрастных группах, но большая распространенность наблюдается среди детей.
У детей начальные симптомы обычно начинаются после 2 лет и продолжаются около 4 недель. Заболевание в таких случаях характеризуется мягким течением. Около 50% заболевших детей переносят один или несколько рецидивов в течение двух-трех месяцев. Частота рецидивов, по-видимому, выше у тех детей, у которых определялось более тяжелое начало болезни.
Возраст пострадавших детей в основном составляет от 2 до 11 лет. В США на каждые 100 000 детей школьного возраста приходится около 14 случаев. Как правило, доброкачественное (не угрожающее) расстройство появляется в большинстве случаев для самолечения (самоограничения).
Связанные нарушения
Обычная пурпура является наиболее распространенным типом заболевания, чаще всего встречающимся у женщин старше 50 лет. При отсутствии повреждений поражение кожи возникает чаще, чем подкожное кровоизлияние. Однако, после операции или даже незначительных травм, хрупкость кровеносных сосудов приводит к чрезмерному кровотечению.
Кровотечение может быть уменьшено в результате краткосрочной терапии кортикостероидами или введением эстрогена женщинам в постменопаузальном периоде.
Цынга, тип пурпуры, является результатом дефицита витамина С в рационе. Симптомы могут включать в себя:
- Общую слабость.
- Анемию.
- Разрыхленность десен.
- Тенденцию к кровоизлияниям под кожу и в слизистых оболочках, которые выстилают рот и желудочно-кишечный тракт.
Цинга редко встречается в современных цивилизациях, разве что в удаленных от современных условий жизни регионах. Предотвращению развития болезни способствует улучшенная диета и наличие продуктов, содержащих витамин С.
Синдром Гарднера—Даймонда, или аутоэритроцитарный синдром, редкое расстройство, которое иногда называют синдромом болезненных синяков. Он характеризуется пятнами пурпуры, главным образом у молодых женщин. Возникновении патологии связывают с аутоиммунным расстройством.
Васкулит, или ангиит, является сосудистым воспалительным заболеванием, которое может возникать в одиночку или в сочетании с другими аллергическими или ревматическими заболеваниями. Воспаление сосудистых стенок способствует спазму кровеносных сосудов и может вызвать недостаточное кровоснабжение определенных участков тела (ишемию), отмирание ткани (некроз) и / или образование сгустков крови (тромбоз). Могут быть затронуты сосуды любого размера или любая часть сосудистой системы. Симптомы относятся к вовлеченной системе и могут включать:
- Лихорадку.
- Головную боль.
- Глубокую потерю аппетита.
- Потерю веса.
- Слабость.
- Боль в животе.
- Диарею.
- Боль в мышцах и суставах.
Поскольку существует много форм васкулита, есть предостаточно причин его развития. Некоторые типы могут быть вызваны аллергическими реакциями или повышенной чувствительностью к некоторым лекарственным средствам, таким как пенициллин, пропилтиоурацил, другие лекарства, токсины и различные вдыхаемые раздражители. Некоторые формы могут возникать из-за грибковой инфекции, паразитов или вирусных инфекций, тогда как в ряде случаев очевидная причина отсутствует.
Кожный некротизирующий васкулит является относительно распространенным воспалительным заболеванием кровеносных сосудов, затрагивающим вены, артерии и более мелкие кровеносные сосуды (капилляры). Это расстройство обычно влияет на кожу и может возникать в одиночку или в сочетании с аллергическими, инфекционными или ревматическими заболеваниями. Симптомами являются:
- Узлы на коже.
- Небольшие кровоизлияния под кожей и / или ее поражение, которые могут быть красными и плоскими (макулы).
Они могут образовываться во многих частях тела, особенно на спине, руках, ягодицах и / или ногах. В некоторых случаях присутствует сильно зудящая крапивница или кольцевидные язвы. Также может возникать лихорадка, генерализованный дискомфорт (недомогание) и / или боль в мышцах и суставах. Точная причина кожного некротизирующего васкулита неизвестна. Некоторые поражения могут быть вызваны аллергической реакцией или гиперчувствительностью к некоторым лекарствам, таким как сульфат или пенициллин, токсины и вдыхаемые раздражители.
Болезнь Кавасаки — воспалительное заболевание у детей, характеризующееся лихорадкой, кожной сыпью, опуханием лимфатических узлов (лимфаденопатией), воспалением артерий (полиартериитом) и воспалением кровеносных сосудов (васкулитом). Воспалительные изменения вызывают деструктивные поражения в кровеносных сосудах, которые могут привести к осложнениям, связанным с печенью, желчным пузырем и сердцем. Симптомы могут включать:
- Аномально высокую температуру тела, которая начинается внезапно и длится примерно две недели.
- Покраснение внутренней части век обоих глаз (двусторонний конъюнктивит).
- Раздражительность.
- Усталость.
- Покраснение (воспаление) рта и языка (стоматит).
- Растрескивание губ.
- Набухание лимфатических узлов в области шеи (цервикальная аденопатия).
- Кожная сыпь.
Точная причина болезни Кавасаки до конца не известна. Это может быть связано с двумя ранее неизвестными штаммами бактерий стафилококка и стрептококка и / или возможной иммунологической аномалией.
Иммунная тромбоцитопения представляет собой редкое тромбоцитарное расстройство, характеризующееся необъяснимо низким уровнем тромбоцитов в циркулирующей крови. Симптомы могут включать:
- Носовые кровотечения.
- Небольшие красные или фиолетовые пятна на коже, которые представляют собой кровоизлияния под кожу (петехии) и / или кровотечение из прямой кишки и / или мочевых путей.
- Анемия может способствовать возникновению слабости и усталости.
- У других людей с этим расстройством определяются эпизоды повышенной лихорадки и аномального увеличения селезенки.
Никакой конкретной причины для развития иммунной тромбоцитопении не известно. Существующие данные подтверждают иммунологическую основу, поскольку большинство пациентов имеют антитромбоцитарные антитела, которые могут быть идентифицированы.
Идиопатическая тромбоцитопеническая пурпура (ИТП) представляет собой редкое заболевание крови, характеризующееся аномально низким уровнем циркулирующих тромбоцитов в крови, аномальным разрушением эритроцитов, дисфункцией почек и нарушениями со стороны нервной системы. Симптомы этого расстройства, которые начинаются внезапно, могут включать:
- Лихорадку
- Головную боль.
- Пятна пурпуры на коже и слизистых оболочках.
- Боль в суставах (артралгии).
- Частичную потерю чувствительности в руках или ногах (парез).
- Изменение психического состояния.
- Судороги.
Точная причина ИTП неизвестна. Это может быть связано с инфекционным агентом или с аутоиммунной реакцией.
Диагностика
Постановка диагноза ГРВ может быть затруднена, особенно у взрослых. Болезнь часто путают с другими формами сосудистого воспаления, которые представлены выше в разделе “Связанные нарушения”.
Обычные лабораторные тесты не дают возможность поставить максимально точный диагноз. Количество тромбоцитов обычно является нормальным, хотя уровни лейкоцитов и седиментации могут быть увеличены.
Согласно критериям классификации Американского общества ревматологии (ACR), диагноз может быть сделан с чувствительностью 87% и специфичностью 88%, если у больного имеются два из следующих четырех признаков-критериев:
- Пальпируемая пурпура.
- Возраст больного более 20 лет.
- Абдоминальная стенокардия (Соответствие этому критерию определяется наличием диффузной боли в животе и крови в стуле).
- Гистологическое обнаружение гранулоцитов в сосудистой стенке артериол или венулов. (Биопсия кожи редко требуется).
При нечеткой выраженности этих критериев требуется, чтобы в дополнение к ощутимой (пальпируемой) пурпуре, по крайней мере, должен определяться еще один критерий в виде нормального количества тромбоцитов. Хотя симптомы со стороны брюшной полости могут предшествовать кожным проявлениям, диагноз без проявлений на коже обычно не устанавливается.
В лабораторных тестах при ГРВ чаще всего отмечается:
- Умеренное повышение скорости седиментации эритроцитов.
- Показатель антиядерной антитело (ANA) отрицателен.
- Аутоантитела к нейтрофильным гранулоцитарным антигенам (ANCA) класса IgG не определяются.

Дальнейшая диагностика связана с симптомами и используется для выявления осложнений. Исследования могут повторяться при изменении симптомов и проводится в неосложненных случаях в амбулаторных условиях педиатром. В тяжелых случаях выполняются в клинике, возможно, с дополнительной консультацией соответствующих специалистов.
Инструментальные методы диагностики:
- Ультразвуковое исследование органов брюшной полости.
- Рентгенологическое исследование брюшной полости.
- Исследование крови в стуле.
- Анализ мочи с целью оценки поражения почек (может быть значительная протеинурия более 100 мг).
- Биопсия почек.
Исключение вовлеченности мозга проводится с помощью магнитно-резонансной томографии. Исключение вовлеченности яичек выполняется посредством колоночной допплерографии.
Стандартная терапия
Основные направления лечения:
- Если у людей с ГРВ имеются аллергические реакции, они должны строго избегать раздражающего вещества (например, определенной пищи или лекарств).
- При наличии признаков стрептококковой инфекции назначают антибиотикотерапию.
- Неосложненные случаи заболевания у детей часто улучшаются спонтанно с возрастом.
- Большинству больных не проводят конкретного лечения, при этом перспективы восстановления благоприятные.
- Воспалительные реакции снимаются нестероидными или стероидными противовоспалительными препаратами.
Если нестероидные противовоспалительные средства не могут облегчить симптомы, некоторым больным назначают глюкокортикоиды (стероидные) средства, такие как преднизон. Эти препараты могут быть полезны для борьбы с острой абдоминальной и суставной болью. При этом в некоторых случаях отек мягких тканей (ангиодистрофия) может быть вызвана стероидными препаратами.
Дапсон может быть назначен, когда преднизон противопоказан или он не помогает облегчить симптомы. Некоторые исследования показывают, что стероиды не сокращают продолжительность заболевания или не уменьшают частоту или повторяемость симптомов. В других заключениях указывается, что стероидное лечение может помочь снизить риск повреждения почек.
Пациенты с ГРВ, у которых развилось заболевание почек и почечная недостаточность, чаще всего нуждаются в механической очистке крови от токсических веществ — гемодиализе. Агрессивная и поддерживающая терапия может потребоваться во время острого почечного кризиса. Некоторым больным с тяжелым заболеванием почек проводится трансплантация почек. Однако болезнь может повториться уже при наличии пересаженной почки. Другое лечение включает симптоматические и поддерживающие лекарственные средства.
Исследовательская терапия
Экспериментальное лечение комбинированной лекарственной терапией в виде антикоагулянтов (то есть гепарина и аценокумарола), кортикостероидов и иммунодепрессантов было протестировано у взрослых с тяжелыми случаями ГРВ. Дальнейшие исследования необходимы для определения долгосрочной безопасности и эффективности этой формы терапии для лечения рассматриваемого расстройства.
Плазмаферез как средство удаления нежелательных веществ (токсинов, метаболических веществ и частей плазмы) из крови также был испытан экспериментально. Кровь в определенном объеме берется у больного, после чего клетки крови отделяются от плазмы. Затем плазма больного затем заменяется плазмой другого человека и кровь переливается обратно пациенту. Эта терапия все еще изучается для анализа побочных эффектов и эффективности. Необходимо больше исследований, прежде чем плазмаферез можно будет рекомендовать для использования во всех случаях, кроме самого тяжело протекающего ГРВ.
Внутривенное введение иммуноглобулина (ИГ) использовалось на экспериментальной основе для лечения некоторых детей с тяжелой абдоминальной болью, связанной с ГРВ. Дальнейшие исследования необходимы для определения долгосрочной безопасности и эффективности иммуноглобулинов для лечения этого расстройства.
Ключевые моменты
- Геморрагический васкулит, или пурпура Шёнлейн-Геноха, характеризуется возникновение воспаления капилляров и других сосудов мелкого калибра.
- Заболевание чаще определяется у детей до 5 лет, но также может встречаться в других возрастных категориях.
- При геморрагическом васкулите не обнаруживается пониженное количество тромбоцитов, что является одним из критериев диагностики заболевания.
- Развитие геморрагического васкулита в основном связано с высыпаниями на коже, особенно в районе ног, ягодиц. Также может поражаться желудочно-кишечный тракт или суставы.
- Лечение геморрагического васкулита в основном симптоматическое, включающее чаще всего нестероидные противовоспалительные препараты, а в тяжелых случаях — глюкокортикостероиды.
- Прогноз в основном благоприятный, а в целях профилактики нужно тщательно проводить лечение инфекционных заболеваний, а при наличии аллергических реакций придерживаться рекомендаций врача по поддержанию иммунных реакций в пределах допустимого.
Видео: Жить Здорово! Геморрагический васкулит
4.20 avg. rating (84% score) — 5 votes — оценок
Главным признаком геморрагического васкулита является красная сыпь
Геморрагический васкулит (изначально назывался как болезнь Шёнляйна-Геноха) – это самый распространенный из системных васкулитов. В зарубежных странах, как правило, употребляется название «пурпура Шёнляйна-Геноха». Названо заболевание в честь врачей Шёнляйна (первым описал) и Геноха (написал о нем ценный научный труд). Название же «геморрагический васкулит» было введено в России врачом-ревматологом Насоновой. Заболевание обычно появляется у детей, но редко у малышей до 3 лет. Также почти не бывает в пожилом возрасте. Болезнь может быть очень опасной сама по себе и повлечь за собой необратимые последствия.

Геморрагический васкулит обычно появляется у детей
Что такое геморрагический васкулит
Геморрагический васкулит – это системное заболевание. Оно поражает мелкие сосуды и капилляры иммунными комплексами, которые циркулируют в крови. Другое название этой болезни – анафилактоидная пурпура. Для геморрагического васкулита характерны проявления на коже, он затрагивает почки, суставы, пищеварительные органы. Может проявиться практически в любом возрасте, однако это заболевание гораздо чаще возникает у мальчиков, и дети болеют чаще, чем взрослые.
Геморрагический васкулит можно разделить на разные группы по таким факторам, как форма, течение, степень тяжести. По клинической форме заболевание бывает простым (кожный), с поражением суставов, с поражением суставов и почек и смешанным. Характер течения анафилактоидной пурпуры может быть молниеносным, острым (до 2 месяцев), затяжным (до полугода) и хроническим. А по тяжести заболевание делится на легкую форму (удовлетворительное самочувствие, высыпания необильные или вообще отсутствуют), среднетяжелую (следы крови в моче, боли в суставах и животе) и тяжелую (с сильными высыпаниями, кровью в моче, элементами некроза).
У детей геморрагический васкулит обычно заканчивается благоприятно. Главное – вовремя выявить заболевание и не дать перейти в хроническое. Болезнь может еще долгое время рецидивировать. В крайне редких случаях последствием заболевания может стать хроническая почечная недостаточность. Также у детей в половине случаев кожные высыпания могут отсутствовать, тогда как у взрослых такая вероятность гораздо ниже. У взрослых больных чаще осложнения затрагивают сердце. Так как изначальные причины заболевания не до конца ясны, дети, переболевшие геморрагическим васкулитом, еще на протяжении 5 лет наблюдаются у врача, а если были затронуты почки, то до совершеннолетия. Шансы заболеть геморрагическим васкулитом после 20 лет крайне малы.

Заболевание поражает мелкие сосуды и капилляры
У взрослых заболевание гораздо чаще перетекает в тяжелую форму и нередко становится хроническим. Могут возникнуть очень опасные последствия, как язвы в желудке, участки некроза на коже, почечная недостаточность.
к содержанию ↑
Симптомы и причины заболевания
Несмотря на то, что у детей сыпь может и отсутствовать, именно она является главным симптомом геморрагического васкулита. Сыпь обычно красная, может быть пурпурная и с течением болезни меняет цвет на коричневый. Даже после выздоровления может оставаться темная пигментация. Иногда может появляться кожный зуд и отек на руках и стопах, на губах и веках. Сыпь чаще всего появляется вокруг суставов (с внутренней стороны), на ягодицах, бедрах.
При молниеносной форме заболевания малыш может погибнуть в течение нескольких часов, в лучшем случае – дней. Это может произойти от острой почечной недостаточности, если срочно не начать лечение. При такой форме температура подскакивает до 39-40 градусов, состояние больного очень тяжелое, всегда есть поражение почек, симптомы сильно выражены.
Суставный синдром возникает обычно сразу после высыпаний. Он обычно длится несколько дней и сопровождается поражением суставов. Варьируется от кратковременной боли, до воспаления. Может рецидивировать вместе с заболеванием. Болезненные ощущения продолжаются от пары часов до нескольких дней, развивается деформация суставов. Но стойкого изменения суставов не бывает.
Еще одним признаком геморрагического васкулита, хотя и менее распространенным, является боль в животе. Этот симптом может проявляться как до высыпаний, так и вместе с ними. Боли в животе тоже бывают разными. Это может быть умеренная боль, которая практически не доставляет неприятностей и дискомфорта. Такие боли чаще всего проходят сами в первые дни после начала заболевания. В других случаях боли резкие и многократно повторяются на протяжении дня, продолжаются несколько суток. Больной жалуется на рвоту и тошноту, может повышаться температура. Изредка такие случаи сопровождаются кишечным или желудочным кровотечением.

Боль в животе – один из признаков васкулита
Поражения почек случаются реже предыдущих симптомов. Состояние почек зависит от тяжести самого заболевания. Они могут прийти в норму по ходу лечения. А может дойти до иммунного поражения клубочков почки (гломерулонефрит). У детей также иногда наблюдаются шумы в сердце. Больной может жаловаться на головокружение и головную боль. Это следствие поражения ЦНС (центральной нервной системы) из-за воспаления сосудов головного мозга.
Геморрагический васкулит очень опасен при беременности. Эта болезнь может послужить причиной развития антифосфолипидного синдрома. Он может стать причиной плацентарной недостаточности, задержки развития плода, отслойки плаценты.
Причиной, которая вызывает геморрагический васкулит, является циркуляция в крови активированных компонентов системы комплимента (комплекса сложных белков, находящегося в крови, который отвечает за иммунную защиту организма от чужеродных агентов). Это приводит к тому, что стенки микрососудов воспаляются, возникают микротромбообразования, которые поражают сосуды.
Что же вызывает сам процесс, пока доподлинно не известно. Ученые считают, что, скорее всего, факторами, провоцирующими геморрагический васкулит, могут быть аллергия на лекарства, укусы насекомых, вакцины или сыворотки, генетическая предрасположенность, любые перенесенные бактериальные или вирусные заболевания (как фарингит, грипп или ангина), а также паразитарные инфекции. При остром развитии заболевание выглядит как аллергия. Если вместе с этим имела место радиация и перепады температуры (перегрев либо переохлаждение), то запускается аутоиммунный процесс, и клетки иммунитета воспринимают свои ткани как чужеродные и начинают их атаковать. При воспалении стенки сосудов становятся все менее эластичными. Таким образом разрушаются стенки капилляров и мелких сосудов.
к содержанию ↑
Диагностика геморрагического васкулита
Для геморрагического васкулита нормой являются неспецифические изменения лабораторных показателей. Для того чтобы диагностировать заболевание, врачи смотрят на уровень СОЭ (скорость оседания эритроцитов может быть признаком воспаления) и лейкоцитов. Но такие исследования не укажут конкретно на данное заболевание. Они только говорят о том, что есть воспалительный процесс. Болезнь гораздо легче диагностировать, когда появляется пигментация кожи. У многих больных вместе с геморрагическим васкулитом начинает развиваться артрит. Это связано с поражением суставов. Хотя после лечение чаще всего деформации суставов не наблюдается. Более половины больных, особенно среди детей, жалуются на боли в животе. Они могут сопровождаться рвотой. На рентгенографическом исследовании ЖКТ (желудочно-кишечного тракта) заметна низкая работа кишечника и его сужение в некоторых участках.
Хотя геморрагический васкулит в большей части случаев лечится полностью или, по крайней мере, не имеет осложнений, в запущенном виде он очень опасен. Несвоевременно поставленный диагноз может привести к почечной недостаточности, непроходимости кишечника, деформации суставов. Так как лабораторные исследования не указывают на само заболевание, врачи ориентируются на первичные симптомы (сыпь, прогрессирующий артрит, болезни почек и ЖКТ).

Анализы крови укажут на воспаление
к содержанию ↑
Лечение болезни
Характер и длительность лечения геморрагического васкулита зависит от фазы заболевания, его тяжести и формы. Больным требуется госпитализация и постельный режим. При геморрагическом васкулите назначается диета. А если болезнь быстро прогрессирует, то какое-то время придется голодать. Это необходимо, чтобы снизить нагрузку на ЖКТ. Из рациона необходимо полностью исключить шоколад, цитрусовые, соки и ягоды.
При любой форме заболевания для лечения используют антиагреганты, как курантил и трентал. Если форма заболевания тяжелая, то назначают оба препарата. Также используют антикоагулянты, подбирая дозу в строго индивидуальном порядке. Чтобы вылечить легкую форму заболевания, лечение длится несколько месяцев. При среднетяжелой – до полугода, а при тяжелой форме лечение может занять около года. При хроническом геморрагическом васкулите проводят повторные курсы лечения от 3 месяцев до полугода. А для того чтобы нормализовать проницаемость стенок сосудов, прописывают витамины (например, биотин, аскорбиновая кислота, рутин). При молниеносном течении заболевания назначают глюкокортикоиды, которые угнетают образование аутоантител.
У детей острые формы геморрагического васкулита лечатся трансфузионной терапией в течение 1-2 недель. Также используется плазмаферез. Он нужен для того, чтобы очистить кровь от антител, воспалительных субстанций, токсинов и бактерий. В целом лечение геморрагического васкулита для взрослых и детей одинаковое.
Также как вспомогательные средства используют лекарства наружного применения. Это могут быть мази для восстановления эластичности сосудов (ацеминовая мазь, солкосерил). При появлении эрозивно-язвенных повреждений кожи используют эпителизирующие мази (как солкосерил, мазь Микулича, Вишневского).

Для профилактики болезни необходимо ограничить контакт с аллергенами
к содержанию ↑
Профилактика геморрагического васкулита
Для профилактики геморрагического васкулита необходимо ограничить контакт с веществами, которые вызывают аллергию. Сюда входят и лекарственные препараты, которые не следует принимать без сильной потребности, и необоснованные прививки. По возможности следует вообще отказаться от антибиотиков. Нужно избегать инфекционных заболеваний. То есть профилактика геморрагического васкулита заключается также в профилактике инфекций. Следует всячески поддерживать свой организм в хорошей форме. Для этого необходимо отказаться от вредных привычек, которые ослабляют организм, питаться правильно и не пренебрегать регулярными, но не чрезмерными физическими упражнениями. Также нужно стараться избегать стрессов. Профилактика рецидивов болезни заключается в санации очагов болезни, предотвращении обострений.
К сожалению, даже если придерживаться всех мер предосторожности, нельзя полностью исключить вероятность развития заболевания. Поэтому не рекомендуется откладывать визит к врачу и заниматься самолечением уже при первых признаках болезни. Вовремя поставленный диагноз позволит легко справиться с болезнью и предотвратит опасные осложнения.
к содержанию ↑
Народные средства лечения заболевания
При геморрагическом васкулите эффективную помощь лекарствам предоставят народные средства лечения. Прежде чем принимать какое-либо народное средство, следует внимательно изучить его состав, чтобы исключить аллергические реакции.

Крепкий зеленый чай оказывает благотворное воздействие на стенки сосудов
Можно приготовить такой настой: измельченные листья мяты, тысячелистника, почек тополя, цветков бузины, календулы, хвоща, череды перемешать по 3 ст. ложки. Это все залить стаканом кипятка. Его нужно настоять в темном месте несколько часов и принимать по полстакана через каждые 3 часа.
Крепкий зеленый чай оказывает благотворное воздействие на стенки сосудов. Он делает их более эластичными и стимулирует образование крови. Пить его нужно как можно чаще, лучше не менее трех раз в день.
Хорошим народным методом лечения является своеобразная мазь. Лечебной смесью стоит смазывать проблемные места на коже и суставах. Для нее нужны сухие листья руты и сливочное масло (а можно и растительное) в пропорции 1:5, все смешивают и на две недели кладут в темное прохладное место. Потом смазывают тонким слоем проблемные участки.
Также можно взять три лимона, перемолоть их в мясорубке, смешать с полкило сахара и одной столовой ложкой измельченной гвоздики. Это все нужно залить полулитром водки в трехлитровой банке. Затем банку наполняют доверху теплой водой и ставят в темное место на две недели. Каждый день банку нужно взбалтывать. По истечении двух недель настой процеживают и принимают за полчаса до еды трижды в день. Когда закончится средство, нужно сделать недельный перерыв и можно повторить курс.
Все эти методы хороши при геморрагическом васкулите. Но они не заменят полноценного лечения и консультацию у квалифицированного специалиста. Диагностика и подбор лекарств тоже требует времени. Поэтому чем раньше врачи начнут лечение, тем больше вероятность благоприятного исхода болезни.
к содержанию ↑
Видео
Геморрагический васкулит — причины и лечение, препараты
Быстрый переход по странице
Нарушения, в основе которых лежат процессы асептических воспалительных реакций в сосудистой системе мелких сосудов – это геморрагический васкулит (ГВ). Заболевание входит в обширный реестр иммунокомплексных патологий.
Характеризуется поражением микрососудов кожи и отдельных органов, вследствие внутрисосудистого микро-тромб-образования. В медицинской терминологии может встречаться под названием ревматической, аллергической, либо анафилактической пурпуры.
Генезис развития болезни обусловлен влиянием вирусных, паразитарных, бактериальных возбудителей и различных представителей токсикоинфекций, провоцирующих образование из собственных клеток иммунитета – анафилотоксинов (особых иммунных комплексов), обладающих действием разрушения. При здоровом состоянии организма, анафилотоксины распадаются. У больных людей они скапливаются, превращаясь в антигены.
Отложение на внутрисосудистых стенках изменяет их проницаемость и нарушает процессы циркуляции крови, вызывая:
- активацию тромбоцитов;
- снижение уровня антитромбина в крови;
- блокировку фибринолизного процесса.
Это все становиться ключевым моментом в развитии массы мелких тромбов в микрососудах на фоне пониженного свертывания крови и аллергических процессов воспаления, вызывая развитие различных форм геморрагического васкулита у взрослых и детей.
Симптомы геморрагического васкулита по формам

Геморрагический васкулит фото у взрослых
 Клинические проявления геморрагического васкулита обусловлены множеством форм:
Клинические проявления геморрагического васкулита обусловлены множеством форм:
- Кожной – при которой патологический процесс развивается только в кожном покрове.
- Кожно-суставной, обусловленной присоединением к кожным поражениям признаков суставных воспалений.
- Кожно-абдоминальной, проявляющейся не только кожными изменениями, но и функциональными нарушениями ЖКТ.
- Почечной, характеризующейся сосудистым поражением почек и нарушением фильтрации и мочевыделения.
- Комбинированной – с признаками периодических проявлений различных форм болезни.
Течение геморрагического васкулита у детей и взрослых может проявляться по-разному: молниеносной, острой, подострой, затяжной, рецидивирующей и хронической формой.
Особенности общих и кожных признаков
Признаки и симптомы геморрагического васкулита проявляются неожиданно без каких-либо предвестников — нарастание симптомов происходит быстро. Температура может быть субфебрильной, но чаще очень высокой, особенно у взрослых пациентов. Отмечаются начальные интоксикационные признаки. Такое состояние свойственно многим заболеваниям, что затрудняет диагностику.

геморрагический васкулит фото сыпи на ягодицах
Отличительным признаком геморрагического васкулита, являются симметричные кожные высыпания на тыльных сторонах стоп, кожном покрове голеней и поверхности ягодиц. На спине, животе и руках, сыпь редкое явление, а ладошкам, коже лица, подошвам и шейной зоны – высыпания вовсе не характерны. Им свойственно проявление различной цветовой палитрой:
- ярко красными мелкими волдырями;
- узелковыми папулами, бледнеющими при легком надавливании;
- папулезными пурпурными узлами и синего цвета подкожными петехиями;
- геморрагически красной сыпью на слизистом покрытии глотки и рта.
Размеры элементов сыпи варьируются и могут достигать 1 см. она держится на теле до 4-х дней, бледнеет и исчезает. Следующая волна кожных высыпаний появляется спустя одну, полторы недели.
Начальные признаки кожной формы геморрагического васкулита проявляются в виде мелких подкожных геморрагий (петехий), локализующихся на верхних частях стоп и голенях. Иногда, они выступают на кожном покрове рук, спины и живота. В зоне поражения – под волосами на голове, вокруг глазниц, отмечается сильная зудящая симптоматика и боль.
Губы, веки, зона промежности отекают. После исчезновения высыпаний, на их месте остается пигментация, дающая шелушение в периоде рецидива. Возможны рубцовые образования при слиянии и некрозе отдельных участков сыпи, и присоединение вторичных инфекций.
При геморрагическом васкулите характерно проявление различных синдромов (комплекса симптомов), присущих многим патологическим процессам. К примеру:
Суставной синдром геморрагического васкулита проявляется почти у половины взрослых пациентов. Воспалительным процессам подвергаются крупные суставные группы ног. Иногда, воспалительные реакции поражают локтевые и лучезапястные суставы и могут развиваться в течении недели и даже предшествовать кожному поражению.
При этом отмечаются: отечность и покраснение ног, мигрирующая болезненность в конечностях и проявление миалгий (мышечных болей). Интенсивный болевой синдром с сильным воспалением и отечностью могут привести к изменению походки. Суставных деформаций и нарушение двигательных функций, как правило, не происходит.

Синдром ЖКТ (абдоминальный) характеризуется кратковременными коликами, тошнотой, рвотой. Проявляется одновременно с кожным поражением или чуть позже. Значительные нарушения в состоянии пациента не происходят. Если при симптомах геморрагического васкулита лечение не своевременно, появляются признаки кишечного и желудочного кровотечения – рвота с примесями крови и понос с кровью.
При тяжелых поражениях возможны проявления кишечной инвагинации (непроходимость), перфорации (прободение кишки) и перитонита (воспаление брюшины). Симптомы данного синдрома проявляются: слабостью, ощущениями шума в голове и мерцанием перед глазами, головокружением, тахикардией и обморочным состоянием.
Проявление почечного синдрома отмечается у большей половины пациентов уже после недельного срока кожных высыпаний. Изолировано проявляется очень редко. Вызывает развитие острой формы гломерулонефрита аутоаллергической природы с воспалительными процессами во всем почечном аппарате, и резкое снижение тонуса сосудистых русел.
В моче отмечаются примеси крови, обусловленные ослаблением воспаленных стенок артериол, через которые свободно просачиваются эритроциты.
Легочные изменения проявляются вследствие поражения дыхательного пути и легочных долек пациента. Проявляются кашлем и одышкой, примесями крови в мокроте из-за повышенной капиллярной кровоточивости.
Сердечно-сосудистым изменениям характерны признаки выраженной тахикардии и предрасположенность к аритмии.
Синдром поражения нервной системы считается неблагоприятным последствием геморрагического васкулита. Обусловлен распространением воспалительного процесса за пределы сосудистого поражения, вовлекая в процесс оболочки мозга. Поэтому симптоматика проявляется признаками энцефалита и менингита – сильными мигренями, атаксией (нарушения в координации), судорогами.
Геморрагический васкулит у детей, особенности
Развитие геморрагического васкулита у детей обусловлено:
- выраженным экссудативным компонентом;
- склонностью к процессам генерализации;
- развитием абдоминального синдрома;
- ограниченной ангионевротической отечностью;
- острым проявлением симптомов и склонностью к рецидивам.

геморрагический васкулит фото у детей
У половины пациентов детского возраста гееморрагический васкулит протекает без проявления кожной формы болезни. Мишенью воспалительных процессов являются желудочно-кишечный тракт и суставы, почечные и сердечные патологии отмечаются редко. В основном, воспалительные процессы серьезных последствий не несут.
При своевременно начатом лечении, прогноз детского геморрагического васкулита хороший. Важным условием для хорошего прогноза, является предотвращение перехода заболевания в хроническую форму. Отсутствие возможности точного определения генезиса болезни, вынуждает соблюдение охранного режима ребенка на протяжении всей жизни.
Симптомы геморрагического васкулита у детей часто проявляется весной, после перенесения ОРЗ. Начало может протекать бессимптомно в течение нескольких недель, затем повышается температура до критических отметок. Ребенок слаб, выражены интоксикационные симптомы, кожные покровы бледнеют. После спада температуры, начинаются высыпания.
Кожная форма проявляется обильной, крупной (до 10 мм), часто геморрагической сыпью в виде папул, немного выступающих над поверхностью кожи на голенях, стопах и ягодицах. Нередко обильной сыпи, предшествуют зуд и покалывания. Высыпания на ногах часто сливаются, но если нет повторной волны, они бледнеют и исчезают.
У большей половины малышей отмечается болезненность в животе, может появиться рвота с кровью и наличие кровавых примесей в кале. Спустя четыре дня боли проходят. Признаки поражения почек могут появиться спустя почти месяц после начала болезни, что является отличительной чертой геморрагического васкулита.
При почечном поражении, возможно развитие острого громерулонефрита, проявляющегося отечностью лица и поясничной области. В моче присутствует кровь и увеличено количество белкового осадка.
Лечение геморрагического васкулита должно быть безотлагательным, так как болезнь быстро прогрессирует, создавая реальную угрозу развития синдрома ХПН.
В противном случае, существует большой риск развития молниеносной формы болезни, при которой острые процессы почечной недостаточности, могут обернуться летальностью уже через несколько часов. В основе молниеносного течения болезни лежат процессы гиперергической реакции с последующим образованием острых некротических тромбозов.
Такое течение геморрагического васкулита характерно для детей до двухлетнего возраста. Может быть следствием ветрянки, краснухи или скарлатины. Признаки болезни проявляются обширными зонами кожной геморрагии, в виде некрозов и крупных сливных пятен цианотичного характера с дальнейшим развитием гангрены стоп и кистей, шока и комы.
Лечение геморрагического васкулита, препараты
Подбор терапевтического лечения геморрагического васкулита проводится на основе диагностических данных и анамнеза пациентов. Направлено на устранение провокационных факторов.
- При обнаружении очагов инфекции, проводят ее санацию десенсибилизирующими препаратами – «Пантотенатом», «Пангаматом» и «Глицерофосфатом».
- Одновременно назначаются препараты антигистаминного свойства и анаболитические медикаменты, для повышения свойств иммунитета. – «Дека-дураболила», «Нероболила», Нероболетта», «Оротат калия» «Метилурацила и «Фитина».
- Для укрепления сосудистой проницаемости и уплотнения эндотелия назначаются витаминные препараты типа «Рутина», «Аскорбиновой кислоты», «U витамина» и «Биотинина»
- Среди препаратов, стимулирующих обменные процессы и улучшающие тканевую трофику, наиболее эффективны средства группы «Про-дектина», «Дипрофена», «Солкосерила», «Компламина» и «Никошпана».
- При тяжелых формах болезни – молниеносного течения с развитием некрозов применяются хорошо зарекомендовавшие себя препараты на основе хингамина, угнетающие образование антител и укрепляющие структуры соединительных тканей, в частности межуточное вещество. К ним относятся – «Делагил», «Резорхин» «Плаквенил» и препараты НПВП.
- Восстановление эластичности сосудистых стенок и их укрепление достигается дополнительной терапией наружными средствами – мазями «Дибулоновой», «Ацеминовой», «Солкосерила» и «Венорутоновой».
- Устранение эрозивных и язвенных образований достигается применением мазей Микулича и Вишневского или «Ируксола».
Единой специфической терапии геморрагического выскулита не существует. Легче поддается лечению патология, при которой удается установить специфический аллерген, влияющий на ее развитие. При выявлении инфекции, применяются препараты по ее устранению, симптомы купируются препаратами группы салицилатов.
Гепаринотерапия (криоплазмой или курантилом) проводится под строгим контролем врача. В острой фазе заболевания, для предотвращения осложнений геморрагического выскулита (кишечной непроходимости, прободения или перфорации) – необходима ранняя кортикостероидная терапия.
Какой может быть прогноз?
В целом, прогноз благоприятный. У большего числа пациентов наблюдается выздоровление, хотя не исключено и рецидивирующее течение.
Серьезные почечные осложнения отмечаются очень редко, в основном при быстро прогрессирующем заболевании. При любой форме течения геморрагического васкулита пациентам нежелательно воздействие аллергизирующих влияний.
