Внебольничная пневмония — Википедия
Материал из Википедии — свободной энциклопедии
Текущая версия страницы пока не проверялась опытными участниками и может значительно отличаться от версии, проверенной 14 июня 2015; проверки требуют 8 правок. Текущая версия страницы пока не проверялась опытными участниками и может значительно отличаться от версии, проверенной 14 июня 2015; проверки требуют 8 правок.Внебольничная (внегоспитальная) пневмония (ВП) — это пневмония, которая развилась вне лечебного учреждения или в первые 48 часов после госпитализации.
Внутрибольничная пневмония, напротив, наблюдается у пациентов, которые недавно посещали больницу или живут в учреждениях длительного ухода.
Внебольничная пневмония является распространенным явлением, поражающим людей всех возрастов, и его симптомы возникают в результате заполнения кислородом абсорбирующих участков легких (альвеол) жидкостью. Это подавляет функцию легких, вызывая одышку, лихорадку, боли в груди и кашель.
Ее причины включают в себя бактерии, вирусы, грибки и паразиты. Диагноз внебольничной пневмонии устанавливается путем оценки симптомов, физического осмотра, рентгенографии или исследования мокроты.
Пациентам с ВП иногда требуется госпитализация. Лечение производится, главным образом, антибиотиками, жаропонижающими средствами и средствами от кашля. Некоторые формы ВП можно предотвратить путем вакцинации и отказом от курения табачных изделий.
Общие симптомы[править | править код]
- Кашель, который вызывает зеленоватую или желтую мокроту
- Высокая температура, сопровождающаяся потоотделением, ознобом и дрожью
- Острые, колющие боли в груди
- Быстрое, неглубокое, часто болезненное дыхание
Менее распространенные симптомы[править | править код]
У пожилых[править | править код]
- Приобретенная или усугубляющаяся путаница мыслей
- Гипотермия
- Плохая координация, которая может приводить к падениям
У младенцев[править | править код]
- Необычная сонливость
- Пожелтение кожи (желтуха)
- Трудность кормления
Основные осложнения внебольничная пневмония включают в себя:
Сепсис — опасная для жизни реакция на инфекцию. Распространенной причиной сепсиса является бактериальная пневмония, часто являющаяся результатом инфекции Streptococcus pneumoniae. Пациентам с сепсисом требуется интенсивная терапия с контролем артериального давления и поддержкой против гипотонии. Сепсис может вызвать повреждение печени, почек и сердца.
Дыхательная недостаточность — у пациентов с ВП часто бывает одышка, которая может потребовать поддержки. Могут использоваться неинвазивные устройства (такие как двухуровневое положительное давление в дыхательных путях), трахеальная трубка или вентилятор.
Плевральный выпот и эмпиема. Микроорганизмы из легких могут вызывать сбор жидкости в плевральной полости или эмпиему. Плевральная жидкость, если она есть, должна быть собрана с помощью иглы и исследована. В зависимости от результатов, полный дренаж жидкости с помощью грудной трубки может быть необходим для предотвращения распространения инфекции. Антибиотики, которые плохо проникают в плевральную полость, менее эффективны.
Абсцесс — на рентгенограмме может появиться карман жидкости и бактерий в виде полости в легких. Абсцессы, типичные для аспирационной пневмонии, обычно содержат смесь анаэробных бактерий. Хотя антибиотики обычно могут лечить абсцессы, иногда они требуют дренажа у хирурга или рентгенолога.
Основными возбудителями внебольничной пневмонии являются:
Специфическая профилактика предполагает вакцинацию. Разработаны пневмококковая (англ.) и противогриппозная вакцины.
диагностика, лечение. Профилактика внебольничной пневмонии :: SYL.ru
Внебольничную пневмонию относят к наиболее распространенным инфекционным заболеваниям дыхательных путей. Чаще всего этот недуг является причиной смертности от различных инфекций. Это происходит в результате снижения иммунитета людей и быстрого привыкания возбудителей заболевания к антибиотикам.
Что такое внебольничная пневмония?
Это инфекционное заболевание дыхательных путей нижних отделов. Внебольничная пневмония у детей и взрослого населения развивается в большинстве случаев как осложнение перенесенной вирусной инфекции. Название пневмонии характеризует условия ее возникновения. Заболевает человек дома, без каких-либо контактов с медицинским учреждением.
Пневмония у взрослого человека
Взрослые чаще всего болеют пневмонией в результате попадания в организм бактерий, которые и являются возбудителями болезни. Внебольничная пневмония у взрослых не зависит от географических зон и социально-экономических отношений.
На протяжении всей жизни на дыхательные пути и легкие человека постоянно воздействуют болезнетворные организмы: вирусы и паразиты. На пути к легким бактерии встречают защитные барьеры, которые представлены верхними дыхательными путями и ротоглоткой. Если эти барьеры преодолеваются болезнетворными организмами — бактериями, вирусами и грибками, начинает развиваться инфекция.
Какой бывает пневмония?
Это заболевание условно делится на три вида:
- Легкая пневмония – самая большая группа. Она лечится амбулаторно, на дому.
- Заболевание средней тяжести. Такая пневмония лечится в больнице. Особенность данной группы – большинство пациентов имеют хронические заболевания.
- Тяжелая форма пневмонии. Она лечится только в больнице, в отделении интенсивной терапии.
Внебольничная пневмония бывает:
- Очаговой. Воспален небольшой участок легких.
- Сегментарной. Характерно поражение одной или сразу нескольких частей органа.
- Долевой. Повреждена какая-то доля органа.
- Тотальной. Поражению подвергается все легкое.
Внебольничная пневмония бывает односторонней и двухсторонней, правосторонней и левосторонней.
Симптомы
- Повышается температура тела.
- Появляется озноб и слабость.
- Снижается работоспособность и аппетит.
- Появляется потливость, особенно ночью.
- Болит голова, суставы и мышцы.
- Путается сознание и нарушается ориентация, если болезнь протекает в тяжелой форме.
- Болевые ощущения в области грудной клетки.
- Может появиться герпес.
- Боль в животе, понос и рвота.
- Одышка, которая возникает во время физических нагрузок. Когда человек находится в состоянии покоя, этого не происходит.
Причины
Внебольничная пневмония развивается, когда в ослабленный организм человека попадают микробы, которые вызывают воспаление. Причины заболевания следующие:
- Переохлаждение организма.
- Вирусные инфекции.
- Сопутствующие заболевания: сахарный диабет, сердце, легкие и другие.
- Ослабленный иммунитет.
- Чрезмерное употребление алкогольных напитков.
- Длительное пребывание на постельном режиме.
- Перенесенные операции.
- Пожилой возраст.
Возбудители болезни
- Пневмококки (чаще других является причиной заболевания).
- Стафилококки.
- Атипичные возбудители: микоплазмы и хламидии.
- Клебсиелла.
- Вирусы.
- Пневмоцисты.
- Кишечная палочка.
- Гемофильная палочка.
Диагностика
Во время обследования очень важно выявить и оценить клинические симптомы заболевания, такие как лихорадка, боль в груди, кашель с мокротой. Поэтому если у человека внебольничная пневмония, история болезни заводится обязательно на каждого пациента. В нее врач записывает все жалобы больного и назначения. Для подтверждения диагноза проводится лучевое обследование: рентгенография грудной клетки. Клиническими проявлениями при внебольничной пневмонии являются:

- Кашель с выделением слизисто-гнойной мокроты, в которой присутствуют прожилки крови.
- Боль в груди во время дыхания и кашля.
- Лихорадка и одышка.
- Дрожание голоса.
- Хрипы.
Иногда симптомы отличаются от типичных для данного заболевания, что затрудняет постановку правильного диагноза и определение метода лечения.
Лучевое обследование
Пациенту назначается рентгенография, если у него внебольничная пневмония. Диагностика лучевым методом предполагает исследование органов полости груди в передней ее части. Снимок делается в прямой и боковой проекции. Больной проходит рентгенологическое обследование, как только обратится к врачу, а затем спустя полмесяца после того, как началось лечение антибактериальными средствами. Но эта процедура может быть проведена и раньше, если при лечении возникли осложнения или существенно изменилась клиническая картина болезни.
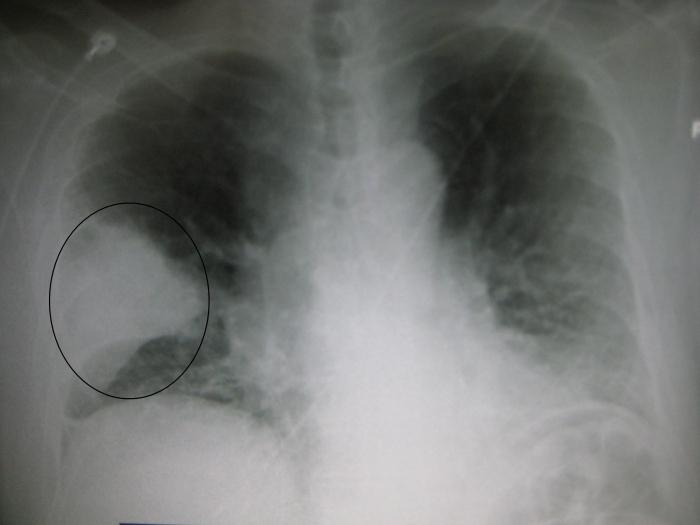
Основным признаком внебольничной пневмонии во время рентгенологического исследования является уплотнение ткани легких, на снимке определяется затемнение. Если нет признаков уплотнения, то нет и пневмонии.
Нижнедолевая правосторонняя пневмония
Многие пациенты обращаются в больницу, когда их беспокоят такие симптомы, как одышка, кашель, сопровождающийся выделением слизистой мокроты, повышение температуры до 39 градусов, боли с ощущением покалывания с правой стороны под ребром. Выслушав жалобы больного, врач осматривает его, прослушивает и прощупывает там, где надо. Если есть подозрения, что у пациента внебольничная правосторонняя пневмония, которая, как правило, встречается гораздо чаще (почему мы и уделяем ей особо внимание), ему назначается полное обследование:
- Лабораторные исследования: общий, клинический и биохимический анализ крови, анализ мочи и мокроты.
- Инструментальные исследования, в число которых входит проведение рентгенографии грудной клетки, фибробронхоскопии и электрокардиограммы. Форма затемнения на рентгенологическом снимке позволяет уточнить диагноз, а фиброскопия – выявить задействованность бронхов и трахеи в процесс воспаления.
Если результаты всех анализов подтверждают, что у пациента правосторонняя внебольничная пневмония, история болезни дополняется. Прежде чем начать терапию, в карту больного записываются результаты исследований по всем показателям. Это нужно для того, чтобы в ходе лечения по необходимости проводить его корректировку.
Лабораторные и инструментальные исследования могут показать воспаление нижней правой доли легкого. Это уже другая история болезни. Внебольничная нижнедолевая пневмония – таков будет диагноз. Когда он точно установлен, врач назначает лечение, индивидуальное для каждого пациента.
Как лечить внебольничную пневмонию?
Больные с таким диагнозом могут лечиться как в стационаре, так и дома. Если у пациента внебольничная пневмония, история болезни заводится обязательно, вне зависимости от места лечения. Пациентов, находящихся на амбулаторном лечении, условно делят на две группы. К первой относятся люди младше 60 лет, не имеющие сопутствующих заболеваний. Ко второй – старше 60 или люди с сопутствующими заболеваниями (любого возраста). Когда у человека внебольничная пневмония, лечение проводится антибактериальными препаратами.
Для пациентов первой группы назначаются:
- «Амоксициллин» дозировкой по 0,5-1 г или «Амоксициллин/клавуланат» — 0,625 г за один прием. Принимаются в течение суток 3 раза.
- Альтернативой этим препаратам могут быть: «Кларитромицин» или «Рокситромицин» дозировкой по 0,5 г и 0,15 г соответственно. Принимать дважды в сутки. Может быть назначен «Азитромицин», который принимают раз в сутки в количестве по 0,5 г.
- Если есть подозрения, что болезнь вызвана атипичным возбудителем, врач может назначить «Левофлоксацин» или «Моксифлоксацин» по 0,5 г и 0,4 г соответственно. Оба препарата принимаются раз в сутки.
Если у пациентов второй группы внебольничная пневмония, лечение проводят с использованием следующих препаратов:
- «Амоксициллин/клавуланат» назначают три раза в день по 0,625 г или два раза в сутки по 1 г, «Цефуроксим» следует принимать в количестве 0,5 г за один прием дважды в сутки.
- Могут быть назначены альтернативные препараты: «Левофлоксацин» или «Моксифлоксацин» по 0,5 г и 0,4 г соответственно по одному разу в сутки внутрь. «Цефтриаксон» назначают по 1-2 г внутримышечно тоже раз в сутки.
Лечение заболевания у детей
Внебольничная пневмония у детей при не осложненной форме развития болезни в зависимости от возраста лечится следующими препаратами:
- Детям до 6 месяцев назначают: «Джозамицин» два раза в день в течение недели в расчете 20 мг на один килограмм массы тела. Может быть «Азитромицин» – дневная норма не должна превышать 5 мг на килограмм массы тела, продолжительность лечения – 5 дней.
- Детям не старше 5 лет назначают «Амоксициллин» внутрь 25 мг/кг два раза в день, продолжительность лечения – 5 дней. Могут назначить «Амоксициллин/клавуланат» в перерасчете на килограмм массы тела 40-50 мг или «Цефуроксин аксетил» дозировкой 20-40 мг/кг соответственно. Оба препарата принимают дважды в день, продолжительность лечения – 5 дней.
- Детям старше 5 лет назначают «Амоксициллин» дозировкой 25 мг/кг утром и вечером. Если есть подозрения на атипичную пневмонию, назначают «Джозамицин» внутрь, увеличив дозировку до 40 мг/кг в сутки в течение недели или «Азитромицин» по схеме: 1 день — 10 мг/кг, затем 5 мг/кг на протяжении 5 дней. Если нет положительного результата в лечении, можно заменить «Амоксициллин» из расчета 50 мг/кг раз в сутки.
Профилактические мероприятия по предупреждению заболевания
Профилактика внебольничной пневмонии проводится с использованием пневмококковой и гриппозной вакцин. При необходимости их вводят одновременно, только в разные руки. Для этой цели применяется 23-валентная неконъюгированная вакцина. Ее вводят:
- Людям, которым больше 50 лет.
- Лицам, проживающим в домах престарелых.
- Взрослым и детям, имеющим хронические заболевания легких, сердца и сосудов или находящимся под постоянным медицинским наблюдением.
- Детям и подросткам (от полугода до совершеннолетия), длительное время принимающим аспирин.
- Беременным женщинам 2-3-го триместров.
- Врачам, медсестрам и остальному персоналу больниц и амбулаторий.
- Сотрудникам отделений по уходу за больными.
- Членам семей тех людей, которые входят в группу риска.
- Медицинским работникам, осуществляющим уход за больным на дому.
Профилактика внебольничной пневмонии – это:
- Правильный образ жизни, который предполагает занятия физическими упражнениями, регулярные длительные прогулки на свежем воздухе, активный отдых.
- Сбалансированное здоровое питание с нормированным содержанием белков, витаминов и микроэлементов.
- Ежегодная прививка детей и взрослых против гриппа, которая делается до наступления холодного времени года. Очень часто грипп дает осложнение. Человек заболевает пневмонией, которая протекает сложно.
- Жизнь без переохлаждений и сквозняков.
- Ежедневная уборка и проветривание помещения.
- Частое мытье рук и промывание носовых ходов.
- Ограничение контактов с больными ОРВИ.
- В период массового распространения инфекции прием меда и чеснока. Они являются прекрасными иммуностимулирующими средствами.
- Если гриппом заболели вы сами или ваш ребенок, не занимайтесь самолечением, а вызывайте врача.
Внебольничная пневмония — лечение и рекомендации
Пневмония относится к числу наиболее распространенных острых заболеваний, это — группа различных по этиологии, патогенезу, морфологической характеристике острых инфекционных (преимущественно бактериальных) заболеваний, характеризующихся очаговым поражением респираторных отделов легких с обязательным наличием внутриальвеолярной экссудации.
Внебольничная пневмония (синонимы: домашняя, амбулаторная) — это острое заболевание, возникшее во внебольничных условиях, сопровождающееся симптомами инфекции нижних дыхательных путей (температура, кашель, боли в груди, одышка) и «свежими» очагово-инфильтративными изменениями в легких при отсутствии очевидной диагностической альтернативы.
Причинами развития воспалительной реакции в респираторных отделах легких могут быть как снижение эффективности защитных механизмов организма, так и массивность дозы микроорганизмов и/или их повышенная вирулентность. Аспирация содержимого ротоглотки — основной путь инфицирования респираторных отделов легких, а значит и основной патогенетический механизм развития пневмонии. В нормальных условиях ряд микроорганизмов, например Streptococcus pneumoniae, могут колонизировать ротоглотку, но нижние дыхательные пути при этом остаются стерильными.
В случаях же повреждения механизмов «самоочищения» трахеобронхиального дерева, например, при вирусной респираторной инфекции, создаются благоприятные условия для развития пневмонии. В отдельных случаях самостоятельным патогенетическим фактором могут быть массивность дозы микроорганизмов или проникновение в респираторные отделы легких даже единичных высоковирулентных микроорганизмов, устойчивых к действию защитных механизмов организма, что также приводит к развитию пневмонии.
Этиология внебольничной пневмонии непосредственно связана с нормальной микрофлорой, колонизующей верхние отделы дыхательных путей. Из многочисленных микроорганизмов лишь некоторые, обладающие повышенной вирулентностью, способны при попадании в нижние отделы дыхательных путей вызывать воспалительную реакцию.
Такими типичными возбудителями внебольничной пневмонии являются:
- Streptococcus pneumoniae;
- Haemophilus influenzae.
Определенное значение в этиологии внебольничной пневмонии имеют атипичные микроорганизмы, хотя точно установить их этиологическую значимость сложно:
- Chlamydophila (Chlamydia) pneumoniae;
- Mycoplazma pneumoniae;
- Legionella pneumophila.
К типичным, но редким возбудителям внебольничной пневмонии относятся:
Внебольничная пневмония: симптомы, лечение, возбудители
Среди всевозможных заболеваний, затрагивающих дыхательную систему нашего организма, существуют те, которые переносятся наиболее тяжело и могут причинить значительный вред человеческому здоровью, иногда даже вызывать летальный исход. Одним из подобных недугов является внебольничная пневмония, чаще наблюдающаяся у пожилых людей.
Однако этой болезни подвержены не только старики, люди среднего возраста и даже дети также могут заболеть, по этой причине очень важно понимать, что такое внебольничная пневмония, знать ее классификацию, как оградить себя от данного заболевания и что делать, если все-таки заболели.

Общие сведения о болезни
Внебольничная или же внегоспитальная пневмония – это одно из самых распространенных инфекционных заболеваний, поражающих дыхательные пути. Обычно данный недуг имеет бактериальный характер, а его возбудителями считаются бактерии пневмококки и стрептококки, реже, но тоже вполне вероятно: гемофильная палочка или золотистый стафилококк. Существует еще один микроорганизм, из-за которого способна развиться внебольничная пневмония – клебсиелла, обитающая в системе желудочного тракта, а также на поверхности кожного эпителия.
Негоспитальная пневмония отличается от так называемой внутрибольничной одним единственным фактором – местом своего возникновения. То есть, если болезнь началась в амбулаторных (домашних) условиях, ее называют внебольничной. И наоборот, после поступления человека в больничный стационар, если пневмония диагностируется через два дня, ранее такого диагноза не ставилось, ее считают внутрибольничной.
Возбудители внебольничной пневмонии пневмококки, свободно передаются воздушно-капельным путем, но вероятность заражения напрямую зависит от состояния организма человека. Наиболее часто этой болезнью болеют люди с сильно ослабленным иммунитетом, именно по этой причине принято считать, что этим заболеванием наиболее часто болеют пожилые люди, чья иммунная система уже плохо справляет с нагрузками.

В то же время наблюдается пневмония у взрослых, подростков и даже детей, тут все зависит от защитных сил организма. Если по какой-то причине иммунитет ослаблен, например, из-за другой болезни или истощения организма, вероятность заразиться при контакте с бактериями определенного типа также высока, вне зависимости от возраста или социального статуса.
Кроме того, возбудитель внебольничной пневмонии, даже при попадании в организм, может сдерживать его защитными функциями и даже при достаточно крепком иммунитете, существует ряд факторов, способствующих развитию болезни:
- Резкие перепады температур, обычно речь идет о переохлаждении;
- Вредные привычки в виде курения и злоупотребления алкоголем;
- Систематические переутомления, стрессы, неправильное питания, диеты и прочее;
- Хронические заболевания, например, сахарный диабет;
- Разумеется, болезни, поражающие иммунную систему.
Должно быть вы уже догадались, что все приведенные выше пункты способны и ослабляют наш иммунитет, так что даже у здорового человека, при переохлаждении, может начаться негоспитальная пневмония, так что будьте осторожны.
Классификация заболевания
Помимо уже известных вам сведений об обсуждаемом заболевании, причинах его возникновения и группах риска, стоит отметить не менее важные факторы.
Дело в том, что у пневмонии есть определенные степени тяжести, которые условно можно разбивать на группы, типы, виды.
Если говорить о группах, то пневмонию можно классифицировать по степени тяжести:
- Легкая – самая обширная группа, в нее чаще попадают люди преклонного возраста, но как вы уже знаете, болеют и все остальные. Легкая ангина – это условное обозначение, свидетельствующее о наиболее легком течении болезни, ее переносимости и возможности лечение на дому.
- Средняя – чаще относится к пациентам с уже имеющиеся хроническими заболеваниями. Болезнь средней тяжести переносится сложнее, оказывает более пагубный эффект на организм и в большинстве случаев лечится в больничных условиях.
- Тяжелая – наиболее тяжелая негоспитальная пневмония, при которой в 100% случаев показан строгий больничный режим, в некоторых случаях лечение в интенсивной терапии. Если вовремя не оказывать должной помощи, существует высокая вероятность смертности, особенно среди пожилых людей.
Но и это еще не все, помимо степени тяжести существуют еще несколько критериев, по которым можно охарактеризовать данное заболевание.
Разделение на типы
Имеется в виду, что внебольничная пневмония может иметь разную клиническую картину, от которой напрямую могут зависеть возможные осложнения, последствия и даже принцип лечения. Так, выделяют следующие типы по специфике воспалительного процесса:
- Правосторонняя пневмония – этот тип недуга встречается во врачебной практике чаще, так как именно с правой стороны анатомическое строение бронха короче и шире, соответственно, риск проникновения вредоносных бактерий выше. Внебольничная правосторонняя пневмония в подавляющем большинстве случаев провоцируется стрептококками, при этом область поражения чаще затрагивает нижнюю долю легкого.
- Левосторонняя пневмония – по мнению большинства специалистов считается более опасной формой болезни. Дело в том, что внебольничная левосторонняя пневмония является продолжением левосторонней (хотя, существуют и исключения, при которых болезнь начинается с левой стороны), при котором иммунитет подавлен настолько, что болезнь прогрессировала и перешла на второе легкое. В этом случае у человека наблюдается сильный кашель, боли в боку при дыхании, а в запущенных случаях, может быть “рассинхронизация” дыхательного процесса, при которой левое легкое отстает от правого.
Кроме описанных выше двух типов, несложно догадаться, что существует и внебольничная двусторонняя пневмония, она и подразумевается в конце второго пункта, на этой стадии человек уже нуждается в очень серьезном лечении.
Область поражения
Негоспитальная пневмония преимущество классифицируется как очаговая болезнь, то есть она поражает определенные участки органов дыхания. Однако существуют сегментарные разновидности недуга, когда распространение заболевание взяло начало сразу в нескольких местах. И наиболее редким видом, но также встречающимся, можно считать так называемую тоталитарную пневмонию – этот вид подразумевает воспалительный процесс, охватывающий легкое целиком.

Помимо сказанного, опытные специалисты разделяют обсуждаемое заболевание по долям:
- Нижнедолевая – более распространенная и характерна известными симптомами в виде кашля, температуры, отхаркивания мокроты и в некоторых случаях болями в брюшной полости.
- Верхнедолевая – преобладает тяжела симптоматика, с сопутствующими изменениями в химической картине крови, а в особо тяжелых случаях, даже нервной системы.
- Центральная – условное название, ведь в этом случае воспаление начинается в паренхимах легких (альвеолы, интерстиции, бронхиолы и сосудистая сеть легких) и на первых порах имеет очень вяло выраженный характер.
Однако вы должны понимать, что даже при самом простом, очаговом начале болезни, она может прогрессировать и принимать все более тяжелые формы, по этой причине лечение внебольничной пневмонии должно начинаться как можно раньше.
Симптоматика болезни
Ну что ж, мы уже узнали довольно много о таком тяжелом заболевании, как пневмония внебольничного характера, но прежде чем приступить к процессу лечение, необходимо ознакомится с еще одним, невероятно важным пунктом – симптомами.
Хотя окончательный диагноз и должен ставить врач, а до этого вы должны сходить к нему на прием, обеспокоиться своим здоровьем мы можем, только если почувствуем что-то неладное, а еще лучше, если у вас будет возможность самостоятельно выделить некоторые признаки болезни. Итак, внебольничная пневмония симптомы имеет следующие:
- Зачастую начало пневмонии выглядит достаточно остро и сопровождается повышением температуры вплоть до 39 градусов ртутного столбца. Пациент может изначально жаловаться на боли в грудной клетке, особенно при глубоком вдохе или попытках зевнуть.
- Затем, уже в течение первых 24 часов “приходит” кашель, изначально сухой, возможно лающий, но в течение нескольких дней кашель превращается в мокрый и начинает отходить мокрота.
- Обратите внимание на цвет мокроты, со временем (в течение 3-4 суток) он поменяется с прозрачного, до коричневого (следствие попадания эритроцитов в отходящую слизь). При этом кашель и болезненные ощущения усиливаются.
- Состояние больного довольно быстро ухудшается, появляются хрипы, ощущение, будто на груди лежит камень, даже при незначительных нагрузках наблюдается одышка.
- Среди общих симптомов выделяют общую утомляемость, вялость, сонливость, головные и суставные боли, усиление потливости.

Помимо перечисленных симптомов, врач должен прослушать пациента, простучать грудную клетку и самое главное – внебольничная пневмония, лечение которой назначается следом, определяется по рентгенографии легких, на снимке должно присутствовать уплотнение тканей.
Лечение
Процесс лечения может сильно отличаться, в зависимости от тяжести протекания болезни. Если говорить о легкой форме, такая внебольничная пневмония лечится дома. Врачом назначается постельный режим, обильное питье витаминизированных жидкостей (соки и прочее), есть нужно только легко усваивающуюся пищу.
Кроме того, в течение длительного периода проводится терапия антибиотиками. В качестве вспомогательного лечения прописывают антибактериальные, а также муколитические препараты. И есть один важный момент – негоспитальная пневмония быстро адаптируется к одному препарату, так что если в течение 3-4 дней улучшения не наступили, назначаются антибиотики другого спектра действия.
Что же касается средних и тяжелых форм заболевания, они в обязательно порядке лечатся в стационаре, иное решение может принимать только ваш лечащий врач.
Вирусная пневмония — Википедия
Вирусная пневмония — это пневмония, вызываемая вирусом.
Вирусы — один из двух ведущих факторов, вызывающих пневмонию, другой — бактериальная инфекция; менее распространёнными факторами являются грибковая инфекция и паразиты.
Вирусная инфекция является наиболее частой причиной пневмонии у детей, тогда как взрослые чаще подвержены угрозе пневмонии, вызванной бактериальной инфекцией, либо имеющей смешанную вирусно-бактериальную природу.
Симптоматика[править | править код]
Симптомы вирусной пневмонии часто сходны с симптомами ОРВИ или гриппа и включают в себя лихорадку, непродуктивный кашель, насморк, и системные проявления (напр. миалгию, головную боль, озноб, одышку). Возможны также симптомы общей интоксикации организма — тошнота, рвота, диарея.
Различные вирусы вызывают различную симптоматику.
Вирусы атакуют клетки организма, чтобы размножаться внутри них. Обычно вирус попадает в лёгкие воздушно-капельным путём: на вдохе, через рот или через нос. Затем вирус проникает внутрь клеток, выстилающих дыхательные пути, и в альвеолы лёгких. В результате клетка чаще всего погибает, убитая напрямую вирусом либо в результате саморазрушения путём апоптоза.
Дальнейшие повреждения лёгких происходят в результате иммунного ответа организма на вторжение инфекции. Белые кровяные тельца, в особенности лимфоциты, отвечают за активацию разнообразных химических веществ (цитокинов), что вызывает скопление жидкости в альвеолах. Сочетание саморазрушения клеток и скопления жидкости в лёгких приводит к нарушениям в кислородном обмене и кислородному голоданию.
Кроме воздействия на бронхо-лёгочную систему, многие вирусы атакуют также другие органы и могут приводить к тяжёлым последствиям с нарушением различных функций организма. Вирусы также ослабляют иммунную защиту организма, вследствие чего он становится более подвержен бактериальной инфекции.
Присоединение бактериальной инфекции приводит к развитию бактериальной пневмонии на фоне первоначальной вирусной пневмонии и значительно утяжеляет течение заболевания.
Самыми распространёнными причинами вирусной пневмонии являются:
Также вирусная пневмония вызывается более редкими вирусами:
Другие разновидности вирусов могут лишь в отдельных случаях вызывать пневмонию:
- присоединение бактериальных инфекций (например, S. pneumoniae, Staphylococcus aureus, H. influenzae и др.), бактериальная пневмония
- плеврит
- бронхообструктивный синдром
- отёк лёгких
- респираторный дистресс-синдром
- различные внелёгочные осложнения
Диагноз вирусной пневмонии не может быть поставлен с уверенностью без рентгенологического исследования. При физикальном и рентгенологическом обследовании лёгких обнаруживают признаки сегментарной (или долевой) инфильтрации лёгких.
Очень важна ранняя диагностика, так как именно она обеспечивает своевременность начала лечения и позволяет избежать развития тяжёлых осложнений.
Пациентам с вирусной пневмонией, вызванной вирусами гриппа подтипов А или В, в течение 48 часов с момента появления симптомов следует начать принимать препараты-ингибиторы нейраминидазы, Осельтамивир или Занамивир (в России это препараты «Тамифлю» и «Реленза»).
Респираторно-синцитиальный вирус (РСВ) поддается лечению рибавирином. Вирус простого герпеса и вирус ветряной оспы чувствительны к ацикловиру. Цитомегаловирус лечится ганцикловиром.
Препаратов для лечения вирусной пневмонии, вызванной ТОРС (тяжёлый острый респираторный синдром, атипичная пневмония), аденовирусом, вирусом парагриппа, в настоящее время не существует. Возможны только терапия, направленная на повышение иммунитета и усиление защитных сил организма, и симптоматическое лечение.
Атипичная пневмония — Википедия
Материал из Википедии — свободной энциклопедии
Атипичная пневмония — группа пневмоний, вызываемых «нетипичными» возбудителями и обладающих необычным клиническим течением. Если развитие атипичной пневмонии не связано с другим заболеванием, такая пневмония носит название первичной (ПАП).
Термин был предложен в 1930-е годы[1][2] в противоположность хорошо известной в то время и наиболее часто встречавшейся бактериальной пневмонии, вызываемой пневмококком (Streptococcus pneumoniae). Такое разделение позволяло дифференцировать пневмонию с «типичными» респираторными симптомами (долевую, или крупозную пневмонию) и нетипичные по клинической картине варианты пневмонии (изначально все такие атипичные по проявлениям пневмонии трактовались как микоплазменные)[3]. Атипичные пневмонии обычно отличаются сглаженностью «классических» симптомов (среднее количество отделяемой мокроты, отсутствие лёгочной консолидации, небольшой лейкоцитоз и т. д.)[4][5] с преобладанием в клинической картине второстепенных симптомов — головной боли, миалгии, боли и першения в горле, слабости.
В настоящее время, для клинической практики симптоматические различия между атипичными и типичными пневмониями не играют столь важной роли, так как для терапии пневмонии решающее значение имеет точное определение возбудителя. Помимо этого, в наши дни пневмококковая пневмония встречается относительно более редко.
Атипичные возбудители могут принадлежать к бактериям, вирусам, грибам и простейшим. Ранее все известные в то время патогены атипичной пневмонии (Mycoplasma, Chlamydia и Legionella) рассматривались как вирусы, в связи с чем атипичная пневмония также носила название «небактериальной»[6]. Однако, даже несмотря на то, что часть атипичных возбудителей признаны бактериями, все они обладают «нетипичными» признаками (отсутствие клеточной стенки у микоплазмы, внутриклеточное паразитирование хламидии и т. д.), что влияет на их чувствительность к определённым группам антибактериальных препаратов и требует корректной идентификации возбудителя.
Как правило, атипичные возбудители вызывают нетипичные симптомы:
- Отсутствие ответа на сульфаниламиды[7] и бета-лактамные антибиотики
- Отсутствие признаков опеченения (консолидации) доли лёгкого[8][9], что свидетельствует о небольшой распространённости воспалительного процесса. Однако, при прогрессировании процесса, возможно развитие и долевой пневмонии.
- Отсутствие или малая выраженость лейкоцитоза.
- Наличие внелёгочных симптомов, соответствующих возбудителю[5].
- Среднее количество отделяемой мокроты или её отсутствие.
- Небольшая альвеолярная экссудация.[10]
- Несоответствие внешних проявлений (высокой лихорадки, головной боли, сухого, а затем влажного кашля с формированием консолидации лёгкого) физикальным данным. Объективно пациент выглядит лучше, чем должно следовать из симптомов.[1][7].
Наиболее часто вызывают атипичную пневмонию следующие бактерии (зачастую внутриклеточные)[5]:
Помимо этого, атипичная пневмония может быть грибковой, протозойной или вирусной природы.[12][13]
В прошлом большинство паразитов высевались с трудом. Однако, современные методики способствуют однозначной идентификации патогенов, что позволяет подобрать более индивидуальную терапию.
Вирусная атипичная пневмония[править | править код]
Среди известных причин вирусной атипичной пневмонии — респираторный синцитиальный вирус человека (РСВ), вирусы гриппа A и B, вирус парагриппа, аденовирус, цитомегаловирус, вирус тяжёлого острого респираторного синдрома (SARS)[14], вирус кори[4] и т.д.
Рентгенография грудной клетки часто обнаруживает воспалительные изменения в лёгочной ткани ещё до манифестации клинических проявлений атипичной пневмонии (так называемая скрытая пневмония).[7]
Ряд атипичных пневмоний (например, пневмоцистная пневмония, инвазивный аспергиллёз лёгких) развиваются как правило в условиях иммунодефицита, на фоне которого рентгенологические проявления могут быть минимальными, в связи с чем таким пациентам показано проведение компьютерной томографии.
Микоплазменная пневмония чаще встречается у пациентов молодого возраста[15][16], легионеллёз, напротив, чаще обнаруживается у пожилых лиц[16].
- ↑ 1 2 Walter C., McCoy M.D. Primary atypical pneumonia: A report of 420 cases with one fatality during twenty-seven month at Station Hospital, Camp Rucker, Alabama (англ.) // Southern Medical Journal (англ.)русск. : journal. — 1946. — Vol. 39, no. 9. — P. 696.
- ↑ Atypical Bacterial 363083, раздел Pneumonia, Atypical Bacterial (англ.) на сайте EMedicine
- ↑ Typical Bacterial 360090, раздел Pneumonia, Typical Bacterial (англ.) на сайте EMedicine
- ↑ 1 2 Diseases Database Causes of atypical pneumonia
- ↑ 1 2 3 Cunha B.A. The atypical pneumonias: clinical diagnosis and importance (англ.) // Clinical Microbiology and Infection (англ.)русск.. — 2006. — May (vol. 12, no. Suppl 3). — P. 12—24. — doi:10.1111/j.1469-0691.2006.01393.x. — PMID 16669925. Архивировано 5 января 2013 года.
- ↑ Primary atypical pneumonia
- ↑ 1 2 3 Commission on Acute Respiratory Diseases, Fort Bragg, North Carolina. Primary Atypical Pneumonia (неопр.) // American Journal of Public Health and the Nations Health. — 1944. — April (т. 34, № 4). — С. 347—357. — doi:10.2105/AJPH.34.4.347.
- ↑ Gouriet F., Drancourt M., Raoult D. Multiplexed serology in atypical bacterial pneumonia (англ.) // Annals of the New York Academy of Sciences (англ.)русск. : journal. — 2006. — October (vol. 1078). — P. 530—540. — doi:10.1196/annals.1374.104. — PMID 17114771. (недоступная ссылка)
- ↑ Hindiyeh M., Carroll K.C. Laboratory diagnosis of atypical pneumonia (неопр.) // Semin Respir Infect. — 2000. — June (т. 15, № 2). — С. 101—113. — doi:10.1053/srin.2000.9592. — PMID 10983928.
- ↑ p714, Robbins and Cotran Pathologic Basis of Disease 8th edition, Kumar et al, Philadelphia 2010
- ↑ MeSH MYCOPLASMA+PNEUMONIAE
- ↑ Diseases Database
- ↑ Tang Y.W. Molecular diagnostics of atypical pneumonia (неопр.) // Acta Pharmacol. Sin.. — 2003. — December (т. 24, № 12). — С. 1308—1313. — PMID 14653964.
- ↑ Severe Acute Respiratory Syndrome (SARS) — multi-country outbreak (неопр.). Дата обращения 21 декабря 2008. Архивировано 7 декабря 2008 года.
- ↑ Schneeberger P.M., Dorigo-Zetsma J.W., van der Zee A., van Bon M., van Opstal J.L. Diagnosis of atypical pathogens in patients hospitalized with community-acquired respiratory infection (англ.) // Scandinavian Journal of Infectious Diseases (англ.)русск. : journal. — 2004. — Vol. 36, no. 4. — P. 269—273. — doi:10.1080/00365540410020127. — PMID 15198183.
- ↑ 1 2 National Heart, Lung, and Blood Institute, U.S.A. What Causes Pneumonia?
Внебольничная пневмония: лечение, диагностика, симптомы
План статьи:
1. Что такое внебольничная пневмония? 2. Симптомы 3. Диагностика 4. Лечение 5. Внутрибольничная пневмония
В настоящее время внебольничная пневмония встречается у 15 человек из 1000. Является самой частой причиной смертности среди населения. Смертность от неё достигает 4% у детей и людей среднего возраста и 19% у пожилых.
Что такое внебольничная пневмония?
Внебольничная пневмония представляет собой остро развивающуюся инфекцию паренхимы лёгких, вызывается вирусами, грибами и бактериями вне лечебного учреждения. Имеется и наоборот, госпитальная форма инфекции, которая поражает человека в стенах лечебно-профилактического учреждения (ЛПУ). Возникает у человека, ослабленного лечением.
Симптомы
Как правило, развивается у людей в весенний период. Так как именно в эту пору очень легко подхватить какую-либо болезнь. Пневмония является средним звеном между простудой, гриппом и бронхитом. В результате любая из перечисленных болезней может переродиться в воспаление лёгочной ткани, что в дальнейшем может привести к пневмонии. Пневмонию легко победить, если проведена правильная диагностика и назначено адекватное лечение.
Внебольничная пневмония симптомы:
- Повышенная температура в течение нескольких дней, обычно 3-х.
- Плохое самочувствие.
- Вялость.
- Мигрень.
- Несмотря на высокую температуру человек, ощущает холод.
- Диспепсические расстройства.
- Кашель с гнойной или кровавой мокротой.
- Тяжело дышать.
- Одышка при малейшей нагрузке.
- Сердечнососудистая недостаточность.
При обнаружении какого-либо симптома у себя, сразу же обращайтесь к специалисту.
Диагностика
Диагностика внебольничной пневмонии:
- Лихорадка.
- Сухой кашель.
- При прослушивании слышны мелкопузырные хрипы.
- В крови повышен уровень лейкоцитов.
- В лёгких на рентгене инфильтрат.
Рентген в начальной стадии не информативен, так как не даёт чёткой интерпретации результатов. Инфильтративные изменения на рентгенографии выражены слабо, особенно у пожилых людей. Поэтому диагноз приходится ставить в основном по результатам дифференциальной диагностики внебольничной пневмонии.
Дифференциальная диагностика внебольничной пневмонии включает в себя:
- Возраст больных. Любой, но в основном лица младше 50 лет.
- Пол.
- Болеют как мужчины, так и женщины.
- Как начинается болезнь. Обычно остро с явлениями лихорадки.
- Кашель. В начальных стадиях может отсутствовать.
- Затруднения дыхания. Как правило, возникают уже при большой степени поражения лёгкого.
- Мокрота с кровью. Бывает достаточно редко.
- Боль в груди. Возникает при сильном поражении плевры.
- Интоксикация. Выражена слабо.
- Физикальные данные. Ярко выражены, дыхание затрудненно, слышны влажные хрипы.
- Лабораторные исследования. Повышение лейкоцитов. Усилена СОЭ. Все параметры приходят в норму после окончания пневмонии.
- На рентгене. В ранних стадиях неинформативен, в поздних — очаговые тени однородны, границы расплывчаты, усиление легочного рисунка, увеличение корней легкого. Поражаются обычно нижние доли.
- Эффект от антибиотикотерапии. Ярко выражен, улучшение состояния через 10-13 дней.
Лечение
Рекомендации по лечению внебольничной пневмонии:
- При лёгкой степени постельный режим на дому.
- Приём витаминных отваров (шиповник, клюква, брусника, чай с лимоном).
- При средней и тяжёлой степени: помещение в больницу, использование лекарств для сосудов, ингаляции с влажным кислородом, при необходимости искусственная вентиляция лёгких.
- Применение антибактериальных препаратов без уточнения микроба, вызвавшего болезнь не позднее 8 часов после поступления в стационар.
Внебольничная пневмония — лечение предполагает назначение антибиотиков. Если болезнь не осложнена какой-либо дополнительной инфекцией, лекарства дают только до момента снижения температуры. При осложнённой пневмонии длительность лечения будет зависеть от общего состояния пациента и наличия осложнений.
Лечение предполагает действие на «виновника» болезни, устранение симптомов интоксикации, прием отхаркивающих средств, бронхолитиков, витаминов, а также прохождение курсов ЛФК и физиотерапии. Цель физиотерапии при пневмонии у взрослых — уменьшение воспаления и восстановление нарушенных перфузионно-вентиляционных взаимоотношений в легких.
При развитии сердечной недостаточности назначают сердечные гликозиды, а при сосудистой недостаточности — аналептики.
Задачи физиотерапии состоят в:
- Быстрейшее рассасывание инфильтрата в лёгких: противовоспалительные и репаративно-регенеративные методы.
- Снижение бронхиальной обструкции — бронхолитические методы.
- Улучшение отхождения мокроты, дабы не допустить застоя её.
- Улучшение кровообращения между альвеолами и капиллярами.
- Повышение иммунитета.
Внутрибольничная пневмония
Лечение внутрибольничной пневмонии не особо отличаются от лечения внебольничной пневмонии.
На проявления болезни воздействуют сроки заражения:
- Если человек заболевает сразу после попадания в больницу, то наверняка его иммунитет слаб.
- Если заболевание происходит после 5 суток от попадания в стационар, значит, человек заболел довольно стойкой инфекцией, с которой сам организм справится, не сможет.
Если больной подпадает под первую категорию, то его лечат так же, как и при внебольничной инфекции. Если категория болезни вторая, то медики будут обязаны тщательно следить за пациентом, применять сочетанные схемы лечения, обязательно будет необходим тест на чувствительность к антибиотикам.
Внутрибольничная инфекция может окончиться по-разному, зависит от особенностей человека: разрешение, улучшение, неэффективная терапия, возвращение болезни к исходной точке, смертельный исход. К сожалению, внутрибольничная инфекция зачастую оканчивается смертельным исходом. Вызвано это тем, что заболевают ей в основном пожилые люди, которые обездвижены в результате разных болезней. Чтобы предотвратить внутрибольничную пневмонию, надо соблюдать профилактику.
Она заключается в следующем:
- Своевременное лечение инфекций.
- Ежегодное прохождение медосмотров.
- Соблюдение ЗОЖ.
- Применение работниками ЛПУ соответствующей формы рабочей одежды для предотвращения переноса патологических микроорганизмов при эндоскопических и других манипуляциях.
Важно соблюдать реабилитационные мероприятия у больных после операций, а именно: ранее вставание, если возможно, дабы не допустить застойных процессов в лёгких, лежачим больным должен производится правильная обработка ротоглотки, удаление трахеального секрета из лёгких.
