что это такое, обструктивная болезнь, заболевание
 Обструкция легких — это заболевание, в результате которого происходит воспаление и сужение бронхов и, возникает тяжёлое нарушение структуры и функции лёгких. Заболевание имеет склонность к прогрессированию и хроническому течению.
Обструкция легких — это заболевание, в результате которого происходит воспаление и сужение бронхов и, возникает тяжёлое нарушение структуры и функции лёгких. Заболевание имеет склонность к прогрессированию и хроническому течению.
Сайт предоставляет справочную информацию. Адекватная диагностика и лечение болезни возможны под наблюдением добросовестного врача. У любых препаратов есть противопоказания. Необходима консультация специалиста, а также подробное изучение инструкции! Здесь можно записаться на прием к врачу.
Патология получила название ХОБЛ — хроническая обструктивная болезнь лёгких.
Что происходит при обструкции легких
Последствия воспаления в бронхах — отёк слизистой, в результате которого бронхиальный проход сужается. Врач при осмотре слышит из груди хриплые, свистящие звуки, характерные для обструкции.
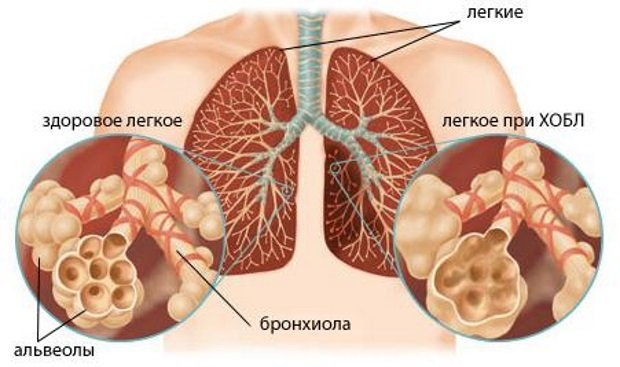
В норме при вдохе лёгкие расширяются, во время выдоха они полностью сужаются. При обструкции воздух при вдохе попадает в них, но при выдохе полностью из них не выходит. Со временем в результате неправильного функционирования лёгких у больных может развиться эмфизема.
Обратная сторона заболевания — недостаточное питание лёгких кислородом, в результате которого происходит некротизация лёгочной ткани, орган уменьшается в объёме, что неизбежно приведёт к инвалидизации человека и летальному исходу.
Симптомы болезни
 На первой и второй стадиях заболевания болезнь проявляется только кашлем, на который редко кто из больных обращает должное внимание. Чаще в больницу обращаются на третьей и четвёртой стадиях заболевания, когда в лёгких и бронхах развивается серьёзные изменения, сопровождающиеся ярко выраженной негативной симптоматикой.
На первой и второй стадиях заболевания болезнь проявляется только кашлем, на который редко кто из больных обращает должное внимание. Чаще в больницу обращаются на третьей и четвёртой стадиях заболевания, когда в лёгких и бронхах развивается серьёзные изменения, сопровождающиеся ярко выраженной негативной симптоматикой.
Характерные симптомы легочной обструкции:
- Кашель,
- Одышка,
- Выделение гнойной мокроты,
- Клокочущее дыхание,
- Хриплый голос,
- Отёчность конечностей.
Причины лёгочной обструкции

С каждым годом курильщику будет становиться всё труднее, к затяжному кашлю добавится одышка, слабость, землистость кожных покровов. Привычные физические нагрузки будут даваться с трудом, а при отхаркивании может появиться гнойная мокрота зеленоватого цвета, иногда с примесями крови.
Более 80 % больных с хронической обструктивной болезнью лёгких относятся к курильщикам со стажем.
Обструкция может возникнуть на фоне заболеваний:
- Бронхиолит. Тяжелейшее заболевание, сопровождающееся хроническим воспалением бронхиол.
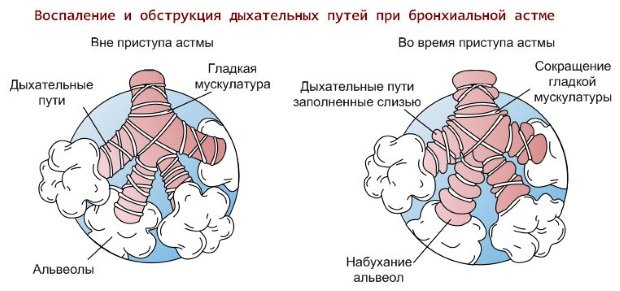
- Бронхиальная астма.
- Воспаление лёгких.
- Отравление токсическими веществами.
- Заболевания сердца.
- Различные образования, возникающие в области трахеи и бронхов.
- Бронхит.
На фоне развития воспаления лёгких симптомы не сильно выражены, но разрушения происходят самые серьёзные. Во избежание последствий заболевания, необходимо проходить тщательное обследование в период болезни и после неё.
Причиной развития ХОБЛ является длительное нахождение с вредными и токсическими веществами.
Заболевание диагностируется у людей, которые по роду своей профессии вынуждены работать на «вредных» производствах.
При выявлении заболевания необходимо будет отказаться от такой работы, а затем пройти комплексное рекомендованное лечение.
Чаще обструктивная болезнь лёгких поражает взрослых людей, но неумолимая тенденция раннего табакокурения может, в скором, времени изменить статистику.
Не нужно исключать генетическую предрасположенность к заболеванию, которая часто прослеживается внутри семьи.
Видео
Эмфизема как следствие обструкции
 В результате частичного закупоривания просвета в бронхах, образованного на фоне воспалительных процессов слизистой оболочки, возникает обструктивные изменения в легких. При патологии воздух при выдохе не выходит из лёгких, а накапливается, растягивая лёгочную ткань, в результате наступает заболевание — эмфизема.
В результате частичного закупоривания просвета в бронхах, образованного на фоне воспалительных процессов слизистой оболочки, возникает обструктивные изменения в легких. При патологии воздух при выдохе не выходит из лёгких, а накапливается, растягивая лёгочную ткань, в результате наступает заболевание — эмфизема.
По симптоматике заболевание схоже на другие болезни органов дыхания — обструктивный бронхит или бронхиальная астма. Частой причиной эмфиземы является длительный, хронический бронхит, который чаще случается у мужчин и женщин зрелого возраста.
Спровоцировать заболевание могут разные заболевания лёгких — и туберкулёз.
Причиной эмфиземы будут:
- Курение,
- Загрязнённый воздух,
- Работа на «вредном» производстве, связанная с вдыханием частей кремния, асбеста
Иногда эмфизема может развиться как первичное заболевание, спровоцировав тяжелейшую недостаточность лёгких.
К частым симптомам эмфиземы относятся:
- Сильная одышка,
- Синюшность кожных покровов, губ, языка и в области носа,
- Заметное набухание в области рёбер,
- Расширение над ключицей.
При эмфиземе или ХОБЛ первым симптомом является одышка, которая сначала проявляется при небольших физических нагрузках. Если заболевание не начать лечить на этой стадии, болезнь будет быстро прогрессировать.
Больной начнёт испытывать затруднённость в дыхании при небольших физических нагрузках, в состоянии покоя. Лечить заболевание следует при первых появлениях бронхита, в последующем могут развиться необратимые изменения в органах, что приведёт к инвалидизации больного.
Диагностика обструктивного синдрома
 Обследования пациента начинается с опроса и осмотра пациента. Признаки обструктивной болезни выявляются уже на этих этапах.
Обследования пациента начинается с опроса и осмотра пациента. Признаки обструктивной болезни выявляются уже на этих этапах.
Проводится:
- Выслушивание с помощью фонендоскопа,
- Постукивание (перкуссия) в области груди (при бронхиальных и лёгочных заболеваниях будет «пустой» звук),
- Рентген легких, с помощью которого можно будет узнать о патологических изменениях в лёгочной ткани, узнать о состоянии диафрагмы,
- Компьютерная томография, помогает определить — есть ли в лёгких образования, какую форму они имеют,
- Исследования на функциональность лёгких, помогающие определить, сколько воздуха человек вдыхает и столько выдыхает.
- Восстановление физической активности;
- Повышение качества жизни;
- Уменьшение шанса на летальный исход.
- Восстановить нормальную работоспособность легких;
- Улучшить физические показатели;
- Повысить качество жизни пациента.
После выявления степени обструктивного процесса приступают к лечебным мероприятиям.
Комплексная терапия болезни
 Если нарушения в лёгких произошли вследствие долгого табакокурения, необходимо избавиться от вредной привычки. Бросать курить нужно не постепенно, а полностью, как можно быстрее. Вследствие постоянного курения происходит ещё большее травмирование лёгких, которые и так плохо функционируют в результате патологических изменений. Вначале можно использовать никотиновые пластыри или электронные сигареты.
Если нарушения в лёгких произошли вследствие долгого табакокурения, необходимо избавиться от вредной привычки. Бросать курить нужно не постепенно, а полностью, как можно быстрее. Вследствие постоянного курения происходит ещё большее травмирование лёгких, которые и так плохо функционируют в результате патологических изменений. Вначале можно использовать никотиновые пластыри или электронные сигареты.
Если причина обструкции — бронхит или астма, то нужно проводить лечение этих заболеваний, чтобы предотвратить развитие патологических изменений в лёгких.
Если обструкцию спровоцировали инфекционные заболевание, то в качестве лечения используются антибиотики, для уничтожения бактерий в организме.
Лечение можно проводить инструментально, с помощью специального прибора, который используется для альвеолярного массажа. С помощью этого прибора можно воздействовать на все лёгкие, что невозможно при использовании лекарств, которые в полном объёме получает здоровая часть органа, а не больная.
В результате применения такого точечного массажа по всему бронхиальному дереву равномерно распространяется кислород, который питает повреждённую ткань лёгких. Процедура безболезненная, происходит с помощью вдыхания воздуха через специальную трубку, который подаётся с помощью импульсов.
В лечении легочной обструкции применяют кислородотерапию, проводить которую можно в больнице, так и дома. На начальной стадии заболевания в качестве лечения используется лечебная гимнастика.
На последней стадии заболевания применение консервативных методов результата не принесут, поэтому в качестве лечения используют хирургическое удаление разросшейся ткани лёгких.
Операция может проводиться двумя способами. Первый способ заключается в полном вскрытии грудной клетки, а второй способ характерен применением эндоскопического метода, при котором в области грудной клетки делают несколько проколов.В качестве профилактики заболевания необходимо вести здоровый образ жизни, отказаться от вредных привычек, вовремя лечить возникшие заболевания и при первых неприятных симптомах идти к врачу на обследование.
Хирургическое лечение патологии
Вопросы хирургического лечения этого заболевания обсуждаются до сих пор. Одним из способов такого лечения является уменьшение объема легких и пересадка новых органов. Буллэктомию при обструкции легких назначают только тем пациентам, у которых наблюдается буллезная эмфизема с увеличенными буллами, которая проявляется кровохарканием, одышкой, болями в области груди и наличием инфекции в легких.
Ученые провели ряд исследований по влиянию уменьшения легочного объема при лечении обструкции, которые показали, что такое хирургическое вмешательство положительно влияет на состояние больного. Оно намного эффективнее, чем медикаментозное лечение заболевания.
После проведения такой операции можно наблюдать такие изменения:
Такое хирургическое лечение находится на фазе эксперимента, и пока недоступно для широкого применения.
Еще одним видом хирургического лечения является трансплантация легких. С его помощью можно:
Лечимся в домашних условиях с помощью народных средств
Лечение такого заболевания народными средствами лучше совместить с приемов лекарств, которые приписал лечащий врач. Это дает намного больше эффективности, чем использование только домашнего лечения.
Прежде чем использовать любые травы или настои, стоит проконсультироваться у врача, чтобы не усугубить состояние.
При легочной обструкции применяются такие народные рецепты:
- Измельчить и смешать 2 части крапивы и одну часть шалфея. Добавить стакан кипятка и настаивать один час. После процедить и пить каждый день на протяжении нескольких месяцев.
- Чтобы удалить мокроту из легких нужно использовать настой из семян льна 300 г, ромашки лекарственной 100 г, такое же количество алтея, аниса и корня солодки. Смесь залить кипятком на один час, процедить и пить каждый день по половине стакана.
- Отличный результат дает отвар из коня первоцвета весеннего. Для приготовления залить кипятком столовую ложку измельченного корня и поставить на водяную баню на 20-30 минут. Употреблять за 1 час до еды по ложке несколько раз в день.
- Если досаждает сильный кашель, то быстро убрать его поможет добавление в стакан теплого молока 10-15 капель прополиса.
- Пропустить через мясорубку половину килограмма листьев алоэ, в полученную кашицу добавить пол литровую банку меда и 300 мл кагора, все тщательно смешать и покласть в банку с плотной крышкой. Настаивать нужно 8-10 дней в прохладном месте. Принимать по ложке каждый день по несколько раз.
- Отвар девясила облегчит самочувствие больного, поможет вывести мокроту. Заливать кипятком ложку травы и пить как чай каждый день.
- Эффективно принимать сок тысячелистника. Употреблять по 2 ложки несколько раз в день.
- Черная редька с медом — это древний способ лечения всех заболеваний органов дыхания. Он помогает вывести мокроту и помогает при отхаркивании. Для приготовления нужно вырезать небольшое углубление в редьке и налить мед. Немного подождать, пока не выделится сок, который пить по чайной ложке несколько раз в день. Запивать водой или чаем нельзя.
- Смешать в равных пропорциях мать-и-мачеху, крапиву, зверобой, пустырник и эвкалипт. ложку полученной смеси залить стаканом кипятка и дать настоятся. После процедить и употреблять как чай каждый день на протяжении нескольких месяцев.
- Хорошо работает лук с медом. Сначала проварить до размягчения целые луковицы, после пропустить их через мясорубку, добавить несколько ложек меда, 2 ложки сахара, 2 ложки уксуса. Все тщательно смешать и немного придавить. Употреблять по ложке каждый день.
- Чтобы убрать сильный кашель нужно использовать калину с медом. Залить 200 г ягод стаканом воды, добавить 3-4 ложки меда, и варить на медленном огне до тех пор, пока вся вода не испарится. Полученную смесь принимать по чайной ложке в час первые 2 дня, после по несколько ложек в день.
- Смешать по половине чайной ложки такие травы: алтея, шалфей, мать-и-мачеху, фенхель, укроп, и залить кипятком в емкости с плотной крышкой. Настаивать 1-2 часа. Пить по 100 мл каждый день по 3 раза.
Возможные последствия и осложнения
Заболевание имеет печальные последствия, если вовремя не начать лечение. Среди возможных осложнений самыми опасными считаются:
- Легочная гипертензия;
- Дыхательная недостаточность;
- Ухудшение кровообращения.
Частыми последствиями запущенной начальной формы заболевания являются:
- Одышка;
- Надсадный кашель;
- Увеличение утомляемости;
- Хроническая слабость;
- Сильная потливость;
- Понижение работоспособности.
Для детского организма осложнения опасны. Они могут появиться если вовремя не обращать внимания на первые симптомы заболевания. Среди них — регулярный кашель.
Профилактика патологии и прогноз
Обструкция легких хорошо поддается лечению. Процесс проходит незаметно и без осложнений, если вовремя заметить первые симптомы, не запускать болезнь и избавиться от причин ее возникновения. Своевременное и парильное лечение помогает убрать все неприятные симптомы и задержать прогрессирование патологии.
Есть несколько факторов, которые могут неблагоприятно влиять на прогноз:
- Вредные привычки, в основном курение;
- Частые обострения;
- Формирование легочного сердца;
- Пожилой возраст;
- Негативная реакция на терапию.
Чтобы не заболеть обструкцией легких нужно проводить профилактику:
- Отказаться от вредных привычек. От курения, это одна из основных причин возникновения такого заболевания.
- Повысить уровень иммунитета. Употреблять витамины и микроэлементы в достаточных количествах регулярно.
- Отказаться от вредной и жирной пищи, есть много овощей и фруктов.
- Для поддержания защитной функции не забывать о чесноке и луке, помогающие защищать организм от вирусов.
- Избегать всех продуктов и предметов, которые вызывают аллергическую реакцию.
- Борьба с профессиональными факторами, которые вызывают это заболевание. Сюда относится обеспечение индивидуальной защиты органов дыхания, и уменьшение концентрации вредных веществ в воздухе.
- Избегать инфекционных заболеваний, вовремя проводить вакцинацию.
- Вести здоровый образ жизни и регулярно закалять организм, повышая его выносливость.
- Регулярно гулять на свежем воздухе.
- Выполнять физические упражнения.
5 / 5 ( 8 голосов )
Бронхообструктивный синдром (бронхообструкция): причины, диагностика, лечение

Бронхообструктивный синдром — понятие, обозначающее совокупность клинических признаков, обусловленных нарушением прохождения воздушного потока по бронхиальному дереву. Под воздействием неблагоприятных эндогенных или экзогенных факторов слизистая оболочка бронхов воспаляется, отекает, образуется избыток слизи, которая скапливается в их просвете и сгущается. Крупные и мелкие бронхи сужаются, спазмируются и становятся непроходимыми.
Синдром бронхообструкции распространен в педиатрии. У детей он протекает намного тяжелее, чем у взрослых. Патологическое состояние чаще всего диагностируется у малышей, в наибольшей степени подверженных респираторным инфекциям. У аллергиков признаки бронхообструкции выявляются в 50% всех случаев.
Факторы, влияющие на развитие синдрома:
- ОРВИ,
- анатомо-физиологические особенности организма,
- возраст,
- экология,
- социально-бытовые условия,
- отягощенный семейный аллергический анамнез.
Бронхообструктивный синдром проявляется экспираторной или смешанной одышкой, приступами удушья по утрам после ночного сна, шумным дыханием, втяжение межреберных промежутков, мучительным кашлем с трудноотделяемой мокротой, тахипноэ, болью в груди,усиливающейся во время кашля. Бронхообструктивный синдром в англоязычных странах называют синдромом свистящего дыхания. Длительность приступа бронхообструкции колеблется от нескольких минут до нескольких часов.
Лечение синдрома бронхообструкции направлено на устранение причин, вызвавших его. Специалистам необходимо определить, чем вызван синдром, а затем назначать лечение. У одних больных полностью исчезает симптоматика патологии на фоне этиотропной терапии, а у других происходит прогрессирование или хронизация процесса, наступает инвалидность и даже летальный исход.
Классификация
Согласно этиологической классификации бронхообструктивный синдром бывает:

- Инфекционным — при наличии бактериальной или вирусной инфекции в организме,
- Аллергическим — на фоне бронхиальной астмы, поллиноза и аллергических бронхитов,
- Обтурационным — закупорка бронхов вязким секретом или инородными телами, бронхолитиаз,
- Гемодинамическим — нарушение легочного кровотока,
- Наследственным — генетически обусловленным,
- Ирритативным — термические и химические ожоги бронхов,
- Неврогенным — энцефалит, истерия, постконтузионный синдром,
- Токсико-химическим — отравление медикаментами и химическими веществами,
- Вегетативным — активация блуждающего нерва.
По степени повреждения:
- легкая степень — наличие свистящих хрипов,
- среднетяжелая степень — смешанная одышка в покое, акроцианоз, втяжение межреберных промежутков,
- тяжелая степень — нарушается общее самочувствие больного, цианоз, шумное дыхание,
- скрытая обструкция — отсутствие клинических признаков патологии, положительная проба с бронхолитиком.
Этиология

Бронхообструктивный синдром – проявление различных заболеваний дыхательной, нервной, пищеварительной и других систем организма.
- Вирусная инфекция — аденовирусная, гриппозная, парагриппозная, респираторно-синцитиальная.
- Бактериальная инфекция — микоплазменная, туберкулезная, сифилитическая.
- Патология бронхо-легочной системы — воспаление бронхов, бронхиол, легких, аномалии развития органов дыхания, бронхиальная астма, эмфизема легких, ателектазы, ХОБЛ.
- Болезни ЖКТ — недостаточность нижнего сфинктера пищевода, рефлюкс-эзофагит, язвенная болезнь, диафрагмальная грыжа.
- Врожденные патологии — детский церебральный паралич, атрезия бронхов, бронхомаляция, бронхобилиарный свищ, врожденные бронхоэктазы.
- Инфицирование различными паразитами – круглыми гельминтами.
- Недуги нервной системы, полученные в результате родовой травмы.
- Заболевания сердца и сосудов – врожденные пороки сердца, тромбоэмболия легочной артерии, аномалии развития.
- Эндокринные, системные и иммунные расстройства — васкулиты, иммунодефициты, гиперплазия региональных лимфатических узлов.
- Онкопатология.
- Травматическое повреждение, ожоги, отравления, побочное действие медикаментов.
Бронхообструкция может быть обусловлена отрицательным воздействием факторов окружающей среды, к которым относится некачественная вода, солнечная радиация, пыль, загрязненная атмосфера промышленными газами. К неспецифическим факторам относятся: переохлаждение, физическое перенапряжение, резкие запахи.
Пассивное курение в семье также способствует бронхообструкции у детей. Табачный дым вызывает дистрофию бронхиальных желез и разрушение эпителиального покрова бронхов, подавляет направленную миграцию нейтрофилов, замедляет продвижение слизи, снижает активность местного и общего иммунитета.
Сложные или преждевременные роды, невозможность грудного кормления, злоупотребление алкогольными напитками беременной женщиной, выраженная реакция бронхов на внешние раздражители, недостаточная масса тела новорожденного, внутриутробное поражение ЦНС, дефицит витамина Д, частый плач, ОРВИ на первом году жизни – факторы, предрасполагающие к обструкции бронхов у малышей.
Анатомо-физиологические особенности детского организма способствуют развитию бронхообструктивного синдрома. У детей до 3 лет дыхательные пути отличаются определенной узостью, железистая ткань легко поддается гиперплазии, образуется более вязкая мокрота, недостаточный объем гладкой мускулатуры, ослабленный местный и общий иммунитет, особенное положение диафрагмы, податливые хрящи бронхиального тракта, эластичные костные структуры грудной клетки.
Патогенез
Воспаление слизистой оболочки бронхов вызвано действием патогенных биологических агентов, аллергенов, токсинов. Под их влиянием макрофаги синтезируют медиаторы воспаления, активируется каскад иммунных реакций, происходит выброс в системный ток крови гистамина, серотонина. Следующая стадия воспаления характеризуется синтезом простогландинов, тромбоксана, простациклина и лейкотриенов. Под их воздействием повышается проницаемость сосудов, возникает местное воспаление слизистой, она отекает, образуется вязкая слизь, развивается бронхоспазм, формируются клинические признаки болезни.

развитие брохнообструкции при астме
Звенья патогенеза синдрома бронхообструкции:
- Воспалительная инфильтрация слизистой бронхов,
- Нарушение проходимости бронхов,
- Спазматическое сокращения мышц,
- Сгущение слизи,
- Разрушение эпителиального покрова,
- Изменение нормальной структуры бронхиального дерева,
- Нарушение иммунной защиты, дисфункция макрофагальной системы,
- Нарушение легочной вентиляции,
- Дыхательная недостаточность.
Симптоматика

Клинические симптомы патологии:
- Одышка с удлинением выдоха,
- Громкое дыхание со свистом, хрипом и шумом,
- Приступообразный кашель, не приносящий облегчения,
- Ртхождение вязкой мокроты в конце приступа,
- Оральная крепитация,
- Хрипы разного калибра, слышимые на расстоянии,
- Втяжение межреберных промежутков при дыхании,
- Дефицит веса,
- Горизонтальное расположение ребер,
- Непропорциональная грудная клетка,
- Рвота,
- Головная боль,
- Бессонница,
- Гипергидроз,
- Спутанность сознания,
- Вынужденное положение больных,
- Акроцианоз.
Общее состояние больных оценивается как удовлетворительное. Дети становятся слабыми, капризными, плохо спят и едят, мало играют и много лежат, шумно и громко дышат. Хрипы и свист слышны на расстоянии. В тяжелых случаях возникают приступы остановки дыхания, одышка, мучительный кашель. Со временем у таких детей расширяются и выпячиваются межреберные промежутки, ход ребер становится горизонтальным.
Диагностика
Диагностика заболеваний, проявляющихся бронхообструктивным синдромом, начинается с изучения анамнеза жизни и болезни, клинических признаков, данных визуального осмотра. Для подтверждения или опровержения предполагаемого диагноза переходят к лабораторным и инструментальным методам исследования.

Методы, позволяющие обнаружить патологию:
- в периферической крови — неспецифические признаки воспаления, эозинофилия при аллергии,
- иммунограмма — определение титра иммуноглобулинов G, M и IgA,
- аллергопроба – скарификационные пробы,
- анализ крови на патогенные вирусы, гельминты и бактерии,
- бактериологическое исследование отделяемого носоглотки,
- в мокроте – эозинофилы, спирали Куршмана и кристаллы Шарко-Лейдена,
- бронхография,
- рентгенографическое исследование выявляет расширение корней легких, признаки поражения отдельных участков, наличие новообразований,
- спирография позволяет получить ряд показателей, которые описывают вентиляцию легких,
- пневмотахометрия – уменьшение объемной скорости форсированного выдоха,
- ангиопульмонография,
- ЭКГ,
- ПЦР,
- КТ и МРТ.
Дифференциальную диагностику бронхообструктивного синдрома проводят с пневмонией, раком легких, коклюшем, бронхиальной астмой, ХОБЛ, туберкулезом легких, рефлюксной болезнью.
Лечение
Если ребенку стало плохо, необходимо вызвать скорую помощь, расстегнуть ворот одежды, успокоить малыша и не показывать волнения, обеспечить приток свежего воздуха, придать удобное положение. Облегчить состояние поможет антигистаминный препарат и горячие ножные ванны.
Прежде чем преступить к лечению бронхообструктивного синдрома, необходимо определить первопричину и поставить правильный диагноз. Больных детей госпитализируют в стационар, где и оказывают неотложную бронхолитическую терапию. Первая помощь при патологии заключается в ингаляционном введении бронхолитиков – «Беродуала», «Атровента», «Беротека». Больному ребенку достаточно 2 ингаляционные дозы через спейсер или небулайзер 3-4 раза в день. При неэффективности ингаляционной терапии вводят внутривенно струйно «Эуфиллин» или капельно физиологический раствор.

После оказания неотложной помощи больным назначают следующие группы препаратов:
- Бронхолитики – «Эуфиллин», «Аминофиллин», симпатомиметики – «Фенотерол», «Сальбутамол».
- Антигистаминные средства при аллергической этиологии синдрома – «Зодак», «Кларитин», «Зиртек».
- Противовоспалительным и муколитическим действием обладает «Эреспал».
- Глюкокортикостероиды – «Пульмикорт», а также «Преднизолон» при тяжелом течении патологии.
- Муколитики – «Амбробене», «Лазолван», «Ацетилцистеин».
- Противокашлевые препараты – «Бронхолитин», «Мукопронт».
- Иммуностимуляторы – «Бронхомунал», «Ликопид».
- Противовирусные препараты – «Вартекс», «Циклоферон».
- Оксигенотерапию проводят с помощью носовых катетеров и специальной маски.
Для коррекции дренажной функции бронхов в домашних условиях необходимо соблюдать клинические рекомендации специалистов: увлажнять воздух в помещении, массировать грудную клетку, заниматься лечебной дыхательной гимнастикой, пройти курс кислородотерапии с применением кислородных коктейлей. Если у ребенка нет лихорадки, его следует выводить на прогулку. Насыщение организма кислородом и осуществление вентиляции легких помогут остановить дальнейшее развитие синдрома. Здоровое питание, регулярное проветривание помещения, влажная уборка — мероприятия, необходимые для скорейшего выздоровления.
Необходимость проведения антибактериальной терапия решается строго индивидуально. Обычно больным назначают антибиотики из группы бета-лактамов, макролидов и фторхинолонов – «Амоксиклав», «Азитромицин», «Офлоксацин». Показания для их применения: лихорадка более 3 дней, отсутствие эффекта от бронхолитиков, нарастание явлений интоксикации.
Бронхообструктивный синдром у детей имеет серьезный прогноз. Острые бронхиты и бронхиолиты обычно заканчиваются выздоровлением. При наличии бронхолегочной дисплазии синдром часто переходит в бронхиальную астму. Тяжелая форма патологии на фоне несвоевременной и неправильной терапии ухудшает качество жизни больных и в особо запущенных случаях заканчивается смертельным исходом.
Видео: лекция о бронхообструктивном синдроме
Видео: дифдиагностика и лечение бронхообструктивного синдрома у детей
Видео: ТВ-передача о бронхообструктивном синдроме
что это такое и как его лечить
Апноэ чаще всего бывает обструктивным. Этот термин в медицине применяется для обозначения нарушения сна. Его относят к аномалиям дыхания с храпом или с периодическими остановками дыхательного процесса. К характерным особенностям апноэ обструктивного вида относится бессознательность остановки и попытка пациента приложить дыхательные усилия.
Среди обычных ночных жалоб:
- сильный неумолкающий храп и частые отключения дыхательной функции
- никтурия и энурез
- разговоры во сне и скрежетание зубами
- покалывание и тяжесть в ногах
- обманы восприятия и сомнамбулизм
Днем, во время бодрствования, больные испытывают:
- низкую работоспособность и головные боли
- постоянную усталость и невнимательность
- раздражительность и неуравновешенность
- сонливость
Краткое описание характерной картины приступа
Обструктивный приступ начинается, когда наступает частичная или полная блокада воздухоносных путей. Такое состояние заставляет работать диафрагму и грудные мышцы с большей силой. Это попытка организма раскрыть путь воздушным массам. Как правило, дыхание прорывается с длительным удушьем, с громким фырканьем, с сильным храпением и даже с резким телодвижением. И такие эпизоды могут повторяться всю ночь.
Кого это может коснуться?
- Людей почтенного возраста
- Мужчин, так как они подвержены заболеванию больше женщин
- Всех, у кого избыточный вес
- Больных гипотиреозом и акромегалией
- Пациентов, склонных к алкоголизму
- Больных с микрогнатией и ретрогнатией, при неправильном расположении подъязычной кости, при аденоидах и прочих дефектах
- Всех, кто передозировано принимает седативные, снотворные и транквилизаторы
- Со слабостью мышечных волокон
Современная диагностика
Для точного установления диагноза лучше всего провести комплексное полисомнографическое (ПСГ) обследование. Оно включает:
- Электроэнцефалографию и электроокулографию
- Электромиографию и электрокардиографию
- Пневмотахографию и импедансную плетизмографию
- Оксикапнографию и пульсоксиметрию

Степень опасности заболевания
Главная угроза СОАС для здоровья – это гипоксия, когда уровень кислорода в плазме крови становится критичным: храпящий затихает, у него появляется синюшный оттенок.
Плохо также и то, что сон является неоднородным, фазы поверхностного и глубокого сна чередуются. От этого ухудшается процесс выработки многих гормонов. В результате процесс восстановление организма характеризуется, как неполноценный.
Как же лечиться?
- При СОАС медицина предлагает целый комплекс мероприятий.
Для начала, исключить: снотворные препараты и прием алкоголя, не перебарщивать с ужином и заняться снижением веса. - Популярной технологией сегодня является ППВД – это поддержание постоянного положительного давления в дыхательных путях посредством компрессора с трубкой и маской. Он раздувает воздухоносные пути, и организм получает достаточно кислорода. Такие аппараты организовывают нормальные условия для сна, применяются также для профилактики серьезных осложнений.
- При показаниях анатомического характера чаще всего прибегают к хирургическому лечению.
Как видите, путей решения проблемы достаточно много – и СИПАП-терапия лишь одна из них. Но только врач сможет подобрать самый оптимальный из них. Не занимайтесь самолечением, обращайтесь к специалистам!
Вам может быть интересно
Функции внешнего дыхания и их изменения при воспалении бронхов и легких
Результатом деятельности системы внешнего дыхания является артериализация крови в легких, то есть поддержание нормального газового состава артериальной крови путем обогащения ее кислородом и освобождения от избытка СО2.Нормальная артериализация крови в легких обеспечивается тремя процессами:
1. Непрерывная вентиляция альвеолярных пространств для поддержания нормального газового состава альвеолярного воздуха.
2. Диффузия газов через альвеоло-капиллярную мембрану.
3. Непрерывный легочный кровоток.
Процессы, ведущие к поражению бронхов и легких
Процессы, ведущие к поражению бронхов (бронхоспазм, отечно-воспалительные изменения бронхиального дерева, нарушение опорных структур мелких бронхов) и респираторных структур легких (инфильтрация, деструкция, дистрофия легочной ткани, пневмосклероз), приводят к нарушению того или иного звена системы внешнего дыхания. При большинстве заболеваний легких ведущим патофизиологическим механизмом является нарушение бронхиальной проходимости.В результате бронхоспазма и отечно-воспалительных изменений возникает сужение бронхов и возрастает сопротивление движению воздуха по трахео-бронхиальному дереву как при выдохе, так и при вдохе. При утрате легкими эластических свойств мелкие бронхи, лишенные собственной эластической опоры, во время выдоха спадаются, что также ведет к увеличению бронхиального сопротивления, но преимущественно при выдохе. Все перечисленные изменения приводят к обструктивному типу нарушений вентиляции, который проявляется возрастанием бронхиального сопротивления и уменьшением скоростей воздушного потока при выдохе и вдохе.
Кривая форсированной жизненной емкости легких (ФЖЕЛ) выдоха и характер отношений поток-объем-время в процессе выполнения маневра ФЖЕЛ зависят от взаимоотношений потока и сопротивления, оказываемого дыхательными путями, эластических свойств легких, податливости стенок крупных внелегочных дыхательных путей. Поэтому изменение любого из этих параметров приводит к более раннему развитию экспираторного стеноза и более выраженному падению потока выдоха.
Повышение сопротивления, оказываемого дыхательными путями потоку воздуха вследствие спазма гладких мышцРезультатом деятельности системы внешнего дыхания является артериализация крови в легких, то есть поддержание нормального газового состава артериальной крови путем обогащения ее кислородом и освобождения от избытка СО2.
Нормальная артериализация крови в легких обеспечивается тремя процессами:
1. Непрерывная вентиляция альвеолярных пространств для поддержания нормального газового состава альвеолярного воздуха.
2. Диффузия газов через альвеоло-капиллярную мембрану.
3. Непрерывный легочный кровоток.
Процессы, ведущие к поражению бронхов (бронхоспазм, отечно-воспалительные изменения бронхиального дерева, нарушение опорных структур мелких бронхов) и респираторных структур легких (инфильтрация, деструкция, дистрофия легочной ткани, пневмосклероз), приводят к нарушению того или иного звена системы внешнего дыхания. При большинстве заболеваний легких ведущим патофизиологическим механизмом является нарушение бронхиальной проходимости.
В результате бронхоспазма и отечно-воспалительных изменений возникает сужение бронхов и возрастает сопротивление движению воздуха по трахео-бронхиальному дереву как при выдохе, так и при вдохе. При утрате легкими эластических свойств мелкие бронхи, лишенные собственной эластической опоры, во время выдоха спадаются, что также ведет к увеличению бронхиального сопротивления, но преимущественно при выдохе. Все перечисленные изменения приводят к обструктивному типу нарушений вентиляции, который проявляется возрастанием бронхиального сопротивления и уменьшением скоростей воздушного потока при выдохе и вдохе.
Кривая ФЖЕЛ выдоха и характер отношений поток-объем-время в процессе выполнения маневра ФЖЕЛ зависят от взаимоотношений потока и сопротивления, оказываемого дыхательными путями, эластических свойств легких, податливости стенок крупных внелегочных дыхательных путей. Поэтому изменение любого из этих параметров приводит к более раннему развитию экспираторного стеноза и более выраженному падению потока выдоха.
Повышение сопротивления, оказываемого дыхательными путями потоку воздуха вследствие спазма гладких мышц бронхов, отечно-воспалительных изменений их стенок (отек и гипертрофия слизистой, гиперсекреция, воспалительная инфильтрация) выражается в значительном снижении полной объемной скорости выдоха (ПОС) и последующих максимальных объемных скоростей выдоха (МОС). Связано это с тем, что повышение сопротивления потоку вызывает более выраженные потери давления, что приводит к тому, что экспираторный стеноз развивается при меньшем внутригрудном давлении, меньшем объеме выдоха до достижения ПОС и большей выраженности самого экспираторного стеноза.
По местоположению обструкция может быть периферической, в мелких бронхах, и центральной, в крупных бронхах. Для первой характерны умеренное изменение Raw, объем форсированного выдоха за первую секунду (ОФВ1), VЕmax при большом и резком снижении SGaw, VE75, VE50. При обструктивных изменениях в крупных, бронхах в основном возрастают Raw, остаточный объем легких (ООЛ)/общая емкость легких (ОЕЛ) и снижаются ОФВ1 и VEmax при меньшей выраженности сдвигов VE50, VE75.
У больных чаще всего встречается комбинация перечисленных выше изменений — генерализованная обструкция. Большое внимание уделяется выявлению признаков периферической обструкции, которая отмечается на ранних этапах болезни, как правило, без клинических симптомов, и потому имеет большое практическое значение для принятия своевременных лечебных мер.
По данным обследования, проведенного на кафедре госпитальной терапии им. акад. М.В. Черноруцкого СПбГМУ им. акад. И.П. Павлова (1990-1995 гг.), у больных бронхиальной астмой (БА) и хроническим бронхитом (ХБ) с обструктивными нарушениями вентиляции легких обструкция чаще носила генерализованный характер (89% больных) и лишь у 7% больных нарушения вентиляции носили центральный характер. У 4% больных отмечалась периферическая обструкция.
Обструктивный характер нарушений вентиляции у больных с воспалительными изменениями бронхо-легочной системы определяется, как указывалось выше, степенью выраженности того или иного компонента обструкции (бронхоспазма, отека или гиперсекреции). Обструктивные изменения, обусловленные в большей степени бронхоспазмом, значительно уменьшаются после ингаляции бронходилататоров, почти нормализуясь, как это бывает у больных БА (особенно легкого течения в фазу ремиссии — почти у 80% больных). При преобладании в генезе заболевания отечного компонента обструкции (как у больных хроническим бронхитом) выраженная реакция функциональных показателей на бронхолитик отсутствует.
Нарушения бронхиальной проходимости, связанные с развитием воспаления в бронхах, приводят к большей воздухонаполненности легких, увеличению ФОЕ, ОЕЛ, ООЛ, ООЛ/ОЕЛ и снижению жизненной емкости легких (ЖЕЛ), особенно при выраженных изменениях. Необходимо отметить, что обструкция преимущественно мелких бронхов приводит к увеличению ВГО и ОЕЛ при мало измененной ЖЕЛ. Напротив, обструкция крупных бронхов характеризуется нормальной величиной ОЕЛ, увеличенным внутригрудного объема (ВГО) и уменьшенной ЖЕЛ. Эластические свойства легких не изменены. При снижении бронхомоторного тонуса бронходилататорами наблюдается положительная динамика и статических объемов легких, а при затихании воспалительного процесса может наступить и их полная нормализация.
При начальной эмфиземе легких из-за деструкции периферических опорных структур при повышении наружного давления развивается коллапс мелких внутрилегочных дыхательных путей, вследствие которого резко возрастает сопротивление выдоху. Поэтому ПОС меняется мало, но поток последующего выдоха резко понижается. При изолированном снижении упругости стенок дыхательных путей в области стеноза происходит уменьшение и ПОС, и резкое падение потока после нее.
При утрате легкими эластических свойств, наблюдающейся при альвеолярной деструкции и развитии эмфиземы легких, увеличивается и ВГО, что не способствует уменьшению активной работы выдоха (как в случае бронхиальной обструкции), а приводит к увеличению энерготрат и ухудшению условий газообмена. Отличительной особенностью эмфиземы легких является прогрессирующее уменьшение растяжимости легких (CL) по мере увеличения их воздухонаполненности.
В результате уменьшения радиальной тяги эластических элементов легких просвет внутрилегочных дыхательных путей, особенно дистальных, перестает быть стабильным, бронхи спадаются даже при очень небольшом увеличении внутригрудного давления, т.к. преобладают силы, действующие извне на стенку бронха. При выраженной эмфиземе легких на спирограмме определяется характерный захват газа, который выражается в неспособности произвести глубокий выдох за одно дыхательное движение, т.е. у больных отсутствует способность к выполнению маневра ФЖЕЛ.
Поскольку при эмфиземе легких страдает вся соединительная эластическая ткань, то упругость бронхиальной стенки понижается, поэтому при динамической компрессии происходит не экспираторный стеноз (ограничение потока), а развивается экспираторный коллапс, следствием которого являются нарушения бронхиальной проходимости. Также развивается негомогенность механических свойств легких, следствием чего является большая, чем в норме, зависимость величины CL от частоты дыхания. При выраженной эмфиземе легких негомогенность механических свойств приводит к появлению невентилируемой зоны, емкость которой может достигать 2-3 л.
Таким образом, внутрибронхиальная обструкция (в результате патологического процесса внутри бронхов) и утрата легкими эластических свойств имеют сходные проявления в изменениях механики легких (негомогенность механических свойств легких, увеличение бронхиального сопротивления, снижение ОФВ, и скоростей потока воздуха при форсированном выдохе, преобладание сопротивления выдоха над сопротивлением вдоха, снижение ЖЕЛ, увеличение ВГО, ОЕЛ, ООЛ).
Различия между ними выявляются при сопоставлении легочного эластического давления и VEmax. Если при внутрибронхиальной обструкции из-за увеличения бронхиального сопротивления более низкие, чем в норме, значения ПОС достигаются при увеличении эластической отдачи легких (при большом объеме), то при эмфиземе легких уменьшен диапазон изменений самого эластического давления, что выражается в уменьшении максимального потока.
При диффузном межальвеолярном и перибронхиальном разрастании соединительной ткани при различных воспалительных процессах наблюдается увеличение эластического сопротивления легких. Увеличение количества интерстициальной ткани вызывает уменьшение способности легких к растяжению, что выражается в уменьшении CL. Существенные изменения претерпевает ЖЕЛ, но дыхательные пути при этом не затрагиваются и их проходимость не ухудшается.
При подобном варианте нарушений ЖЕЛ и ОФВ1 обнаруживают практически равноценное снижение, скоростные же показатели снижаются в гораздо меньшей степени, при этом ОФВ4/ЖЕЛ не изменено или даже увеличено. Степень изменения скоростей форсированного выдоха также меньше изменения ЖЕЛ. Воздушность легочной ткани уменьшается, что выражается в далеко зашедших случаях в уменьшении ОЕЛ и ЖЕЛ до 30-40% должной величины.
Для диагностики рестриктивного (ограничительного) и смешанного (обструкция и рестрикция) вариантов вентиляционных нарушений необходимым является исследование ОЕЛ и ее структуры. Ограничительный вариант отличается уменьшением ЖЕЛ, ОЕЛ, в структуре которой абсолютная величина ООЛ остается нормальной. Истинно смешанный вариант характеризуется уменьшением ЖЕЛ, ОЕЛ, повышением ООЛ и нарушениями бронхиальной проходимости.
Дополнительным критерием в оценке обструкции или рестрикции служит проба с бронхолитиком. Так, при преобладании обструктивных нарушений вентиляции (как, например, у больных БА) проба с бронхолитиком вызывает улучшение не только измененных показателей бронхиальной проходимости, а также и частичное или полное (вплоть до нормы) восстановление измененной ЖЕЛ. При рестриктивном варианте нарушений снижение ЖЕЛ после пробы с бронхолитиком не претерпевает никаких изменений. Таким образом, увеличение эластического сопротивления легких приводит к уменьшению легочных объемов и растяжимости легких при сохранении нормальной бронхиальной проходимости.
Так как основное значение системы внешнего дыхания состоит в обеспечении оптимальных величин напряжения кислорода и углекислоты в крови, то для поддержания постоянства этих величин в разных условиях функционирования организма необходимо, чтобы вентиляция легких изменялась в соответствии с особенностями жизнедеятельности. В условиях развития воспаления бронхо-легочного аппарата и вслед за ним обструктивных изменений в бронхах происходит нарушение бронхиальной проходимости и воздухонаполненности легких, что ведет к выраженной неравномерности распределения вентиляции и нарушениям вентиляционно-перфузионных отношений. Все это способствует развитию артериальной гипоксемии, причина которой в неадекватности вентиляционно-перфузионных отношений.
У большинства больных с воспалительными заболеваниями легких наблюдается увеличение МОД. Одной из причин этого является увеличение дыхательного мертвого пространства (МП), в результате чего резко снижается отношение величины альвеолярной вентиляции к легочной вентиляции. Но при этом существенной гиперкапнии и гипоксемии не происходит благодаря возникающим компенсаторным изменениям регуляции дыхания.
При выраженной неравномерности вентиляционно-перфузионных отношений основной причиной изменений газового состава артериальной крови является увеличение альвеолярно-артериального градиента O2 и артериально-атьвеолярного градиента СО2. При этом первый увеличивается в гораздо большей степени, чем второй, вследствие чего гипоксемия выражена резче, чем гиперкапния. Так, у 40% больных БА легкого течения наблюдалась умеренная гипоксемия (РаО2 от 79 до 70 мм рт.ст.), степень выраженности которой нарастает с дальнейшим развитием обструктивных нарушений и достигает выраженных изменений при астматическом статусе (62,6 ± 7,7 мм рт.ст., М ± а), по сравнению со здоровыми людьми (90,0 ± 5,4 мм рт.ст.).
Развитие начальной обструкции на фоне воспаления в бронхах не ведет к декомпенсированным нарушениям КОС. Лишь у 10% больных бронхиальной астмой легкого течения (БАЛТ) выявляется компенсированный дыхательный алкалоз или метаболический ацидоз.
Выраженных изменений диффузионной способности легких и ее компонентов у больных с начальной обструкцией не наблюдается. Однако с нарастанием степени тяжести течения обструктивного процесса прослеживается тенденция к снижению диффузии и повышению мембранного сопротивления.
При развитии эмфиземы легких с необратимыми деструктивными изменениями респираторной ткани имеет место прогрессирование обструктивных нарушений, которые играют ведущую роль в патогенезе вторичной диффузной эмфиземы. Большое значение имеет также распространение воспалительного процесса с бронхиол на прилегающие альвеолы с развитием альвеолита и деструкции альвеолярных перегородок. Следует отметить, что обструкцию бронхов и бронхиол может обусловливать и механический фактор — обтурация вязкой мокротой при воспалительном процессе в бронхиальном дереве или воспалительный отек слизистой оболочки бронхов. В развитии бронхиальной обструкции немалое значение имеет также бронхиолоспазм.
Быстрое прогрессирование вторичной диффузной эмфиземы легких приводит к тяжелым нарушениям газового состава крови, обусловленным артериальной гипоксемией и гиперкапнией, приводящим к формированию респираторного, а затем и метаболического ацидоза.
Изменения функций внешнего дыхания
Теперь следует более конкретно остановиться на изменениях функциях внешнего дыхания (ФВД) при воспалительных поражениях того или иного отдела бронхолегочной системы.Как результат острая респираторная вирусная инфекция (ОРВИ) верхних дыхательных путей, а также как проявление или осложнение кори, коклюша и других инфекций может развиться острый бронхит и бронхиолит. В большинстве случаев острого бронхита слизистая оболочка полностью восстанавливается. Вместе с тем, возможен затяжной бронхит. Его развитие связывают с вирусно-бактериальной инфекцией и нарушением бронхиальной проходимости вследствие вовлечения в воспалительный процесс мелких бронхов и бронхиол.
Бронхиальная обструкция при остром бронхите способствует переходу воспалительного процесса в хронический. Острый бронхит, как и хронический, может быть проксимальным (при вовлечении в воспалительный процесс крупных бронхов) и дистальным (если воспаление сопровождается нарушением бронхиальной проходимости с бронхоспазмом, отеком слизистой оболочки, гиперсекрецией дистальных бронхов). Функциональные изменения, характерные для разной локализации острого бронхита, описаны выше, в общей части.
У больных острым бронхиолитом изменения функции дыхания говорят о вентиляционной недостаточности. У детей младшего возраста развивается гипоксемия, а в тяжелых случаях — альвеолярная гиповентиляция и гиперкапния.
Воспаления легочной паренхимы (очаговая, крупозная пневмония) также может сопровождаться изменениями функции внешнего дыхания. При крупозной пневмонии большинство исследователей отмечают смешанный вариант функциональных нарушений как в фазе инфильтрации, так и в периоде реконвалесценции. Но по сравнению с очаговой пневмонией более часто встречаются ограничительные (рестриктивные) нарушения. У 95% больных очаговой пневмонией обнаруживались явные или скрытые признаки обструкции бронхов в острый период, преимущественно на уровне мелких бронхов.
В период клинико-рентге-нологического выздоровления такие же изменения функции бронхов выявлялись у 73% больных очаговой пневмонией. Надо отметить, что в остром периоде заболевания происходит значительное снижение ЖЕЛ, МВЛ. Установлено, что у большинства пациентов ООЛ увеличивается до 140-150% должного или больше, а его отношение к ОЕЛ составляет в среднем 40%. ОЕЛ может как увеличиваться, так и уменьшаться. При острой пневмонии в большинстве случаев происходит снижение растяжимости легких.
Дыхание у больных становится более частым и менее глубоким. Поэтому увеличение работы дыхания преимущественно обусловлено увеличением МОД. Примерно у половины пациентов снижается эффективность вентиляции, но несмотря на это, для больных острой пневмонией даже при тяжелом ее течении характерна альвеолярная гипервентиляция. Со стороны крови, как правило, диагностируется дыхательный алкалоз. Одновременно отмечаются значительные диффузионные нарушения, которые, несколько уменьшаясь, сохраняются у половины больных даже при выписке из стационара.
Наиболее существенным проявлением острой пневмонии является артериальная гипоксемия, которая в остром периоде болезни имеет место у подавляющего большинства больных. Наиболее вероятной причиной гипоксемии при острой пневмонии следует считать нарушения вентиляционно-перфузионных отношений. Выраженность артериальной гипоксемии тесно коррелирует с тяжестью заболевания, что имеет определенное прогностическое значение и определяет показания к оксигенотерапии.
Согласно современным представлениям, хронический бронхит является наиболее распространенной формой патологии среди хронических неспецифических заболеваний легких. С патофизиологических позиций целесообразно выделять две основные формы хронического бронхита: необструктивный, т.е. не сопровождающийся нарушением бронхиальной проходимости, и обструктивный, т.е. с ее наличием.
При необструктивном бронхите спирографическое исследование обычно не выявляет нарушений вентиляции, но при углубленном функциональном исследовании ФВД можно выявить те или иные начальные нарушения дыхания: признаки механической негомогенности легких, которые более свойственны поражению бронхов среднего калибра (снижение объемных скоростей выдоха второй половины ФЖЕЛ, снижение растяжимости легких по мере учащения дыхания, изменения показателей равномерности вентиляции), и нарушения легочного газообмена, доказывающие поражение мелких бронхов (снижение РаО2, рост альвеоло-артериального градиента РО2, капнографические признаки нарушения вентиляционно-перфузионных отношений и др.).
Все эти признаки обнаруживаются у больных с умеренно выраженным необструктивным бронхитом и могут сочетаться с увеличением ООЛ и прогрессирующим снижением ЖЕЛ в динамике.
Также принято различать две формы необструктивного ХБ:
1) функционально стабильный при преимущественном поражении крупных (центральных) бронхов, с более благоприятным прогнозом;
2) функционально нестабильный, при котором к первоначальному поражению крупных бронхов в последующем присоединяется поражение мелких (периферических) бронхов обструктивного характера с относительно худшим прогнозом (здесь определяются преходящие обструктивные нарушения вентиляции в период обострения заболевания или выраженная лабильность функциональных показателей — в пределах нормы — с положительной динамикой при лечении).
Обструктивный бронхит проявляется генерализованной бронхообструкцией. Из известных 6-ти механизмов обструкции (воспалительный, с преобладанием спастического компонента, дискринии, гиперпластических изменений, с преобладанием дискинетических нарушений и эмфизематозный) воспалительные изменения бронхиального дерева (гипертрофия слизистой, отек, скопление в бронхах патологического содержимого и органические изменения вторичного характера) являются, по-видимому, одними из ведущих. Бронхоспастический компонент постоянно имеет место, но не определяет выраженности обструкции, хотя удельный вес его может быть значительным. При сочетании бронхита и эмфиземы легких дополнительным механизмом обструкции бронхов является коллапс мелких бронхов на выдохе вследствие снижения и утраты легкими эластических свойств.
Развернутой картине обструктивного ХБ свойственны стойкость и малая обратимость обструкции, что отличает его от БА. Но при динамическом наблюдении на фоне активизации воспалительного процесса и усиления астматического синдрома можно выявить нарастание обструктивных нарушений. С другой стороны, под влиянием успешного лечения наблюдается уменьшение обструкции бронхов (например, использование противовоспалительных препаратов при активизации воспаления в бронхах).
При обострении ХОБ наблюдается отчетливая тенденция к увеличению ОЕЛ, к значительному снижению ЖЕЛ более чем у половины больных. ООЛ у подавляющего большинства больных увеличен, причем преобладает резкое его повышение. Raw в среднем значительно повышено, нормальные его значения встречаются только в 10% наблюдений. Более выраженные изменения отмечаются со стороны показателей форсированного выдоха: значительное и резкое уменьшение ОФВ, и МОС второй половины ФЖЕЛ у большинства больных, а снижение ПОС — в меньшей степени. CL (легочная растяжимость) меняется мало, что обусловлено наличием выраженных и негомогенных нарушений бронхиальной проходимости.
По данным В.К. Кузнецовой и соавт. (1987) отмечалось отчетливое снижение CR (индекса ретракции легких), который рассматривается как прямой признак снижения эластической отдачи легких, то есть наличия эмфизематозных изменений. ВГО увеличен почти у 2/3 больных. Диффузионная способность легких снижается менее чем у половины больных хронической обструктивной болезнью (ХОБ). Эффективность газообмена легких, как можно судить по величине РаО2, умеренно ухудшается только у 1/3 больных.
Степень артериальной гипоксемии, наличие и выраженность гиперкапнии не всегда находятся в тесной зависимости от тяжести обструктивного синдрома. Известны случаи, протекающие без гипоксемии, но при наличии выраженной бронхиальной обструкции. В то же время обострения воспалительного процесса при бронхите неизбежно сопровождаются ухудшением легочного газообмена.
Таким образом, для больных ХОБ в развернутой клинической стадии заболевания характерны резкие изменения механических свойств, обусловленные утратой легкими эластических свойств, и менее выраженное ухудшение условий газообмена, связанное чаще с нарушениями регионарного распределения вентиляции и кровотока в легких, чем с сокращением респираторной зоны.
В настоящее время признано, что хронический воспалительный процесс в бронхах при ХБ является иммунным воспалением, при котором возможно поражение стромы легких на любом уровне бронхиального дерева. Особенно опасно для стромы легких длительное существование такого воспалительного процесса в мелких дыхательных путях, так как при нем не только увеличивается количество протеолитических ферментов, но и развиваются нарушения в системе ингибиторов протеаз, что приводит к деструкции эластических волокон и развитию эмфиземы легких.
Поэтому можно сказать, что нарушения механики дыхания и условий газообмена при хроническом воспалительном процессе в бронхах происходят вследствие развития эмфиземы легких с преобладанием центриацинарной ее формы, так как процесс бронхогенный.
Неуклонное прогрессирование нарушений ФВД при ХБ, малая их обратимость под влиянием лечения, а также отсутствие зависимости между длительностью заболевания и тяжестью функциональных расстройств также объясняются наличием иммунного воспаления в бронхиальном дереве и развитием диффузной эмфиземы легких. В свете существующих двух типов хронической обструктивной патологии легких (А — эмфизематозный и В — бронхитический) больные ХБ и эмфиземой легких как исходом воспаления бронхов представляют собой тип В — бронхитический, кашляющий, или синюшный и отечный. У этих больных, как мы уже сказали, формируется центриацинарная эмфизема легких, патогенетически связанная с обструкцией бронхов.
Для типа В также характерны увеличение Raw не только на выдохе, но и на вдохе, отчетливые нарушения вентиляционно-перфузионных отношений, обусловливающие нарушения газообмена. Диффузионная способность легких обычно нормальная или незначительно снижена. Снижение растяжимости легких приводит к менее глубокому и более частому дыханию с развитием альвеолярной гиповентиляции, легочной гипертензии и гиперкапнии.
Эти больные легче переносят физическую нагрузку, при которой гпоксемия у них может даже уменьшиться за счет улучшения вентиляционно-перфузионных отношений, но при усилении нагрузки нарушения вентиляционно-перфузионных отношений и артериальная гипоксемия нарастают. Изменения ФВД при вторичной диффузной эмфиземе легких постоянно прогрессируют. Тяжесть процесса и быстрота его развития определяются тяжестью обструктивного бронхита и частотой его обострений.
В настоящее время практически все исследователи связывают изменение ФВД у больных БА с. воспалительным процессом в бронхах, который развивается как результат взаимодействия различных воспалительных клеток и выделяемых ими БАВ-медиаторов, а воспаление бронхов ведет, в свою очередь, к развитию гиперчувствительности и гиперреактивности бронхов — одному из основных признаков БА.
Воспаление в бронхах при БА способствует повышению бронхоконстрикторного ответа на различные экзогенные и эндогенные стимулы, то есть стимулирует гиперреактивность бронхов. Таким образом, облегчается проникновение аллергенов и других агрессивных факторов внешней среды к рецепторам нервных окончаний, к клеткам иммунной системы. Воспаление приводит к обструкции с последующей гипертрофией бронхиальных мышц. Выраженность респираторных симптомов и изменений функции дыхания определяется преимущественно степенью и характером обструктивного синдрома.
Наиболее ранние и выраженные изменения функции внешнего дыхания у больных БА наблюдаются в вентиляционном звене, что сказывается на бронхиальной проходимости и структуре легочных объемов. Эти изменения нарастают в зависимости от фазы и тяжести течения БА. Даже при легком течении БА в фазу обострения заболевания наблюдается существенное ухудшение бронхиальной проходимости с ее улучшением в фазу ремиссии, но без полной нормализации.
Самые большие нарушения отмечаются у больных на высоте приступа БА и, особенно, в астматическом статусе. Raw при БА повышается как при вдохе, так и при выдохе, что не позволяет четко дифференцировать БА от ХОБ. Наиболее характерной чертой БА следует считать не столько преходящий характер обструкции, сколько ее лабильность, которая проявляется как в течение суток, так и в сезонных колебаниях.
Нарушения бронхиальной проходимости обычно сочетаются с изменением ОЕЛ и ее структуры. Это проявляется смещением уровня функциональной остаточной емкости (ФОЕ) в инспираторную область, незначительным ростом ОЕЛ и закономерным увеличением ООЛ, который при обострении БА достигает иногда 300-400% должной величины. На ранних этапах заболевания ЖЕЛ не изменяется, но при развитии выраженных изменений она отчетливо снижается, и тогда ООЛ/ОЕЛ может достигать 75% и более.
При использовании бронходилататоров наблюдалась отчетливая динамика изучаемых показателей с их почти полной нормализацией в фазу ремиссии, что говорит о снижении бронхомоторного тонуса.
У больных БА чаще, чем при другой патологии легких как в межприступный период, так и в фазу ремиссии, наблюдается общая альвеолярная гипервентиляция с отчетливыми признаками ее неравномерности распределения и неадекватности легочному кровотоку. Эта гипервентиляция связана с избыточной стимуляцией дыхательного центра со стороны коры и подкорковых структур, ирритантных и механорецепторов легких и дыхательных мышц, вследствие нарушений контроля бронхиального тонуса и механики дыхания у больных БА. Прежде всего происходит увеличение вентиляции функционального мертвого пространства. Альвеолярная гиповентиляция чаще наблюдается при тяжелых приступах удушья, к ней обычно присоединяется выраженная гипоксемия и гиперкапния. Последняя может достигать 92,1+7,5 мм рт.ст. при III стадии астматического статуса.
При отсутствии признаков развития пневмофиброза и эмфиземы легких у больных БА не отмечается снижения диффузионной способности легких и ее компонентов (по методу с задержкой дыхания по СО) ни во время приступа удушья, ни в межприступный период. После применения бронхолитиков на фоне существенного улучшения состояния бронхиальной проходимости и структуры ОЕЛ часто наблюдается снижение диффузионной способности легких, увеличение вентиляционно-перфузионной неравномерности и гипоксемии из-за включения в вентиляцию большего числа гиповентилируемых альвеол.
ФВД имеет свои особенности и у больных хроническими нагноительными заболеваниями легких, исходом которых являются в той или иной мере выраженные деструктивные изменения легких. К хроническим нагноительным заболеваниям легких относят бронхоэктазии, хронические абсцессы, кистозную гипоплазию легких. Развитию бронхоэктазов, как правило, способствуют нарушение бронхиальной проходимости и воспаление бронхов. Наличие очага инфекции неизбежно приводит к развитию бронхита, в связи с чем в значительной степени связаны нарушения ФВД.
Причем, степень выраженности нарушений вентиляции прямо зависит от объема поражения бронхов. Наиболее характерными функциональными изменениями при бронхоэктазах являются смешанные или обструктивные. Рестриктивные нарушения встречаются всего в 15-20% случаев. В патогенезе нарушений бронхиальной проходимости основную роль играют отечно-воспалительные изменения бронхиального дерева: отек, гипертрофия слизистой, скопление в бронхах патологического содержимого.
Примерно у половины больных играет роль и бронхоспазм. При сочетании бронхоэктазов с пневмосклерозом, эмфиземой легких, плевральными сращениями изменения механики дыхания становятся еще более неоднородными. Растяжимость легких часто бывает снижена. Отмечается увеличение ООЛ и отношения ООЛ/ОЕЛ. Возрастает неравномерность вентиляции. Более чем у половины больных отмечаются нарушения диффузии легких, а выраженность гипоксемии в начале заболевания невелика. Кислотно-основное состояние соответствует обычно метаболическому ацидозу.
При хроническом абсцессе нарушения ФВД практически не отличаются от нарушений дыхания при бронхоэктазах.
При кистозном недоразвитии бронхов выявляются более выраженные нарушения бронхиальной проходимости и меньшая выраженность диффузионных нарушений, чем при приобретенных бронхоэктазах, что свидетельствует о хорошей компенсации этого дефекта и ограниченном характере воспалительного процесса.
Одним из исходов воспаления легочной ткани является фиброз легких. Заболевания, объединяемые понятием «фиброзы легких», имеют различную этиологию. Обычно сюда относят фиброзирующие альвеолиты, фиброз в исходе интерстициальных пневмоний, радиационные фиброзы, асбестоз легких, бериллиоз, фиброз легких при коллагенозах, хроническом милиарном туберкулезе, милиарной форме саркоидоза и др. При гистологическом исследовании находят характерное диффузное утолщение альвеоло-капиллярных перегородок, которое является причиной, с одной стороны, альвеоло-капиллярной блокады, с другой — изменения эластических свойств легких в смысле уменьшения растяжимости. Одновременно развивается легочная гипертензия. В функциональном отношении все перечисленные заболевания относят к ограничительным поражениям легких.
Для фиброзирующих альвеолитов (ФА) характерен классический рестриктивный вариант нарушений вентиляционной функции легких. Он проявляется снижением у 94% больных ОЕЛ в среднем до 64,09 ± 1,7% от должной. ЖЕЛ снижается у 97% больных (54,39 ± 1,88% от должной). ООЛ изменяется мало. МВЛ обычно остается в пределах нормы. Объемные скорости форсированного выдоха существенно не изменяются. Снижение МОС50 и МОС75 регистрируется только у больных с выраженными фиброзными изменениями в легких. ОФВ4 составляет в среднем 54,4 ± 1,89% от должной, а индекс Тиффно, наоборот, имеет тенденцию к увеличению, что можно объяснить резким снижением ЖЕЛ, из-за чего форсированный выдох заканчивается быстрее, чем за 1 сек.
У больных ФА резко снижается средний показатель растяжимости легочной ткани. Работа дыхания увеличивается более чем в 2 раза, причем, в основном, за счет ее эластической фракции. Наряду с этим у больных ФА резко снижаются средние показатели диффузионной способности легких, величины мембранного компонента. Средние показатели объема крови в легочных капиллярах находятся в пределах нормы, а альвеоло-артериальная разница О2 увеличивается. Все это указывает на расстройство вентиляционно-перфузионных отношений в легких.
У больных ФА снижается парциальное напряжение кислорода в артериализированной капиллярной крови (РаО2). Выявляется тенденция к гипокапнии, объясняемую гипервентиляцией, в результате которой поддерживается на нормальном уровне альвеолярное и, соответственно, артериальное напряжение кислорода. Гиперкапния развивается уже у больных с выраженной дыхательной недостаточностью, в терминальном состоянии. При прогрессировании патологического процесса и развитии выраженных фиброзных изменений могут наблюдаться обструктивные нарушения вентиляции на уровне периферических дыхательных путей.
Выраженность рестриктивного синдрома и диффузионных нарушений при саркоидозе легких — умеренная.
Фибропластическая реакция в легочной паренхиме развивается и в результате длительного контакта с пылью, особенно с двуокисью кремния, асбестом и др. Поэтому функциональные методы исследования являются необходимыми при обследовании лиц, которым угрожает силикоз. Следует иметь в виду, что условия работы в шахте или на другом предприятии с пылевой вредностью могут вызывать ухудшение функции дыхания еще до того, как будет рентгенологически обнаружено запыление легких.
Главной причиной в этом случае являются хронические бронхиты, которые обусловливают функциональные нарушения как сами по себе (вследствие спастического компонента), так и потому, что приводят к эмфиземе легких. Общеизвестно, что функциональные нарушения даже при выраженном силикозе тем тяжелее, чем сильнее были повреждены легкие в результате упомянутых заболеваний. В первой стадии силикоза — силикотической сетчатости — при наличии бронхита со спастическим компонентом находят в первую очередь нарушения вентиляции, обусловленные увеличенным бронхиальным сопротивлением струе движущегося воздуха. Если поражение более тяжелое, то можно определить гипоксемию при нормальном напряжении углекислого газа.
При выявлении рентгенологически узелковой диссеминации чаще, чем в предыдущей стадии силикоза, встречается эмфизема легких. Увеличивается ООЛ, ухудшается вентиляция легких, развивается хронический дыхательный ацидоз. Снижается ЖЕЛ, МВЛ, значительно увеличивается Raw. При тяжелой стадии силикоза с развитием массивного фиброза развивается глобальная дыхательная недостаточность, проявляющаяся выраженным дыхательным ацидозом, нарушением диффузии. Уменьшаются почти все показатели вентиляции. Механика дыхания также значительно ухудшается, но результаты исследований бывают весьма разнообразными.
При развитии воспалительного процесса и в бронхах, и в легочной паренхиме, что чаще всего и наблюдается на практике, происходит сочетание различных патофизиологических механизмов, развитие и обструктивных, и рестриктивных, то есть смешанных нарушений функции дыхания.
При этом возможны существенные нарушения диффузионной способности легких за счет обоих ее компонентов, но иногда отмечается преобладание изменений одного из них и даже разнонаправленные сдвиги. В условиях комбинированной воспалительной патологии бронхов и легких могут наблюдаться и различные варианты нарушений легочного газообмена, газов крови и кислотно-основного состояния.
Таким образом, нарушения ФВД при развитии воспалительного процесса в бронхо-легочном аппарате представляют собой пеструю, но довольно конкретную картину в каждом отдельном случае.
Федосеев Г.Б.
Опубликовал Константин Моканов
Обструктивный бронхит: симптомы и лечение у детей и взрослых
Закрыть- Болезни
- Инфекционные и паразитарные болезни
- Новообразования
- Болезни крови и кроветворных органов
- Болезни эндокринной системы
- Психические расстройства
- Болезни нервной системы
- Болезни глаза
- Болезни уха
- Болезни системы кровообращения
- Болезни органов дыхания
- Болезни органов пищеварения
- Болезни кожи
- Болезни костно-мышечной системы
- Болезни мочеполовой системы
- Беременность и роды
- Болезни плода и новорожденного
- Врожденные аномалии (пороки развития)
- Травмы и отравления
- Симптомы
- Системы кровообращения и дыхания
- Система пищеварения и брюшная полость
- Кожа и подкожная клетчатка
- Нервная и костно-мышечная системы
- Мочевая система
- Восприятие и поведение
- Речь и голос
- Общие симптомы и признаки
- Отклонения от нормы
- Диеты
- Снижение веса
- Лечебные
- Быстрые
- Для красоты и здоровья
- Разгрузочные дни
- От профессионалов
- Монодиеты
- Звездные
- На кашах
- Овощные
- Детокс-диеты
- Фруктовые
- Модные
- Для мужчин
- Набор веса
- Вегетарианство
- Национальные
- Лекарства
- Антибиотики
- Антисептики
- Биологически активные добавки
- Витамины
- Гинекологические
- Гормональные
- Дерматологические
- Диабетические
- Для глаз
- Для крови
- Для нервной системы
- Для печени
- Для повышения потенции
- Для полости рта
- Для похудения
- Для суставов
- Для ушей
- Желудочно-кишечные
- Кардиологические
- Контрацептивы
- Мочегонные
- Обезболивающие
- От аллергии
- От кашля
- От насморка
- Повышение иммунитета
- Противовирусные
- Противогрибковые
- Противомикробные
- Противоопухолевые
- Противопаразитарные
- Противопростудные
- Сердечно-сосудистые
- Урологические
- Другие лекарства
- Врачи
- Клиники
- Справочник
- Аллергология
- Анализы и диагностика
- Беременность
- Витамины
- Вредные привычки
- Геронтология (Старение)
- Дерматология
- Дети
- Женское здоровье
- Инфекция
- Контрацепция
- Косметология
- Народная медицина
- Обзоры заболеваний
- Обзоры лекарств
- Ортопедия и травматология
- Питание
- Пластическая хирургия
- Процедуры и операции
- Психология
- Роды и послеродовый период
- Сексология
- Стоматология
- Травы и продукты
- Трихология
- Другие статьи
- Словарь терминов
- [А] Абазия .. Ацидоз
- [Б] Базофилы .. Богатая тромбоцитами плазма
- [В] Вазектомия .. Выкидыш
- [Г] Галлюциногены .. Грязи лечебные
- [Д] Дарсонвализация .. Дофамин
- [Ж] Железы .. Жиры
- [И] Иммунитет .. Искусственная кома
- [К] Каверна .. Кумарин
- [Л] Лапароскоп .. Лучевая терапия
- [М] Макрофаги .. Мутация
- [Н] Наркоз .. Нистагм
- [О] Онкоген .. Отек
- [П] Паллиативная помощь .. Пульс
- [Р] Реабилитация .. Родинка (невус)
- [С] Секретин .. Сыворотка крови
- [Т] Таламус .. Тучные клетки
- [У] Урсоловая кислота
- [Ф] Фагоциты .. Фитотерапия
- [Х] Химиотерап
Обструктивные и рестриктивные заболевания легких
Обструктивные заболевания легких
Обструктивные заболевания легких включают состояния, которые затрудняют выдох и дыхание в целом. Главный симптом обструктивного заболевания легких – постоянно преследующая одышка.
Люди с обструктивной болезнью легких страдают из-за одышки, из-за того, что им трудно выдыхать воздух, скопившийся в легких. Выдыхаемый воздух выходит медленнее, что связано с повреждением легких или сужением дыхательных путей. Воздух может задерживаться в легких в конце полного выдоха.
Обструкция легких сопровождается сухим кашлем (или влажным кашлем с небольшим количеством белой мокроты), гипоксией. В тяжелых случаях человек чувствует, что задыхается. Бронхобструкция является обратимой, чтобы снять приступ, необходимо вдыхание лекарственных веществ через ингалятор. Обычно при тяжелом приступе обструкции люди вызывают Скорую помощь. Тогда приехавшие специалисты вводят внутримышечно кортикостероидные препараты, чтобы снять приступ.
Для лечения легочной обструкции можно обратиться в терапевтическое отделение Юсуповской больницы. В нем работают опытные пульмонологи.
Наиболее распространенными причинами обструктивного заболевания легких являются:
- Хроническая обструктивная болезнь легких (ХОБЛ), которая включает эмфизему и хронический бронхит
- Астма
- Бронхоэктазия
- Кистозный фиброз
Обструктивная болезнь легких затрудняет дыхание, особенно при повышенной физической нагрузке. По мере того, как скорость дыхания увеличивается, у вас есть меньше времени, чтобы выдохнуть весь воздух до следующего вдоха.
Рестриктивные заболевания легких
Рестриктивные заболевания легких приводят к уменьшению объемов легких, а также к поражению плевры, грудной стенки, диафрагмы и нарушению нервно-мышечной передачи. Рестриктивные болезни легких могут быть острые и хронические.
Люди с рестриктивным заболеванием легких не могут полностью заполнить свои легкие воздухом. Их легкие полностью не расширяются.
Состояния, вызывающие рестриктивное заболевание легких, следующие:
- Интерстициальное заболевание легких, такое как идиопатический легочный фиброз
- Саркоидоз, аутоиммунное заболевание
- Ожирение, включая синдром гиповентиляции ожирения
- Сколиоз
- Нервно-мышечная болезнь, такая как мышечная дистрофия или боковой амиотрофический склероз (БАС)
Симптомы обструктивной и рестриктивной болезни легких
Обструктивная болезнь легких и рестриктивное заболевание легких вызывают одышку. На ранних стадиях обструктивного или рестриктивного заболевания легких одышка происходит только при физическом напряжении.
Если болезнь легких прогрессирует, одышка может возникать при минимальной активности или даже в состоянии покоя. Кашель является распространенным симптомом при рестриктивных и обструктивных заболеваниях легких. Как правило, кашель сухой или производительный, те влажный, с выделением белой мокроты.
Симптомы депрессии и тревоги также распространены среди людей с обструктивным и рестриктивным заболеваниями легких. Эти симптомы возникают чаще, когда заболевание легких вызывает значительные ограничения в активности и образе жизни.
Диагностика обструктивной и рестриктивной болезни легких
Чаще всего люди с обструктивной или рестриктивной болезнью легких обращаются к врачу, потому что им не хватает дыхания, возникает одышка.
Рестриктивные и обструктивные заболевания легких выявляются с помощью легочных функциональных тестов. Когда человек выполняет различные дыхательные маневры, машина регистрирует объем и поток воздуха через легкие. Тестирование функции легких может выявить наличие обструктивной болезни легких или рестриктивного заболевания легких, а также определить их тяжесть.
Анкетирование врачом (включая историю курения), физический осмотр и лабораторные тесты могут дать дополнительные сведения о причине обструктивного заболевания легких или рестриктивных заболеваний легких.
Все необходимые диагностические мероприятия проводятся квалифицированными пульмонологами в терапевтическом отделении Юсуповской больницы.
Испытания на визуализацию почти всегда являются частью диагностики рестриктивной и обструктивной болезни легких. Они могут включать такие исследования, как:
- Рентгенография грудной клетки
- Компьютерная томография (КТ) грудной клетки
У некоторых людей при обструктивной болезни легких может быть рекомендована бронхоскопия. При бронхоскопии врач использует эндоскоп (гибкую трубку с камерой и инструменты на ее кончике), чтобы заглянуть внутрь дыхательных путей и взять образцы легочной ткани (биопсия).
Что такое ХОБЛ?
Термин ХОБЛ – хроническая обструктивная болезнь легких применяется к целому ряду заболеваний легких, которые характеризуются нарушением способности выдыхать воздух из легких. Легочную функцию можно измерить с помощью пикфлоуметра.
Основными заболеваниями, включенными в эту группу, являются хронический бронхит, эмфизема а иногда и астма с постоянным течением. ХОБЛ является основной причиной серьезных заболеваний в России, и более 15 миллионов страдают это й болезнью. Курение сигарет составляет 80-90% риска развития ХОБЛ, хотя очень небольшое число пациентов имеют генетическую форму эмфиземы, провоцируемую альфа-1-антитрипсином.
Менее четко определенные генетические и экологические факторы, вероятно, также определяют вероятность человека заболеть хронической обструктивной болезнью легких. Эмфизема легких является хроническим тяжелым заболеванием нижних дыхательных путей. При эмфиземе легких альвеолы разрушаются, суживаются или заполняются жидкостью. Это снижает респираторную функцию, появляется одышка. При повреждении воздушных мешочков появляются в легочной ткани постоянные «отверстия», данное состояние является необратимым.
Что делать, если у меня ХОБЛ?
Самое главное, что вы можете сделать, если у вас ХОБЛ — бросить курить! Исследования показали, что пациенты, которые бросают курить, значительно замедляют потерю функциональности легкими по сравнению с пациентами, которые продолжают курить. Поскольку бросить курить может быть очень сложно, обратитесь к врачу за помощью и не сдавайтесь — большинству людей требуется несколько попыток, прежде чем они смогут успешно избавиться от этой привычки.
Хотя многие признаки ХОБЛ являются необратимыми, пациенту можно существенно помочь при помощи методик медикаментозного лечения и реабилитации. Небольшое число пациентов с тяжелой ХОБЛ могут быть кандидатами на хирургическое лечение (операция по трансплантации легких). Ваш врач может сообщить вам более подробно обо всех этих вариантах.
Что такое астма?
Астма — хроническое, воспалительное заболевание легких, вызывающее проблемы с дыханием. Характеристики астмы включают следующее: увеличение производства слизи в дыхательных путях, воспалительный процесс.
Одной из задач реабилитации при хронической обструктивной болезни легких является помощь пациенту в достижении независимости, стремление к улучшению общего качества его жизни – ее физической, эмоциональной и социальной составляющей.
Достижение этих целей помогает людям с ХОБЛ жить более комфортно, быть более выносливыми. Лечение и реабилитация облегчают симптомы и предотвращают прогрессирование заболевания с минимальными побочными эффектами.
Астма — хроническое состояние легких, которое сильно варьируется от человека к человеку. Симптомы варьируются от легкой астмы до опасной для жизни. У некоторых людей есть только случайные или сезонные (осенние / весенние) симптомы. Другие сталкиваются с болезнью ежедневно. Многие люди испытывают «приступы астмы», которые внезапно развиваются. Эти эпизоды могут быть краткими или длиться несколько дней.
Важно распознавать и лечить даже симптомы легкой астмы, чтобы избежать более серьезного эпизода. Ключом к контролю над вашей астмой является раннее распознавание предупреждающих знаков. Это признаки, предупреждающие, что ваша астма становится все хуже. Затем вы должны знать, как вернуть свою астму под контроль, используя план контроля астмы.
Методы лечения обструкции легких
При обструкции легких происходит воспаление и сужение бронхов. Это запускает тяжелый патологический процесс в легких. Заболевание склонно прогрессировать и протекать хронически. На слизистой оболочке воздушных путей есть так называемые ворсинки. Они задерживают вирусы и вредные вещества, попадающие в организм. Если на бронхи оказывается негативное воздействие, снижаются защитные функции бронхов. Плохо влиять на легкие могут частички сажи, сигаретный дым, токсичные вещества, пыль.
Особенно бронхобструкции подвержены аллергики. При снижении защитной функции бронхов развивается воспалительный процесс. Последствием воспаления является отек слизистой оболочки, сужение бронхиального прохода. Это провоцирует затруднения в дыхании. При выслушивании (аускультации легких) слышны хрипящие и свистящие звуки.
В тяжелых случаях хронической обструктивной болезни легких может потребоваться дополнительная кислородная терапия. Механическая помощь при дыхании может быть полезна некоторым людям с затрудненным дыханием, связанным с рестриктивным заболеванием легких.
Неинвазивная вентиляция с принудительным давлением (BiPAP) — используется герметичная маска и генератор давления для оказания помощи дыханию. BiPAP полезен для людей с синдромом гиповентиляции при ожирении и некоторыми нервными или мышечными состояниями, вызывающими рестриктивное заболевание легких.
В случаях заболевания легких, связанного с ожирением, потеря веса и физические упражнения могут помочь уменьшить расстройства дыхания, вызванные избыточным содержанием жира.
Тяжелые, конечные стадии рестриктивного заболевания легких (такие как идиопатический легочный фиброз) могут лечиться трансплантацией легких. Широкий спектр методов лечения обструктивной болезни легких применяется в терапевтическом отделении Юсуповской больницы. С больными с легочными заболеваниями работают опытные пульмонологи.
Записаться в Центр неврологии:
- по телефону: +7 925 191 50 55
- заполнить форму: ЗАЯВКА НА ЛЕЧЕНИЕ
- получить консультацию по электронной почте [email protected]
- адрес клиники: Москва, Нагорная ул., 17 к 6
+7 (495) 506 61 01 –
ЗАПРОС в КЛИНИКУ
Бронхиальное дыхание | Пропедевтика внутренних болезней
При прохождении воздуха через голосовую щель возникает бронхиальное дыхание. Появляющиеся при этом звуковые волны распространяются по всему бронхиальному дереву. Бронхиальное дыхание напоминает звук «х». Оно прослушивается на обеих фазах дыхания, но более продолжительно на выдохе (выдох в отличие от вдоха — пассивный акт и поэтому более длительный).
Бронхиальное дыхание выслушивается над гортанью, трахеей, иногда в местах проекции на грудную клетку бифуркации трахеи, спереди — в области рукоятки грудины, сзади — в межлопаточной области на уровне II—IV грудных позвонков (рис. 34, г). Над остальными участками грудной клетки у здорового человека оно не выслушивается, поскольку между бронхами и поверхностью грудной стенки располагается массивный слой альвеолярной ткани. Выслушивание же его в этих местах свидетельствует о наличии патологического бронхиального дыхания. Это может наблюдаться в случае уплотнения легочной ткани (в результате она становится хорошим проводником звуковых волн) и достаточной проходимости бронха, находящегося рядом с уплотненным участком (при закупорке бронха ни бронхиальное, ни везикулярное дыхание не выслушивается).
Уплотнение легочной ткани, как указывалось, может быть при заполнении альвеол экссудатом (очаговая сливная пневмония или крупозная пневмония во II стадии) либо кровью (инфаркт легкого), при сдавлении легкого скапливающимися в полости плевры воздухом или жидкостью (если из альвеол полностью вытесняется воздух), при разрастании в легких соединительной ткани.
Патологическое бронхиальное дыхание выслушивается и при образовании в легком полости (абсцесс, каверна), сообщающейся с бронхом. Проведению бронхиального дыхания в данном случае на поверхность грудной клетки способствует уплотнение легочной ткани вокруг полости, усиление звуковых волн в самой полости как резонаторе и возникновение стенотических звуков при прохождении воздуха из бронха в полость во время вдоха и из полости в бронх при выдохе.
Бронхиальное дыхание может быть амфорическим и металлическим.
Амфорическое дыхание возникает при наличии гладкостенной полости большого диаметра, сообщающейся узким отверстием с бронхом. При этом дыхании появляется звук, подобный звуку, возникающему при прохождении струи воздуха над узкогорлым сосудом (амфорой).
Амфорическое дыхание.
Металлическое дыхание отличается громким звуком и низким тембром. Этот звук напоминает звук при ударе по металлу. Такое дыхание выслушивается при открытом пневмотораксе.
Различают также смешанное, или неопределенное, дыхание (бронхо-везикулярное или везикулярное с бронхиальным оттенком). Оно характеризуется тем, что фаза вдоха при нем носит черты везикулярного, а выдоха — бронхиального дыхания. Выслушивается такое дыхание при пневмосклерозе, очаговой пневмонии, инфильтративном туберкулезе, когда очаги уплотнения располагаются в глубине легочной ткани.
Учебное видео и аудио
Шумы при аускультации легких (время начала каждой части указано в описании. В фильме: везикулярное дыхание, ларинготрахеальное дыхание, бронхиальное дыхание, амфорическое дыхание, жесткое дыхание, саккадированное дыхание, побочные дыхательные шумы, влажные хрипы, крепитация, шум трения плевры и т.д.):
Большое количество различных дыхательных шумов можно послушать на сайте http://medicine-live.ru/atlas/ausc/Breath.htm.
Перевод терминов с английского на русский (подробнее о западной терминологии читайте здесь):
- crackles — общее название для влажных хрипов и крепитации,
- wheezes — высокие сухие хрипы,
- rhonchi — низкие сухие хрипы,
- coarse crackles — крупнопузырчатые (влажные) хрипы [coarse = грубый],
- fine crackles — мелкопузырчатые (влажные) хрипы,
- late inspiratory crackles — крепитация (поздние инспираторные хрипы),
- pleural rub — шум трения плевры,
- wispering pectroliocy (правильно whispered pectoriloquy) — пекторилоквия, резко усиленная бронхофония.
