Прививка от полиомиелита. Делать нельзя отказаться?
Чтобы не стать инвалидом
– Мария Вениаминовна, чем так опасен полиомиелит и почему вы утверждаете, что без прививок ребенок рискует стать инвалидом?– Дело в том, что уровень иммунитета к полиомиелиту у детей формируется сегодня исключительно искусственным путем, то есть за счет иммунизации, ведь младенцам начиная с трехмесячного возраста делают прививки от полиомиелита.
В первый год жизни ребенка вакцинируют трижды, а ревакцинацию (повторное введение вакцины) проводят в 18 месяцев, в три года, в шесть и в четырнадцать лет. Первые две вакцинации делаются внутримышечно – вводится так называемая инактивированная вакцина против полиомиелита, которая содержит в себе убитые вирусы заболевания. Третья вакцинация и ревакцинация проводятся живой оральной вакциной.
Если вы привили ребенка, он, даже оказавшись в очаге заражения, останется здоровым. Но если ребенок не привит, он рискует заболеть.
Симптомы болезни
– Скажите, а как проявляется заболевание? Есть ли у него какие-то особенные симптомы?– Полиомиелит – это острое вирусное заболевание, которое передается от больного человека здоровому и фекально-оральным, и воздушно-капельным путем.
Сам вирус может жить и в воде, и в почве. Более того, он прекрасно переносит как низкие, так и относительно высокие температуры.
Попав в кишечник, вирус начинает активно размножаться, вызывая кишечное расстройство. Уже из кишечника он проникает в кровь, затем с током крови в лимфатические узлы, а потом – в ткани мозга. Нервные клетки и ткани, которые вирус поразил, гибнут, именно по этой причине у заболевшего и развиваются параличи или парезы конечностей.
Как правило, заболевание начинается внезапно – у ребенка резко повышается температура, нередко появляется насморк, он жалуется на тошноту, тяжесть в голове, усталость и боль в горле…
Зачастую многие мамы даже не подозревают, что у малыша развивается полиомиелит, поэтому они и не спешат вызвать врача, лечат ребенка самостоятельно.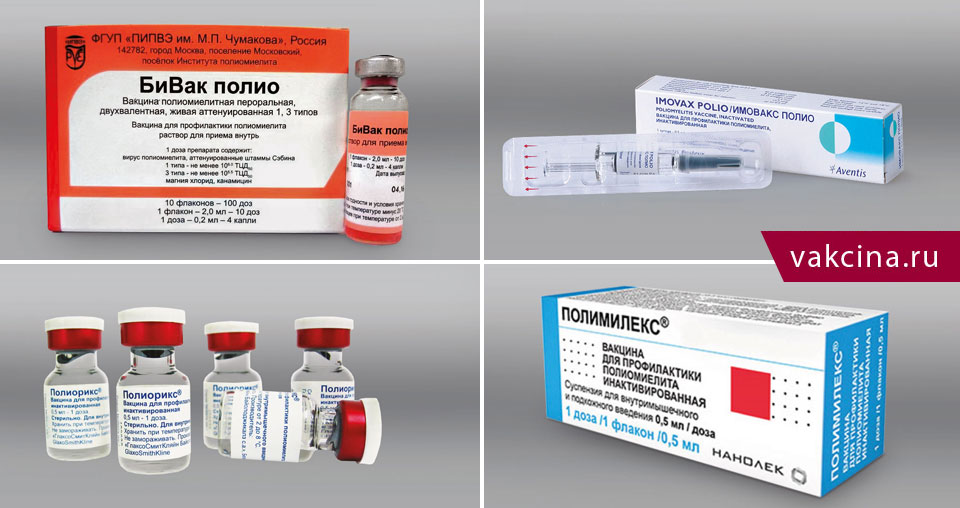
– Но вспышек полиомиелита в России не было очень давно…
– Вспышка полиомиелита на территории бывшего СССР была зарегистрирована в середине 90-х годов. Тогда в Москву, Тверь, Ярославль и другие города центра России хлынули беженцы из Чечни и республик Средней Азии. После распада страны детей там, как известно, не вакцинировали, поэтому болели они очень тяжело. Я думаю, что если бы нынешние мамы и папы увидели, как мучились тогда эти малыши, они бы даже вопроса не задавали – прививать от полиомиелита своих детишек или нет.
Уничтожить вирус. Реально?
– Да, в Таджикистане. В 2010 году именно оттуда его завезли на территорию нашей страны.
– Человечеству удалось победить оспу, может быть, и полиомиелит удастся победить в ближайшее время?
– Не думаю, что в ближайшие годы мы сможем уничтожить этот вирус. А учитывая то, что многочисленные беженцы из Афганистана, стран Африки, Ближнего Востока сегодня в буквальном смысле наводнили Европу, вряд ли вообще об этом можно говорить. Поэтому когда кто-то начинает утверждать, что Европа освободилась от полиомиелита, я к этому отношусь скептически.
А учитывая то, что многочисленные беженцы из Афганистана, стран Африки, Ближнего Востока сегодня в буквальном смысле наводнили Европу, вряд ли вообще об этом можно говорить. Поэтому когда кто-то начинает утверждать, что Европа освободилась от полиомиелита, я к этому отношусь скептически.
Кстати, еще недавно все были уверены, что в Европе нет кори, но три года назад вспышка этого заболевания произошла не в Пакистане и не в Африке, а в благополучных Берлине и Париже. Оттуда корь пришла в Россию.
Живая или мертвая?
– Родителей тоже можно понять: они боятся осложнений после прививки.– Все разговоры о вреде профилактических прививок я считаю по большей части надуманными. Да, не все дети переносят вакцинацию хорошо, у кого-то в первые дни после прививки поднимается температура, малыши чувствуют недомогание, но, как правило, все эти симптомы проходят через два-три дня. В любом случае заключение, делать прививку или не делать, дает врач, который обязательно перед этим осматривает ребенка.
– Но многие мамы и папы считают, что отечественные вакцины некачественные, поэтому у детей и возникают осложнения. Что вы по этому поводу скажете?
– Я хочу задать вопрос: каким образом родители определяют качество вакцины? Да, реакция у детей может быть самой разной. Это не секрет. Но ведь и на антибиотики тоже бывает аллергия, тем не менее многие мамы их покупают без рецепта в аптеках и бесконтрольно применяют даже тогда, когда это не нужно их ребенку. Что касается вакцин, то они проходят очень строгий контроль, едва ли менее строгий, чем лекарственные препараты.
– Еще вопрос от родителей: можно ли прививать ребенка неживой вакциной?
– В последние годы в России начали применять в том числе и неживую – инактивированную – вакцину. Дело в том, что если делать прививку живой вакциной малышу с иммунодефицитом, это может привести к серьезному осложнению – вакциноассоциированному полиомиелиту. Именно поэтому у нас применяется как живая, так и неживая вакцина. Повторюсь, первые две вакцинации проводятся неживой вакциной именно для того, чтобы в последующем избежать осложнений, связанных с дачей живой вакцины внутрь.
Повторюсь, первые две вакцинации проводятся неживой вакциной именно для того, чтобы в последующем избежать осложнений, связанных с дачей живой вакцины внутрь.
Не берут в садик!
– Мария Вениаминовна, а почему, на ваш взгляд, руководители детских дошкольных учреждений не соглашаются принимать детей, которые не привиты от полиомиелита? Насколько вообще это законно?– Заведующие детскими дошкольными учреждениями поступают абсолютно правильно! В детсадах во время проведения вакцинации от полиомиелита непривитых детей обязаны изолировать от тех, кто получил живую вакцину, так как вирус выделяется в течение месяца во внешнюю среду. Но как недавно разъяснила Анна Попова, главный санитарный врач России, руководители ДОУ обязаны предоставить возможность непривитым детям посещать учреждения. Однако в группу к детям, которым сделаны прививки живой вакциной, их не допустят.
Прививка от Полиомиелита
Полиомиелит — желудочно-кишечная вирусная инфекция, осложнением которой могут быть параличи.
Имеется два типа вакцины против полиомиелита:
- 1. Инактивированная полиомиелитная вакцина (ИПВ), содержащая убитый полиовирус (вводится внутримышечно)
- 2. Оральная полиомиелитная вакцина (OПВ), содержит ослабленный живой полиовирус. Вводится через рот. Это — наиболее часто используемая вакцина против полиомиелита сегодня.
План вакцинации против полиомиелита
Вакцинация против полиомиелита является обязательным условием при устройстве ребенка в детский сад. Согласно календарю прививок первые три вакцинации проводятся ИПВ, последующие – ОПВ. Помимо вакцинации и ревакцинации детей, проводятся ревакцинации взрослых, в случае, если они выезжают в опасные по полиомиелиту районы.
В настоящее время, под эгидой ВОЗ, реализуется программа по искоренению полиомиелита на земле. Россия сертифицирована как страна, свободная от дикого полиовируса. Однако соседство России с государствами (Таджикистан и др.), где полиовирус не искоренен, не исключает занос инфекции. Поэтому очень важно проводить массовую вакцинопрофилактику полиомиелита всем детям в декретированные сроки. Также может проводиться массовая вакцинация детей вне традиционного графика иммунизации.
Однако соседство России с государствами (Таджикистан и др.), где полиовирус не искоренен, не исключает занос инфекции. Поэтому очень важно проводить массовую вакцинопрофилактику полиомиелита всем детям в декретированные сроки. Также может проводиться массовая вакцинация детей вне традиционного графика иммунизации.
Вакцинация детей согласно календарю прививок:
|
Возраст |
|
|---|---|
|
Первая вакцинация (ИПВ) |
3 месяца |
|
Вторая вакцинация |
4,5 месяца |
|
Третья вакцинация |
6 месяцев |
|
Первая ревакцинация |
18 месяцев |
|
Вторая Ревакцинация |
20 месяцев |
|
Третья ревакцинация |
14 лет |
Когда вакцинация откладывается
Если у новорожденного имеют место нарушения иммунитета (в этом случае обязательна вакцинация ИПВ). Дети с иммунными нарушениями должны избегать контакта с любым, кто получил живой вирус в виде OПВ, в течение двух недель после прививки. Обе вакцины практически не имеют серьезных побочных эффектов.
Дети с иммунными нарушениями должны избегать контакта с любым, кто получил живой вирус в виде OПВ, в течение двух недель после прививки. Обе вакцины практически не имеют серьезных побочных эффектов.
Прививка от полиомиелита, цены — сделать вакцинацию в Москве
Записаться на приемПолиомиелит можно отнести к категории редких инфекционных патологий. Но при отсутствии адекватной профилактики полиомиелита данное заболевание предрасположено к быстрому распространению с развитием эпидемического течения. Вакцина против полиомиелита используется с 1955 года, но заболевание полностью не искоренено.
Вирус полиомиелита попадает в организм через рот, затем он проникает в кишечник и там размножается. Болезнь считается неизлечимой, лекарств от данного вируса не существует. Защититься от необратимых последствий можно посредством вакцинации.
Что представляет собой заболевание?
Полиомиелит относится к острым инфекционным заболеваниям, вызываемым кишечным энтеровирусом и сопровождающимся поражением серого вещества продолговатого и спинного мозга с развитием спинального паралича. Основной путь передачи – фекально-оральный, но возможно и заражение полиомиелитом воздушно-капельным способом. Наибольшую опасность для окружающих больной представляет в течение нескольких дней после начала развития полиомиелита.
Как проявляется заболевание, если не было прививки от полиомиелита?
Чаще всего заражаются дети в возрасте от 6 месяцев до 5–6 лет. Из-за инфекции может возникнуть необратимый паралич или даже наступить смерть больного, если нет прививки от полиомиелита. Инкубационный период чаще всего составляет 10–12 дней. Степень выраженности и время проявления симптомов напрямую зависят от иммунитета больного.
Примерно у 1–2 % заразившихся вирус проникает через гематоэнцефалический барьер и попадает в спинной мозг. В этом случае острый полиомиелит характеризуется более выраженными признаками. На первом этапе его проявления напоминают ротавирусную инфекцию. Симптомы:
- повышение температуры до 39 °C и выше;
- боли в голове, в мышцах конечностей;
- слабость, нарушение сна, потливость;
- тошнота, рвота, ухудшение аппетита;
- ригидность затылка, запрокидывание головы назад.
Через несколько дней появляются кашель, насморк и другие катаральные явления.
В начальной стадии уже видны признаки поражения спинного мозга (у детей и взрослых):
- боль при давлении на позвоночник или при сгибании головы;
- мышечные спазмы;
- двигательное беспокойство.
На 2–5-е сутки, как правило, начинается паралитическая стадия. Температура понижается, кашель исчезает, но у больного появляются вялые параличи конечностей, шеи или спины. Возможны бульбарный синдром, паралич диафрагмы, поражение мимических мышц. Процесс восстановления больного идет медленно.
Для маленьких детей главная опасность заключается в отставании в развитии пораженных конечностей, их деформации, в искривлении позвоночника. Это постполиомиелитный синдром. Вот почему необходимо сделать прививку от полиомиелита: детям (согласно плану календарных прививок) и взрослым, если прививка от полиомиелита не была поставлена ранее.
Новости
Flacon-magazine.com. Мифы о витаминах
Как усваиваются витамины, в каких дозах и кому их нужно принимать рассказала Марина Савкина, эксперт Центра молекулярной диагностики CMD ЦНИИЭ.
Metronews.ru Санкт-Петербург. Спать или не спать в белую ночь?
Как влияют белые ночи на организм, объяснил эксперт Центра молекулярной диагностики CMD ЦНИИЭ Михаил Лебедев.
Антенна-Телесемь. Дефицит в большом городе
О том, каких витаминов и микроэлементов не хватает жителям мегаполисов, рассказали эксперты Центра молекулярной диагностики CMD ЦНИИЭ Кира Глинка и Марина Савкина.
Открылся новый Медицинский офис CMD Серпухов, ул. Ивана Болотникова
Открытие состоялось 24 мая 2021 года
Parents.ru. Подкрались незаметно
О женских болезнях, которые развиваются без симптомов, рассказала Марина Савкина, эксперт Центра молекулярной диагностики CMD ЦНИИЭ.
VII Внеочередной онлайн-конгресс Международной общественной организации «Евро-Азиатское общество по инфекционным болезням»
19-21 мая 2021 г.
Ученые ЦНИИЭ обсудили проблемы инфектологии
20-21 мая 2021 г. прошла VII Межведомственная научно-практическая конференция
Wonderzine.com. 10 вопросов о витаминах
Существует ли авитаминоз и сколько витамина D нам нужно рассказала Марина Савкина, эксперт Центра молекулярной диагностики CMD ЦНИИЭ.
Российская газета. Убить коронавирус за секунду
Речь не идет о нейтрализации коронавируса в живом организме. Это подчеркнул эксперт Центра молекулярной диагностики CMD ЦНИИЭ Михаил Лебедев
Открылась новая Медицинская клиника CMD Химки, Ленинский проспект
Открытие состоялось 17 мая 2021 года
Сделать прививку от полиомиелита вакциной Полимилекс в Москве
Прививка от полиомиелита эффективно защищает от вирусной инфекции, вызывающей поражение центральной нервной системы.
Вакцина Полимилекс — на данный момент единственная монокомпонентная инактивированная вакцина против полиомиелита, доступная в России.
Согласно Национальному календарю профилактических прививок, все дети до двух лет жизни должны получить четыре вакцины АКДС (против коклюша, дифтерии и столбняка) и пять вакцин против полиомиелита (первые две обязательно должны быть инактивированными). Все вакцины АКДС при этом совпадают по срокам с полиовакцинами, поэтому в нашей клинике мы вводим первые четыре дозы в составе многокомпонентных вакцин Пентаксим или Инфанрикс Гекса. А вот для пятого введения используем вакцину Полимилекс.
Также эта вакцина используется для шестого введения в 14 лет (согласно нацкалендарю), иногда для детей с нарушенным графиком прививок, для путешественников перед поездкой в эндемичный регион или в случае отказа пациента или его родителей от введения других вакцин, кроме полиомиелита.
Переносимость вакцины Полимилекс хорошая, нежелательные реакции бывают исключительно редко. В худшем случае может подняться температура до 38 °C в первые сутки после прививки и припухнуть место введения. Эта реакция пройдет за 3 дня сама, но для облегчения симптомов можно применять парацетамол или ибупрофен.
Вводится препарат в любом возрасте, с 2 месяцев жизни. При нарушении графика количество доз остается прежним, но могут сокращаться интервалы между вакцинациями и ревакцинациями. Вакцина неживая, поэтому отсроченных нежелательных явлений не бывает. После введения вакцины Полимилекс не требуется разобщение ребенка с непривитыми; правила о разобщении касаются только привитых живой полиовакциной (БиВак Полио).
Календарь вакцинации детей от 0 до 7 лет Графический календарь прививок для детей от рождения и до 7-летнего возраста с обозначением сроков введения вакцин согласно российским правилам.Источник: календарь CDC
Редакция: педиатр Сергей Бутрий
Памятка для родителей о вакцинации и рисках для здоровья детей при отказах от нее
До изобретения прививок инфекции и вирусы являлись главной причиной высокой смертности среди населения Земли и малой продолжительности жизни. Но вот уже 200 с лишним лет в мире существует эффективный способ защиты человека и животных от целого ряда инфекционных и некоторых вирусных заболеваний. Первую прививку от оспы сделал в начале XIX века английский доктор Э. Дженнер. С тех пор вакцинация (иммунизация) стала для человека самым эффективным способом профилактики опасных болезней.
Вакцинация (от лат. vaccus корова) — это введение медикамента с целью предотвратить заражение или ослабить его проявления и негативные последствия. В качестве материала (антигена) могут использовать:
- живые, но ослабленные штаммы микробов;
- убитые (инактивированные) микробы;
- части микробов, например, белки;
- синтетические компоненты.
При введении вакцины происходит выработка иммунитета на её компоненты, в результате образуются антитела, которые живут в организме. Они строго индивидуальны для каждого возбудителя, при встрече с ним очень быстро подавляют его и не дают болезни развиться. Справившись с задачей, защитники не исчезают: они еще долго — несколько лет, а то и всю жизнь — готовы противостоять вредителям. Это и называется иммунитетом к конкретной болезни. Таким образом, удается успешно бороться с вирусами кори, краснухи, полиомиелита, ветряной оспы, паротита, гепатита В, ротавирусами и бактериями возбудителями туберкулеза, коклюша, дифтерии, пневмококка, гемофильной инфекции, столбняка и других болезней.
Важно: Когда привито достаточное число людей, переход вирусов от одного носителя к другому затрудняется и их распространение приостанавливается. В результате чего болезни обходят стороной и тех, кто не вакцинирован, и тех, в ком прививка не произвела желаемого эффекта. Таким образом, вакцинация эффективна особенно в том случае, если ее прошло подавляющее большинство членов сообщества, будь то страна, город или отдельно взятый детский сад. Ученые установили, что для эффективного функционирования вакцины необходимо, чтобы против болезни было привито более 95% населения.
По статистике, за последнее столетие продолжительность жизни человека увеличилась, в том числе, благодаря вакцинации. Ее целью является формирование специфического иммунитета посредством искусственного создания инфекционного процесса, в большинстве случаев протекающего бессимптомно или в легкой форме.
Инфекционные болезни, от которых, собственно, и защищает прививка, всегда сопутствуют человеку. Они протекают по-разному: в легкой форме, тяжелой, с осложнениями, приводят к инвалидизации, до сих пор занимая лидирующее место среди причин смерти.
Отрицать эффективность вакцинации нелепо факты говорят сами за себя: если бы не прививки против оспы и полиомиелита, мы бы сейчас все, наверное, вымерли. Если ребенку не сделана вакцина от столбняка, и он вдруг получит банальную ссадину, то, что можно будет сделать, если смертность от столбняка составляет 90%? Единственная мера, позволяющая избежать это опасное заболевание — профилактическая иммунизация. Однако, несмотря на эти более чем убедительные данные, многие отказываются от прививок, более того — отказываются прививать своих детей, тем самым, подвергая их большому риску.
Если бы не было прививок, нам бы угрожали:
- корь: вероятность смертельного исхода 1 случай из 100, инвалидности 5 случаев из 100;
- коклюш: очень высок риск осложнений со стороны дыхательной и нервной систем;
- дифтерия: вероятность смертельного исхода — 10 случаев из 100;
- полиомиелит: риск тяжелой инвалидности;
- туберкулез: длительное лечение, тяжелые осложнения;
- эпидемический паротит: возможно развитие бесплодия;
- краснуха: у не болевших в детстве или непривитых женщин, заболевших во время беременности, может родиться ребенок-инвалид или нежизнеспособный ребенок;
- гепатит В: высокий риск возникновения тяжелого поражения печени (включая рак).
Многие дети получают временный отвод от прививок на основе относительных противопоказаний, например: острое заболевание (ОРЗ, грипп, бронхит), обострение хронической патологии (аллергия, дерматит, почечная недостаточность) и предстоящее путешествие. В каждом из названных случаев процедуру переносят до подходящего момента выздоровления, снятия обострения или возвращения из поездки. Все прочие поводы отказа от прививки, включая дисбактериоз, недоношенность, эпилепсию и прочие состояния, считаются ложными.
Важно помнить, что к каждому ребёнку применяется индивидуальный подход. Перед любой прививкой врач осматривает ребёнка и решает вопрос о возможности её проведения. Прививки назначаются в соответствии с календарём прививок. Однако, некоторые дети, например, недоношенные или с определёнными отклонениями в состоянии здоровья, к данной вакцине могут иметь медицинские противопоказания. Прививки не проводят в период острого или обострения хронического заболевания, их откладывают до выздоровления или ремиссии. Однако, если риск инфекции велик (например, после контакта с больным), то некоторые вакцины можно ввести на фоне незначительных симптомов острого или хронического заболевания.
Проведение в один день нескольких вакцин не опасно, если эти вакцины сочетаются между собой, и их назначение совпадает с календарём прививок, в результате вырабатывается иммунитет сразу к нескольким заболеваниям.
Важно: По статистике, до 60% родителей, не прививающих своих детей, ссылаются не на болезни или обострения, а на собственные умозаключения, советы родных, религиозные аспекты и прочие сомнительные обстоятельства.
Если родители все же решили не вакцинировать ребенка, то они должны понимать, что означает для него статус непривитого. Когда в мир, заполненный микробами и вирусами, выходит совершенно незащищенный кроха, его мама и папа обязаны предпринять дополнительные меры для укрепления иммунной системы и жестко следовать санитарно-гигиеническим правилам, так как любое нарушение может привести к заражению.
Итак:
- Если в детском коллективе карантин по поводу любой инфекции, то непривитый малыш не имеет права посещать его до конца инкубационного периода. При неблагоприятных обстоятельствах, когда один карантин сменяется другим, третьим, кроха может на много месяцев оказаться в изоляции. А его родителям придется изменить рабочий график.
- В окружении непривитого ребенка — в группе развития, детском садике, бассейне, музыкальной школе в течение 60 дней нельзя находиться малышам, получившим дозу оральной полиомиелитной вакцины. Если прививку от полиомиелита делали в дошкольном или школьном учреждении, то невакцинированные дети отправляются на двухмесячный карантин. Иначе они могут заразиться этой опасной болезнью.
- Малышу могут запретить выезд в страны, пребывание в которых в соответствии с международными медико-санитарными правилами либо международными договорами Российской Федерации требует конкретных профилактических прививок.
- Кроха не должен брать в руки чужие игрушки, не отмытые предварительно самым тщательным образом, обзаводиться не проверенными на предмет инфекции друзьями, а также обязан строго соблюдать все правила гигиены. Неудивительно, если все эти запреты и ограничения плохо скажутся на его психике и характере.
- Помимо этого, высок риск инфицирования гепатитом В — тяжелым заболеванием печени. Люди думают, что заразиться их дети не смогут, ведь они воспитываются во вполне благополучной семье, не употребляют наркотики, и с кровью нигде не пересекаются. Это опасное заблуждение. В детском саду ребенок может удариться, подраться, кто-то укусит или поцарапает малыша вот и контакт с кровью. Дети, заразившиеся гепатитом, практически всегда становятся хроническими больными, что приводит к серьезным отдаленным осложнениям в виде цирроза и рака печени. Все это ведет к инвалидности и ранней смертности.
Важно: В будущем непривитому ребенку может быть отказано в приеме на работу, связанную с высоким риском заболевания инфекционными болезнями. Если это произойдет, то для осуществления своей мечты человеку придется сделать сразу все прививки, от которых его уберегали родители.
Все чаще встречаются случаи отказа от вакцинации или отсрочки вакцинации у детей. Вызвано это, прежде всего, главным «недостатком» вакцинации — отсутствием болезни в настоящее время. Когда ребенок болеет, когда ему плохо — вот тут родители готовы на все, они ищут лекарство, понимают, что оно необходимо. Но когда ребенок здоров…
Родители должны взвесить риски, часто надуманные, и реальные последствия отказа от прививок, лучше предупредить, чем пытаться лечить.
Согласно действующим в России с 1998-1999 годов Федеральным законам «Об иммунопрофилактике инфекционных болезней» и «О санитарно-эпидемиологическом благополучии населения» защита себя и своих детей от инфекционных заболеваний — не только право, но и обязанность каждого человека. Национальный календарь профилактических прививок — это нормативный правовой акт, устанавливающий сроки и порядок проведения прививок.
Тем не менее, ответственности за отказ от прививок нет, вакцинация остается делом сугубо добровольным. Но, если взрослый отвечает только за себя, то родитель, отказывающийся прививать детей, всерьез рискует здоровьем своего ребенка. Именно так. Правом ребенка, как любого гражданина, является право быть защищенным от болезни. Защищая своего ребенка, мы также защищаем своих близких, других детей. Есть такое явление как популяционный эффект. Мы живем в сообществе, мы не изолированы, интенсивность контактов, скорость перемещений, плотность населения в городах растут. И чем лучше мы будем защищены сами, тем лучше мы защитим тех, кто рядом с нами.
Инфекции всегда рядом — это важно помнить. Они нас «любят», они будут использовать любой шанс проявить эту «любовь». И единственный путь проявить нашу любовь к своим детям вовремя вакцинироваться.
Все о вакцинации. Виды вакцин
СОДЕРЖАНИЕ
Что такое вакцинопрофилактика? Это система мероприятий, осуществляемых в целях предупреждения, ограничения распространения и ликвидации инфекционных болезней путем проведения профилактических прививок. Вакцины защищают людей от очень тяжелых инфекционных болезней.
Еще несколько десятилетий назад врачам приходилось неустанно бороться с такими инфекциями, как натуральная оспа, полиомиелит, дифтерия, коклюш, корь, эпидемический паротит, краснуха. Многих больных спасти не удавалось, многие оставались инвалидами.
Все радикально изменилось с появлением вакцин. Мир полностью избавлен от натуральной оспы, во многих странах ликвидирован полиомиелит, резко сократилось число и тяжесть течения дифтерии, коклюша, кори, краснухи, эпидемического паротита. С помощью прививок врачи научились бороться с такой инфекцией, как гепатит В, который чрезвычайно опасен возможностью формирования хронического поражения печени (цирроз, рак).
Человеку свойственно быстро забывать неприятные для него вещи: вот и вспышки инфекционных заболеваний, уносившие тысячи, а иногда и миллионы, человеческих жизней, забылись. По мнению некоторых, эпидемии инфекций – это пройденный этап в человеческой истории.
К сожалению – нет!
При снижении порога вакцинации возможна новая вспышка инфекций.
Например:
1973-1974 года – натуральная оспа в Стокгольме;
1990-1999 года – дифтерия в СССР;
Вспышка кори в г. Екатеринбурге в 2016-17 годах у непривитых от кори лиц.
Благодаря вакцинопрофилактике появилась возможность защиты от 40 инфекционных заболеваний. Часть из этих прививок ставят всему населению, часть – по эпидемическим показаниям. Это зависит от опасности распространения инфекции на данной территории.
Обязательными на всей территории России являются прививки против туберкулеза (БЦЖ), коклюша, дифтерии, столбняка, кори, эпидемического паротита, краснухи, пневмококковой и гемофильной (ХИБ) инфекций. На территории Свердловской области в календарь прививок включены прививки против клещевого энцефалита (вся территория области является опасной по возможности инфицирования клещевым энцефалитом), ветряной оспы (велика заболеваемость этой инфекцией), гепатита А.
Дети, организм которых ослаблен в силу разных причин врожденного или приобретенного характера, особенно подвержены инфекции, болеют тяжело, часто с осложнениями и возможным неблагоприятным исходом. Такие дети нуждаются в защите от инфекционных болезней в первую очередь.
КАЛЕНДАРЬ ПРИВИВОК
|
Возраст |
Наименование прививки |
|
Новорожденные в первые 24 часа жизни |
Первая вакцинация против гепатита В |
|
Новорожденные (при выписке из родильного дома) |
Вакцинация против туберкулеза |
|
1 месяц |
Вторая вакцинация против гепатита В |
|
2 месяца |
Первая вакцинация против пневмококковой инфекции Первая вакцинация против ротавирусной инфекции |
|
3 месяца |
Первая вакцинация против дифтерии, коклюша, столбняка Первая вакцинация против полиомиелита Первая вакцинация против гемофильной инфекции Вторая вакцинация против ротавирусной инфекции |
|
4,5 месяца |
Вторая вакцинация против дифтерии, коклюша, столбняка Вторая вакцинация против полиомиелита Вторая вакцинация против гемофильной инфекции Вакцинация против пневмококковой инфекции Третья вакцинация против ротавирусной инфекции |
|
6 месяцев |
Третья вакцинация против гепатита В Третья вакцинация против дифтерии, коклюша, столбняка Третья вакцинация против полиомиелита Третья вакцинация против гемофильной инфекции |
|
9 месяцев |
Первая вакцинация против менингококковой инфекции |
|
11 месяцев |
Вторая вакцинация против менингококковой инфекции |
|
12 месяцев |
Четвертая вакцинация против гепатита В Вакцинация против кори, краснухи, эпидемического паротита Вакцинация против ветряной оспы |
|
15 месяцев |
Ревакцинация против пневмококковой инфекции Первая вакцинация против клещевого энцефалита |
|
18 месяцев |
Первая ревакцинация против дифтерии, коклюша, столбняка Первая ревакцинация против полиомиелита Ревакцинация против гемофильной инфекции |
|
20 месяцев |
Вторая ревакцинация против полиомиелита Первая вакцинация против гепатита |
|
21 месяц |
Вторая вакцинация против клещевого энцефалита |
|
26 месяцев |
Вторая вакцинация против гепатита А |
|
2 года 6 месяцев |
Первая ревакцинация против клещевого энцефалита |
|
6 лет |
Ревакцинация против кори, краснухи, эпидемического паротита Вторая вакцинация против ветряной оспы |
|
6-7 лет |
Вторая ревакцинация против дифтерии, столбняка Ревакцинация против туберкулеза |
|
13 лет (обоего пола) |
Вакцинация против папилломавирусной инфекции |
|
14 лет |
Третья ревакцинация против дифтерии, столбняка Третья ревакцинация против полиомиелита |
АКДС
– это вакцина, защищающая от трех тяжелых инфекций – от коклюша, дифтерии и столбняка.
Коклюш вызывается коклюшной палочкой. Заболевание характеризуется приступами спазматического кашля, поражением дыхательной, сердечно-сосудистой и нервной систем. Происходит скапливание густой стекловидной мокроты в бронхах, которую тяжело откашлять и взрослому человеку. Ребенок «заходится» в кашле. Опасен коклюш и своими осложнениями, которые развиваются у 30% — 50% и выше заболевших: воспалением легких (пневмонией), а у маленьких детей – поражением головного мозга (энцефалопатией) с возможными повторными судорогами. При заболевании коклюшем непривитых детей в возрасте до года умереть может каждый пятый ребенок.
Дифтерия – инфекция, которую вызывает дифтерийная палочка. Клинические проявления заболевания обусловлены действием дифтерийного токсина (продукта жизнедеятельности дифтерийной палочки). Могут поражаться миндалины, зев, гортань, нос, кожа, слизистые оболочки. У непривитых заболевание характеризуется тяжелым течением с последующим развитием осложнений со стороны сердечнососудистой и нервной системы.
От дифтерии среди непривитых умирают 10 – 20% заболевших. Антибиотики при лечении дифтерии неэффективны, лечение проводят специфической противодифтерийной сывороткой, введение которой само может вызвать тяжелые аллергические состояния.
Столбняк – инфекция, которую вызывает столбнячная палочка. Это заболевание с явлениями выраженной интоксикации нервной системы, проявляющейся в виде тонических и клонических мышечных судорог. Смерть наступает от паралича дыхательной мускулатуры. От столбняка умирают от 67 до 91% заболевших.
В состав вакцины входят: коклюшная убитая вакцина, дифтерийный и столбнячный анатоксины (иммунитет к дифтерии и столбняку вырабатывается против токсинов, обуславливающих заболевание).
Вакцинация проводится с трехмесячного возраста трехкратно с интервалом в 1,5 месяца, затем в 1 год 6 месяцев проводится первая ревакцинация. Вакцины АКДС и инфанрикс взаимозаменяемые. АКДС вводится глубоко внутримышечно в передненаружную область бедра.
Зачем нужна ревакцинация?
С годами иммунитет к заболеванию может несколько снизиться. Для поддержания иммунитета на уровне, способном защитить организм от инфекции, проводятся ревакцинации.
Введение любой вакцины вызывает ответную реакцию организма. Это начинает работать иммунная система в ответ на введение антигенов возбудителя. Иногда эти реакции имеют клинические проявления. Это обычные, нормальные вакцинальные реакции (процессы), под которыми понимают изменения в организме, развивающиеся с определенным постоянством после введения той или иной вакцины. Вакцинальные реакции бывают местными и общими.
Местная нормальная реакция – уплотнение тканей, краснота, не превышающая 8 см в диаметре, иногда легкая болезненность в месте введения вакцины; развивается сразу после введения препарата, проходит в течение 1-4 дней, встречается у 5 – 15 % привитых детей.
Общая нормальная реакция проявляется повышением температуры до 37,50 – 38,60С, иногда появляются нарушения сна, аппетита, недомогание.
К крайне редким тяжелым поствакцинальным реакциям относят: температуру более 400С, местную реакцию 8 см. в диаметре и более.
Крайне редко встречаются осложнения: аллергические реакции местные и общие, осложнения со стороны нервной системы (судороги, продолжительный пронзительный крик, энцефалопатия). Эти состояния при тщательном расследовании часто оказываются заболеваниями, начало которых по времени совпадает с вакцинальным процессом.
ИНФАНРИКС
– это вакцина, защищающая от трех тяжелых инфекций – от коклюша, дифтерии и столбняка.
Коклюш вызывается коклюшной палочкой. Заболевание характеризуется приступами спазматического кашля, поражением дыхательной, сердечно-сосудистой и нервной систем. Происходит скапливание густой стекловидной мокроты в бронхах, которую тяжело откашлять и взрослому человеку. Ребенок «заходится» в кашле. Опасен коклюш и своими осложнениями, которые развиваются у 30% — 50% и выше заболевших: воспалением легких (пневмонией), а у маленьких детей – поражением головного мозга (энцефалопатией) с возможными повторными судорогами. При заболевании коклюшем непривитых детей в возрасте до года умереть может каждый пятый ребенок.
Дифтерия – инфекция, которую вызывает дифтерийная палочка. Клинические проявления заболевания обусловлены действием дифтерийного токсина (продукта жизнедеятельности дифтерийной палочки). Могут поражаться миндалины, зев, гортань, нос, кожа, слизистые оболочки. У непривитых заболевание характеризуется тяжелым течением с последующим развитием осложнений со стороны сердечнососудистой и нервной системы. От дифтерии среди непривитых умирают 10 – 20% заболевших. Антибиотики при лечении дифтерии неэффективны, лечение проводят специфической противодифтерийной сывороткой, введение которой само может вызвать тяжелые аллергические состояния.
Столбняк – инфекция, которую вызывает столбнячная палочка. Это заболевание с явлениями выраженной интоксикации нервной системы, проявляющейся в виде тонических и клонических мышечных судорог. Смерть наступает от паралича дыхательной мускулатуры. От столбняка умирают от 67 до 91% заболевших.
В состав вакцины входят: коклюшная бесклеточная вакцина, дифтерийный и столбнячный анатоксины (иммунитет к дифтерии и столбняку вырабатывается против токсинов, обуславливающих заболевание). За счет того, что коклюшная вакцина, входящая в состав вакцины «инфанрикс» не имеет поверхностной оболочки, тяжелые реакции и осложнения встречаются после ее введения много реже, чем после АКДС.
Вакцинация проводится с трехмесячного возраста трехкратно с интервалом в 1,5 месяца, затем в 1 год 6 месяцев проводится первая ревакцинация. Вакцины АКДС и инфанрикс взаимозаменяемые. Учитывая сложную эпид. обстановку по коклюшу на территории Свердловской области, МЗ Свердловской области рекомендована 2 ревакцинация против коклюша вакциной «инфанрикс» в возрасте 6 лет. Инфанрикс вводится глубоко внутримышечно в передненаружную область бедра.
Зачем нужна ревакцинация? С годами иммунитет к заболеванию может несколько снизиться. Для поддержания иммунитета на уровне, способном защитить организм от инфекции, проводятся ревакцинации.
Введение любой вакцины вызывает ответную реакцию организма. Это начинает работать иммунная система в ответ на введение антигенов возбудителя. Иногда эти реакции имеют клинические проявления. Это обычные, нормальные вакцинальные реакции (процессы), под которыми понимают изменения в организме, развивающиеся с определенным постоянством после введения той или иной вакцины. Вакцинальные реакции бывают местными и общими.
Местная нормальная реакция – уплотнение тканей, краснота, не превышающая 8 см в диаметре, иногда легкая болезненность в месте введения вакцины; развивается сразу после введения препарата, проходит в течение 1-4 дней, встречается у 5 – 15 % привитых детей.
Общая нормальная реакция проявляется повышением температуры до 37,50 – 38,60С, иногда появляются нарушения сна, аппетита, недомогание.
К крайне редким тяжелым поствакцинальным реакциям относят: температуру более 400С, местную реакцию 8 см. в диаметре и более.
Крайне редко встречаются осложнения: аллергические реакции местные и общие, осложнения со стороны нервной системы (судороги, продолжительный пронзительный крик, энцефалопатия). Эти состояния при тщательном расследовании часто оказываются заболеваниями, начало которых по времени совпадает с вакцинальным процессом
АДС
– это вакцина, защищающая от двух тяжелых инфекций – от дифтерии и столбняка.
Дифтерия – инфекция, которую вызывает дифтерийная палочка. Клинические проявления заболевания обусловлены действием дифтерийного токсина (продукта жизнедеятельности дифтерийной палочки). Могут поражаться миндалины, зев, гортань, нос, кожа, слизистые оболочки. У непривитых заболевание характеризуется тяжелым течением с последующим развитием осложнений со стороны сердечнососудистой и нервной системы. От дифтерии среди непривитых умирают 10 – 20% заболевших. Антибиотики при лечении дифтерии неэффективны, лечение проводят специфической противодифтерийной сывороткой, введение которой само может вызвать тяжелые аллергические состояния.
Столбняк – инфекция, которую вызывает столбнячная палочка. Это заболевание с явлениями выраженной интоксикации нервной системы, проявляющейся в виде тонических и клонических мышечных судорог. Смерть наступает от паралича дыхательной мускулатуры. От столбняка умирают от 67 до 91% заболевших.
В состав вакцины входят: дифтерийный и столбнячный анатоксины, (иммунитет к дифтерии и столбняку вырабатывается против токсинов, обуславливающих заболевание).
Так как в состав вакцины не входит коклюшная вакцина, АДС применяется для вакцинации против дифтерии и столбняка у детей младше 6 лет при наличии противопоказаний к введению вакцины АКДС и Инфанрикс. Вакцина в этом случае вводится двукратно с интервалом 1,5 месяца. АДС вводится глубоко внутримышечно в передненаружную область бедра.
Введение любой вакцины вызывает ответную реакцию организма. Это начинает работать иммунная система в ответ на введение антигенов возбудителя. Иногда эти реакции имеют клинические проявления. Это обычные, нормальные вакцинальные реакции (процессы), под которыми понимают изменения в организме, развивающиеся с определенным постоянством после введения той или иной вакцины. Вакцинальные реакции бывают местными и общими.
Местная нормальная реакция – уплотнение тканей, краснота, не превышающая 8 см в диаметре, иногда легкая болезненность в месте введения вакцины; развивается сразу после введения препарата, проходит в течение 1-4 дней, встречается у 5 – 15 % привитых детей.
Общая нормальная реакция проявляется повышением температуры до 37,50 – 38,60С, иногда появляются нарушения сна, аппетита, недомогание.
К крайне редким тяжелым поствакцинальным реакциям относят: температуру более 400С, местную реакцию 8 см. в диаметре и более.
Крайне редко (много реже, чем при АКДС) встречаются осложнения: аллергические реакции местные и общие, осложнения со стороны нервной системы (судороги, продолжительный пронзительный крик, энцефалопатия). Эти состояния при тщательном расследовании часто оказываются заболеваниями, начало которых по времени совпадает с вакцинальным процессом.
АДС-М
– это вакцина, защищающая от двух тяжелых инфекций – от дифтерии и столбняка.
Дифтерия – инфекция, которую вызывает дифтерийная палочка. Клинические проявления заболевания обусловлены действием дифтерийного токсина (продукта жизнедеятельности дифтерийной палочки). Могут поражаться миндалины, зев, гортань, нос, кожа, слизистые оболочки. У непривитых заболевание характеризуется тяжелым течением с последующим развитием осложнений со стороны сердечнососудистой и нервной системы. От дифтерии среди непривитых умирают 10 – 20% заболевших. Антибиотики при лечении дифтерии неэффективны, лечение проводят специфической противодифтерийной сывороткой, введение которой само может вызвать тяжелые аллергические состояния.
Столбняк – инфекция, которую вызывает столбнячная палочка. Это заболевание с явлениями выраженной интоксикации нервной системы, проявляющейся в виде тонических и клонических мышечных судорог. Смерть наступает от паралича дыхательной мускулатуры. От столбняка умирают от 67 до 91% заболевших.
В состав вакцины входят: дифтерийный и столбнячный анатоксины, (иммунитет к дифтерии и столбняку вырабатывается против токсинов, обуславливающих заболевание).
Так как содержание дифтерийного и столбнячного анатоксинов в вакцине АДС-М уменьшено по сравнению с вакцинами АКДС, инфанрикс, АДС, вакцина АДС-М не годится для вакцинации детей до 6 лет и применяется только для вакцинации и ревакцинации детей старше 6 лет и взрослых. Хотя в крайне редких случаях, когда все названные вакцины противопоказаны, вакцина АДС-М применяется и для вакцинации против дифтерии и столбняка детям до 6 лет, которая проводятся двукратно с интервалом в 1,5 месяца.
Ревакцинации вакциной АДС-М проводятся в 7 лет, 14 лет и далее 1 раз в 10 лет пожизненно. АДС-М детям раннего и дошкольного возраста вводится внутримышечно в передненаружную область бедра, старшим детям и взрослым ее можно вводить глубоко подкожно.
Зачем нужна ревакцинация? С годами иммунитет к заболеванию может несколько снизиться. Для поддержания иммунитета на уровне, способном защитить организм от инфекции, проводятся ревакцинации.
Введение любой вакцины вызывает ответную реакцию организма. Это начинает работать иммунная система в ответ на введение антигенов возбудителя. Иногда эти реакции имеют клинические проявления. Это обычные, нормальные вакцинальные реакции (процессы), под которыми понимают изменения в организме, развивающиеся с определенным постоянством после введения той или иной вакцины. Вакцинальные реакции бывают местными и общими.
Местная нормальная реакция – уплотнение тканей, краснота, не превышающая 8 см в диаметре, иногда легкая болезненность в месте введения вакцины; развивается сразу после введения препарата, проходит в течение 1-4 дней, встречается у 5 – 15 % привитых детей.
Общая нормальная реакция проявляется повышением температуры до 37,50 – 38,60С, иногда появляются нарушения сна, аппетита, недомогание.
К крайне редким тяжелым поствакцинальным реакциям относят: температуру более 400С, местную реакцию 8 см. в диаметре и более.
Крайне редко(много реже, чем при АКДС) встречаются осложнения: аллергические реакции местные и общие, осложнения со стороны нервной системы (судороги, продолжительный пронзительный крик, энцефалопатия). Эти состояния при тщательном расследовании часто оказываются заболеваниями, начало которых по времени совпадает с вакцинальным процессом.
ПОЛИОМИЕЛИТНЫЕ ВАКЦИНЫ
Полиомиелит — это острая вирусная инфекция. Вызывается вирусами полиомиелита трех типов. Поражается в основном спиной мозг, но иногда и головной. Возникают параличи (ребенок не может ходить) или парезы конечностей (хромота). Заболевание ведет к инвалидизации (пораженная конечность плохо растет, слабеет, мышцы атрофируются).
Схема вакцинации: трехкратно с интервалом в 1,5 месяца на первом году жизни, ревакцинации в 1 год 6 месяцев, 1 год 8 месяцев и в 14 лет.
Зачем нужна ревакцинация? С годами иммунитет к заболеванию может несколько снизиться. Для поддержания иммунитета на уровне, способном защитить организм от инфекции, проводятся ревакцинации.
Введение любой вакцины вызывает ответную реакцию организма. Это начинает работать иммунная система в ответ на введение антигенов возбудителя. Иногда эти реакции имеют клинические проявления. Это обычные, нормальные вакцинальные реакции (процессы), под которыми понимают изменения в организме, развивающиеся с определенным постоянством после введения той или иной вакцины. Вакцинальные реакции бывают местными и общими.
Крайне редко после введения инактивированной (неживой) вакцины против полиомиелита может быть местная реакция. Местная нормальная реакция – уплотнение тканей, краснота, не превышающая 8 см в диаметре, иногда легкая болезненность в месте введения вакцины; развивается сразу после введения препарата, проходит в течение 1-4 дней, встречается у 5 – 15 % привитых детей. Могут быть аллергические реакции при наличии аллергии к стрептомицину.
Введение живой полиомиелитной вакцины реакции обычно не вызывает. Очень редко, с частотой 1 на 1 000 000 доз, у детей с иммунодефицитным состоянием возможно развитие вакциноассоциированного паралитического полиомиелита.
Для профилактики этого осложнения все дети получают комбинированную схему вакцинации – первые 2 прививки проводятся инактивированной полиомиелитной вакциной, а третья вакцинация и все ревакцинации – живой. При этом инактивированная полиомиелитная вакцина создает хороший общий иммунитет к полиомиелиту, на его фоне живая полиомиелитная вакцина создает местный иммунитет, надежно защищающий от вируса полиомиелита. При такой схеме вакцинации вакциноассоциированный паралитический полиомиелит не возникает.
Вакцины для профилактики полиомиелита:
- Живая полиомиелитная вакцина – БиВак полио. Вакцину закапывают в рот.
- Имовакс – инактивированная полиомиелитная вакцина
- Полиорикс — инактивированная полиомиелитная вакцина.
- Полимилекс — инактивированная полиомиелитная вакцина
Инактивированные полиомиелитные вакцины вводятся внутримышечно в передненаружную область бедра. Живая полиомиелитная вакцина – в виде капель на корень языка ребенка.
ВАКЦИНА ПРОТИВ КОРИ
Корь — острое, чрезвычайно заразное вирусное заболевание, встречающееся только у людей. При контакте с вирусом вероятность развития болезни близка к 100%. Заболевание характеризуется высокой температурой тела, общим тяжелым состоянием, кашлем, насморком, отечностью век, светобоязнью, гнойными выделения из глаз и сыпью. Корь опасна тяжелыми осложнениями: тяжелыми пневмониями с поражением плевры и образованием абсцессов в легких, язвенно-некротическими поражениями слизистых оболочек полости рта и кишечника, вплоть до распада мягких тканей, гнойным отитом, судорогами, редко – воспалением головного мозга (энцефалит), после которого наступает инвалидизация ребенка. По всему миру от кори ежегодно погибает до миллиона детей. Корью может заразиться и взрослый. Причем заболевание у него протекает тяжелее, чем у детей.
Для вакцинации против кори используется отечественная живая коревая вакцина
Вакцинация против кори проводится детям в возрасте 1 год, ревакцинация – в 6 лет. Если ребенок не был привит своевременно, то вакцинация осуществляется в любом возрасте, ревакцинация — через 6 месяцев от вакцинации. Вакцина вводится подкожно под лопатку или в наружную область плеча.
Зачем нужна ревакцинация? С годами иммунитет к заболеванию может несколько снизиться. Для поддержания иммунитета на уровне, способном защитить организм от инфекции, проводятся ревакцинации.
Введение любой вакцины вызывает ответную реакцию организма. Это начинает работать иммунная система в ответ на введение антигенов возбудителя. Иногда эти реакции имеют клинические проявления. Это обычные, нормальные вакцинальные реакции (процессы), под которыми понимают изменения в организме, развивающиеся с определенным постоянством после введения той или иной вакцины. Вакцинальные реакции бывают местными и общими.
Местная нормальная реакция – уплотнение тканей, краснота, не превышающая 8 см в диаметре, иногда легкая болезненность в месте введения вакцины; развивается сразу после введения препарата, проходит в течение 1-4 дней, встречается у 5 – 15 % привитых детей.
Общая нормальная реакция проявляется повышением температуры до 37,50 – 38,60С, иногда появляются нарушения сна, аппетита, недомогание.
К крайне редким тяжелым поствакцинальным реакциям относят: температуру более 400С, местную реакцию 8 см. в диаметре и более.
Вакцина против кори малореактогенна, но живой вирус у некоторых людей (редко) вызывает специфические реакции. У небольшого числа привитых, начиная с 4-5 дня после прививки может подняться температура, с 8-го по 12-й день даже до высоких цифр (выше 39,00С), появиться насморк, кашель, единичные элементы сыпи. Это является допустимой (обычной) реакцией организма на введение живой коревой вакцины, и на 13-14-й день состояние ребенка нормализуется. Реакции на вторую дозу возникают еще реже.
Крайне редко встречаются осложнения: аллергические реакции местные и общие, осложнения со стороны нервной системы (судороги, продолжительный пронзительный крик, энцефалопатия). Эти состояния при тщательном расследовании часто оказываются заболеваниями, начало которых по времени совпадает с вакцинальным процессом.
ВАКЦИНА ПРОТИВ ЭПИДЕМИЧЕСКОГО ПАРОТИТА («свинки»)
Эпидемический паротит – острая вирусная инфекция, при которой в основном поражаются слюнные железы. Они распухают, ребенку больно жевать и глотать. Кроме слюнных желез вирус эпидемического паротита может вызвать поражение поджелудочной железы (панкреатит), а также головного мозга (менингит, менингоэнцефалит). У 20-30% заболевших мальчиков-подростков воспаляются яички (орхит), что может послужить причиной бесплодия. У 5% заболевших девочек могут быть воспалены яичники (оофорит).
Для вакцинации против эпидемического паротита используется отечественная живая паротитная вакцина
Вакцинация против эпидемического паротита проводится детям в возрасте 1 год, ревакцинация – в 6 лет. Если ребенок не был привит своевременно, то вакцинация осуществляется в любом возрасте, ревакцинация — через 6 месяцев от вакцинации. Вакцина вводится подкожно под лопатку или в наружную область плеча.
Зачем нужна ревакцинация? С годами иммунитет к заболеванию может несколько снизиться. Для поддержания иммунитета на уровне, способном защитить организм от инфекции, проводятся ревакцинации.
Введение любой вакцины вызывает ответную реакцию организма. Это начинает работать иммунная система в ответ на введение антигенов возбудителя. Иногда эти реакции имеют клинические проявления. Это обычные, нормальные вакцинальные реакции (процессы), под которыми понимают изменения в организме, развивающиеся с определенным постоянством после введения той или иной вакцины. Вакцинальные реакции бывают местными и общими.
Местная нормальная реакция – уплотнение тканей, краснота, не превышающая 8 см в диаметре, иногда легкая болезненность в месте введения вакцины; развивается сразу после введения препарата, проходит в течение 1-4 дней, встречается у 5 – 15 % привитых детей.
Общая нормальная реакция проявляется повышением температуры до 37,50 – 38,60С, иногда появляются нарушения сна, аппетита, недомогание.
К крайне редким тяжелым поствакцинальным реакциям относят: температуру более 400С, местную реакцию 8 см. в диаметре и более.
Вакцина против эпидемического паротита малореактогенна, но живой вирус у некоторых людей (редко) вызывает специфические реакции. У небольшого числа привитых возможно повышение температуры с 5 по 13-14-й день и очень редко – на один-два дня припухание слюнных желез. Это является допустимой (обычной) реакцией организма на введение живой паротитной вакцины, и на 13-14-й день состояние ребенка нормализуется.
Крайне редко встречаются осложнения: аллергические реакции местные и общие, осложнения со стороны нервной системы (судороги, продолжительный пронзительный крик, энцефалопатия). Эти состояния при тщательном расследовании часто оказываются заболеваниями, начало которых по времени совпадает с вакцинальным процессом.
ВАКЦИНА ПРОТИВ КРАСНУХИ
Краснуха – острая вирусная инфекция, характеризующаяся невысоким подъемом температуры, увеличением лимфатических узлов, особенно на затылке, и мелкопятнистой сыпи. Обычно краснуха у детей протекает легко, но в редких случаях может поражаться головной мозг с развитием энцефалита.
Заболевание опасно для беременных женщин. Если беременная заболевает краснухой, особенно в первые три месяца беременности, то нередко беременность заканчивается выкидышем, рождением мертвого ребенка или ребенка с синдромом врожденной краснухи (врожденный порок сердца, слепота, глухота, в последствии – умственная отсталость), при заражении на поздних сроках беременности у ребенка может возникнуть энцефалит.
Для вакцинации против краснухи используется живая краснушная вакцина
Вакцинация против краснухи проводится детям в возрасте 1 год, ревакцинация – в 6 лет. Если ребенок не был привит своевременно, то вакцинация осуществляется в любом возрасте. Вакцина вводится подкожно под лопатку или в наружную область плеча.
Зачем нужна ревакцинация? С годами иммунитет к заболеванию может несколько снизиться. Для поддержания иммунитета на уровне, способном защитить организм от инфекции, проводятся ревакцинации.
Введение любой вакцины вызывает ответную реакцию организма. Это начинает работать иммунная система в ответ на введение антигенов возбудителя. Иногда эти реакции имеют клинические проявления. Это обычные, нормальные вакцинальные реакции (процессы), под которыми понимают изменения в организме, развивающиеся с определенным постоянством после введения той или иной вакцины. Вакцинальные реакции бывают местными и общими.
Местная нормальная реакция – уплотнение тканей, краснота, не превышающая 8 см в диаметре, иногда легкая болезненность в месте введения вакцины; развивается сразу после введения препарата, проходит в течение 1-4 дней, встречается у 5 – 15 % привитых детей.
Общая нормальная реакция проявляется повышением температуры до 37,50 – 38,60С, иногда появляются нарушения сна, аппетита, недомогание.
К крайне редким тяжелым поствакцинальным реакциям относят: температуру более 400С, местную реакцию 8 см. в диаметре и более.
Вакцина против краснухи малореактогенна, но живой вирус у некоторых людей (редко) вызывает специфические реакции. У небольшого числа привитых возможно повышение температуры с 5 по 13-14-й день, появление сыпи, кашля, насморка, а у взрослых – болей в суставах. Это является допустимой (обычной) реакцией организма на введение живой краснушной вакцины, и на 13-14-й день состояние ребенка нормализуется.
Крайне редко встречаются осложнения: аллергические реакции местные и общие, осложнения со стороны нервной системы (судороги, продолжительный пронзительный крик, энцефалопатия). Эти состояния при тщательном расследовании часто оказываются заболеваниями, начало которых по времени совпадает с вакцинальным процессом.
ПРИОРИКС
Это вакцина, защищающая сразу от трех вирусных инфекций – кори, эпидемического паротита, краснухи.
Корь — острое, чрезвычайно заразное вирусное заболевание, встречающееся только у людей. При контакте с вирусом вероятность развития болезни близка к 100%. Заболевание характеризуется высокой температурой тела, общим тяжелым состоянием, кашлем, насморком, отечностью век, светобоязнью, гнойными выделения из глаз и сыпью. Корь опасна тяжелыми осложнениями: тяжелыми пневмониями с поражением плевры и образованием абсцессов в легких, язвенно-некротическими поражениями слизистых оболочек полости рта и кишечника, вплоть до распада мягких тканей, гнойным отитом, судорогами, редко – воспалением головного мозга (энцефалит), после которого наступает инвалидизация ребенка. По всему миру от кори ежегодно погибает до миллиона детей. Корью может заразиться и взрослый. Причем заболевание у него протекает тяжелее, чем у детей.
Эпидемический паротит – острая вирусная инфекция, при которой в основном поражаются слюнные железы. Они распухают, ребенку больно жевать и глотать. Кроме слюнных желез вирус эпидемического паротита может вызвать поражение поджелудочной железы (панкреатит), а также головного мозга (менингит, менингоэнцефалит). У 20-30% заболевших мальчиков-подростков воспаляются яички (орхит), что может послужить причиной бесплодия. У 5% заболевших девочек могут быть воспалены яичники (оофорит).
Краснуха – острая вирусная инфекция, характеризующаяся невысоким подъемом температуры, увеличением лимфатических узлов, особенно на затылке, и мелкопятнистой сыпи. Обычно краснуха у детей протекает легко, но в редких случаях может поражаться головной мозг с развитием энцефалита.
В состав вакцины «приорикс», производства ГлаксоСмитКляйн, Бельгия, входят живые вакцины против кори, эпидемического паротита и краснухи.
Вакцинация проводится детям в возрасте 1 год, ревакцинация – в 6 лет. Вакцина альтернативная, т.е. приобретается за счет средств родителей и по желанию родителей. Вакцина вводится подкожно под лопатку или в наружную область плеча.
Введение любой вакцины вызывает ответную реакцию организма. Это начинает работать иммунная система в ответ на введение антигенов возбудителя. Иногда эти реакции имеют клинические проявления. Это обычные, нормальные вакцинальные реакции (процессы), под которыми понимают изменения в организме, развивающиеся с определенным постоянством после введения той или иной вакцины. Вакцинальные реакции бывают местными и общими.
Местная нормальная реакция – уплотнение тканей, краснота, не превышающая 8 см в диаметре, иногда легкая болезненность в месте введения вакцины; развивается сразу после введения препарата, проходит в течение 1-4 дней, встречается у 5 – 15 % привитых детей.
Общая нормальная реакция проявляется повышением температуры до 37,50 – 38,60С, иногда появляются нарушения сна, аппетита, недомогание.
К крайне редким тяжелым поствакцинальным реакциям относят: температуру более 400С, местную реакцию 8 см. в диаметре и более.
Вакцина малореактогенна, но живой вирус у некоторых людей (редко) вызывает специфические реакции. У небольшого числа привитых возможно повышение температуры с 5 по 13-14-й день, появление сыпи, кашля, насморк, очень редко – на один-два дня припухание слюнных желез. Это является допустимой (обычной) реакцией организма на введение живой вакцины, и на 13-14-й день состояние ребенка нормализуется.
Крайне редко встречаются осложнения: аллергические реакции местные и общие, осложнения со стороны нервной системы (судороги, продолжительный пронзительный крик, энцефалопатия). Эти состояния при тщательном расследовании часто оказываются заболеваниями, начало которых по времени совпадает с вакцинальным процессом.
ВАКЦИНЫ ПРОТИВ ТУБЕРКУЛЕЗА
Туберкулез – бактериальная инфекция, вызываемая микобактериями туберкулеза человека или животного. Поражаются легкие, кости, кожа, мочеполовая система, нервная система, глаза, лимфатические узлы. Туберкулез не поражает только волосы и ногти! Наиболее тяжелой формой заболевания является туберкулезный менингит (воспаление мозговых оболочек).
В наши дни в мире ежегодно заболевают туберкулезом более 9 млн. человек и 3-4 млн. умирают от него.
В России заболеваемость туберкулезом ( в том числе детей) за последние годы выросла более, чем в 2 раза и продолжает расти.
Для туберкулеза характерно постепенное, часто незаметное начало заболевания. Клинические проявления туберкулезной инфекции могут быть разные. Но всегда это сопровождается явлениями интоксикации. И всегда требует лечения.
Для вакцинации против туберкулеза существует две вакцины: БЦЖ и БЦЖ-М
Вводят вакцины внутрикожно в наружную верхнюю треть руки. Кожу после введения вакцины не обрабатывают, повязку не накладывают. В месте введения вакцины в течение 3-6 месяцев последовательно развиваются пятно, гнойничковый элемент, корочка и рубчик. Наличие рубчика свидетельствует о правильном проведении прививки. Подъема температуры, ухудшения общего состояния не бывает.
Вакцинацию против туберкулеза проводят новорожденным в роддоме на 3-7 сутки жизни вакциной БЦЖ, или при наличии при наличии временных противопоказаний – после их отмены дома вакциной БЦЖ-М. До 2-х месячного возраста прививки против туберкулеза проводятся без предварительной реакции Манту, после 2-х месяцев жизни – при отрицательном результате р. Манту. Ревакцинацию вакциной БЦЖ (повторное введение) проводят при отрицательном результате туберкулиновой пробы в 7 лет и в 14 лет.
Возможные осложнения после введения вакцины БЦЖ и БЦЖ-М: лимфаденит, инфильтрат, холодный абсцесс, язва, келоидный рубец, остеит, генерализованный БЦЖ-ит. Осложнения встречаются не часто, но при появлении у ребенка каких-либо симптомов, жалоб необходимо обратиться к врачу.
ВАКЦИНЫ ПРОТИВ ГЕПАТИТА В
Гепатит В – вирусная инфекция, широко распространенная во всем мире, вызывающая поражение печени, вплоть до цирроза (гибели клеток печени с образованием рубцовой ткани) или рака печени. Вирус содержится в крови и любых жидкостях организма зараженного человека (слюна, сперма, вагин6альный секрет). Путей заражения гепатитом В много: при инъекциях, половым путем, при тесном контакте с больным в быту через парезы, раны, при использовании общих инструментов (ножниц, бритв, игл для татуировки), мочалок, расчесок, зубных щеток и т.п. Новорожденный ребенок может заразиться от больной (инфицированной ) матери. По данным Всемирной организации здравоохранения (ВОЗ), ежегодно от гепатита В в мире погибает около 1 000 000 человек.
Вакцины против гепатита В не содержат вирус, созданы генно-инженерным путем, содержат белок пищевых дрожжей.
Первую прививку против гепатита В проводят в роддоме в первый день жизни ребенка, через 1 месяц – вторую вакцинацию, в 6 месяцев – третью. Детям, родившимся от матерей-носителей вируса гепатита В или больных гепатитом В, вакцинацию проводят 4-х кратно: в первый день жизни, в 1 месяц, в 2 месяца, в 12 месяцев. Все вакцины против гепатита В вводят внутримышечно: детям до 2 лет – в бедро, старше – в дельтовидную мышцу (высоко в руку).
На месте введения вакцины могут появиться уплотнение и краснота, которые проходят через несколько дней. Небольшое повышение температуры бывает редко и быстро проход.
Теоретически возможна аллергическая сыпь на вакцину при наличии аллергической реакции на пекарские дрожжи, но т.к. аллергическая реакция на пекарские дрожжи встречается крайне редко, аллергическая сыпь на вакцину тоже почти не регистрируется в мире.
БУБОКОКК
Это вакцина против коклюша, дифтерии, столбняка, гепатита В.
Коклюш вызывается коклюшной палочкой. Заболевание характеризуется приступами спазматического кашля, поражением дыхательной, сердечно-сосудистой и нервной систем. Происходит скапливание густой стекловидной мокроты в бронхах, которую тяжело откашлять и взрослому человеку. Ребенок «заходится» в кашле. Опасен коклюш и своими осложнениями, которые развиваются у 30% — 50% и выше заболевших: воспалением легких (пневмонией), а у маленьких детей – поражением головного мозга (энцефалопатией) с возможными повторными судорогами. При заболевании коклюшем непривитых детей в возрасте до года умереть может каждый пятый ребенок.
Дифтерия – инфекция, которую вызывает дифтерийная палочка. Клинические проявления заболевания обусловлены действием дифтерийного токсина (продукта жизнедеятельности дифтерийной палочки). Могут поражаться миндалины, зев, гортань, нос, кожа, слизистые оболочки. У непривитых заболевание характеризуется тяжелым течением с последующим развитием осложнений со стороны сердечнососудистой и нервной системы. От дифтерии среди непривитых умирают 10 – 20% заболевших. Антибиотики при лечении дифтерии неэффективны, лечение проводят специфической противодифтерийной сывороткой, введение которой само может вызвать тяжелые аллергические состояния.
Столбняк – инфекция, которую вызывает столбнячная палочка. Это заболевание с явлениями выраженной интоксикации нервной системы, проявляющейся в виде тонических и клонических мышечных судорог. Смерть наступает от паралича дыхательной мускулатуры. От столбняка умирают от 67 до 91% заболевших.
Гепатит В – вирусная инфекция, широко распространенная во всем мире, вызывающая поражение печени, вплоть до цирроза (гибели клеток печени с образованием рубцовой ткани) или рака печени. Вирус содержится в крови и любых жидкостях организма зараженного человека (слюна, сперма, вагин6альный секрет). Путей заражения гепатитом В много: при инъекциях, половым путем, при тесном контакте с больным в быту через парезы, раны, при использовании общих инструментов (ножниц, бритв, игл для татуировки), мочалок, расчесок, зубных щеток и т.п. Новорожденный ребенок может заразиться от больной (инфицированной) матери. По данным Всемирной организации здравоохранения (ВОЗ), ежегодно от гепатита В в мире погибает около 1 000 000 человек.
В состав вакцины входят: коклюшная убитая вакцина, дифтерийный и столбнячный анатоксины (иммунитет к дифтерии и столбняку вырабатывается против токсинов, обуславливающих заболевание), а также рекомбинантная вакцина против гепатита В.
Вакцина применяется в том случае, если ребенку необходимо сделать АКДС и вакцинацию против гепатита В, вводится глубоко внутримышечно в передненаружную область бедра.
Введение любой вакцины вызывает ответную реакцию организма. Это начинает работать иммунная система в ответ на введение антигенов возбудителя. Иногда эти реакции имеют клинические проявления. Это обычные, нормальные вакцинальные реакции (процессы), под которыми понимают изменения в организме, развивающиеся с определенным постоянством после введения той или иной вакцины. Вакцинальные реакции бывают местными и общими.
Местная нормальная реакция – уплотнение тканей, краснота, не превышающая 8 см в диаметре, иногда легкая болезненность в месте введения вакцины; развивается сразу после введения препарата, проходит в течение 1-4 дней, встречается у 5 – 15 % привитых детей.
Общая нормальная реакция проявляется повышением температуры до 37,50 – 38,60С, иногда появляются нарушения сна, аппетита, недомогание.
К крайне редким тяжелым поствакцинальным реакциям относят: температуру более 400С, местную реакцию 8 см. в диаметре и более.
Крайне редко встречаются осложнения: аллергические реакции местные и общие, осложнения со стороны нервной системы (судороги, продолжительный пронзительный крик, энцефалопатия). Эти состояния при тщательном расследовании часто оказываются заболеваниями, начало которых по времени совпадает с вакцинальным процессом.
МОНОВАКЦИНЫ ПРОТИВ ГЕМОФИЛЬНОЙ ТИПА b ИНФЕКЦИИ (ХИБ-ИНФЕКЦИИ)
Гемофильная типа b (Хиб) инфекция является причиной 40% всех гнойных менингитов у маленьких детей, умирает 5 – 25% всех заболевших, 40% переболевших инвалидизируется в результате поражения нервной системы, зрения, слуха (развивается глухота). Инфекция вызывает также воспаление легких, суставов, полости рта, является причиной повторных гнойных отитов, респираторных заболеваний. Болеют в основном дети от 2 месяцев до 5 лет и дети с нарушением иммунитета в любом возрасте.
Схема вакцинации против гемофильной типа b (Хиб) инфекции:
— дети, начинающие получать прививки против Хиб-инфекции с 3 до 6 месяцев прививаются трехкратно с интервалов в 1,5 месяца с ревакцинацией в 1 год 6 месяцев;
— дети, начинающие получать прививки против Хиб-инфекции с 6 до 12 месяцев прививаются двукратно с интервалов в 1,5 месяца с ревакцинацией в 1 год 6 месяцев;
— дети старше года прививаются однократно
Для вакцинации против гемофильной типа b (Хиб) инфекции используются две вакцины: Хиберикс (ГласкоСитКляйн, Бельгия) и Акт-хиб (Санофи Пастер, Франция). Вакцины против гемофильной типа b (Хиб) инфекции вводятся внутримышечно или подкожно.
Введение любой вакцины вызывает ответную реакцию организма. Это начинает работать иммунная система в ответ на введение антигенов возбудителя. Иногда эти реакции имеют клинические проявления. Это обычные, нормальные вакцинальные реакции (процессы), под которыми понимают изменения в организме, развивающиеся с определенным постоянством после введения той или иной вакцины. Вакцинальные реакции бывают местными и общими.
Местная нормальная реакция – уплотнение тканей, краснота, не превышающая 8 см в диаметре, иногда легкая болезненность в месте введения вакцины; развивается сразу после введения препарата, проходит в течение 1-4 дней, встречается у менее 10 % привитых детей.
Общая нормальная реакция проявляется повышением температуры до 37,50 – 38,60С (до 1% привитых детей).
К крайне редким тяжелым поствакцинальным реакциям относят: температуру более 400С, местную реакцию 8 см. в диаметре и более.
Вакцины не имеют специальных противопоказаний, кроме гиперчувствительности к ее компонентам и сильной реакцией на предыдущую дозу. ВИЧ-инфекция не является противопоказанием.
ПЕНТАКСИМ
Это вакцина против коклюша (бесклеточная), дифтерии, столбняка, полиомиелита (инактивированная) и гемофильной инфекции типа b.
Коклюш вызывается коклюшной палочкой. Заболевание характеризуется приступами спазматического кашля, поражением дыхательной, сердечно-сосудистой и нервной систем. Происходит скапливание густой стекловидной мокроты в бронхах, которую тяжело откашлять и взрослому человеку. Ребенок «заходится» в кашле. Опасен коклюш и своими осложнениями, которые развиваются у 30% — 50% и выше заболевших: воспалением легких (пневмонией), а у маленьких детей – поражением головного мозга (энцефалопатией) с возможными повторными судорогами. При заболевании коклюшем непривитых детей в возрасте до года умереть может каждый пятый ребенок.
Дифтерия – инфекция, которую вызывает дифтерийная палочка. Клинические проявления заболевания обусловлены действием дифтерийного токсина (продукта жизнедеятельности дифтерийной палочки). Могут поражаться миндалины, зев, гортань, нос, кожа, слизистые оболочки. У непривитых заболевание характеризуется тяжелым течением с последующим развитием осложнений со стороны сердечнососудистой и нервной системы. От дифтерии среди непривитых умирают 10 – 20% заболевших. Антибиотики при лечении дифтерии неэффективны, лечение проводят специфической противодифтерийной сывороткой, введение которой само может вызвать тяжелые аллергические состояния.
Столбняк – инфекция, которую вызывает столбнячная палочка. Это заболевание с явлениями выраженной интоксикации нервной системы, проявляющейся в виде тонических и клонических мышечных судорог. Смерть наступает от паралича дыхательной мускулатуры. От столбняка умирают от 67 до 91% заболевших.
Полиомиелит — это острая вирусная инфекция. Вызывается вирусами полиомиелита трех типов. Поражается в основном спиной мозг, но иногда и головной. Возникают параличи (ребенок не может ходить) или парезы конечностей (хромота). Заболевание ведет к инвалидизации (пораженная конечность плохо растет, слабеет, мышцы атрофируются).
Гемофильная типа b (Хиб) инфекция является причиной 40% всех гнойных менингитов у маленьких детей, умирает 5 – 25% всех заболевших, 40% переболевших инвалидизируется в результате поражения нервной системы, зрения, слуха (развивается глухота). Инфекция вызывает также воспаление легких, суставов, полости рта, является причиной повторных гнойных отитов, респираторных заболеваний. Болеют в основном дети от 2 месяцев до 5 лет и дети с нарушением иммунитета в любом возрасте.
Вакцина вводится глубоко внутримышечно в передненаружную область бедра.
Введение любой вакцины вызывает ответную реакцию организма. Это начинает работать иммунная система в ответ на введение антигенов возбудителя. Иногда эти реакции имеют клинические проявления. Это обычные, нормальные вакцинальные реакции (процессы), под которыми понимают изменения в организме, развивающиеся с определенным постоянством после введения той или иной вакцины. Вакцинальные реакции бывают местными и общими.
Местная нормальная реакция – уплотнение тканей, краснота, не превышающая 8 см в диаметре, иногда легкая болезненность в месте введения вакцины; развивается сразу после введения препарата, проходит в течение 1-4 дней, встречается у 5 – 15 % привитых детей.
Общая нормальная реакция проявляется повышением температуры до 37,50 – 38,60С, иногда появляются нарушения сна, аппетита, недомогание.
К крайне редким тяжелым поствакцинальным реакциям относят: температуру более 400С, местную реакцию 8 см. в диаметре и более.
Крайне редко встречаются осложнения: аллергические реакции местные и общие, осложнения со стороны нервной системы (судороги, продолжительный пронзительный крик, энцефалопатия). Эти состояния при тщательном расследовании часто оказываются заболеваниями, начало которых по времени совпадает с вакцинальным процессом.
ВАКЦИНЫ ПРОТИВ ГЕПАТИТА А
Гепатит А – острое вирусное заболевание, поражающее печень. Проявляется заболевание слабостью, снижением аппетита, рвотой, желтой окраской кожи, обесцвеченным стулом, темной окраской мочи. Бывает затяжное и осложненное течение гепатита А. Наиболее тяжело болеют люди с хроническими заболеваниями печени, у них возможен смертельный исход.
Для профилактики гепатита А применяются убитые отечественные (ГЕП-А-ин-ВАК, с 3-х лет) и зарубежные (Хаврикс, с 1 года, и Аваксим, с2 лет) вакцины.
Схема вакцинации две прививки с интервалом 6 – 18 месяцев. Вакцина вводится внутримышечно (предпочтительно) или подкожно.
Введение любой вакцины вызывает ответную реакцию организма. Это начинает работать иммунная система в ответ на введение антигенов возбудителя. Иногда эти реакции имеют клинические проявления. Это обычные, нормальные вакцинальные реакции (процессы), под которыми понимают изменения в организме, развивающиеся с определенным постоянством после введения той или иной вакцины. Вакцинальные реакции бывают местными и общими.
Местная нормальная реакция – уплотнение тканей, краснота, не превышающая 8 см в диаметре, иногда легкая болезненность в месте введения вакцины; развивается сразу после введения препарата, проходит в течение 1-4 дней, встречается у 5 – 15 % привитых детей.
Общая нормальная реакция проявляется повышением температуры до 37,50 – 38,60С, иногда появляются нарушения сна, аппетита, недомогание.
К крайне редким тяжелым поствакцинальным реакциям относят: температуру более 400С, местную реакцию 8 см. в диаметре и более.
Крайне редко встречаются осложнения: аллергические реакции местные и общие. Эти состояния при тщательном расследовании часто оказываются заболеваниями, начало которых по времени совпадает с вакцинальным процессом.
ВЕТРЯНАЯ ОСПА
Ветряная оспа -это острое инфекционное заболевание, передающееся воздушно-капельным путем. Инфекция крайне заразна. Она характеризуется лихорадкой, умеренно выраженной интоксикацией и распространенной везикулезной сыпью. Кроме часто встречающейся легкой формы ветряная оспа может протекать в виде среднетяжелой и тяжелой форм, когда резко выражены симптомы интоксикации, может быть поражение головного мозга. А также бывают геморрагическая форма (могут быть кровоизлияния в кожу, слизистые, носовые кровотечения, кровавая рвота), гангренозная форма (некрозы и глубокие язвы на месте пузырьков). Осложнения при ветряной оспе встречаются редко. К ним относятся пневмонии, круп, энцефалиты, менингоэнцефалиты, миелиты, невриты. Возможно присоединение бактериальной инфекции.
Для вакцинации против ветряной оспы используются следующие живые вакцины:
- Варилрикс (ГласкоСмитКляйн, Бельгия)
- Окавакс ( Институт Бикен, Япония)
Схема вакцинации: вакцинация в год и ревакцинация в 6 лет, при вакцинации против ветряной оспы детей старше 6 лет – прививки проводятся двукратно с интервалом в 6 небель. Вакцины против ветряной оспы вводятся подкожно.
У детей, перенесших ветряную оспу, вакцина уменьшает частоту опоясывающего лишая.
Введение любой вакцины вызывает ответную реакцию организма. Это начинает работать иммунная система в ответ на введение антигенов возбудителя. Иногда эти реакции имеют клинические проявления. Это обычные, нормальные вакцинальные реакции (процессы), под которыми понимают изменения в организме, развивающиеся с определенным постоянством после введения той или иной вакцины. Вакцинальные реакции бывают местными и общими.
Местная нормальная реакция – уплотнение тканей, краснота, не превышающая 8 см в диаметре, иногда легкая болезненность в месте введения вакцины; развивается сразу после введения препарата, проходит в течение 1-4 дней, встречается у 5 – 15 % привитых детей.
Общая нормальная реакция проявляется повышением температуры до 37,50 – 38,60С, иногда появляются нарушения сна, аппетита, недомогание.
К крайне редким тяжелым поствакцинальным реакциям относят: температуру более 400С, местную реакцию 8 см. в диаметре и более.
Вакцина малореактогенна, но живой вирус у некоторых людей (редко) вызывает специфические реакции. У небольшого числа привитых возможно повышение температуры с 5 по 13-14-й день, появление сыпи. Это является допустимой (обычной) реакцией организма на введение живой вакцины, и на 13-14-й день состояние ребенка нормализуется.
В исключительно редких случаях (частота 1:1 000 000) в период от нескольких дней до трех недель после вакцинации может развиться идеопатическая тромбоцитопеническая пурпура.
ВАКЦИНЫ ПРОТИВ ПНЕВМОКОККОВОЙ ИНФЕКЦИИ
Пневмококковая инфекция – вызывается бактериями и характеризуется тяжелыми заболеваниями ушей (отит), легких, других органов, заражением крови (сепсис), поражением мозговых оболочек (менингит). Пик заболеваемости наблюдается на 1 – 2 году жизни и у пожилых людей. Иммунизация рекомендуется детям первых лет жизни, пожилым людям, пожилым людям, пациентам в учреждениях постоянного пребывания, больным при отсутствии селезенки, онкологических заболеваниях, сахарным диабетом, хронической почечной патологией, ВИЧ. Вакцина показана часто болеющим, детям с увеличением аденоидов, с бронхолегочной патологией, инфицированным туберкулезом.
Для вакцинации против пневмококковой инфекции используется три вакцины: превенар и синфлорикс, разрешенные к применению с 2-х месячного возраста, и пневмо-23, разрешенная к применению с 2-х летнего возраста.
Схема вакцинации:
Вакцинация проводится двукратно (в 2 мес. и 4,5 мес.) с ревакцинацией в 1 год 3 месяца. Если ребенок прививается на втором году жизни – двукратно без ревакцинации. У лиц старше 2 лет – однократно.
Вакцины против пневмококковой инфекции вводятся внутримышечно, детям первых лет жизни в передненаружную поверхность бедра.
Введение любой вакцины вызывает ответную реакцию организма. Это начинает работать иммунная система в ответ на введение антигенов возбудителя. Иногда эти реакции имеют клинические проявления. Это обычные, нормальные вакцинальные реакции (процессы), под которыми понимают изменения в организме, развивающиеся с определенным постоянством после введения той или иной вакцины. Вакцинальные реакции бывают местными и общими.
Местная нормальная реакция – уплотнение тканей, краснота, не превышающая 8 см в диаметре, иногда легкая болезненность в месте введения вакцины; развивается сразу после введения препарата, проходит в течение 1-4 дней, встречается у 5% привитых детей.
Общая нормальная реакция проявляется повышением температуры до 37,50 – 38,60С, иногда появляются нарушения сна, аппетита, недомогание.
К крайне редким тяжелым поствакцинальным реакциям относят: температуру более 400С, местную реакцию 8 см. в диаметре и более.
К редко встречающимся осложнениям при использовании вакцины «превенар» относятся отек Квинке, бронхоспазм, судороги, дерматит, зуд, крапивница.
ВАКЦИНЫ ПРОТИВ КЛЕЩЕВОГО ЭНЦЕФАЛИТА
Клещевой энцефалит – природно-очаговое (характерно только для определенных территорий) вирусное заболевание с преимущественным поражением центральной нервной системы. Переносчиками и резервуарами клещевого энцефалита являются иксодовые клещи. Заражение возможно при употреблении в пищу сырого коровьего или козьего молока. Вирус сохраняется в клещах в течение всей их жизни и передается от поколения к поколению, что делает клещей природным очагом инфекции. Заражение клещевым энцефалитом может произойти и без посещения леса – клещ может быть принесен домой с ветками, цветами, на шерсти домашних животных, на одежде людей. При заболевании вирус поражает головной и спиной мозг, характерны упорные головные боли, судороги, параличи. Заболевание никогда не проходит бесследно, у переболевших на всю жизнь остаются осложнения различной степени тяжести.
Наша область является эндемичной по этому заболеванию, т.е. опасность инфицирования клещевым энцефалитом на территории Свердловской области (в т.ч. и в нашем городе) довольно велика.
Для вакцинации детского населения применяются следующие вакцины:
- «ФСМЕ-ИММУН Инжект» Австрия, разрешенная к применению с годовалого возраста;
- «ЭНЦЕПУР» Германия, разрешенная к применению с годовалого возраста;
- Вакцина против клещевого энцефалита культуральная очишенная концентрированная инактивированная сухая (г. Москва), разрешенная к применению с 4-х летнего возраста;
- КлещЭвак (г. Москва), разрешенная к применению с годовалого возраста.
- «ЭнцеВир Нео детский» (Россия)
Схема вакцинации: вакцинация двукратно с интервалом для отечественной вакцины 1-6 месяцев, для импортной 1-2 месяца; первая ревакцинация для всех вакцин через год после вакцинации, отдаленные ревакцинации 1 раз в 3 года. Вакцины вводятся внутримышечно, а отечественная для старших возрастов может быть введена подкожно в подлопаточную область.
Введение любой вакцины вызывает ответную реакцию организма. Это начинает работать иммунная система в ответ на введение антигенов возбудителя. Иногда эти реакции имеют клинические проявления. Это обычные, нормальные вакцинальные реакции (процессы), под которыми понимают изменения в организме, развивающиеся с определенным постоянством после введения той или иной вакцины. Вакцинальные реакции бывают местными и общими.
Местная нормальная реакция – уплотнение тканей, краснота, не превышающая 8 см в диаметре, иногда легкая болезненность в месте введения вакцины; развивается сразу после введения препарата, проходит в течение 1-4 дней, встречается у 5% привитых детей.
Общая нормальная реакция проявляется повышением температуры до 37,50 – 38,60С, иногда появляются нарушения сна, аппетита, недомогание.
После первой дозы иногда наблюдается кратковременное повышение температуры, головная боль, боли в конечностях, тошнота и рвота. На следующие дозы эти симптомы наблюдаются еще реже.
К крайне редким тяжелым поствакцинальным реакциям относят: температуру более 400С, местную реакцию 8 см. в диаметре и более.
Крайне редки аллергические реакции.
ВАКЦИНЫ ПРОТИВ ГРИППА
Грипп – это острое инфекционное вирусное заболевание, передающееся воздушно-капельным путем, поражающее верхние дыхательные пути.
По своей социальной значимости он находится на первом месте среди всех болезней человека. Заболеваемость гриппом и ОРВИ превышает суммарную заболеваемость всеми остальными инфекциями: даже вне эпидемии грипп и ОРВИ составляют до 40% всех заболеваний взрослых и более 60% заболеваний среди детей. Ежегодно по всему земному шару фиксируется ни одна сотня тысяч смертей. Каждые 2-3 года возникают эпидемии. Во время эпидемии каждый пятый россиянин болеет гриппом.
Случаются и пандемии, когда заболевает большинство населения по всему земному шару. Такое массовое инфицирование населения происходит при возникновении нового типа вируса, имеющего незнакомые для иммунной системы человека антигены, т.е. когда у всего населения земного шара нет иммунитета к данному вирусу. Пандемии опасны из-за своего масштаба, из-за тяжести заболевания у многих. Так пандемия 1918-1919 гг. унесла 20 миллионов жизней.
Иммунитет после перенесенного гриппа кратковременный, типоспецифический (т.е. только к тому типу вируса, который вызвал заболевание). Повторные заболевания, вызванные этим же типом вируса возможны через 2-5 лет.
Наиболее частым осложнением гриппа является вторичная бактериальная пневмония. Именно от нее погибает большинство детей младшего возраста, пожилых людей и больных, страдающих хроническими заболеваниями. Пневмония развивается спустя 4-14 дней после исчезновения симптомов гриппа.
Кроме пневмонии встречаются и другие респираторные осложнения: круп (ларинготрахеит), средний отит, синусит, ринит. Грипп также может спровоцировать обострение хронических заболеваний легких (астма, бронхит), декомпенсацию сердечно-сосудистых заболеваний (миокардит, перикардит), почечной недостаточности или эндокринных расстройств (сахарный диабет).
Для профилактики гриппа используются живые, инактивированные, субъединичные и сплит-вакцины.
В Свердловской области преимущественно для вакцинации против гриппа используются субъединичные и сплит-вакцины.:
- Гриппол и Гриппол-плюс. Применяется с 6-ти месячного возраста.
- Совигрипп. Применяется с 6-ти месячного возраста.
- Ультрикс. Применяется с 6 лет.
- Флюарикс (Бельгия) Применяется с 12-ти месяцев.
- Инфлювак (Нидерланды) Применяется с 6-ти месяцев.
- Агриппал (Италия) Применяется с 6-ти месяцев.
- Бегривак (Германия) Применяется с 6-ти месяцев.
- Ваксигрип (Франция) Применяется с 12-ти месяцев.
Инактивированные вакцины вводят внутримышечно или глубоко подкожно в верхнюю треть наружной поверхности плеча.
Говоря обо всех этих вакцинах, хотелось бы отметить, что в состав данных вакцин не входит вирус ни в живом, ни в убитом виде. Все перечисленные вакцины содержат только поверхностные антигены вируса, на которые и вырабатывается иммунитет. Заболевание они вызывать не могут. Наличие же симптомов вирусной инфекции после прививки у некоторых людей связано с тем, что прививки против гриппа делаются в период роста респираторной инфекции. Это просто ОРВИ, которая была бы и без прививки. Это случайное совпадение. От гриппа же прививки эти защищают очень надежно, даже если иммунитет после прививки формируется на фоне ОРВИ. При этом не утяжеляется течение респираторной инфекции. Прививки против гриппа лучше делать до начала эпидемического сезона гриппа.
Прививочные реакции и осложнения. Живые вакцины в течение 3 суток после вакцинации у 2% привитых могут вызывать повышение температуры до 37,50С, легкое недомогание, головную боль, катаральные явления. При подкожном введении убитых вакцин допускается кратковременное повышение температуры выше 37,50С или инфильтратов до 50 мм не более, чем у 3% привитых. При впрыскивании вакцины в нос также возможно кратковременное повышение температуры. Субъединичные и сплит-вакцины дают слабые кратковременные реакции.
Возможны аллергические реакции при наличии анафилактической реакции на куриный белок. В этом случае прививки против гриппа противопоказаны.
ВАКЦИНЫ ПРОТИВ ПАПИЛЛОМАВИРУСНОЙ ИНФЕКЦИИ
В настоящее время известно более 120 типов вируса паппиломы человека, некоторые из них вызывают бородавки на коже, но более 30 типов инфицируют половой тракт. Инфицирование женщин вирусом паппиломы человека является важнейшим фактором канцерогенеза шейки матки. Этот вирус был выявлен в 99,7% биоптатов у женщин с раком шейки матки. Рак шейки матки занимает второе место среди злокачественных опухолей репродуктивных органов у женщин и уступает только раку молочной железы.
По региональному календарю прививки против папилломавирусной инфекции рекомендованы девушкам с 13 летнего возраста.
Для иммунопрофилактики используется две вакцины:
- Гардасил (Мерк Шарп и Доум) – 1 доза (0,5 мл) содержит белок L1 типов 6 и 18 (по 20 мкг), 11 и 16 (по 40 мкг), сорбент –маморфный алюминия гидроксифофатсульфат. Схема введения: 0-2-6 мес.
- Церварикс (ГласкоСмитКляйн) — 1 доза (0,5 мл) содержит белок L1 типов 6 и 18 (по 20 мкг), 50 мкг 3-О-дезацил 1-4-монофосфорил липид А, алюминия 0,5 мг, 0,624 мг дигидрофосфат-динидрата. Схема введения: 0-1-6 мес.
Вакцины вводятся внутримышечно.
Введение любой вакцины вызывает ответную реакцию организма. Это начинает работать иммунная система в ответ на введение антигенов возбудителя. Иногда эти реакции имеют клинические проявления. Это обычные, нормальные вакцинальные реакции (процессы), под которыми понимают изменения в организме, развивающиеся с определенным постоянством после введения той или иной вакцины.
Из всех реакций на вакцину чаще регистрируется боль в месте инъекции и головная боль, кратковременное повышение температуры, тошнота, рвота, боли в мышцах и суставах. Крайне редко могут быть сыпи, зуд, воспаление органов малого таза.
ВАКЦИНЫ ПРОТИВ РОТОВИРУСНОЙ ИНФЕКЦИИ
Ротовирусная инфекция – основная причина острого гастроэнтерита, к возрасту 5 лет ею переболевают практически все дети. Эпидемии наблюдаются в зимне-весенний период. В мире ротовирус уносит более 600000 детских жизней в год.
Инкубационный период составляет до пяти суток, при этом острый период начинается с третьего-седьмого дня. Для восстановления после перенесённой болезни ребёнку требуется до пяти суток.
Для данного заболевания характерно острое начало. Основными его признаками являются рвота, резкое повышение температуры тела, часто возникает понос. Стул при данном патологическом состоянии довольно характерный. В первый день он жидкий, желтый, затем приобретает глинообразную окраску. Обычно среди заболевших отмечается появление насморка, покраснение горла и болезненные ощущения при глотании. Для острого периода характерно отсутствие аппетита, а также состояние упадка сил. Ротовирусная инфекция у детей имеет следующее течение: утром отмечается вялость, капризность, тошнота, возможна рвота (иногда со слизью). Аппетит значительно снижен, после принятия пищи рвота характеризуется присутствием кусочков непереваренной еды, также она возникает при употреблении жидкости в объёме свыше пятидесяти миллилитров. В течение дня повышается температура тела, причём к вечеру она может достигать тридцати девяти градусов. Длительность состояния с повышенной температурой может составлять пять дней.
Самолечение грозит развитием осложнений и более тяжёлым течением заболевания. К таким осложнениям относят присоединение к вирусу бактериальной инфекции, отмирание клеток головного мозга (при значительном повышении температуры). В тяжёлых случаях может отмечаться летальный исход.
В Российской Федерации зарегистрировано две вакцины против ротовирусной инфекции:
- Роторикс (Англия)
- РотаТек (Швецария)
Реактогенность обеих вакцин низкая. Вакцины живые в виде капель в рот. Крайне редко в поствакцинальный период может быть повышение температуры, разжижение стула, иногда – рвота.
Первую прививку против ротовирусной инфекции необходимо поставить в возрасте с 6 до 12 недель, все три – до 32 недель. Вакцинация проводится трехкратно с интервалом между прививками в 1 месяц.
| Полиомиелит |
| Каков текущий статус полиомиелита в Мир? |
| С момента глобального Инициатива по ликвидации полиомиелита была запущена в В 1988 г. число случаев полиомиелита во всем мире снизилось. снизился более чем на 99.99%. Среди трех серотипы дикого полиовируса (ДПВ), только тип 1 (WPV1) выявляется с 2012 г. По всему миру ликвидация ДПВ типа 2 была объявлена в 2015; ДПВ типа 3 был объявлен искорененным в 2019. Количество выявленных случаев ДПВ1 составляет достигли исторического минимума (33 случая в 2018 г. и 176 в 2019 г.) в двух последних странах с эндемичная передача ДПВ1 (Афганистан и Пакистан). |
| Это снижение случаев полиомиелита во всем мире можно отнести в первую очередь использовать живые, ослабленные оральные вакцина против полиовируса (ОПВ) в национальной рутинной практике графики иммунизации и массовая вакцинация кампании.Успех и безопасность Использование ОПВ компенсируется редким появлением генетически дивергентного вакцинного происхождения полиовирусы (ВРПВ), чей генетический дрейф от родительские штаммы ОПВ указывают на длительный репликация или циркуляция. Циркулирующие ПВПВ (цПВВП) могут появиться в районах с низким охват иммунизацией и может вызвать вспышки паралитического полиомиелита.Кроме того, связанные с иммунодефицитом ПВВП (иПВВП) могут возникают у лиц с первичными иммунодефициты и могут воспроизводиться и быть выводится годами. С января 2018 г. по март Новые вспышки цПВВП в 2020 г. были подтверждены в 26 странах. страны; из них штаммы cVDPV2 были наиболее часто обнаруживаются, вызывая 547 случаев в 21 страна. |
| После возникновение множественных вспышек цПВВП2 во время за предыдущие 15 лет, в апреле 2016 года, все страны, использующие ОПВ, отказались от использования трехвалентных ОПВ (тОПВ; типы Сэбина 1, 2 и 3) в двухвалентная ОПВ (бОПВ; типы 1 и 3 по Сэбину).К контролировать и предотвращать вспышки цПВВП2, примерно 100 миллионов дозы моновалентной ОПВ 2-го типа (мОПВ2) имеют был распространен в пострадавших странах: в кроме того, новая моновалентная ОПВ типа 2 (nOPV2), что меньше вероятность возникновения заболевания cVPDV находится в завершающие этапы подготовки к замене текущий mOPV2.Для защиты от паралич полиовируса 2 типа, 176 стран, потребляющих ОПВ, внедрили минимум 1 доза инъекционного инактивированного полиомиелита вакцина (ИПВ) начиная с 2015 года. информация о программа ликвидации полиомиелита доступна на Сайт CDC по адресу www.cdc.gov/polio. |
| Каков обычный график введения ИПВ (IPOL, Санофи Пастер) детям? |
| В США все младенцы и дети должны получить 4 дозы ИПВ в возрасте 2, 4, 6–18 месяцев и 4–6 лет.Первую дозу можно ввести уже в 6 часов. недельного возраста. Окончательная доза должна быть вводить в возрасте 4 лет и старше, независимо от количества предыдущих доз, и нужно дать 6 месяцев или более после предыдущей дозы. Четвертая доза в обычной серии IPV нет необходимости, если третья доза была дана в возрасте 4 лет или старше и 6 месяцев или более после предыдущей дозы. |
| Младенцы и дети едут в районы, где есть был диким полиовирусом или полиовирусом вакцинного происхождения тираж за последние 12 месяцев должен быть вакцинированный по штатному расписанию.Если рутинная серия не может быть введена в рекомендуемые интервалы до защиты необходимо, может использоваться ускоренный график: 1) первый доза должна быть дана младенцам в возрасте 6 недель и старше, 2) вторая и третья дозы должно быть вводится через 4 недели или более после предыдущие дозы и 3) минимальный интервал между третьей и четвертой дозами составляет 6 месяцы.Если соответствующая возрасту серия не завершена до отбытие, оставшиеся дозы ИПВ для завершения полную серию следует вводить, когда возможно, на интервалы, рекомендованные для ускоренного расписания. Если необходимы дозы во время проживания в пораженной стране вакцина против полиомиелита что доступно (IPV или пероральная вакцина против полиомиелита). |
| Что такое расписание для детей старшего возраста, у которых нет завершили свою серию IPV? |
| График для вакцинация против полиомиелита для невакцинированных или недовакцинированные дети старшего возраста до 17 лет лет — это 2 дозы ИПВ, разделенные 4–8 недели и третья доза через 6–12 месяцев после второй доза.Если нужен ускоренный график, ребенок должен получить две дозы, разделенные не менее чем на 4 недель и дать третью (последнюю) дозу не менее Через 6 месяцев после второй дозы. Вакцина от полиомиелита обычно не вводится в США. возраст жителей 18 лет и старше. |
| Если взрослые сделать прививку от полиомиелита? |
| Обычный полиомиелит вакцинация жителей США 18 лет и старше, включая тех, кто работает в здравоохранение или связанные со здравоохранением обучение — не рекомендуемые.Рекомендуется вакцинация от полиомиелита. для всех путешественников в страны с дикими полиовирус (ДПВ) или полиовирус вакцинного происхождения (ВДПВ) тираж. Считается, что в странах есть ДПВ или ВРПВ. циркуляции, если у них есть доказательства во время предыдущие 12 месяцев текущего эндемичного тираж (WPV только), вспышка полиомиелита или экологическая доказательства (путем отбора проб сточных вод) ДПВ или Тираж ВДПВ.Для дополнительной информации по странам с Циркуляция ДПВ или ВРПВ и вакцина рекомендации, ознакомьтесь с уведомлениями о поездках на веб-сайт CDC Travelers ‘Health (wwwnc.cdc.gov/travel/notices) или еженедельное обновление зарегистрированных ДПВ и ВРПВ случаев в Глобальной ликвидации полиомиелита Сайт инициативы (www.polioeradication.org/Dataandmonitoring/Poliothisweek.aspx). |
Взрослые, которые
поездки в районы, где есть ДПВ или ВРПВ
активно циркулирующие, невакцинированные, не полностью вакцинированные или вакцинированные
статус неизвестен должен получить итого
серия из 3 доз: введено 2 дозы ИПВ
с интервалом 4–8 недель; третья доза
следует вводить
6–12 месяцев после второго.Если 3 дозы ИПВ не могут быть введены в течение
рекомендуемые интервалы до защиты
необходимы следующие
рекомендуются альтернативы:
|
| Если меньше 3 вводятся дозы, оставшиеся ИПВ дозы для завершения 3-х дозовой серии должны быть вводится, когда это возможно, с интервалами рекомендуется выше, если человек остается в повышенный риск заражения полиовирусом. |
| Если взрослый в риск ранее получал только один или два задокументированные дозы вакцины против полиомиелита (либо ОПВ или IPV), он или она должны получить осталось доза (ы) ИПВ, независимо от интервала с момента последней дозы.Нет необходимости перезапустите серию вакцинаций. |
| Взрослые, у которых есть завершила плановую серию вакцины против полиомиелита считаются имеющими пожизненный иммунитет к полиомиелиту, но данные о продолжительности иммунитет не хватает.В качестве меры предосторожности взрослые 18 лет возрастом или старше, которые путешествуют в районы, где ДПВ или ВРПВ активно циркулируют, и кто получили плановые серии с ИПВ или ОПВ в в детстве следует получить еще одну дозу ИПВ перед отправлением. Для взрослых доступные данные не указывайте на необходимость для более чем однократной бустерной дозы на всю жизнь с ИПВ.Примечание: Всемирная организация здравоохранения рекомендует странам, пострадавшим от диких полиовирус или цВВП вспышки требуют, чтобы жители и постоянные посетители (4 недели и более) предъявили доказательства полиомиелита. вакцинация перед выездом из страны. Эти рекомендации регулярно пересматриваются и обновляются. Посещение Сайт здоровья путешественников CDC в настоящее время подробные сведения о требованиях для конкретной страны (wwwnc.cdc.gov/travel/). |
| У нас есть взрослый, которому в детстве был поставлен диагноз полиомиелит с некоторыми остаточными эффектами. Этот взрослый будет путешествовать за границу, и веб-сайт путешествий CDC рекомендует дозу вакцины против полиомиелита. Должен ли он пройти вакцинацию вакциной против полиомиелита, даже если у него был полиомиелит в прошлом? |
| Иммунитет к одному серотипов полиомиелита не производит значительный иммунитет к другим серотипам.А история выздоровления от полиомиелита не следует рассматривать как свидетельство иммунитета полиомиелиту. Целесообразно вакцинировать этот взрослый, если он будет путешествовать по району для которого полиомиелит рекомендуется вакцинация. |
| Пожалуйста описать рекомендации CDC по полиомиелиту вакцинация младенцев, детей и взрослых, путешествующих в и из стран, затронутых дикий или полиовирус вакцинного происхождения. |
| CDC рекомендует что все путешественники в страны, затронутые дикий или циркулирующий полиовирус вакцинного происхождения (цПВВП) пройти полную вакцинацию от полиомиелита. Взрослые которые были полностью вакцинированы в детстве должен получить дополнительное (единственное) время жизни бустерная доза вакцины против полиомиелита. |
| Всемирное здравоохранение Организация дополнительно рекомендует страны, пораженные диким полиовирусом или цВВП вспышки требуют резидентов и длительных (4 недель и более) посетители предъявляют доказательства полиомиелита вакцинация перед выездом из страны.Эти рекомендации регулярно пересматриваются и обновлено. Посещение Сайт здоровья путешественников CDC в настоящее время подробные сведения о требованиях для конкретной страны (wwwnc.cdc.gov/travel/). |
| 4-летние записи о вакцинации показывают, что у нее было 4 ИПВ, дается в возрасте 2, 4, 6 месяцев и 2 лет.Должна ли она есть бустерная доза? |
| Да. В июне, 2009 г. ACIP обновил свои рекомендации по уточнить, что необходимо ввести дополнительную дозу в возрасте 4 лет и старше (обычно в возрасте 4 и 6 лет), даже если ребенок ранее получил 4 дозы (либо в виде ИПВ, либо в составе комбинированная вакцина, содержащая ИПВ). |
| Это ACIP 2009 г. изменение рекомендации не имело обратной силы: оно не распространялся на детей с его публикация от 7 августа 2009 г., которая уже получили четвертую дозу вакцины против полиомиелита с использованием график ранее считался приемлемым.Однако некоторые требования государственной школы или государственная иммунизация алгоритмы прогнозирования реестра могут помечать эти подростки как не полностью иммунизированные согласно действующие правила. Если возникают вопросы относительно ребенка, получившего 4 дозы до 7 августа 2009 г., свяжитесь с вашим государственная программа иммунизации, чтобы узнать, что они советуют.Контактная информация для государства иммунизация менеджеров можно найти на www.immunize.org/coordinators. |
| Мы часто видеть детей (в основном из некоторых иностранных страны), получившие 6 и более доз вакцины против полиомиелита, все введенные до 4 лет возраст.Как мы справляемся с этим при оценке история прививок ребенка? |
| Обычное практики во многих развивающихся странах, чтобы вводить детям оральную вакцину против полиомиелита во время как плановых посещений, так и периодических вакцинация кампании, поэтому запись ребенка может указывать более 4 доз.Некоторые из этих доз могут не быть действительным согласно иммунизации США расписание. |
| Дозы считается действительным, если письменная документация указывает на то, что дозы вакцины против полиомиелита были вводится после 6-недельного возраста и вакцина получено было указаны как ИПВ, трехвалентная ОПВ (тОПВ) или просто «ОПВ», если «ОПВ» применялась ранее 1 апреля 2016 г. и не указано в вакцинация кампания. |
| Почему это? Только Дозы трехвалентной вакцины против полиомиелита считаются действительными для календаря вакцинации от полиомиелита в США. Трехвалентная ОПВ перестала использоваться во всем мире в апреля 2016 г. ОПВ, введенная до 1 апреля 2016 г., в общем был ТОПВ.Однако отмечены дозы ОПВ. как дано во время кампании вакцинации, не считать как действителен, потому что в таких кампаниях могли использоваться моновалентная или двухвалентная ОПВ. |
| Если история полной серии ИПВ, по крайней мере, одна доза следует вводить через 4 года или после возраст и не менее 6 месяцев после предыдущего доза.Если полная серия не может быть определено, что соответствует этим критериям, то ребенок должен получить столько доз ИПВ, сколько необходимо для завершения Рекомендуемый график для США. |
| Как мне определить, есть ли дозы вакцины против полиомиелита управляемые за пределами США, были трехвалентная ОПВ? |
| Используйте дату администрация, чтобы сделать предположительный определение типа ОПВ получили.Только трехвалентные дозы считаются действительными. для полиомиелита в США график вакцинации. |
| Трехвалентная ОПВ была использовались во всем мире до апреля 2016 года. В апреле 2016 года все страны, использующие ОПВ перешел на бивалентную ОПВ (бОПВ).Кроме того, некоторый страны также используют моновалентную ОПВ (мОПВ) во время специальных кампаний вакцинации. Дозы зарегистрированы как бОПВ или мОПВ, или дозы, указанные на протокол прививок, предоставленный во время кампании вакцинации, не считается действительным дозы для графика вакцинации против полиомиелита в США. |
| Если запись указывает на ОПВ, и доза была введена до 1 апреля 2016 г. может считаться действительным Доза тОПВ. Если доза была введена на или после 1 апреля 2016 г. не следует засчитывать действительная доза для U.Вакцинация против полиомиелита график потому что это было не тривиально. |
| Люди моложе чем возраст 18 лет с дозами ОПВ, не засчитывать вакцинацию в США должны получать дозы ИПВ до полный график по У.С. полиомиелит график иммунизации. Видеть www.cdc.gov/mmwr/volumes/66/wr/pdfs/mm6601a6.pdf для получения дополнительной информации об этом проблема. |
| ср иногда встречаются старшие подростки, которые получили 4 дозы ИПВ до четвертого день рождения.Следует ли нам рекомендовать 5-ю дозу ИПВ для этих дети? |
| Обычно нет. ACIP пересмотрел свою рекомендацию по ИПВ в Июнь 2009 г., чтобы включить дозу от 4 до 6. лет независимо от количества доз до к возраст 4 года.Однако ACIP не рекомендовал применение нового правила минимального возраста для четвертая доза детям, которые уже приняли выполнил четыре дозы в соответствии с графиком, который был приемлемым до публикации новой рекомендации. А подростка, получившего четвертую дозу ИПВ до 7 августа, 2009 г. считается достаточно вакцинированным, если он получил четыре дозы с интервалом не менее 4 недель, если подросток не едет в полиомиелитный область.Но вы, возможно, захотите уточнить у своего государственная программа иммунизации или иммунизация менеджер реестра, чтобы увидеть, что они принять / ожидать. Контакт информация для государственных менеджеров по иммунизации можно найти на www.immunize.org/coordinators. |
| Если младенец-иммигрант получил 1 или 2 дозы ОПВ в стране происхождения, сколько следует вводить больше доз ИПВ? |
| Вакцина против полиомиелита выданный за пределами США действителен, если письменная документация указывает, что все дозы были даны после 6-недельного возраста, а вакцина полученный был ИПВ или трехвалентной ОПВ (тОПВ).Нет доз ОПВ, введенных с 1 апреля 2016 г., подсчитать к календарю вакцинации от полиомиелита в США. См. Предыдущий вопрос для получения подробной информации об оценке ОПВ дозы к дате приема. |
| Если и tOPV, и ИПВ были или будут применяться как часть серии, общее количество доз, необходимых для завершения серии, такое же, как и рекомендуется для U.С. График ИПВ. Если ребенок младше 4 лет всего рекомендуется 4 дозы вакцины против полиомиелита. Если ребенок в настоящее время 4 года и старше, всего 3 дозы завершают серию. Минимум с интервалом 4 недели следует разделить дозы в сериал, с финалом доза вводится на или после четвертого день рождения и не менее 6 месяцев после предыдущая доза.Если вводили только тОПВ, и все дозы были даны до 4 лет следует ввести 1 дозу ИПВ. дается в возрасте 4 лет и старше, не менее 6 лет через несколько месяцев после последней дозы тОПВ. |
| Наши Больной 23-х лет поступил в программа помощника врача, которая требует вакцина против полиомиелита для всех учащихся.У нее 2 задокументированные дозы оральная вакцина против полиомиелита (ОПВ) в детстве, затем недавно получил дозу инактивированного полиомиелита вакцина (ИПВ). Сколько еще доз ИПВ делает ей нужно завершить сериал и по какому графику? |
| U.Жители С. 18 лет и старше обычно не требуют полиомиелита вакцинация. Однако в этом случае человек требуется свидетельство о вакцинации для программы медицинского обучения. Люди, которые получить смешанную серию ОПВ и ИПВ; получить в общей сложности 3 или 4 дозы в зависимости от возраста в время последней дозы.В этом случае недавнюю дозу ИПВ можно считать третьей и последняя доза в серии. Минимум интервал между предпоследняя и последняя дозы при полиомиелите серия вакцинаций составляет 6 месяцев и последняя доза должна быть в возрасте 4 лет и старше. |
| Это правда что IPV можно давать либо SC, либо IM? |
| Да. |
| Что такое риск серьезных реакций после ИПВ? |
| Нет тяжелые реакции, которые, как известно, возникают после ИПВ. |
| Наверх |
Инактивированная вакцина против полиовируса (путь введения) Описание и торговые марки
Описание и торговые марки
Информация о лекарствах предоставлена: IBM Micromedex
Торговая марка в США
- Ipol
Описания
Вакцина против полиовируса — это активный иммунизирующий агент, используемый для профилактики полиомиелита (полиомиелита).Он работает, заставляя ваше тело вырабатывать собственную защиту (антитела) против вируса, вызывающего полиомиелит.
Существует два типа вакцины против полиомиелита, которую вводят путем инъекции: инактивированная полиовирусная вакцина (IPV) и инактивированная полиовакцина повышенной активности (eIPV). В США и Канаде вакцина, вводимая путем инъекции, называется eIPV. Тип вакцины, которую вводят перорально, называется живой оральной вакциной против полиовируса (OPV).
Полиомиелит — очень серьезная инфекция, вызывающая паралич мышц, в том числе мышц, которые позволяют ходить и дышать.Инфекция полиомиелита может привести к тому, что человек не сможет дышать без помощи железного легкого, не сможет ходить без фиксаторов для ног или прикован к инвалидной коляске. От полиомиелита нет лекарства.
Иммунизация против полиомиелита рекомендуется всем младенцам в возрасте от 6 до 12 недель, всем детям, всем подросткам до 18 лет и некоторым взрослым, которые подвергаются большему риску заражения полиовирусами, чем население в целом, в том числе:
- Лица, путешествующие в районы или страны, где полиомиелит не контролируется, независимо от того, были ли они вакцинированы против полиомиелита в прошлом.
- Лица, проживающие в районах, где еще сохраняется инфекция полиомиелита.
- Взрослые, которые не были вакцинированы или не прошли полную серию прививок от полиомиелита, и которые живут в семьях с детьми, которым необходимо сделать пероральную вакцину против полиомиелита (ОПВ).
- Работники детских дошкольных учреждений и групповых домов для детей, например, приютов.
- Сотрудники медицинских учреждений, таких как больницы и кабинеты врачей.
- Сотрудники лаборатории работают с образцами, которые могут содержать вирусы полиомиелита.
Иммунизация против полиомиелита не рекомендуется детям младше 6 недель, потому что антитела, полученные от матери до рождения, могут повлиять на эффективность вакцины. Младенцы, которые были иммунизированы против полиомиелита до 6-недельного возраста, должны пройти полную серию иммунизации от полиомиелита.
Эта вакцина должна вводиться только вашим врачом или другим медицинским работником или под их наблюдением.
Этот продукт доступен в следующих лекарственных формах:
Последнее обновление частей этого документа: 1 февраля 2021 г.
Авторские права © IBM Watson Health, 2021 г. Все права защищены. Информация предназначена только для использования Конечным пользователем и не может быть продана, распространена или иным образом использована в коммерческих целях.
.
ИПВ — ГПЭИ
Вакцина против полиовируса инактивированная
© ГАВИИнактивированная вакцина против полиомиелита (ИПВ) была разработана в 1955 году доктором Йонасом Солком.Также называемая вакциной Солка ИПВ состоит из инактивированных (убитых) штаммов полиовируса всех трех типов. ИПВ вводится внутримышечно или внутрикожно, и его должен вводить обученный медицинский работник. IVP вырабатывает в крови антитела ко всем трем типам полиовирусов. В случае заражения эти антитела предотвращают распространение вируса в центральную нервную систему и защищают от паралича.
Преимущества
- Поскольку ИПВ не является «живой» вакциной, она не несет риска ВАПП.
- IPV вызывает отличный защитный иммунный ответ у большинства людей.
Недостатки
- ИПВ вызывает очень низкий уровень иммунитета в кишечнике. В результате, когда человек, иммунизированный ИПВ, инфицирован диким полиовирусом, вирус все еще может размножаться в кишечнике и выделяться с фекалиями, что создает риск продолжения циркуляции.
- ИПВ более чем в пять раз дороже ОПВ. Для введения вакцины требуются обученные медицинские работники, а также стерильное инъекционное оборудование и процедуры.
Безопасность
ИПВ — одна из самых безопасных вакцин. Каких-либо серьезных системных побочных реакций после вакцинации выявлено не было.
Эффективность
ИПВ очень эффективен в профилактике паралитических заболеваний, вызываемых всеми тремя типами полиовирусов.
Рекомендации по применению
Все большее число промышленно развитых стран, свободных от полиомиелита, используют ИПВ в качестве предпочтительной вакцины. Это связано с тем, что риск паралитического полиомиелита, связанный с постоянным регулярным использованием ОПВ, считается более высоким, чем риск завоза дикого вируса.
Однако, поскольку ИПВ не останавливает передачу вируса, ОПВ используется везде, где необходимо сдержать вспышку полиомиелита, даже в странах, которые полагаются исключительно на ИПВ в своей программе плановой иммунизации.
После искоренения полиомиелита необходимо будет прекратить использование всех ОПВ, чтобы предотвратить возобновление передачи вируса ПВРП.
Связанные ресурсы
Вакцина против полиомиелита (ИПВ): цель, риски, преимущества
Полиомиелит, инфекционное заболевание, вызываемое вирусом, который обитает в горле и кишечнике, когда-то был ведущей причиной инвалидности в США.S. С момента введения вакцины против полиомиелита в 1955 году болезнь была искоренена в США. Но болезнь все еще распространена в некоторых развивающихся странах, и до тех пор, пока она не будет искоренена во всем мире, риск ее распространения в США все еще существует. По этой причине вакцинация от полиомиелита остается одной из рекомендуемых детских прививок. В большинстве регионов США иммунизация от полиомиелита требуется до того, как ребенок сможет пойти в школу.
Как делается вакцинация от полиомиелита
Если вы проходили вакцинацию от полиомиелита до 2000 года, вы могли получить пероральную вакцину против полиомиелита (ОПВ), которая была сделана из живого полиовируса.Хотя вакцина с живым вирусом была очень эффективной для защиты от полиомиелита, несколько случаев полиомиелита в год были вызваны самой оральной вакциной. В 2000 году США перешли на инактивированную вакцину против полиомиелита (ИПВ). При использовании неактивной (мертвой) формы вируса, который не может вызвать полиомиелит, ИПВ вводится в виде укола в руку или ногу.
Кому нужна вакцина от полиомиелита
Большинству людей следует делать прививку от полиомиелита в детстве. Детей следует вакцинировать четырьмя дозами ИПВ в следующем возрасте:
- Доза в 2 месяца
- Доза в 4 месяца
- Доза в 6-18 месяцев
- Бустерная доза в 4-6 лет
ИПВ можно вводить одновременно с другими вакцинациями.
Поскольку большинство взрослых были вакцинированы в детстве, плановая вакцинация от полиомиелита не рекомендуется для людей в возрасте 18 лет и старше, проживающих в США. Но трем группам взрослых с повышенным риском контакта с полиовирусом следует рассмотреть возможность вакцинации против полиомиелита. Это:
- Путешественники в другие части мира, где полиомиелит все еще распространен
- Люди, работающие в лабораториях, работающие с образцами, которые могут содержать полиовирусы
- Медицинские работники, которые находятся в тесном контакте с человеком, который может быть инфицирован полиовирусом
Если вы попадаете в любую из этих трех групп, вам следует поговорить со своим врачом о вакцинации от полиомиелита.Если вы никогда не были вакцинированы против полиомиелита, вы должны получить три дозы ИПВ:
- Первая доза в любое время
- Вторая доза через 1-2 месяца
- Третья доза через 6-12 месяцев после второй
Если в прошлом вы получили одну или две дозы вакцины от полиомиелита, вы должны получить оставшиеся одну или две дозы. Неважно, сколько времени прошло с момента предыдущей дозы или доз.
Кому не следует делать вакцину против полиомиелита
Вы не должны получать вакцину от полиомиелита, если:
Хотя побочных эффектов у беременных, получивших вакцину, не наблюдалось, беременным женщинам следует по возможности избегать вакцинации.Беременным женщинам, которые относятся к одной из перечисленных выше групп взрослых, следует обсудить со своими врачами получение ИПВ в соответствии с рекомендуемым графиком для взрослых.
Людям с умеренным или тяжелым заболеванием, как правило, следует дождаться выздоровления перед вакцинацией.
Риски и побочные эффекты вакцинации от полиомиелита
У некоторых людей, получивших прививку от полиомиелита, появляется болезненное красное пятно в том месте, где была сделана прививка, но в остальном вакцина очень безопасна. У большинства людей с этим вообще нет никаких проблем.
Однако вакцина против полиомиелита, как и любое лекарство, потенциально может вызвать серьезные проблемы, такие как тяжелая аллергическая реакция. Риск того, что вакцина может причинить серьезный вред, чрезвычайно мал.
Когда мы можем прекратить использование пероральной полиовакцины? | Журнал инфекционных болезней
За годы до внедрения живой аттенуированной пероральной полиовакцины (ОПВ) между сторонниками убитых и живых вакцин велись ожесточенные дебаты. Сторонники живой вакцины придерживались позиции, что ОПВ будет вызывать иммунитет, более похожий на иммунитет, вызываемый дикими вирусами, обеспечивая превосходную индивидуальную и популяционную защиту.Сторонники инактивированной полиовирусной вакцины (ИПВ) считали, что существует риск того, что аттенуированные вирусы вернут свою вирулентность и что распространение вируса от человека к человеку может обеспечить непрерывную циркуляцию вакцинного вируса
На основе 50-летнего опыта работы с убитым полиовирусом Солка вакцина и более 40 лет опыта с живой аттенуированной ОПВ Сэбина, кто был прав? Как это часто бывает, так было с обеих сторон. Первая убитая вакцина значительно снизила, но не устранила полиомиелит.Массовые кампании с использованием 3-х моновалентных ОПВ довели количество случаев полиомиелита в США до нуля. Хотя моновалентные ОПВ оказались непрактичными для рутинного использования, высокий охват трехвалентной ОПВ устранил болезнь в Соединенных Штатах; последний случай, вызванный диким вирусом, произошел в 1978 году, более поколения назад. В 2004 г. во всем мире было зарегистрировано 1255 подтвержденных случаев полиомиелита, что на> 99,5% меньше, чем предполагалось, что в 1988 г. было зарегистрировано 350 000 случаев. Это сокращение было достигнуто за счет использования массовых кампаний ОПВ, как первоначально предполагал Сабин.Поскольку глобальная инициатива по ликвидации полиомиелита приближается к своей конечной цели — остановить циркуляцию всех диких полиовирусов, вопросы о том, можно ли и как остановить вакцинацию ОПВ, приобретают все большее значение.
Почему необходимо прекратить вакцинацию ОПВ? Вскоре после введения ОПВ был выявлен вакцинно-ассоциированный паралитический полиомиелит, причем случаи заболевания наблюдались как у вакцинированных, так и у лиц, контактировавших с ними. Приближается время, когда единственной причиной полиомиелита, вероятно, будет вакцина, используемая для его предотвращения.В настоящее время доступно множество молекулярных данных, демонстрирующих, что вакцинные вирусы могут возвращаться к полной нейровирулентности [1]. Вспышки полиомиелита в Китае, Египте, Гаити, Мадагаскаре и Филиппинах, вызванные циркулирующими нейровирулентными полиовирусами вакцинного происхождения (ПВВП), демонстрируют, что эти ревертентные штаммы полностью передаются и представляют значительный риск для населения. Вспышки ВРПВ связаны с неполным охватом вакциной в течение многих лет, что позволяет накапливать большую популяцию восприимчивых детей [2].Во всем мире только 70–80% детей получают 3 стандартные дозы дифтерии, столбняка, коклюша и ОПВ на первом году жизни. Многие из беднейших стран мира не могут вакцинировать даже 50% своих детей. В этих обстоятельствах продолжать использовать ОПВ после ликвидации очень рискованно.
Некоторые предложили глобальную замену ОПВ на ИПВ. Например, в этом выпуске журнала Journal Laassri et al. [3] демонстрируют, что инактивированная вакцина повышенной активности снижает как титр полиовируса, выделяемого с калом, так и продолжительность выведения.Эти данные предполагают, что доступный в настоящее время ИПВ будет подавлять циркуляцию полиовирусов и, следовательно, должен обеспечивать большую степень коллективного иммунитета, чем исходная вакцина Солка. Поскольку уменьшение выведения вируса меньше, чем у ОПВ, Laassri et al. предложить дальнейшее усиление ИПВ для улучшения защиты населения, обеспечиваемой этой вакциной. Однако эффективность такой улучшенной вакцины в подавлении передачи полиовируса должна быть подтверждена экспериментально, особенно в тропических развивающихся странах с высоким риском, где иммунный ответ как на ИПВ, так и на ОПВ является субоптимальным [4].Время и затраты на разработку, тестирование и получение разрешения регулирующих органов на новую ИПВ делают маловероятным своевременное предоставление такой вакцины
Помимо вопросов общественного здравоохранения и этических норм, связанных с продолжением вакцинации против несуществующей болезни, ОПВ нельзя просто заменить ИПВ. Производственные мощности для доступного в настоящее время ИПВ с повышенной активностью недостаточны для глобального использования. Расширение производственных мощностей за счет строительства новых мощностей требует много времени и очень дорого.Даже при огромных глобальных финансовых обязательствах достаточное количество ИПВ не может быть доступно к быстро приближающейся дате, когда потребуется переход. Более того, низкие показатели иммунизации, достигнутые в программах плановой вакцинации в наименее развитых странах, будут означать, что большая часть их населения останется незащищенной, несмотря на достаточное количество вакцин [5]
Последняя причина для прекращения вакцинации ОПВ — a причина, которая также применима к ИПВ, состоит в том, что экономические выгоды от ликвидации не будут достигнуты, если вакцинация будет продолжена.Глобальная экономия прямых затрат на вакцинацию оценивается как минимум в 1,5 миллиарда долларов США в год. Финансирование государственного сектора, использованное для оплаты вакцинации от полиомиелита, затем, будем надеяться, будет передано другим важным национальным и международным программам общественного здравоохранения.
Однако прекращение вакцинации сопряжено с определенными рисками. Например, несмотря на интенсивный вирусологический надзор в течение 3 лет перед сертификацией ликвидации, дикие полиовирусы могут по-прежнему циркулировать на неопределяемом низком уровне после прекращения вакцинации.Полиомиелит также может возродиться через случайное высвобождение вирусов, используемых в производстве вакцин или в лаборатории, как и в последнем случае оспы в Бирмингеме, Англия. Всемирная организация здравоохранения недавно разработала план прекращения использования ОПВ во всем мире после сертификации глобальной ликвидации полиомиелита [6]. Основными компонентами плана являются: (1) биологическое сдерживание всех полиовирусов, включая дикие, вирусы Сэбина и штаммы вакцинного происхождения, чтобы снизить риск того, что лабораторная авария приведет к повторному занесению полиовируса в восприимчивую популяцию; (2) поддержание высокочувствительного эпиднадзора за циркулирующими полиовирусами, чтобы вспышки выявлялись быстро; (3) создание запасов моновалентных штаммов ОПВ для борьбы с любой возможной вспышкой; и (4) одновременное глобальное прекращение употребления ОПВ, чтобы при введении последней дозы ОПВ иммунитет населения находился на максимально возможном уровне, чтобы свести к минимуму вероятность появления циркулирующего ВРПВ.
Остающийся риск — это долгосрочное выведение полиовирусов из организма. определенные классы людей с иммунодефицитом — явление, признанное более 30 лет назад.Пациенты с гипогаммаглобулинемией особенно восприимчивы к вакцино-ассоциированному паралитическому полиомиелиту и, как правило, оказываются долгосрочными экскретерами после развития паралича. Некоторые, однако, не протекали бессимптомно в течение многих лет. Прекращение использования ОПВ предотвратит хроническое инфицирование других лиц с иммунодефицитом в результате вакцинации. Исследования групп людей с иммунодефицитом показали, что хроническая инфекция, к счастью, встречается редко. На данный момент за 40 лет использования ОПВ выявлено только 28 человек с первичными иммунодефицитными расстройствами и хронической полиовирусной инфекцией [6].Предположительно, страны, в которых выявлены хронические возбудители полиовируса, будут продолжать использовать инактивированную вакцину до тех пор, пока эти люди не умрут или пока не станет ясно, что они больше не представляют угрозы. Поскольку 1 человек выделяет ВРПВ в течение как минимум 20 лет и остается здоровым [7], ИПВ может потребоваться в течение десятилетий
В развивающихся странах полный спектр хронической полиовирусной инфекции все еще требует более точного определения. Большая часть населения не будет иметь доступа к сложной медицинской помощи, которая продлит жизнь человека с иммунодефицитом.Однако особое беспокойство вызывает большое количество ВИЧ-инфицированных, особенно в Африке, которые могут стать хронически инфицированными и передать ВРПВ другим людям. Это беспокойство сохраняется, несмотря на качественные различия между иммунодефицитом, связанным с ВИЧ, и дефектами В-клеток, связанными с паралитическим полиомиелитом, связанным с вакцинацией. Хронические инфекции могут возникать только на поздних стадиях иммунодефицита, когда ожидаемая продолжительность жизни будет короткой, потому что лечение, по сути, недоступно.В статье Hennessey et al. [8] в этом выпуске журнала Journal является попыткой решить эту проблему. Они культивировали образцы стула 325 ВИЧ-инфицированных в Кот-д’Ивуаре в течение нескольких месяцев после массовой кампании ОПВ. Полиовирусов обнаружено не было, поэтому они на 95% уверены, что уровень хронической полиовирусной инфекции составляет <1%
Дает ли исследование Хеннесси и др. Однозначный ответ на этот вопрос? Нет. На самом деле, с помощью рационального подхода, использованного Hennessey et al.даже у пациентов с гипогаммаглобулинемией, которые, по-видимому, находятся в группе самого высокого риска [9]. Все долгосрочные экскреторы были обнаружены интуитивно, а отрицательные исследования просто не могут продемонстрировать, что событие никогда не происходит. Мог ли в их исследовании когортный отбор быть лучше? Да. Было бы лучше, если бы у всех испытуемых были маленькие дети в семье, и все они были бы серьезно ослаблены иммунитетом. Однако не следует недооценивать сложность проведения исследований в развивающихся странах.Учитывая тесноту и плохую санитарию в африканских трущобах, вполне вероятно, что субъекты контактировали с недавно вакцинированными детьми и / или подвергались воздействию вакцинных вирусов из источников окружающей среды. Обнадеживает ли исследование? Да, но необходимо провести дополнительные исследования, и в некоторых случаях. искоренение никогда не будет достигнуто.Инициатива по искоренению длится 17 лет. Существует риск того, что доноры утомятся, а финансовая поддержка иссякнет. Смесь политики и религии привела к прекращению кампаний вакцинации в северной Нигерии. Последующие вспышки там не только парализовали более 1000 детей, но и посеяли дикие полиовирусы по всей Африке и за ее пределами. Страны, свободные от полиомиелита, благодушно относились к плановой иммунизации, позволяя развиваться очагам с низким охватом. Дикий полиовирус достиг Мекки из Северной Африки, а затем распространился в Йемен и Индонезию, где нашел плодородную почву.По состоянию на 28 октября 2005 г. в Йемене было выявлено 473 случая полиомиелита, вызванного диким полиовирусом, и 278 — в Индонезии. Были проведены массовые кампании по борьбе с этими вспышками и другими более мелкими вспышками, которые последовали за завозом в другие страны, которые ранее были свободны от полиомиелита. Эти дорогостоящие кампании создают дополнительный стресс для программы, не получающей финансирования.
Нам, ученым, легко искать технические решения проблем, но мы имеем дело с банальными проблемами, связанными с наличием силы духа и мобилизацией ресурсов, необходимых для выполнения сложных задач раньше. мы — самые большие проблемы, с которыми мы сталкиваемся.Нам повезло, что ряды работников по ликвидации полиомиелита укомплектованы оптимистами, которые знают, что это возможно, и доведут дело до конца
Список литературы
1« и др.Нейровирулентность полиовирусов, производных Sabin 1, выделенных от пациента с иммунодефицитом и пролонгированной вирусной экскрецией
,Dev Biol
,2001
, vol.105
(стр.93
—8
) 2,,.Роль плановой иммунизации от полиомиелита в период после сертификации
,Bull World Health Organ
,2004
, vol.82
(стр.31
—9
) 3« и др.Влияние различных схем вакцинации на выведение штаммов оральной полиовируса
,J Infect Dis
,2005
, vol.192
(стр.2092
—8
) 4Группа совместных исследований ВОЗ по пероральным и инактивированным полиовирусным вакцинам
.Комбинированная иммунизация младенцев оральной и инактивированной полиовакцинами: результаты рандомизированного исследования в Гамбии, Омане и Таиланде
,J Infect Dis
,1997
, vol.175
Дополнение 1
(стр.S215
—27
) 5,,.Борьба с полиомиелитом после сертификации: основные нерешенные вопросы
,Bull World Health Organ
,2004
, vol.82
(стр.47
—52
) 6Всемирная организация здравоохранения
.Прекращение использования рутинной пероральной вакцины против полиомиелита (ОПВ) после глобальной ликвидации полиомиелита
,Рамки для национальных политиков в странах, использующих ОПВ
,2005
Женева
Всемирная организация здравоохранения
7,,, et al.Неспособность устранить стойкую нейровирулентную полиовирусную инфекцию вакцинного происхождения у человека с иммунодефицитом
,Lancet
,2004
, vol.363
(стр.1509
—13
) 8« и др.Распространение вакцины против полиовируса среди людей с ВИЧ, Абиджан, Кот-д’Ивуар
,J Infect Dis
,2005
, vol.192
(стр.2124
—8
) 9« и др.Поиск носителей полиовируса среди людей с первичным иммунодефицитным заболеванием в США, Мексике, Бразилии и Великобритании
,Bull World Health Organ
,2004
, vol.82
(стр.3
—8
)© 2005 Американское общество инфекционных болезней
Вакцина против полиомиелита — Бюллетени медицинской и клинической политики
Номер: 0402
ПолитикаAetna считает вакцину против полиомиелита необходимой с медицинской точки зрения профилактической услугой для своих членов в соответствии с рекомендациями Консультативного комитета по практике иммунизации (ACIP) Центров по контролю и профилактике заболеваний (CDC).
ACIP рекомендует схему инъекционной вакцины против полиомиелита (ИПВ) (в отличие от схемы оральной вакцинации) для плановой вакцинации детей от полиомиелита в Соединенных Штатах, чтобы исключить риск вакцино-ассоциированного паралитического полиомиелита (ВАПП). График рекомендует всем детям получить 4 дозы ИПВ в возрасте от 2 месяцев, 4 месяцев, от 6 до 18 месяцев и от 4 до 6 лет. Они рекомендуют использовать пероральную вакцину против полиомиелита (ОПВ) только в следующих особых случаях:
- Дети родителей, которые не хотят иметь ребенка, получают рекомендованную инъекционную форму вакцины.Этим детям можно давать ОПВ только в виде 3-й или 4-й дозы или обеих. В этой ситуации медицинские работники должны назначать ОПВ только после обсуждения риска ВАПП с родителями или опекунами; или
- Кампании массовой вакцинации для борьбы со вспышками паралитического полиомиелита; или
- Невакцинированные дети, которые менее чем через 4 недели отправятся в районы, эндемичные по полиомиелиту.
Вакцина против полиомиелита также рекомендуется для взрослых (старше 18 лет), которые подвержены повышенному риску контакта с полиовирусом, включая:
- Медицинские работники, находящиеся в тесном контакте с людьми, которые могут выделять дикие полиовирусы; или
- Лица, которые являются членами определенных групп населения, в настоящее время наблюдающих за вспышкой полиомиелита, вызванной дикими полиовирусами; или
- Лабораторные работники, работающие с образцами, которые могут содержать полиовирусы; или
- Путешественники в районы, где полиомиелит носит эндемический или эпидемический характер.
Для взрослых с повышенным риском заражения полиомиелитом рекомендуется первичная иммунизация ИПВ. Рекомендуемый график для взрослых — 2 дозы с интервалом в 1-2 месяца и 3-я доза через 6-12 месяцев.
Фон
Полиомиелит — вирусное заболевание, вызывающее воспаление серого вещества спинного мозга. Инфекция вызывает жар, боли и желудочно-кишечные расстройства в острой стадии, за которыми следует вялый паралич одной или нескольких мышечных групп, за которым позже следует атрофия.С 1979 г. единственные местные случаи полиомиелита, зарегистрированные в Соединенных Штатах, были связаны с использованием оральной полиомиелитной вакцины (ОПВ). Оральная вакцина против полиомиелита (ОПВ) может вызывать полиомиелит (1 случай на 2,4 миллиона распределенных доз), поскольку она содержит живой, но ослабленный вирус. До недавнего времени польза от использования ОПВ (т.е. кишечный иммунитет, вторичное распространение) перевешивала риск вакцино-ассоциированного паралитического полиомиелита (ВАПП). Широко распространенная вакцинация детей привела к полному искоренению полиовирусной инфекции дикого типа в Соединенных Штатах.
Инактивированная вакцина против полиовируса может вводиться одновременно с другими вакцинами. Если инъекционная вакцина против полиомиелита (ИПВ) и АКДС или АКДС вводятся одновременно, их следует вводить отдельными шприцами из-за возможных помех. Был разработан экспериментальный двухкамерный шприц, который позволяет смешивать селективные препараты АКДС или АКДС и ИПВ непосредственно перед инъекцией.
Консультативный комитет по практике иммунизации (ACIP) обновил рекомендации по плановой вакцинации против полиовируса (CDC, 2009).Эти обновления направлены на- подчеркивают важность ревакцинации в возрасте старше или равного 4 годам,
- продлить минимальный интервал от дозы 3 до дозы 4 с 4 недель до 6 месяцев,
- добавить меры предосторожности для использования минимальных интервалов в первые 6 месяцев жизни, а
- разъясняет график вакцинации против полиовируса при использовании конкретных комбинированных вакцин.
Рекомендации по профилактике инфекций у реципиентов трансплантации гемопоэтических клеток (HCT), разработанные Центром международных исследований трансплантации крови и костного мозга, Национальная программа доноров костного мозга, Европейская группа по трансплантации крови и костного мозга, Американское общество трансплантации крови и костного мозга, Канадская кровь и костный мозг Группа трансплантологии, Американское общество инфекционных заболеваний, Американское общество эпидемиологии здравоохранения, Ассоциация медицинской микробиологии и инфекционных заболеваний и CDC (Ljungman et al, 2009) указали, что пероральная вакцина против полиовируса (живая) не должна вводиться гемопоэтическим стволовым клеткам. получателей, поскольку существует эффективная, неактивная альтернатива.
Американская академия педиатрии (2011 г.) заявила, что, несмотря на заметный прогресс в глобальной ликвидации полиомиелита, угроза завоза полиомиелита в Соединенные Штаты сохраняется; поэтому все дети должны быть защищены от болезни. Стандартный график иммунизации против полиовируса составляет 4 дозы инактивированной полиовакцины в возрасте от 2, 4 и 6 до 18 месяцев и от 4 до 6 лет. Минимальный интервал между дозами 1 и 2 и между дозами 2 и 3 составляет 4 недели, а минимальный интервал между дозами 3 и 4 составляет 6 месяцев.Минимальный возраст для приема дозы 1 — 6 недель. Минимальный возраст и интервалы следует использовать, когда существует неминуемая угроза заражения, например, поездка в район, где полиомиелит является эндемическим или эпидемическим. Последнюю дозу вакцины против инактивированного полиовируса следует вводить в возрасте от 4 до 6 лет, независимо от предыдущего количества доз, введенных до 4-го дня рождения, и не менее чем через 6 месяцев с момента получения последней дозы.
Нельсон и др. (2012) заявили, что ОПВ, вероятно, будет недостаточно для полного искоренения полиомиелита из-за ее склонности к мутации в нейровирулентные формы и ее неспособности вызывать адекватный иммунитет в определенных регионах мира.Инактивированная вакцина против полиомиелита, убитая вакцина, которая, следовательно, не может мутировать, может быть более эффективной, чем ОПВ, в определенных группах населения и, вероятно, потребуется для глобальной ликвидации полиомиелита. Однако высокая стоимость инактивированной вакцины против полиомиелита непомерно высока во многих регионах мира. Внутрикожное введение может снизить дозу и, следовательно, стоимость инактивированной вакцины против полиомиелита. Эти исследователи проанализировали результаты клинических исследований по внутрикожной вакцинации против полиомиелита фракционными дозами.Они пришли к выводу, что внутрикожная вакцинация ИПВ демонстрирует потенциал как средство снижения стоимости и упрощения введения инактивированной полиовакцины, но необходимы дополнительные исследования для определения оптимальной фракционной дозы, времени и роли адъювантов в внутрикожной инактивированной полиовакцине. вакцинация, а также клиническое значение различных титров антител, превышающих пороговое значение для сероконверсии.
| Информация в [скобках] ниже была добавлена в целях пояснения.& nbspКоды, требующие 7-го символа, представлены знаком «+» : | |
| Кодексы CPT охвачены, если критерии выбора соблюдены : | |
| Дифтерия, столбнячный анатоксин, бесклеточная коклюшная вакцина, Haemophilus influenzae типа b и инактивированная полиовирусная вакцина (DTaP-IPV / Hib) для внутримышечного применения | |
| Вакцина против полиовируса, инактивированная (ИПВ), для подкожного или внутримышечного введения | |
| Дифтерия, столбнячный анатоксин, бесклеточная коклюшная вакцина, гепатит B и инактивированная полиовирусная вакцина (DTaP-HepB-IPV) для внутримышечного введения | |
| Коды МКБ-10 охвачены при соблюдении критериев отбора : | |
| Z20.89 | Контакт с другими инфекционными заболеваниями [полиомиелит] и (подозрение на них) воздействие на них |
| Z23 | Встреча по иммунизации [АКДС + полиомиелит] |
Вышеуказанная политика основана на следующих ссылках:
- Комитет по инфекционным заболеваниям Американской академии педиатрии. Полиовирус. Педиатрия. 2011; 128 (4): 805-808.
- Американская академия педиатрии, Комитет по инфекционным заболеваниям.Профилактика полиомиелита: Рекомендации по использованию только инактивированной полиовирусной вакцины для плановой иммунизации. Педиатрия. 1999; 104 (6): 1404-1406.
- Американская академия педиатрии, Комитет по инфекционным заболеваниям. Красная книга 2003: Отчет Комитета по инфекционным болезням. 26-е изд. Деревня Элк-Гроув, Иллинойс: Американская академия педиатрии; 2003.
- Asturias EJ, Bandyopadhyay AS, Self S, et al; Латиноамериканская исследовательская группа IPV001BMG. Гуморальный и кишечный иммунитет, индуцированный новыми схемами введения бивалентной пероральной полиовакцины и одной или двумя дозами инактивированной полиовакцины у младенцев из Латинской Америки: открытое рандомизированное контролируемое исследование.Ланцет. 2016; 388 (10040): 158-169.
- Аткинсон В.Л., Пикеринг Л.К., Шварц Б. и др. Общие рекомендации по иммунизации: Рекомендации Консультативного комитета по практике иммунизации (ACIP) и Американской академии семейных врачей (AAFP). MMWR Recomm Rep.2002; 51 (RR-2): 1-35.
- Benn CS, Fisker AB, Whittle HC, Aaby P. Ревакцинация живыми аттенуированными вакцинами дает дополнительные полезные неспецифические эффекты на общую выживаемость: обзор. EBioMedicine. 2016; 10: 312-317.
- Блэк С., Фридланд Л. Р., Энсор К. и др. Вакцины против дифтерии, столбняка и бесклеточного коклюша и инактивированного полиовируса вводятся отдельно или в комбинации для бустерной дозировки в возрасте 4-6 лет. Pediatr Infect Dis J. 2008; 27 (4): 341-346.
- Центры по контролю и профилактике заболеваний (CDC), Национальный центр инфекционных заболеваний, Национальная программа иммунизации. Полиомиелит. В кн .: Эпидемиология и профилактика заболеваний, предупреждаемых с помощью вакцин. Розовая книга. Вальдорф, доктор медицины: Фонд общественного здравоохранения; Апрель 2002 г .; Гл.7: 71-82.
- Центры по контролю и профилактике заболеваний (CDC). Рекомендации Консультативного комитета по практике иммунизации: пересмотренные рекомендации по плановой вакцинации от полиомиелита. MMWR Morb Mortal Wkly Rep.1999; 48 (27): 590.
- Центры по контролю и профилактике заболеваний (CDC). Обновленные рекомендации Консультативного комитета по практике иммунизации (ACIP) относительно плановой вакцинации против полиовируса. MMWR Morb Mortal Wkly Rep.2009; 58 (30): 829-830.
- Чумаков К, Эренфельд Э, Виммер Э, Агол В.И.Вакцинацию против полиомиелита прекращать нельзя. Nat Rev Microbiol. 2007; 5 (12): 952-958.
- Church JA, Parker EP, Kirkpatrick BD, et al. Вмешательства для улучшения эффективности пероральной вакцины: систематический обзор и метаанализ. Lancet Infect Dis. 2019; 19 (2): 203-214.
- Чаппони А., Бардах А., Рей Арес Л. и др. Последовательные инактивированные (IPV) и живые оральные (OPV) полиовакцины для профилактики полиомиелита. Кокрановская база данных Syst Rev.2019; 12: CD011260.
- Eckerle I, Rosenberger KD, Zwahlen M, Junghanss T.Серологический ответ на вакцинацию после трансплантации твердых органов: систематический обзор. PLoS One. 2013; 8 (2): e56974.
- Gardner P, Peter G. Рекомендуемые графики плановой иммунизации детей и взрослых. Заражение Dis Clin North Am. 2001; 15 (1): 1-8.
- Грассли NC. Иммуногенность и эффективность рутинной иммунизации 1 или 2 дозами инактивированной полиовирусной вакцины: систематический обзор и метаанализ. J Infect Dis. 2014; 210 Приложение 1: S439-S446.
- Grimprel E, von Sonnenburg F, Sanger R, et al.Комбинированная вакцина против дифтерии, столбняка, бесклеточного коклюша и полиомиелита с пониженным содержанием антигена (dTpa-IPV) для ревакцинации взрослых. Вакцина. 2005; 23 (28): 3657-3667.
- Джайсвал Н., Сингх С., Агарвал А. и др. Эквивалентные графики внутрикожной фракционной дозы по сравнению с внутримышечной полной дозой инактивированной полиовакцины для профилактики полиомиелита. Кокрановская база данных Syst Rev.2019; 12: CD011780.
- Хан М.М., Эрет Дж. Затраты и преимущества ликвидации полиомиелита: долгосрочная глобальная перспектива.Вакцина. 2003; 21 (7-8): 702-705.
- Куявская Д., Мирочниченко О., Драгунский Э. и др. Внутрикожная инактивированная вакцина против полиовируса: доклиническое исследование по подбору доз. J Infect Dis. 2015; 211 (9): 1447-1450.
- Kraan H, van der Stel W, Kersten G, Amorij JP. Альтернативные пути введения и технологии доставки вакцин против полиомиелита. Экспертные ревакцины. 2016; 15 (8): 1029-1040.
- Ljungman P, Cordonnier C, Einsele H, et al. Вакцинация реципиентов трансплантата гемопоэтических клеток.Пересадка костного мозга. 2009; 44 (8): 521-526.
- Machado CM. Реиммунизация после трансплантации костного мозга — текущие рекомендации и перспективы. Braz J Med Biol Res. 2004; 37 (1): 151-158.
- Нельсон К.С., Янссен Дж.М., Трой С.Б., Мальдонадо Ю. Внутрикожная фракционная инактивированная вакцина против полиомиелита: обзор литературы. Вакцина. 2012; 30 (2): 121-125.
- Пател С.Р., Ортин М., Коэн Б.Дж. и др. Ревакцинация детей после завершения стандартной химиотерапии острого лейкоза.Clin Infect Dis. 2007; 44 (5): 635-642.
- Resik S, Tejeda A, Sutter RW и др. Прайминг после дробной дозы инактивированной полиовирусной вакцины. N Engl J Med. 2013; 368 (5): 416-424.
- Целевая группа профилактических услуг США. Руководство по лечебно-профилактическим услугам. Отчет Целевой группы США по профилактическим услугам. 2 и изд. Балтимор, Мэриленд: Уильямс и Уилкинс; 1996.
- Vergara R, Tregnaghi M, Ussher J, et al. Вакцина с пониженным содержанием антигена, дифтерия, столбняк, бесклеточная вакцина против коклюша и инактивированная полиомиелит, в качестве бустерной вакцины для подростков от 10 до 14 лет.Eur J Pediatr. 2005; 164 (6): 377-382.
- Walker EJ, MacDonald NE, Islam N, et al. Полнота и своевременность вакцинации против дифтерии-столбняка-коклюша, кори-паротита-краснухи и полиомиелита у детей раннего возраста с хроническими заболеваниями: систематический обзор. Вакцина. 2019; 37 (13): 1725-1735.
- Уэстон WM, Кляйн Н.П. Kinrix: новая комбинированная вакцина DTaP-IPV для детей в возрасте 4-6 лет. Экспертные ревакцины. 2008; 7 (9): 1309-1320.
Две вакцины против полиомиелита для борьбы с парализующим злом
Кредит: изображения истории науки / фото фонда Alamy
Полиомиелит вызывается энтеровирусом, который в редких случаях поражает нервную систему и повреждает двигательные нейроны, вызывая необратимую инвалидность, паралич или смерть.Сегодня болезнь ликвидирована во всех странах, кроме нескольких, благодаря двум типам вакцины против полиомиелита, разработанным в 1950-х годах: инъекционной вакцине, содержащей инактивированный вирус, первоначально разработанной исследователями под руководством Джонаса Солка, и пероральной вакцины, содержащей живые аттенуированные вакцины. вирус, первоначально разработанный Альбертом Сабином и его коллегами.
Исследователи пытались разработать вакцину против полиомиелита с 1910-х годов, но первые попытки были либо неэффективными, либо слишком рискованными. Ключевой вехой стал 1949 год, когда Томас Веллер, Джон Эндерс и Фредерик Роббинс продемонстрировали, что полиовирус можно выращивать в лаборатории, используя кожные и мышечные ткани человеческих эмбрионов (Milestone 9).Это означало, что вирус больше не нужно было выращивать на живых обезьянах, что облегчало его производство в количествах, необходимых для тестирования и производства вакцины. Трое исследователей разделили Нобелевскую премию по физиологии и медицине 1954 года.
Джонас Солк разработал свою инактивированную вакцину против полиомиелита, выращивая вирус в клетках почек обезьяны, а затем убивая вирус формалином. Плацебо-контролируемое испытание в 1954 г. с участием 1,6 миллиона детей в Канаде, Финляндии и США показало, что вакцина убитого полиовируса безопасна и эффективна для предотвращения заражения диким полиовирусом.В период с 1955 года, когда вакцина Солка получила широкое распространение в Соединенных Штатах, по 1962 год она снизила заболеваемость полиомиелитом примерно на 95%.
Однако уровни антител у вакцинированных лиц снизились в течение нескольких лет, поэтому неясно, обеспечит ли инактивированная вакцина постоянную защиту. Кроме того, полиовирус все еще может безвредно размножаться в кишечнике вакцинированных людей, поэтому считалось, что вакцина Солка не сможет полностью остановить циркуляцию дикого полиовируса среди населения.
Между тем в 1940-х годах исследователи узнали, что многократное прохождение полиовируса через грызунов, а затем через культуру клеток приводит к появлению менее вирулентных штаммов. Эти наблюдения заложили основу для создания живой аттенуированной вакцины против полиовируса, но это была сложная задача: нужно было найти ослабленный штамм, который не мог проникнуть в нервную систему, но все же мог размножаться в тканях кишечника и запускать выработку антител. Затем ослабленный штамм нужно было очистить и произвести в больших количествах без восстановления нейровирулентности.Открытие Сэбина о том, что шимпанзе являются лучшими модельными животными для проверки инфективности кишечника ослабленных штаммов, в то время как обезьяны-резус лучше всего подходят для тестирования инфекционности нервной системы, помогло направить эти исследования.
На протяжении 1950-х годов над созданием живой аттенуированной вакцины против полиомиелита работали несколько исследователей, в том числе группы, возглавляемые Хилари Копровски, Herald Cox и Sabin. К тому времени, когда в 1959 году штаммы Сэбина были выбраны как самые безопасные, в исследованиях по всему миру были введены миллионы доз различных экспериментальных вакцин.Первая общенациональная кампания массовой вакцинации вакциной Сабина прошла на Кубе в 1962 году, а затем в других странах в течение 1960-х годов.
Вскоре стало ясно, что живая вакцина иногда вызывала полиомиелит у вакцинированных лиц, их контактов или членов сообщества. Это произошло, когда случайные мутации, накопленные во время репликации вакцинного вируса в кишечнике, привели к восстановлению нейровирулентности. Таким образом, когда страны взяли под хороший контроль дикий полиовирус, многие перешли на улучшенные версии инактивированной полиовакцины.
Страны, в которых полиомиелит остается эндемическим, продолжают использовать живую пероральную вакцину против полиомиелита из-за ее удобства и превосходной способности вызывать иммунитет слизистой оболочки кишечника. Сегодня полиомиелит продолжает циркулировать в трех странах: Афганистане, Нигерии и Пакистане. Плохая санитария, отсутствие инфраструктуры здравоохранения и противодействие кампаниям вакцинации со стороны боевиков препятствовали усилиям по уничтожению вируса навсегда.
Дополнительная литература
Сабин, А.B. Текущее состояние и будущие возможности вакцины для борьбы с полиомиелитом. AMA Am. J. Dis. Детский . 86 , 301–310 (1953).
Сабин, А.
