Диагностика бронхита у детей | Компетентно о здоровье на iLive
Диагноз бронхита устанавливают на основе его клинической картины (например, наличие обструктивного синдрома) и при отсутствии признаков поражения лёгочной ткани (нет инфильтративных или очаговых теней на рентгенограмме). Нередко бронхит сочетается с пневмонией, в таком случае он выносится в диагноз при существенном дополнении клинической картины болезни. В отличие от пневмонии бронхит при ОРВИ всегда имеет диффузный характер и обычно равномерно поражает бронхи обоих лёгких. При преобладании локального бронхитического изменения в какой-либо части лёгкого используют соответствующие определения: базальный бронхит, односторонний бронхит, бронхит приводящего бронха и др.
Клиническое обследование
Острый бронхит (простой). Основной симптом — кашель. Вначале заболевания кашель имеет сухой характер, через 1-2 сут становится влажным, сохраняется в течение 2 нед. Более длительный кашель наблюдается после перенесенного ранее трахеита. В случае если приступы кашля (особенно у школьников) продолжаются в течение 4-6 нед при отсутствии других симптомов, следует думать об иной возможной причине, например коклюше, инородном теле в бронхе и др.
Мокрота в начале болезни имеет слизистый характер. На 2-й неделе болезни мокрота может приобретать зеленоватый цвет, обусловленный примесью продуктов дегидратации фибрина, а не присоединением вторичной бактериальной инфекции, и не требует назначения антибиотиков.
У детей первого года жизни может наблюдаться умеренная одышка (частота дыхательных движений (ЧДД) до 50 в минуту). Перкуторно иногда определяется коробочный оттенок лёгочного звука, либо изменения отсутствуют. При аускультации в лёгких выслушиваются диффузные сухие и влажные крупно- и среднепузырчатые хрипы, которые могут меняться по количеству и характеру, но не исчезают при кашле. У некоторых детей во сне появляются свистящие хрипы на выдохе. Асимметричность аускультативных изменений должна настораживать в плане пневмонии.
Острый обструктивный бронхит. Синдром бронхиальной обструкции характеризуется одышкой (ЧДД до 60-70 в минуту), усилением навязчивого сухого кашля, появлением сухих свистящих хрипов на фоне удлиненного выдоха не только при аускультации, но и слышимых на расстоянии. У половины больных выслушиваются и влажные необильные мелкопузырчатые хрипы. Грудная клетка вздута. Температура умеренная или отсутствует. Отмечается беспокойство ребёнка.
Острый бронхиолит обычно развивается как первый обструктивный эпизод на 3-4-е сутки ОРВИ, чаще PC-вирусной этиологии. Обструкция бронхов связана больше с отечностью слизистой, а не с бронхоконстрикцией. Температура тела обычно нормальная или субфебрильная. Для бронхиолита характерна одышка с втяжением уступчивых мест грудной клетки (яремной ямки и межреберных промежутков), раздуванием крыльев носа у маленьких детей, с ЧДД до 70-90 в минуту, удлинение выдоха (при тахипноэ может отсутствовать). Кашель сухой, иногда с «высоким» спастическим звуком. Отмечается периоральный цианоз.
Острый облитерирующий бронхиолит (постинфекционный облитери-рующий бронхиолит). Заболевание характеризуется крайне тяжелым течением и яркой клинической картиной. В остром периоде наблюдаются тяжелые дыхательные расстройства на фоне стойкой фебрильной температуры и цианоза. Отмечается шумное «свистящее» дыхание. При аускультации на фоне удлиненного выдоха выслушивается обилие крепитирующих и мелкопузырчатых влажных хрипов. обычно асимметричных.
Микоплазменный бронхит чаще развивается у детей школьного возраста. Отличительной особенностью микоплазменного бронхита является высокая температурная реакция с первых дней заболевания, конъюнктивит, обычно без выпота, навязчивый кашель, выраженный обструктивный синдром (удлинение выдоха, свистящие хрипы) при отсутствии токсикоза и нарушения общего самочувствия. Катаральные явления выражены незначительно.
При микоплазменной инфекции поражаются мелкие бронхи, поэтому при аускультации выслушиваются крепитирующие хрипы и масса мелкопузырчатых влажных, которые локализуются асимметрично, что указывает на неравномерность поражения бронхов.
Микоплазменный бронхит может протекать атипично: без обструктивного синдрома и одышки. Заподозрить данную этиологию бронхита позволяет наличие асимметричных хрипов и конъюнктивит.
Хламидийный бронхит у детей первых месяцев жизни вызывается Chlamidia trachomatis. Заражение происходит во время родов от матери, имеющей хламидийную инфекцию гениталий. На фоне хорошего самочувствия и нормальной температуры в возрасте 2-4 мес возникает картина бронхита. Появляется кашель, который на 2-4-й нед усиливается. В некоторых случаях он становится приступообразным, как при коклюше, но в отличие от последнего протекает без реприз. Явления обструкции и токсикоза выражены мало, одышка умеренная. На фоне жесткого дыхания выслушиваются мелко- и среднепузырчатые влажные хрипы.
В диагностике хламидийного бронхита помогает характерный анамнез, наличие конъюнктивита на первом месяце жизни.
У детей школьного возраста и подростков бронхит вызывается Chlamidia pheumonia и характеризуется нарушением общего состояния, высокой температурой, охриплостью голоса за счет сопутствующего фарингита, может наблюдаться боль в горле. Часто развивается обструктивный синдром, который может способствовать развитию «бронхиальная астма позднего начала».
В этих случаях необходимо исключение пневмонии, что подтверждается отсутствием очаговых или инфильтративных изменений в лёгких на рентгенограмме.
Рецидивирующий бронхит. Основными симптомами рецидивирующего бронхита являются умеренное повышение температуры в течение 2-3 сут с последующим появлением кашля, чаще влажного, но малопродуктивного. Затем кашель становится продуктивным с выделением слизисто-гнойной мокроты. При аускультации выслушиваются влажные разнокалиберные хрипы распространенного характера. Заболевание может длиться от 1 до 4 нед.
Рецидивирующий обструктивный бронхит. В первые дни ОРВИ (2-4-е сутки) синдром бронхиальной обструкции протекает как острый обсгруктивный бронхит, но синдром обструкции может сохраняться длительно с одышкой, вначале сухим, а затем влажным кашлем с выделением слизисто-гнойной мокроты. При аускультации выслушиваются сухие свистящие и разнокалиберные влажные хрипы на фоне удлиненного выдоха, хрипы могут быть слышны на расстоянии.
Лабораторная диагностика
Острый бронхит (простой). Изменения в клиническом анализе крови чаще обусловлены вирусной инфекцией, может наблюдаться умеренный лейкоцитоз.
Острый обсгруктивный бронхит. В гемограмме отмечаются характерные признаки вирусной инфекции.
Острый бронхиолит. В гемограмме — гипоксемия (раО2 снижается до 55-60 мм рт. ст.) и гипервентиляция (раО2 снижается).
Острый облитерирующий бронхиолит (постинфекционный облитери-рующий бронхиолит). В клиническом анализе крови отмечается умеренный лейкоцитоз, нейтрофильный сдвиг, повышение СОЭ. Также характерны гипоксемия и гиперкапния.
Микоплазменный бронхит. В клиническом анализе крови обычно нет изменений, иногда увеличивается СОЭ при нормальном содержании лейкоцитов. В диагностике надежных экспресс-методик не существует. Специфический IgM появляется намного позже. Нарастание титра антител позволяет поставить лишь ретроспективный диагноз.
Хламидийный бронхит. В гемограмме отмечается лейкоцитоз, эозинофилия, повышение СОЭ. Хламидийные антитела класса IgM выявляются в титре 1:8 и более, класса IgG в титре 1:64 и выше при условии, что у матери они ниже, чем у ребёнка.
Инструментальные методы
Острый бронхит (простой). Рентгенологические изменения в лёгких обычно представлены в виде усиления лёгочного рисунка, чаще в прикорневых и нижнемедиальных зонах, иногда отмечается усиление воздушности лёгочной ткани. Очаговые и инфильтративные изменения в лёгких отсутствуют.
Острый обструктивный бронхит. На рентгеновском снимке — вздутие ткани лёгких.
Острый бронхиолит. На рентгенограммах выявляются признаки вздутия ткани лёгких, усиление бронхососудистого рисунка, реже — мелкие ателектазы, линейные и очаговые тени.
Острый облитерирующий бронхиолит (постинфекционный облитерирующий бронхиолит). На рентгенограммах выявляются мягкотеневые сливающиеся очаги, чаще односторонние, без четких контуров — «ватное лёгкое» с картиной воздушной бронхограммы. Дыхательная недостаточность нарастает первые две недели.
Микоплазменный бронхит. На рентгенограмме отмечается усиление лёгочного рисунка, по локализации совпадающее с локализацией максимального количества хрипов. Иногда тень бывает настолько выражена, что ее необходимо дифференцировать от участка негомогенной инфильтрации, типичной для микоплазменной пневмонии.
Хламидийный бронхит. На рентгенограмме в случае хламидийной пневмонии отмечаются мелкоочаговые изменения, а в клинической картине преобладает выраженная одышка.
Рецидивирующий бронхит. Рентгенологически отмечается усиление бронхососудистого рисунка, у 10% детей — повышенная прозрачность лёгочной ткани.
Рецидивирующий обструктивный бронхит. На рентгенограммах выявляется некоторое вздутие лёгочной ткани, усиление бронхососудистого рисунка, отсутствие очагов инфильтрации лёгочной ткани (в отличие от пневмонии). Следует исключать хронические заболевания лёгких, которые также протекают с обструкцией: муковисцидоз, облитерирующий бронхиоблит, врожденные пороки развития лёгких, хроническая аспирация пищи и др.
Дифференциальная диагностика
Острый бронхит (простой). При повторных эпизодах обструктивного бронхита следует исключать бронхиальную астму.
Острый обструктивный бронхит. В случае упорного течения обструктивного бронхита, устойчивого к терапии, необходимо думать о других возможных его причинах, например о пороках развития бронхов, инородном теле в бронхах, привычной аспирации пищи, стойком воспалительном очаге и т.д.
 [1], [2], [3], [4], [5], [6], [7], [8], [9], [10], [11], [12]
[1], [2], [3], [4], [5], [6], [7], [8], [9], [10], [11], [12]Острый бронхит у детей > Клинические рекомендации РФ (Россия) > MedElement
Критерии оценки качества медицинской помощи
Таблица 1 — Организационно-технические условия оказания медицинской помощи.
| Вид медицинской помощи | Специализированная медицинская помощь |
Условия оказания медицинской помощи | Стационарно / в дневном стационаре |
Форма оказания медицинской помощи | Неотложная |
Таблица 2 — Критерии качества оказания медицинской помощи
№ п/п | Критерии качества | Сила рекомендации | Уровень достоверности доказательств |
| 1 | Выполнен общий (клинический) анализ крови развернутый | 1 | С |
| 2 | Выполнен исследование уровня С-реактивного белка в крови (при повышении температуры тела выше 38,0 С) | 1 | С |
| 3 | Выполнена рентгенография органов грудной клетки (при наличии лабораторных маркеров бактериальной инфекции) | 1 | С |
| 4 | Выполнено лечение лекарственными препаратами группы короткодействующие селективные бета2-адреномиметики ингаляторно или комбинацией лекарственных препаратов группы селективные бета2-адреномиметики и группы холинолитики (при наличии синдрома бронхиальной обструкции, в зависимости от медицинских показаний и при отсутствии медицинских противопоказаний) | 1 | С |
Приложение А1. Состав рабочей группы
Баранов А.А. акад. РАН, д.м.н., профессор, Председатель Исполкома Союза педиатров России.
Намазова-Баранова Л.С., акад. РАН, д.м.н., профессор, заместитель Председателя Исполкома Союза педиатров России.
Таточенко В.К., профессор, д.м.н., член Союза педиатров России
Бакрадзе М.Д., д.м.н., член Союза педиатров России
Полякова А.С., к.м.н., член Союза педиатров России
Куличенко Т.В., д.м.н., член Союза педиатров России
Вишнева Е.А., к.м.н., член Союза педиатров России
Селимзянова Л.Р. к.м.н., член Союза педиатров России
Авторы подтверждают отсутствие финансовой поддержки/конфликта интересов, который необходимо обнародовать.
Приложение А2. Методология разработки клинических рекомендаций
Целевая аудитория данных клинических рекомендаций:
• Врачи-педиатры
• Врачи-пульмонологи
• Врачи общей врачебной практики (семейные врачи)
• Врачи — аллергологи-иммунологи
• Врачи — рентгенологи
• Врачи функциональной диагностики
• Студенты медицинских ВУЗов
• Обучающиеся в ординатуре и интернатуре
При разработке КР соблюдались принципы, являющиеся залогом высококачественных и надежных клинических рекомендаций.
Методы, использованные для сбора/селекции доказательств
Поиск в электронных базах данных.
Описание методов, использованных для сбора/селекции доказательств
Доказательной базой для публикации являются публикации, вошедшие в Кокрановскую библиотеку, базы данных EMBASE и MEDLINE. Глубина поиска составляла 8 лет.
Методы, использованные для оценки качества и силы доказательств
Консенсус экспертов.
Оценка значимости в соответствии с рейтинговой схемой (табл. 1).
Методы, использованные для анализа доказательств:
Обзоры опубликованных мета-анализов;
Систематические обзоры с таблицами доказательств.
Описание методов, использованных для анализа доказательств
С целью исключения влияния субъективного фактора и минимизации потенциальных ошибок каждое исследование оценивалось независимо, по меньшей мере, двумя независимыми членами рабочей группы. Какие-либо различия в оценках обсуждались всей группой в полном составе. При невозможности достижения консенсуса привлекался независимый эксперт.
Методы, использованные для формулирования рекомендаций
Консенсус экспертов.
Метод валидации рекомендаций
— Внешняя экспертная оценка
— Внутренняя экспертная оценкаОписание метода валидации рекомендаций
Представленные рекомендации в предварительной версии были рецензированы независимыми экспертами, установившими, что доказательства, лежащие в основе настоящих рекомендаций, доступны для понимания.
С настоящими рекомендациями ознакомлены педиатры, которые указали на доходчивость изложения и их важность, как рабочего инструмента повседневной практики.
Все комментарии, полученные от экспертов, тщательно систематизировались и обсуждались председателем и членами рабочей группы и, в случае необходимости, вносились поправки в клинические рекомендации.
Экономический анализ
Анализ стоимости не проводился и публикации по фармакоэкономике не анализировались.
Консультация и экспертная оценка
Последние изменения в настоящих рекомендациях были представлены для обсуждения в предварительной версии на совещании рабочей группы, Исполкома СПР и членов профильной комиссии в феврале 2015 года.
Проект рекомендаций был рецензирован также независимыми экспертами, которых попросили прокомментировать доходчивость и точность интерпретации доказательной базы, лежащей в основе рекомендаций.
Рабочая группа
Для окончательной редакции и контроля качества рекомендации были повторно проанализированы членами рабочей группы, которые пришли к заключению, что все замечания и комментарии экспертов приняты во внимание, риск систематической ошибки при разработке рекомендаций сведен к минимуму.
Таблица П1 — Рейтинговая схема для оценки силы рекомендации
Степень достоверности рекомендаций | Соотношение риска и преимуществ | Методологическое качество имеющихся доказательств | Пояснения по применению рекомендаций |
1А Сильная рекомендация, основанная на доказательствах высокого качества | Польза отчетливо превалирует над рисками и затратами, либо наоборот | Надежные непротиворечивые доказательства, основанные на хорошо выполненных РКИ или неопровержимые доказательства, представленные в какой-либо другой форме. Дальнейшие исследования вряд ли изменят нашу уверенность в оценке соотношения пользы и риска. | Сильная рекомендация, которая может использоваться в большинстве случаев у преимущественного количества пациентов без каких-либо изменений и исключений |
1В Сильная рекомендация, основанная на доказательствах умеренного качества | Польза отчетливо превалирует над рисками и затратами, либо наоборот | Доказательства, основанные на результатах РКИ, выполненных с некоторыми ограничениями (противоречивые результаты, методологические ошибки, косвенные или случайные и т.п.), либо других веских основаниях. Дальнейшие исследования (если они проводятся), вероятно, окажут влияние на нашу уверенность в оценке соотношения пользы и риска и могут изменить ее. | Сильная рекомендация, применение которой возможно в большинстве случаев |
1С Сильная рекомендация основанная на доказательствах низкого качества | Польза, вероятно, будет превалировать над возможными рисками и затратами, либо наоборот | Доказательства, основанные на обсервационных исследованиях, бессистемном клиническом опыте, результатах РКИ, выполненных с существенными недостатками. Любая оценка эффекта расценивается как неопределенная. | Относительно сильная рекомендация, которая может быть изменена при получении доказательств более высокого качества |
2А Слабая рекомендация, основанная на доказательствах высокого качества | Польза сопоставима с возможными рисками и затратами | Надежные доказательства, основанные на хорошо выполненных РКИ или подтвержденные другими неопровержимыми данными. Дальнейшие исследования вряд ли изменят нашу уверенность в оценке соотношения пользы и риска. | Слабая рекомендация. Выбор наилучшей тактики будет зависеть от клинической ситуации (обстоятельств), пациента или социальных предпочтений. |
2В Слабая рекомендация, основанная на доказательствах умеренного качества | Польза сопоставима с рисками и осложнениями, однако в этой оценке есть неопределенность. | Доказательства, основанные на результатах РКИ, выполненных с существенными ограничениями (противоречивые результаты, методологические дефекты, косвенные или случайные), или сильные доказательства, представленные в какой-либо другой форме. Дальнейшие исследования (если они проводятся), скорее всего, окажут влияние на нашу уверенность в оценке соотношения пользы и риска и могут изменить ее. | Слабая рекомендация. Альтернативная тактика в определенных ситуациях может явиться для некоторых пациентов лучшим выбором. |
2С Слабая рекомендация, основанная на доказательствах низкого качества | Неоднозначность в оценке соотношения пользы, рисков и осложнений; польза может быть сопоставима с возможными рисками и осложнениями. | Доказательства, основанные на обсервационных исследованиях, бессистемного клинического опыта или РКИ с существенными недостатками. Любая оценка эффекта расценивается как неопределенная. | Очень слабая рекомендация; альтернативные подходы могут быть использованы в равной степени. |
Приложение А3. Связанные документы
Порядки оказания медицинской помощи: Приказ Министерства здравоохранения и социального развития РФ от 16 апреля 2012 г. N 366н «Об утверждении Порядка оказания педиатрической помощи»
Приложение Б. Алгоритмы ведения пациента
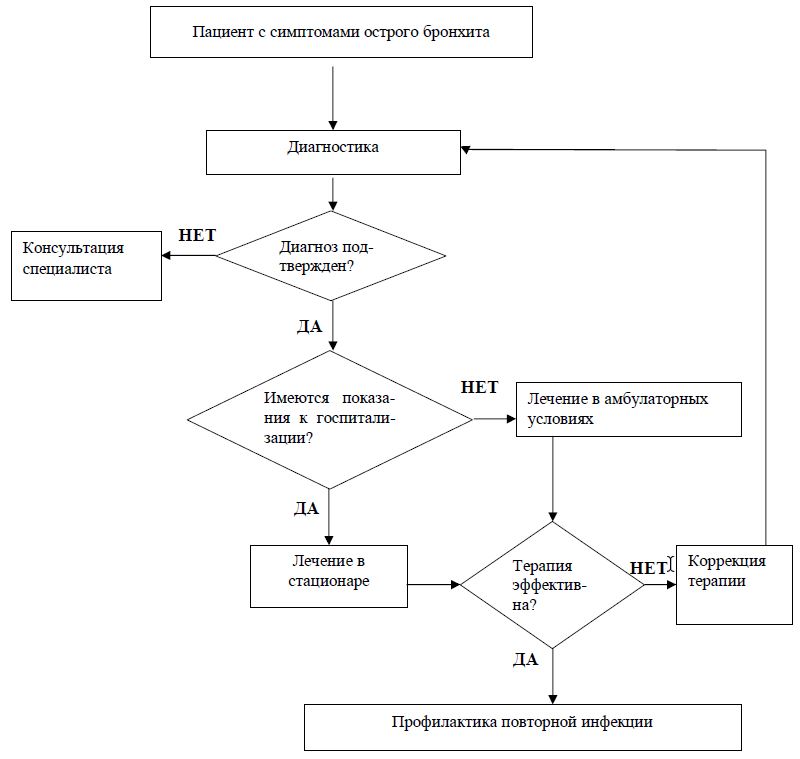
Приложение В. Информация для пациентов
Острый бронхит – воспаление слизистой оболочки бронхов, чаще развивающееся на фоне острой респираторной вирусной инфекции.
Причина заболевания – разнообразные вирусы, а также, реже, некоторые виды бактерий. Заболевание чаще развивается в период максимальной заболеваемости респираторными инфекциями (осенью, зимой и ранней весной).
Как заражаются инфекцией, вызывающей острый бронхит? Чаще всего инфекция попадает на слизистую оболочку носа или конъюнктиву с рук, загрязненных при контакте с больным (например, через рукопожатие) или с зараженными вирусом поверхностями.
Другой путь – воздушно-капельный – при вдыхании частичек слюны, выделяющихся при чихании, кашле или при тесном контакте с больным.
Признаки острого бронхита: острое начало с невысокой температурой (до 38°) (реже температура достигает боле высоких цифр) кашлем, насморком. Кашель может появляться со 2-3 дня болезни. Обычно самочувствие ребенка практически не страдает, кашель длится в среднем 5-7 дней. У грудных детей при РС-вирусной инфекции и у старших – при аденовирусной – кашель может сохраняться до 2 недель. Кашель длительностью ≥2 недель у школьников может свидетельствовать о коклюшной инфекции.
При обычном (необструктивном) бронхите не бывает затрудненного выдоха и свистящих хрипов в легких или свистящего дыхания, слышного на расстоянии.
Обследования: в большинстве случаев, дополнительных обследований, кроме осмотра педиатром, ребенку с острым бронхитом не требуется
Лечение: бронхит, в большинстве случаев, носит доброкачественный характер и не всегда требует назначения антибиотиков.
Давайте ребенку достаточное количество жидкости в виде теплого питья.
Антибиотики – не действуют на вирусы (основную причину ОРВИ). Вопрос о назначении антибиотиков рассматривается при подозрении на бактериальную инфекцию. Антибиотики должен назначать врач. Бесконтрольный прием антибиотиков может способствовать развитию устойчивых к ним микробов и вызывать осложнения.
Если вашему ребенку назначен антибиотик, следует строго выполнять назначенный режим и соблюдать длительность лечение, предписанную врачом.
При бронхите следует придерживаться правил лечения, гигиены и профилактики, рекомендованных для острой респираторной инфекции (см. КР «Острая респираторная инфекция у детей»),
Обратитесь к специалисту если:
— ребенок длительное время отказывается от питья
— вы видите изменения в поведении: раздражительность, необычная сонливость со снижением реакции на попытки контакта с ребенком
— у ребенка имеется затруднение дыхания, шумное дыхание, учащение дыхания, втяжение межреберных промежутков, яремной ямки (места, расположенного спереди между шеей и грудью)
— у ребенка судороги на фоне повышенной температуры
— у ребенка бред на фоне повышенной температуры
— повышенная температура тела (более 38,4-38,5ºC) сохраняется более 3 дней
— у ребенка кашель, длящийся более 10-14 дней без улучшенияПрилож
Бронхит у детей — причины, симптомы, диагностика и лечение острого бронхита у ребенка в Москве в клинике «СМ-Доктор»
Найти врача
- Абасова Эльнара Гарибовна
- Абдулаева Сацита Абдувахабовна
- Абрамова Татьяна Борисовна
- Аветисян Карине Ониковна
- Агеева Лилия Шамилевна
- Адамбаева Ангелина Даниловна
- Адамян Арпине Нориковна
- Адиатуллина Галина Андреевна
- Азаренкова Ольга Владимировна
- Азарова Эльвира Викторовна
- Акимова Виолетта Вадимовна
- Акулова Людмила Владимировна
- Алаев Олег Сергеевич
- Алексеев Константин Александрович
- Алексеева Ирина Николаевна
- Алешин Евгений Михайлович
- Алиев Надир Сабирович
- Алпацкая Екатерина Олеговна
- Амосов Григорий Николаевич
- Ангархаева Людмила Валерьевна
- Андреева Анастасия Петровна
- Анпилогова Ирина Энгельсовна
- Антонова Дарья Андреевна
- Антонова Ольга Александровна
- Антонова Ольга Владимировна
- Аракелян Лилит Лерниковна
- Аруева Дарья Алексеевна
- Арчукова (Холодцова) Елизавета Валерьевна
- Аршинова Дарья Юрьевна
- Астамирова Зарема Руслановна
- Атаман Анастасия Николаевна
- Атясова Елена Викторовна
- Афанасьев Никита Александрович
- Афиногенова Ирина Робертовна
- Афонская Татьяна Алексеевна
- Ахмедова Зайнаб Мурадовна
- Ашурова Гуля Закировна
- Бабаева Афелия Мирзоевна
- Бабаева Рената Магамедовна
- Бабушкина Мария Ивановна
- Багрянцева Мария Евгеньевна
- Бадыков Руслан Ринатович
- Баева Елена Юрьевна
- Балацкий Никита Андреевич
- Бандина Ольга Николаевна
- Баранова Ирина Дмитриевна
- Басов Станислав Борисович
- Батурко Ольга Александровна
- Баширова Наима Магомедовна
- Бекназарова Мария Петровна
- Беленко Елена Владимировна
- Белов Вячеслав Николаевич
- Беляева Елена Сергеевна
- Белянская Татьяна Владимировна
- Бикинеева Дина Ильинична
- Благовская Мария Альбертовна
- Блинова Елена Николаевна
МКБ 10, симптомы и лечение
Как только наступает осень, а за ней приходит зима, так мамочки начинают опасаться различных простудных инфекционных заболеваний.
Не таким, уж редким гостем является бронхит у детей.
В статье постараемся разобраться с его разновидностями, симптомами и тактикой лечения.
Что такое бронхит?

Это заболевание связано с дыхательной системой ребенка. Происходит воспаление слизистых оболочек бронхов.
Чаще всего этот недуг развивается на фоне ослабленности организма или других заболеваний.
Среди всех болезней органов дыхания бронхиты занимают одно из ведущих мест.
Если воспалительный процесс развивается в бронхах только первый раз, то говорят о первичном заболевании, если бронхит является спутником коклюша, гриппа, хронической пневмонии, то речь идет о вторичной инфекции.
Разновидности и классификация бронхитов

Видов бронхита может быть много, например, уже было сказано, что имеется первичный и вторичный.
Если рассматривать степень распространения очага воспаления, то бронхит бывает:
- очаговый – это когда воспалительный процесс развивается на отдельном участке бронхов;
- диффузный захватывает большую часть бронхиального дерева.
Классификация данного заболевания может осуществляться и с учетом других параметров.
- По месту распространения: трахеобронхит (поражает трахею и крупные бронхи), бронхит (воспалительный процесс в бронхах любого размера), бронхиолит (воспаление захватывает мелкие бронхи непосредственно переходящие в легкие).
- По характеру воспалительного процесса бронхит бывает: гнойный, катаральный, слизисто-гнойный, геморрагический, фибринозный.
- По своей длительности бронхит бывает хроническим и острым.
- По функциональному признаку выделяют: необструктивный бронхит и обструктивный.
- По причине развития бронхиты бывают: вирусные, бактериальные, аллергические.
Бронхит у детей код МКБ-10

- Согласно коду МКБ-10 все бронхиты острые и хронические объединены под одним кодом J40.
- Острый бронхит у малышей по международной классификации болезней имеет код J20.
- Если бронхит рецидивирующий, то ему приписывают код J 40.0.
Причины бронхита у детей

Причины для развития бронхита бывают достаточно многообразные.
Если говорить об острой форме заболевания, то ее развитие могут спровоцировать следующие факторы:
- Вирусная инфекция. Она, как правило, вначале поражает верхние дыхательные пути, а потом может перебазироваться ниже, поражая бронхиальное дерево.
- Бактериальная инфекция. Возбудителями чаще всего являются: стрептококки, гемофильная палочка.
- Смешанная причина, то есть, попадает вирусная инфекция, а потом процесс осложняется бактериальной. Такое часто бывает при неадекватном лечении вирусных заболеваний.
- Раздражающие факторы, например, табачный дым или пары бензина, растворителей.
- Аллергены могут также спровоцировать острый бронхит при попадании в организм.
Если говорить о хронической форме заболевания, то бронхит у детей могут вызвать:
- Плохо пролеченный бронхит.
- Постоянные очаги инфекции в организме в виде синуситов, тонзиллитов.
- Бактериальная инфекция.
- Постоянное раздражение органов дыхания грязным воздухом, пылью, дымом, от сигарет в первую очередь.
- Постоянное проживание в сыром климате или в неблагоприятных условиях, например, в доме есть сырость, на стенах появляется плесневый грибок.
- Наследственная предрасположенность, в последнее время врачи не сбрасывают эту причину со счетов.
Существуют не только основные причины развития бронхита, но можно назвать факторы, которые способствуют воспалительному процессу в бронхах:
- частые переохлаждения организма;
- присутствие в организме хронической инфекции;
- сниженный иммунитет;
- присутствие бактерий, от которых невозможно избавиться без применения антибиотиков;
- пассивное курение.
Спровоцировать развитие обструктивного бронхита у ребенка могут следующие причины:
- вирусы и бактерии;
- аспирация при нарушении процесса глотания;
- гастроэзофагеальный рефлюкс;
- аномалии в строении и функционировании пищевода;
- миграция гельминтов в дыхательные пути;
- кистозная гипоплазия;
- бронхиальная астма;
- чрезмерная сухость в помещении;
- несоблюдение температурного режима;
- аллергены и раздражающие вещества.
Таким образом, бронхит у детей может развиться по разным причинам и в каждом конкретном случае требует к себе индивидуального подхода и выбора адекватной тактики лечения.
Симптомы бронхита у детей

Чаще всего бронхит независимо от возраста ребенка начинается примерно одинаково.
Но, учитывая, что разновидностей этого заболевания может быть несколько, то постановкой точного диагноза должен заниматься только врач.
Признаки бронхита у детей следующие:
- Как ни странно выделения из носа, которые могут предшествовать заболеванию бронхитом.
- Кашель, может быть, как сухим, так и с выделением мокроты, при гнойной форме заболевания имеются примеси гноя, а при острой форме мокрота прозрачная. Необходимо учесть, что у дошкольников кашель практически без отделения мокроты, поэтому может заканчиваться рвотой и напоминать коклюш.
- Высокая температура тела, но и бывает в пределах нормы или слегка повышена.
- Дыхание становится тяжелым и создается ощущение бульканья.
- У совсем маленьких детей развивается общая слабость настолько, что ребенок постоянно спит.
- Болевые ощущения в теле – это характерно больше для детишек постарше.
- Для вирусных бронхитов характерны головные боли, недомогание общее, раздражительность, высокая температура и тяжелое течение.
- У малышей бронхит также может сопровождаться рвотой, расстройством пищеварения.
Для детей младше одного года опасен бронхиолит, при котором поражаются воспалительным процессом мелкие бронхи и бронхиолы.
Развиваться он может после перенесенных вирусных инфекций, резкого вдыхания морозного воздуха.
Опасность для грудников заключается в том, что есть риск развития бронхообструктивного синдрома, иногда даже с острой дыхательной недостаточностью.
Симптомы такого бронхита следующие:
- Приступообразный сухой кашель с участием дополнительной мускулатуры, кожные покровы становятся бледными, может быть цианоз.
- Постоянная сухость во рту, малыш даже плачет без слез.
- У ребенка пропадает аппетит, он мало пьет, поэтому редкое мочеиспускание.
- Температура может быть повышена, но показатели не такие устрашающие, как во время воспаления легких.
- Дыхание поверхностное и кряхтящее.
- Появляется одышка.
- При прослушивании с обеих сторон слышны влажные диффузные хрипы.
- Признаков интоксикации не обнаруживается.
- Если бронхиолит развился после обычного бронхита, то можно отметить резкое ухудшение состояния малыша.
- Ребенок постоянно беспокойный, капризничает.
Даже, если бронхиолит не развивается, острый бронхит в тяжелой форме опасен тем, что у грудничков может сопровождаться апноэ и асфиксией, а это требует медицинского вмешательства, причем, немедленно.
Некоторые формы бронхита могут протекать и без ярких симптомов с высокой температурой, наоборот, она может оставаться в пределах нормы.
Сильного кашля также может не быть, а только небольшое покашливание.
Такие проявления часто характерны для атипичного бронхита, который вызвали хламидии или микоплазмы.
Если инфекционное заболевание спровоцировали вирусы, то не факт, что они из горла обязательно будут передвигаться в бронхи и легкие.
Это зависит от предпочтений самого вируса, смотря какая ткань, является наиболее подходящей для их жизнедеятельности.
Если бронхит вызван аллергеном, то для него характерен бронхоспазм.
У детишек маленького возраста бронхит может протекать с синдромом бронхиальной обструкции, поэтому нарушается газообмен, наблюдается гипоксия и симптоматика совсем другая.
Чаще всего такой синдром развивается на 4-5 сутки после начала вирусной инфекции и выдают его следующие симптомы:
- появляется экспираторная одышка, в основном на выдохе;
- дыхание становится шумным и появляется свист;
- хрипы сухие и влажные вперемешку.
Признаки обструктивного бронхита:
- бледность кожных покровов с участками синевы вокруг рта;
- кашель непродуктивный, то есть мокрота настолько вязкая, что ее отделение затруднено;
- особенно сильно кашель беспокоит ребенка по ночам;
- появляется одышка и ускоренное дыхание;
- после приступа кашля меняется цвет кожных покровов вследствие гипоксии;
- у детей до 2 лет можно наблюдать судороги;
- у детей старшего возраста обструктивный бронхит может сопровождаться ангиной или шейным лимфаденитом.
Если когда-то острый бронхит не был излечен до конца, то, скорее всего, он перейдет в хроническую форму, для которой характерны следующие симптомы:
- обострение обычно происходит в период инфекционных заболеваний;
- во время ремиссии кашель обычно сухой, но постоянный;
- во время обострения кашель становится продуктивным с выделением мокроты с примесью гноя;
- температура тела может оставаться в пределах нормы;
- при прослушивании хрипы сухие и распространены повсеместно.
Таким образом, можно сделать вывод, что любая форма бронхита сопровождается, прежде всего, кашлем различной интенсивности.
Если он не проходит, а только становится сильнее, появляются сильные хрипы, то можно утверждать, что у вашего малыша развивается бронхит.
А, если все это сопровождается высокой температурой, а малыш грудного возраста, то придется срочно вызывать доктора.
После тщательного осмотра детский врач сможет поставить точный диагноз, распознать форму заболевания и назначить адекватное лечение.
Диагностика бронхита у детей

Прежде, чем определиться с тем, как лечить бронхит у ребенка, необходимо провести тщательную диагностику, которая позволит определить форму заболевания.
Чаще всего диагноз ставится на основе проявлений, например:
- имеется ли обструктивный синдром;
- есть ли признаки изменения легочной ткани.
Для постановки точного диагноза и, чтобы определить форму и разновидность болезни необходимо провести более детальную диагностику.
Клинические исследования
При осмотре пациента врач обязательно обращает внимание на характер кашля и наличие или отсутствие мокроты.
- При острой форме заболевания кашель первые пару дней сухой, а потом становится влажным и в таком виде может сохраняться до 14 дней.
- Если кашель продолжается и после лечения 3-4 недели, то это может говорить о развитии коклюша или наличии инородного тела в бронхиальном дереве.
При остром бронхите мокрота вначале в виде слизи, а через пару недель становится зеленоватой.
Но это в пределах нормы, так как происходит дегидратация фибрина и именно его продукты обеспечивают такой цвет.
При осмотре грудничков врач обнаруживает одышку. При прослушивании в легких слышны сухие или влажные хрипы, они не пропадают после кашля. Иногда у малышей во сне можно слышать свистящие хрипы во время выдоха.
При обструктивном бронхите клинические обследования обнаруживают усиление кашля, свистящие хрипы. Температурные показатели могут быть в норме или превышают ее совсем немного. Ребенок, как правило, становится беспокойным.
Бронхиолит врач определяет по специфической одышке с раздуванием носовых крыльев. Кашель сухой и можно слышать при этом высокие спастические звуки.
Облитерирующий бронхиолит в острой форме протекает тяжело и врач сразу по характерным симптомам определит заболевание. Дыхание становится достаточно шумным и свистящим. При прослушивании на выдохе слышны множественные мелкопузырчатые влажные хрипы, чаще всего они бывают асимметричными.
Распознать рецидивирующий бронхит можно по наличию влажных разнокалиберных хрипов по всем бронхам. Мокрота на первых порах не выделяется, а через 3-4 суток становится слизисто-гнойной.
Лабораторные исследования
При любом заболевании пациента направляют в лабораторию для сдачи анализов. Бронхит в этом плане не является исключением.
Для подтверждения и уточнения диагноза назначают:
- анализ крови;
- исследование мокроты на выявление возбудителя;
- бронхоскопию;
- исследование газового состава крови;
- пцр-анализ;
- рентгенологическое исследование.
При исследовании крови, если наблюдается повышение лейкоцитов, то можно предположить вирусную природу заболевания.
При остром обструктивном бронхите гемограмма показывает характерные черты присутствия вируса.
Бронхиолит характеризуется в гемограмме гипоксией (ра О2 понижается до 55-60 мм рт. ст.) и усиленной вентиляцией, при этом давление кислорода понижается. В крови не только лейкоцитоз, но и нейтрофильный сдвиг, повышение СОЭ.
Если бронхит аллергическую природу имеет, то будет отмечена эозинофилия.
Важная составляющая лабораторного исследования – это анализ мокроты.
Делают:
- микроскопическое исследование выделений из бронхов;
- производят бакпосев, чтобы выявить возбудителя заболевания и проверить его восприимчивость к лекарственным препаратам;
- делают исследование на КУБ;
- пцр-анализ.
Если ребенок не может откашляться, чтобы можно было взять мокроту, то делают бронхоскопию с одновременным забором.
Инструментальные методы исследования
В первую очередь используют рентгенограмму:
- При острой форме заболевания изменения заметны в виде усиления легочного рисунка, который можно заметить в прикорневой зоне. Очаговых изменений не выявляется.
- При обструктивном бронхите снимок показывает вздутие легочной ткани.
- Бронхиолит проявляется вздутием легких, выраженным легочным рисунком, появляются небольшие очаговые тени.
- Облитерирующий бронхиолит на снимке просматриваются сливающиеся очаги, в основном с одной стороны, без выраженных контуров. Врачи применяют термин «ватное легкое».
- При микоплазменном бронхите рентгенограмма показывает четкий рисунок, особенно в тех местах, где прослушивается больше всего хрипов. Тени ярко выражены, поэтому необходима дополнительная диагностика, чтобы дифференцировать заболевание от пневмонии.
- Рецидивирующий обструктивный бронхит показывает небольшое вздутие легочной ткани, бронхососудистый рисунок становится четче, нет очагов инфильтрации.
Только после проведенного тщательного обследования можно поставить точный диагноз, уточнить форму и разновидность бронхита, а потом назначить эффективное лечение.
Дифференциальная диагностика бронхита

Бронхит относится к таким заболеваниям, которые имеют много схожих симптомов с другими болезнями, вот почему очень важно провести диффдиагностику с:
- бронхиальной астмой;
- ОРВИ;
- круп;
- пневмония;
- аденоидит;
- туберкулез.
Диффдиагностика с бронхиальной астмой
По мнению врачей, наиболее трудно отличить бронхит от бронхиальной астмы.
Потому что внешние проявления того и другого заболевания достаточно схожи, например, наличие бронхообструктивного синдрома.
К наиболее явным отличиям этих двух заболеваний можно отнести:
- При бронхите кашель чаще всего постоянный, особенно, если заболевание обструктивного характера, а при астме он носит приступообразный характер, порой на фоне практически полного здоровья.
- Одышка при бронхите также обычно присутствует постоянно, а при астме появляется только приступами.
- Если пациент страдает бронхиальной астмой, то обычно имеются аллергические проявления другого характера, например, чиханье, слезотечение, высыпания. При бронхите этого не выявляется.
- Обструкция при астме легко устраняется приемом бронхорасширяющих средств, а при бронхите этого достичь не всегда удается в полной мере.
Если провести лабораторное исследование, то также можно обнаружить отличия:
- анализ крови при астме показывает количество эозинофилов менее 0,350, в то время как при бронхите эта величина значительно больше;
- в крови содержание нейтрофилов при бронхиальной астме меньше 45, а при бронхите, наоборот, больше;
- абсолютное число лимфоцитов больше 3,0 при астме и меньше этой цифры при обструктивном бронхите.
Диффдиагностика бронхита и пневмонии
Бронхит также достаточно легко по внешним проявлениям спутать с начинающейся пневмонией. Хотя, развитие воспаления легких имеет более стремительный характер, быстро нарастают признаки интоксикации, держится слишком высокая температура.
Во время исследования пневмония проявляется уплотнением легочной ткани, на УЗИ плевральной полости наблюдается плевральный выпот. Кашель при пневмонии обычно влажный, глубокий и сопровождается болевыми ощущениями, можно заметить дрожание голоса. При прослушивании слышны мелкопузырчатые звучные хрипы.
Но наиболее достоверным методом отличия бронхита от пневмонии является рентген. На снимке любая форма пневмонии обычно поражает нижние отделы легких, можно обнаружить диффузные затемнения в различных местах, легочный рисунок ярко выражен за чет периваскулярной инфильтрации.
Если сделать анализ крови, то распознать пневмонию можно по выраженному лейкоцитозу, СОЭ повышена до 30-50 мм/ч. В моче определяется протеинонурия.
Диффдиагностика бронхита и ОРВИ
Бронхит может сильно напоминать признаки ОРВИ, поэтому в диффдиагностике очень важно определить связь кашля именно с инфекцией, а не с воспалительным процессом в бронхах.
Как правило, при наличии ОРВИ появляется осиплость голоса, чего не бывает при бронхите, затрудненный вдох. На бронхит укажут влажные, свистящие хрипы в легких при прослушивании, а при ОРВИ они не наблюдаются, также жесткое дыхание.
Отличие аденоидита от бронхита
Дифференциальная диагностика бронхита и аденоидита затруднена тем, что при обоих заболеваниях имеется кашель.
Но грамотный специалист способен увидеть существенные отличия в этом явлении. При бронхите кашель является защитной реакцией и служит для удаления из бронхов секрета, образующегося в результате воспалительного процесса.
При аденоидите кашель может быть приступообразный, при этом мучительный и длительный, порой длительность его до нескольких месяцев. Обычно он непродуктивный, хотя в некоторых случаях может быть выделение слизи вместе с гноем.
Это секрет из аденоидов, который опускается вниз в дыхательные пути и провоцирует кашель. Иногда кашель совсем несильный, а проявляется только в виде покашливания, чаще всего тревожит ребенка он в ночное время.
Ложный круп отличается от бронхита, прежде всего, свистящим, клокочущим дыханием. Это происходит из-за воспаления слизистой оболочки гортани, а так как у малышей этот проход узкий, то круп опасен тем, что ребенок может начать задыхаться. Кашель обычно при крупе сухой и лающий.
Убрать все сомнения при диагностике поможет ларингоскопия, при крупе обнаруживаются красные валики отечной слизистой оболочки под голосовыми связками.
Дифференциальный диагноз с туберкулезом
Дифференциальный диагноз бронхита необходимо провести также с туберкулезом.
Но при нем преобладают симптомы интоксикации организма:
- общая слабость;
- усиленное потоотделение;
- быстрая утомляемость;
- повышенная температура.
А вот бронхит первым делом заявляет о себе кашлем и одышкой. При туберкулезе часто в мокроте можно обнаружить прожилки крови, а гной может не присутствовать.
Расставить все точки над I поможет исследование мокроты. Обнаруженная в ней палочка Коха является 100% доказательством туберкулеза.
Осложнения бронхита у детей

Это заболевание может протекать в разных формах и последствия, например, острого, хронического, гнойного или обструктивного бронхита немного будут похожи, но все-таки имеются существенные отличия.
- После острого бронхита осложнения могут быть в виде пневмонии или бронхопневмонии. Должны насторожить следующие симптомы: головная боль, высокая температура, в слизисто-гнойной мокроте может присутствовать гной, повышение пульса и ЧСС, одышка. Детский организм особенно тяжело переносит такие осложнения, есть опасность летального исхода.
- Хронический бронхит может закончиться обструктивным или обструктивной болезнью легочной ткани, бронхиолитом, эмфиземой легких, дыхательной и сердечной недостаточностью, а также бронхиальной астмой.
- Серьезные осложнения развиваются после гнойного бронхита. Если заболевание вызвано инфекцией, то осложнение возможно в виде пневмонии, общего сепсиса. Такой бронхит может спровоцировать развитие: эндокардита, миокардита, гломерулонефрита, а также поражение оболочек сосудов.
Бронхит в плане осложнений достаточно коварен, если симптомы не проходят больше 10 дней при соответствующем лечении, то уже можно заподозрить развитие осложнения.
Многие из них практически не поддаются полному излечению, поэтому очень важное место должна занимать профилактика бронхита у детей, чтобы исключить все осложнения.
Лечение бронхита у детей

Бронхит может иметь различную природу, поэтому выбор методов и способов лечения может отличаться.
Например, острая форма заболевания чаще всего провоцируется вирусами, поэтому назначение антибактериальных средств будет неэффективным.
Хотя в этом правиле имеются свои исключения, к ним можно отнести:
- детский возраст до 3 лет, особенно с бронхообструкцией;
- если заболевание затянулось;
- болезнь имеет волнообразный характер: вначале наступает заметное улучшение, а через несколько дней симптомы вновь становятся яркими;
- в случае присоединения бактериальной инфекции;
- при нарастании признаков интоксикации.
Хронический бронхит обычно обостряется в результате активации патогенной микрофлоры.
Иммунитет, как правило, снижен, поэтому есть все условия для размножения бактерий. В этом случае без антибактериальной терапии не обойтись.
Лечение острого бронхита у детей
Врачи уверены, что в 90% случаев развитие острого бронхита спровоцировано вирусами, поэтому не спешат назначать антибиотики.
Лечение бронхита у детей направлено в основном на борьбу с симптомами, можно выделить следующие направления:
- Соблюдение постельного режима, хотя бы до нормализации температуры тела.
- Диета, основанная на приеме молочной и растительной пищи.
- Обильное питье в виде отваров трав, морсов, минеральной воды.
- Необходимо восстановить носовое дыхание приемом сосудосуживающих средств, например, називин, тизин, ксилометазолин.
- Так как при остром бронхите температура может превышать норму, то показан прием жаропонижающих. Для детей наиболее безопасным является парацетамол. Его можно принимать в виде таблеток, свечей, сиропа.
- Применение противокашлевых средств и отхаркивающих.
- Прием бронхолитиков в виде ингаляций.
- Проведение лечебной гимнастики для улучшения отхождения мокроты.
- Массаж грудной клетки.
Схема назначения препаратов может выглядеть таким образом.
| Группа препаратов | Название лекарства | Дозировка для детей | Показания и противопоказания | |||
| Противокашлевые средства | Синекод | Малышам до 1 года по 10 капель 3-4 раза в день, от года до 3-х по 15 капель, а до 6 лет по 25. Детям от 6 до 12 лет можно использовать сироп в количестве 10 мл 2 раза в сутки, после 12 в виде таблеток – по 1 2 раза в день. | Показан прием при наличии изнуряющего сухого кашля, при коклюше. Противопоказан малышам до 2 месяцев и при наличии аллергических реакций на компоненты лекарства. | |||
| Тусупрекс | Детям от 2 до 7 лет сироп в количестве пол чайной ложки 3-4 раза в сутки. От 8 до 18 лет по 10 мл 4 раза в день. | Рекомендуется применять при сухом кашле, который сопровождает бронхиты и заболевания легких. Противопоказан препарат при бронхиальной астме, а также при трудностях с отхождением мокроты. | ||||
| Отхаркивающие препараты | Мукалтин | Принимать по 1 т. 3 раза до еды детям школьного возраста. | Прием рекомендуется при пневмонии, обструктивном бронхите. Запрещен к приему при наличии язвы желудка и 12-ти перстной кишки. | |||
| Бронхикум | Детям до 12 лет по 1 ч. л. 2-3 раза в день, после 12 – 1 чайная ложка 4-5 раз в сутки. | Прием рекомендован при острых и хронических заболеваниях верхних дыхательных путей. Противопоказан при наличии аллергических заболеваний. | ||||
| Муколитики | Бромгексин | Детям до 2 лет по 2 мг 3 раза в день, от 2 до 6 лет по 4 мг, от 6 до 12 по 6-8 мг 3 раза в сутки. | Показания к применению: хронический бронхит, бронхиальная астма, пневмония. Противопоказан при повышенной чувствительности к компонентам препарата. | |||
| Амброксол | До 2 лет принимать по 7,5 мг 2 раза в день, от 2 до 5 лет столько же, но 3 раза в день. Детям до 12 лет по 15 мг трираза, старше 12 по 30 мг 2-3 раза в день. | Рекомендуется к применению при инфекционных заболеваниях дыхательных путей. Противопоказан при наличии язвы желудка, судорожного синдрома. | ||||
| Бронхолитики | Беродуал | Детям до 6 лет использовать по 2 капли на ингаляцию. От 6 до 12 по 10 капель. Подросткам разрешено от 20 до 40 капель. | Применяется для лечения бронхиальной астмы, обструктивного бронхита. Прием противопоказан при гипертрофической обструктивной кардиомиопатии. | |||
Лечение хронического бронхита у детей
В случае, когда острый бронхит был недостаточно пролечен или использовались не эффективные препараты, то болезнь может перейти в хроническую стадию.
В этом случае ребенка периодически будут беспокоить симптомы этого заболевания.
Полностью излечиться от него достаточно сложно, но стабилизировать и улучшить состояние вполне возможно.
Для этого рекомендуются следующие методы:
- применение антибиотиков;
- прием отхаркивающих препаратов;
- назначаются бронхолитики;
- противовоспалительные препараты;
- ингаляции;
- физиотерапия;
- корректировка рациона и образа жизни.

При обострении не стоит спешить с приемом антибиотиков. Если процесс сопровождается интоксикацией, температура держится более 3 дней, появилась гнойная мокрота, то бронхит у детей без антибактериальной терапии не вылечить.
Назначение лекарств должно происходить только после того, как был сделан анализ мокроты на возбудителей заболевания и только специалистом.
Схема приема лекарств может выглядеть так.
| Группа | Название | Схема лечения | Показания и противопоказания |
| Антибиотики | Амоксиклав | Детям старше 12 лет по 1 т. 2 раза в сутки. | Показан прием при заболеваниях ЛОР органов, пневмонии, бронхите. Противопоказан для детей до 12 лет. |
| Макропен | Детям от 2 месяцев и до 1 года по 3,7 мл 2 раза в день. До 2 лет по 7 мл 2 раза в сутки, от 4 до 6 лет по 10-15 мл, после 10 лет по 22 мл 3 раза в день. | Назначают при отитах, синуситах, бронхитах, воспалении легких. Противопоказан в виде таблеток детям до 3 лет. | |
| Противовоспалительные | Флутиказон | Детям старше 12 лет по 2 впрыскивания в каждую ноздрю 2 раза в день. Детям от 4 до 12 по 1 впрыскиванию 2 раза в сутки. | Препарат противопоказан детям до 4 лет. |
При лечении обострений хронического бронхита другие группы препаратов, которые рекомендуется использовать, были рассмотрены ранее.
Как оценить эффективность лечения
Если лекарственная терапия была назначена правильно с учетом вида бронхита и его возбудителей, то через несколько дней состояние маленького пациента стабилизируется и существенно улучшается, симптомы постепенно исчезают.
Если провести повторный анализ крови, то содержание лейкоцитов, эозинофилов, нейтрофилов приходит в норму. Скорость оседания эритроцитов приобретает свои привычные значения. При прослушивании хрипы становятся все менее заметными, а к концу лечения исчезают вовсе.
На рентгенограмме легкие и бронхиальное дерево приобретают свои привычные очертания и контуры. После повторных анализов и обследования можно будет сделать вывод о том, насколько успешно прошло лечение бронхита у детей.
Профилактика бронхита у ребенка

Любое заболевание легче предупредить, чем потом заниматься его лечением.
Это в полной мере можно отнести и к бронхиту. Если проводить некоторые профилактические мероприятия, то не возникнет вопрос, как вылечить бронхит у ребенка.
В основе профилактики должно лежать:
- Если ребенок склонен к инфекционным заболеваниям, необходимо в сезон их обострения проводить профилактические прививки, принимать иммуномодуляторы.
- Укреплять иммунитет малыша.
- Проводить регулярно закаливающие процедуры.
- Если ребенок имеет аллергические заболевания, то регулярно проходить необходимое лечение, избегать контакта с аллергенами.
- Не допускайте курения в присутствии ребенка.
- В осенне-зимний период необходимо следить за влажностью воздуха в помещении.
- Проводить сеансы оздоровительного массажа.
- Приучать малыша делать утреннюю зарядку.
- Своевременно пролечивать отиты, синуситы и другие заболевания дыхательных путей.
- Не допускать переохлаждения организма. Одевайте малыша в соответствии с погодными условиями.
- Принимать витаминные препараты.
Если родители будут более тщательно следить за здоровьем своего чада, то никакой бронхит у детей будет не страшен.
причины, симптомы, диагностика, лечение, профилактика
Представляет собой неспецифическое воспаленное поражение нижних отделов дыхательной системы, которое проявляется поражением бронхов различного калибра.
Причины
Чаще всего бронхит у детей развивается после перенесенного острого респираторно заболевания, гриппа, риновирусной или аденовирусной инфекцией. Значительно реже развитие заболевания связывают у детей с бактериальными возбудителями, грибками из рода аспергилл и кандида или внутриклеточной инфекцией, такой как хламидии, микоплазми, цитомегаловирус. Бронхит у детей довольно часто возникает после перенесенной кори, коклюша и дифтерии.
Аллергическая форма заболевания встречается у детей, сенсибилизированных ингаляционными аллергенами, которые поступают в бронхиальное дерево с вдыхаемым воздухом, например, домашняя пыль, средства бытовой химии, растительная пыльца. Иногда заболевание связано с раздражением слизистой бронхов химическими или физическими факторами, такими как загрязненный воздухом, табачный дым, пары бензина.
К развитию бронхита предрасположены дети с отягощенным перинатальным анамнезом, аномалиями конституции, врожденными или приобретенными дефектами органов дыхания, частыми респираторными инфекциями, нарушением носового дыхания и хроническим инфекционным поражением ЛОР-органов.
В эпидемиологическом плане важное значение имеет холодное время года, так как в этот период происходят сезонные вспышки острых респираторных вирусных инфекций и гриппа.
Симптомы
Чаще всего острый бронхит у детей возникает после перенесенной вирусной инфекции. У ребенка появляется саднение в горле, осиплость голоса, покашливание, ринорея и симптомы конъюнктивита. На следующем этапе появляется навязчивый и сухой кашель, который к 5 либо 7 дню становится более мягким, влажным и продуктивным с отделением незначительного количества слизистой либо слизисто-гнойной мокроты.
При острой форме заболевания у малыша возникает повышение температуры тела до высоких цифр, усиленное потоотделение, слабость, боли в грудной клетке при кашле, у детей раннего возраста возможно появление одышки. В большинстве случаев течение благоприятное, выздоровление наступает через 10 или 14 дней.
Обструктивный бронхит у детей возникает на 2 или 3 году жизни. Главным признаком заболевания является бронхиальная обструкция, которая характеризуется развитием приступообразного кашля, шумного свистящего дыхания, удлиненного выдоха и дистанционных хрипов. Температура тела может быть в пределах нормы или субфебрильной. Общее состояние детей обычно остается удовлетворительным. У ребенка характерно появление тахипноэ и одышки. Тяжелый обструктивный бронхит у детей может стать причиной развития дыхательной недостаточности и острого легочного сердца.
Хронический бронхит у детей обусловлен появлением обострений от 2 до 3 раз в год, которые возникают последовательно на протяжении как минимум двух лет подряд. Кашель – это основной симптом при данном типе заболевания. В период ремиссии он сухой, во время обострений – влажный. Отмечается образование незначительного количества трудноотделяемой мокроты, слизисто-гнойного или гнойного характера. Хронический гнойно-воспалительный процесс в бронхах может сопровождаться возникновением деформирующего бронхита и бронхоэктазов.
Диагностика
При постановке диагноза учитываются клинические данные, такие как характер кашля и мокроты, частота и длительность обострений, особенности течения, аускультативные данные, а также результаты лабораторных и инструментальных исследований.
При проведении аускультации выслушиваются рассеянные сухие и влажные разнокалиберные хрипы.
Также ребенку назначается общий и биохимический анализ крови, рентгенографическое исследование легких, анализ мокроты (микроскопическое исследование, бакпосев мокроты, исследование на КУБ, ПЦР-анализ).
Лечение
В остром периоде ребенку показан постельный режим, покой, обильное питье, полноценное витаминизированное питание.
Специфическое лечение назначается с учетом этиологии бронхита и может включать противовирусные препараты, антибиотики и противогрибковые средства. Обязательным компонентом лечения бронхита у детей являются муколитики и отхаркивающие препараты, способствующие разжижению мокроты и стимулирующие активность мерцательного эпителия бронхов. При сухом надсадном, изнуряющем у ребенка кашле применяются противокашлевые препараты, а при бронхообструкции – аэрозольные бронхолитики.
Профилактика
Профилактика бронхита у детей основана на предупреждении заражении вирусными инфекциями, исключении контакта с аллергическими факторами и предупреждении переохлаждения.
Бронхит у ребенка: классификация, клиника, диагностика, лечение
Ведущие специалисты в области педиатрии:
Карпов Владимир Владимирович
Карпов Владимир Владимирович — профессор, врач -педиатр
Подробнее
Забродина Александра Андреевна
Забродина Александра Андреевна — Врач-педиатр
Подробнее
Андриященко Ирина Ивановна
Андриященко Ирина Ивановна врач педиатр высшей квалификационной категории.
Подробнее
Редактор страницы: врач травматолог-ортопед Крючкова Оксана Александровна
Бронхит у ребенка: классификация, клиника, диагностика, лечение
Бронхит у детей: классификация
По происхождению выделяют:
- Первичный бронхит. Данный вид заболевания развивается изначально в бронхах и поражает только само бронхиальное дерево
- Вторичный бронхит. Данный вид развивается как осложнение на уже существующий воспалительный процесс
По течению выделяют:
- Острый бронхит
- Хронический бронхит
- Рецидивирующий бронхит
По протяженности бронхит у детей делится на:
1 Ограниченный – воспалительный процесс затрагивает только один сегмент или долю
2 Диффузный – воспалительный процесс затрагивает бронхиальное дерево с 2-х сторон.
По характеру воспалительной реакции делится на:
- Катаральный
- Гнойный
- Фибринозный
- Геморрагический
- Язвенный
- Некротический
- Смешанный
По этиологии делится на:
- Вирусный
- Бактериальный
- Вирусно-бактериальный
- Грибковый
- Ирритационный
- Аллергический
По наличию обструктивного компонента выделяют:
- Обструктивный бронхит
- Необструктивный бронхит
Бронхит у ребенка: клиническая картина
Бронхит у ребенка: классификация, клиника, диагностика, лечение
Для острого бронхита характерно:
В начальной стадии у ребенка наблюдаются все признаки вирусной инфекции, а именно – подкашливание, боль и чувство саднения в горле, незначительная осиплость голоса, заложенность носа или насморк, конъюнктивит. Затем подкашливание переходит в стойкий кашель, носящий навязчивый сухой характер в первые несколько дней от развития заболевания. Затем к пятому дню кашель становится влажным продуктивным, начинает отделяться мокроты слизистого или слизисто-гнойного характера. Помимо кашля у ребенка повышается температура тела до 38-38,5*С. Такая температура сохраняется примерно от 3 до 10 дней. Также можно отметить наличие на пациентов потливости, общего недомогания, боли в грудной клетке при кашле (о наличии боли могут сказать дети более старшего возраста, у совсем маленьких детей необходимо ориентироваться на данные клиники и физикального осмотра), у детей раннего возраста возможно развитие одышки. По течению острый бронхит имеет благоприятный прогноз: при должном лечении, которое назначает врач-педиатр, данное заболевание проходит за 2 недели.
Иногда возможен переход из острого процесса в бронхопневмонию или в хронический процесс. Если у пациента наблюдается хронический рецидивирующий бронхит, то в ряде случаев его обострение происходит до 4 раз в год.
Если у пациента наблюдается острый бронхиолит (характерен для детей до 1 года), то наблюдаются следующие симптомы: повышение температуры тела, лихорадка, интоксикация, дыхательная недостаточность (причем ее выраженность зависит от степени поражения дыхательных путей – это тахипноэ, цианоз носогубного треугольника, экспираторная одышка, акроцианоз). Как осложнения при данном виде поражения дыхательных путей могут развиться асфиксия и апноэ.
Если у ребенка развивается обструктивный бронхит, то наблюдаются следующие симптомы:
- Обструкция бронхиальных путей
- Приступообразный кашель
- Шумное свистящее дыхание
- Удлиненный выдох
- Дистанционные хрипы
- Тахипноэ (выражено в меньшей степени)
- Одышка (выражена в меньшей степени)
- Участие в дыхании вспомогательной мускулатуры (выражено в меньшей степени)
Данный вил бронхита может осложниться тяжелой дыхательной недостаточностью и привести к развитию острого легочного сердца.
Аллергический бронхит у ребенка сопровождается следующей клиникой:
- Потливость
- Слабость
- Кашель. Причем отмечается обильное отделение мокроты
Данный вид заболевания имеет рецидивирующее течение, может сочетаться с такими патологиями как, аллергический конъюнктивит, аллергический ринит, атопический дерматит. Как осложнение аллергического бронхита может развиться бронхиальная астма или астматический статус.
Хронический бронхит характеризуется следующими симптомами:
- Кашель. Может иметь сухой характер в период ремиссии, или влажный в период, когда у пациента наблюдаются обострения.
- Плохое отхождение мокроты. Мокрота при данном виде бронхита отхаркивается с большим трудом, ее немного, по характеру она слизисто гнойная или гнойная.
- Лихорадка
Данный вид бронхита характеризуется тем, что происходит периодическое обострение воспалительного процесса – от 2 до 3 раз за год, и эти обострения длятся более 2-3 лет подряд. Может осложнится тем, что происходит развитие такого заболевания как деформирующий бронхит или бронхоэктатическая болезнь.
Диагностические мероприятия для выявления данной патологии
Итак, кто же проводит диагностические мероприятия? Во-первых, это врач педиатр.
Именно данный специалист проводит так называемую первичную диагностику патологии.
Помимо данного специалиста ребенка с диагнозом бронхит обязательно должен осмотреть врач пульмонолог и аллерголог иммунолог. Причем изначально диагностика начинается с общего осмотра, пальпации и перкуссии, аускультации грудной клетки малыша. Проще говоря, надо прослушать, простучать и продавать грудную клетку, для того, чтобы понять есть ли хрипы, есть ли какие-то болевые ощущения и многое другое.
При аускультации – прослушивании грудной клетки врач отмечает наличие хрипов, их характер – сухие или влажные, их калибр.
Далее дело за лабораторной диагностикой. Выполняется общий анализ крови, в нем отмечается наличие повышенных лейкоцитов, лимфоцитоз, СОЭ увеличено. Возможна эозинофилия (характерна для аллергического бронхита). Исследование газового состава крови показано при таком заболевании как бронхиолит и необходимо для того, чтобы определить степень гипоксемии.
Выполняется также анализ мокроты. Возможно проведение бронхоскопии, рентгеновского исследования легких, исследование функции внешнего дыхания.
Лечебные мероприятия
- Постельный режим
- Покой
- Обильное питье
- Полноценное питание
- Противовирусные препараты
- Антибактериальные препараты
- Противогрибковые препараты
- Муколитики
- Отхаркивающие препараты
- Противокашлевые препараты
- Аэрозольные бронхолитики
- Антигистаминные препараты
- Кортикостероидные препараты
- Бронходилятаторы
- Физиотерапия – ингаляции, микроволновая терапия
Необходимо понимать, что назначение каких-либо лекарств может выполнять только врач педиатр или пульмонолог!!! Поэтому перед тем. Как давать какие-либо лекарства ребенку необходимо проконсультироваться с врачом!!!!
Уважаемые пациенты, мы предоставляем возможность записаться напрямую на прием к доктору, к которому вы хотите попасть на консультацию. Позвоните нам, с Вами свяжется дежурный врач и вы получите ответы на все вопросы. Предварительно, рекомендуем Вам изучить раздел О Нас.
Как записаться на прием к доктору?
1) Позвонить по номеру 8-863-322-03-16.
2) Вам ответит дежурный врач.
3) Расскажите о том, что Вас беспокоит. Будьте готовы, что доктор попросит Вас рассказать максимально подробно о своих жалобах с целью определения специалиста, требующегося для консультации. Под руками держите все имеющиеся анализы, особенно, недавно сделанные!
4) Вас свяжут с вашим будущим лечащим доктором (профессором, доктором, кандидатом медицинских наук). Далее Вы будете оговаривать место и дату консультации — с тем врачем, который будет Вас лечить.
Бронхит у ребенка: классификация, клиника, диагностика, лечение
В: ОК 31.10.2017
ОПТ. ОК. 31.10.2017
Как диагностировать бронхит у детей и взрослых
Бронхит – опасное заболевание, которое может перерасти в хроническую форму или даже пневмонию. Для того, чтобы этого не случилось, очень важна своевременная грамотная диагностика бронхита.

Причины и симптомы
Болезни дыхательной системы могут возникать из-за множества причин. Именно бронхит развивается из-за:
- Вирусной инфекции.
- Бактериальной инфекции.
- Аллергии.
- Вдыхания опасных химикатов.
- Снижения иммунитета.
Хронические формы болезни возникают из-за неправильного или несвоевременного лечения, затяжного течения заболевания, которое начинают лечить поздно. Кроме того, есть бронхит курильщика, который развивается из-за постоянного вдыхания дыма от выкуриваемых сигарет. Такой диагноз устанавливается на основе осмотра. В основном, все формы развиваются на фоне сниженного иммунитета. После попадания инфекции в организм, он не может с ней бороться, что снижает защитные силы бронхов и способствует развитию бронхита.
После попадания бактерий или вирусов в организм болезнь начинает проявляться. Основной симптом бронхита – кашель, хотя в некоторых случаях заболевание может протекать и без него. Кашель обычно бывает сухим, через некоторое время становится мокрым. Болезнь также сопровождается болью в груди, одышкой, учащенным сердцебиением (при острых формах), повышенной утомляемостью, потливостью, сонливостью. В определенных случаях к бронхиту примешивается насморк. При бактериальной природе повышается температура, а мокрота становится зеленого цвета. Однако каждое течение имеет свою природу, поэтому выставить диагноз «острый бронхит» может только доктор.
Виды и формы заболевания
В зависимости от возбудителя, а также по течению болезни, выделяют несколько видов бронхита:
- Аллергический – развивается из-за повышенной реакции ресничек эпителия бронхов на раздражающий фактор (пыль, продукты питания, пыльца цветов, шерсть домашних животных).
- Пылевой – возникает из-за постоянного вдыхания большого количества пыли.
- Курильщика – развивается на фоне постоянного курения на протяжении 5 лет и более. У каждого протекает по-разному, может диагностироваться на поздней стадии (если человек игнорирует кашель).
- Бактериальный – его провоцирует попадание бактерий в организм (микоплазма, инфлюэнца, стрептококк).
- Вирусный – развивается на фоне вирусной инфекции (вирус парагриппа, Коксаки, риновирус).
- Грибковый – возникает в случае поражения бронхов патогенными грибковыми микроорганизмами.
По виду воспаления и тяжести заболевания различают бронхиты:
- Острый – сильное воспаление бронхов.
- Хронический – постоянное воспаление бронхов с состояниями ремиссии.
- Катаральный – характеризуется повышением образования слизи.
- Геморрагический – при такой форме в бронхах происходят кровоизлияния.
- Фибринозный – характеризируется повышенным продуцированием мокроты с высоким содержанием фибрина.
Кроме того, бронхит может быть гнойным (с выделением мокроты с примесями гноя) и смешанным (сочетание нескольких признаков воспаления).
Диагностика
Для точной диагностики требуется ряд анализов
Определение бронхита, тяжести болезни и ее течения проводится на основе различных исследований. Диагностика острого бронхита у взрослых включает в себя несколько шагов:
- Опрос пациента врачом. Во время осмотра доктор опрашивает пациента и узнает все, что необходимо для постановки диагноза: когда началась болезнь, какие симптомы беспокоят больного, в каких условиях проживает человек, сколько раз болел простудными болезнями на протяжении последнего года, о наличии хронических заболеваний в организме. Кроме того, доктору необходимо знать, курит ли пациент, в каких условиях работает, насколько правильно питается, какие заболевания перенес в детстве. Также врачу необходимо детально описать характер кашля: сухой, мокрый, бывают ли приступы, одышка и учащенное сердцебиение.
- Аускультацию легких – во время прослушивания грудной клетки врач определяет наличие шумов в органах дыхательной системы. При остром течении заболевания могут прослушиваться сухие и влажные хрипы. Сухие характерны для бронхита, который характеризируется наличием в бронхах густой и вязкой слизи. Влажные прослушиваются при большом скоплении жидкой мокроты. Кроме того, при прослушивании, доктор может исключить бронхиальную астму, выполнив бронхофонию.
- Анализ крови – проводится для выявления воспалительного процесса в организме. Об этом могут свидетельствовать повышенное количество лейкоцитов и увеличение СОЭ. В разных случаях проводится общее или биохимическое исследование.
- Анализ мочи – необходим для того, чтобы определить, насколько тяжело протекает заболевание. Об инфекционной природе болезни может свидетельствовать повышенное содержание белка.
- Рентгенографию грудной клетки – проводится для исключения других болезней и для точной диагностики бронхита. На рентгенограмме могут быть заметны следующие признаки бронхита: деформированный корень легкого, наличие жидкости в легких, утолщение стенок бронхов, усиление сосудистого рисунка. При запущенной форме болезни в нижней области легких может быть повышенное содержание воздуха.
- Спирографию – метод диагностики, который проводится для исключения хронической обструктивной болезни легких и бронхиальной астмы. Во время исследования оценивается воздушная проходимость дыхательных путей.
- Бронхоскопию – метод исследования, во время которого специальным прибором исследуются бронхи, а также гортань, трахея и нижние пути.
- Компьютерную томографию – проводится крайне редко, поскольку для определения бронхита обычно бывает достаточно других методов.
- Анализ мокроты – бывает микроскопическим и бактериологическим. Данное исследование проводится в случае, если назначенное лечение не приносит удовлетворительного результата.
- Пикфлоуметрия – метод исследования, при котором пациент делает три резких вдоха в специальный прибор. Врач фиксирует показатели и записывает среднее значение. Данный метод диагностики позволяет исключить бронхиальную астму.
Стоит отметить, что для определения бронхита не всегда необходимо применять все методы диагностики. Определенные способы применяют только в тех случаях, когда болезнь имеет затяжное течение, и для исключения других болезней. Диагностика бронхита у детей обычно предусматривает опрос родителей и аускультацию легких пациента, а также анализ крови.
Дифференциальная диагностика
Точная диагностика важна для правильного лечения пациента
Данный вид диагностики называют еще перекрестным. Она проводится для того чтобы исключить болезни, которые имеют схожие симптомы, но требуют другого лечения. Поэтому диф диагностика бронхита является важным шагом в правильной постановке диагноза. При определении бронхита важную роль играет исключение хронической обструктивной болезни легких, туберкулеза, пневмонии, бронхиальной астмы и острого синусита.
Наиболее часто проводится диагностика между острым бронхитом и пневмонией, а также бронхиальной астмой. Основные критерии, которые учитываются при постановке диагноза:
| Симптом | Бронхит | Пневмония | Бронхиальная астма |
| Температура | 37-38°С | До 40°С | Не повышена |
| Одышка | Слабая | Сильная | Сильная |
| Интоксикация | Нет | Нет | Есть |
| СОЭ | Повышено | Норма | Норма |
| Иммуноглобулин | Норма | Норма | Повышен |
| Влажные хрипы | Нет | Есть | — |
| Сухие хрипы | Есть | Нет | Есть |
| Рентгенограмма | Усиленный легочный рисунок | Локальные инфильтраты | — |
При проведении дифференциальной диагностики очень важно учитывать все симптомы, которые могут указывать на различные болезни.
Бронхит – часто встречающееся заболевание нижних дыхательных путей, которое может вызываться вирусами, бактериями или снижением иммунитета. Основные симптомы – кашель, незначительное повышение температуры тела и боли в грудной клетке. При возникновении первых симптомов необходимо обратиться к врачу, чтобы своевременно начать лечение и не допустить развития хронической формы заболевания.
При остром бронхите для диагностики используется множество методов, которые позволяют точно определить природу болезни, степень тяжести и характер лечения. Только правильная диагностика позволяет точно установить вид заболевания и подобрать наиболее оптимальный метод лечения (который включает медикаментозную терапию, ингаляции и постельный режим). Особенно важно обращаться к врачу родителям маленьких детей, поскольку у детей болезнь может спровоцировать бронхиальную астму.
Автор публикации: Ирина Ананченко
Помните! Самолечение может вызвать неисправимые последствия для Вашего здоровья! При первых симптомах заболевания мы рекомендуем незамедлительно обратиться к специалисту!Пожалуйста, оцените этот материал!
 Загрузка…
Загрузка…И поделитесь интересной информацией с друзьями!
Поделитесь с друзьями!
Оставить комментарий
