Лечение витилиго у детей в Москве
Витилиго — заболевание, которое относят к дисхромиям кожи. Оно сопровождается потерей пигмента меланина на определенных участках кожных покровов. Это связано с нарушением секреторной функции меланоцитов или их гибелью. В 70% случаев белые пятна появляются на коже в возрасте от 10 до 25 лет, но четверть всех случаев приходится на младший детский возраст. Белые пятна не загорают и резко контрастируют с основным оттенком кожи.Причины заболевания
Причины витилиго у детей не изучены: неясно, в какой момент и почему начинается гибель клеток меланоцитов или прекращается синтез пигмента меланина. Однако есть предположения, что на эти клетки могут действовать некоторые факторы: хронические заболевания, инфекции и интоксикации, чрезмерное воздействие УФ-лучей, стрессы.
Считается, что родители могут передавать детям генетическую предрасположенность. У ребенка родителей с витилиго необязательно разовьется эта форма дерматоза, но вероятность будет несколько выше.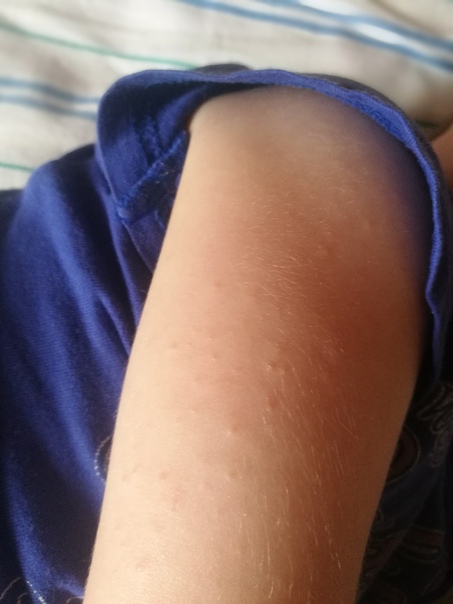
Некоторые исследователи предполагают и другие возможные причины, выступающие пусковым механизмом недуга:
-
нейротропные лекарства: нейролептики, транквилизаторы, противоэпилептические препараты и пр. В результате длительного применения может пострадать нейрорегуляция синтеза пигмента меланина;
-
нарушения питания клеток, производящих меланин: состояния гипоксии, низкий уровень гемоглобина, нарушения функции кровеносных сосудов.
Теории о 100% связи витилиго и эндокринных заболеваний, гельминтозов, вегетососудистой дистонии пока не подтвердились исследованиями.
Что нужно знать о витилиго у детей
Участки депигментации не заразны и не могут передаваться другим. Они не зудят и не вызывают физический дискомфорт. В целом витилиго не представляет опасности для здоровья ребенка, белые пятна не повышают риска развития онкологических заболеваний кожи.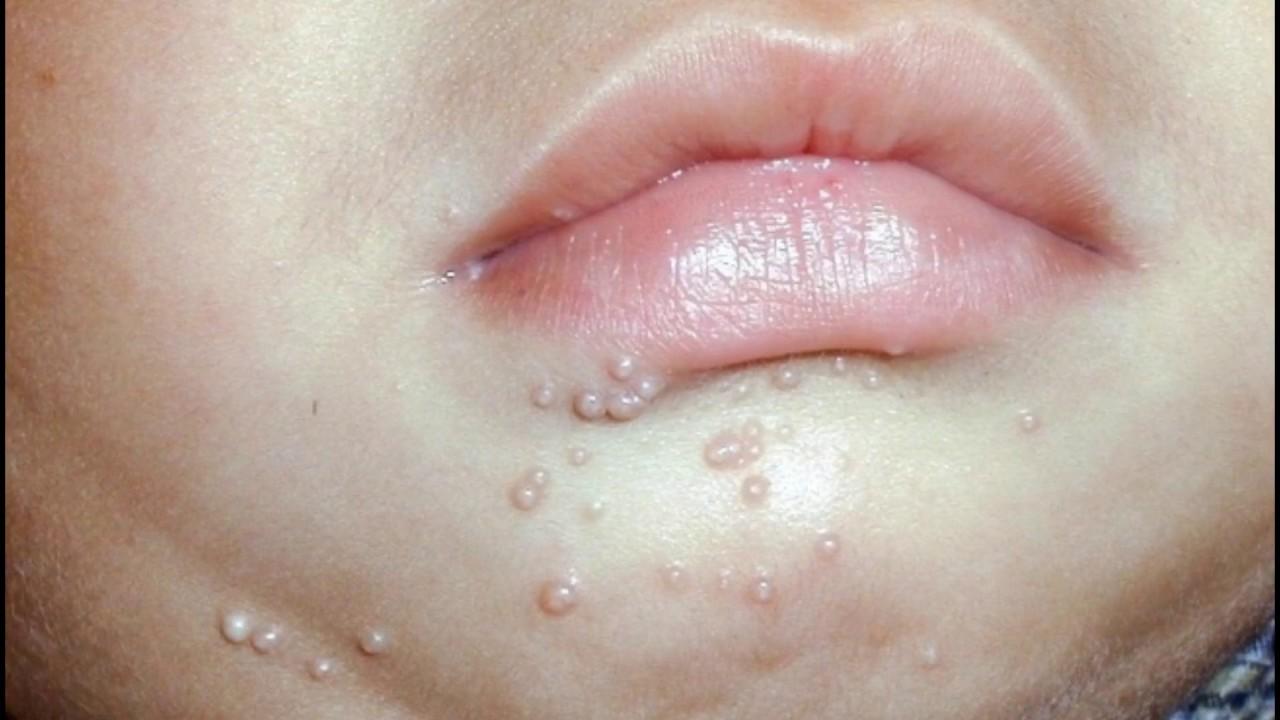
Нужно ли наблюдаться с витилиго у детского дерматолога? Да, особенно при быстрых темпах распространения белых пятен на поверхности кожи. Этот недуг невозможно излечить полностью, но существует ряд способов, которые могут приостановить развитие симптомов.
Несмотря на то, что заболевание неопасно для здоровья и жизни ребенка, оно может существенно снизить качество его жизни в связи с психологическим дискомфортом. Ребенок может бояться насмешек в детском коллективе. Психологическое напряжение, возникающее в процессе коммуникации, может стать причиной стрессов, неуверенности в себе.
Симптомы витилиго
Витилиго проявляется в виде четко очерченных молочно-белых пятен. Их края могут быть ровными или рваными. Поверхность кожи неизменна в обычном состоянии, но при долгом воздействии солнечных лучей редко могут возникать локальная краснота и шелушение.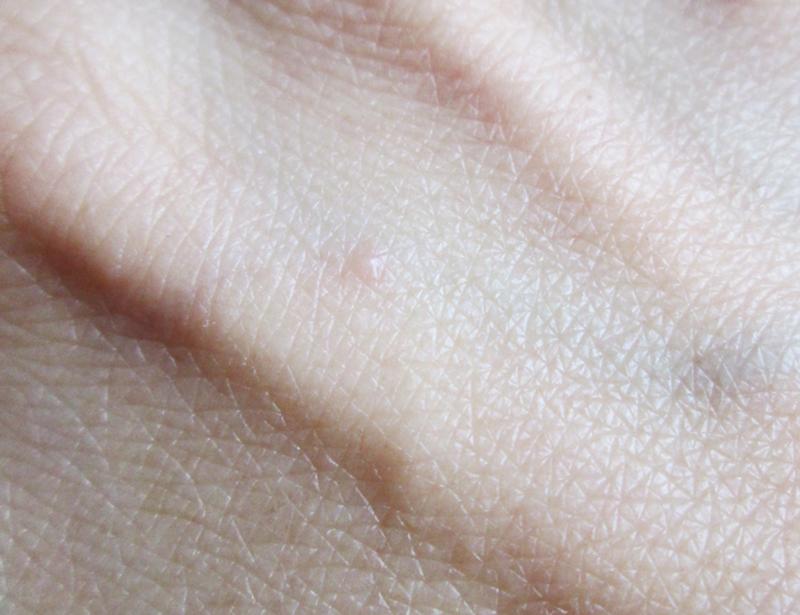 Белые пятна не возвышаются над поверхностью нормальной кожи.
Белые пятна не возвышаются над поверхностью нормальной кожи.
Пятно может быть единичным, но чаще возникают множественные пятна. Витилиго может появляться на любых участках кожи, но существуют ряд наиболее частых локализаций: лицо, волосистая часть головы, шея, предплечья, тыл кистей, стопы, паховая область.
Если витилиго наблюдается на волосистой части головы, возникает полиоз — расположенные пучками седые волосы. Это также связано с преждевременной депигментацией.
В некоторых случаях белые пятна остаются неизменными долгое время или всю жизнь, в других — увеличиваются в размерах, занимая все большие участки кожных покровов. Участки витилиго могут сливаться друг с другом.
Витилиго у грудных детей
У младенца витилиго встречается довольно редко, однако в дерматологической практике такие случаи встречаются. При постановке диагноза врач может выявить ряд других патологий: гипертиреоз, нейродерматиты, алопецию, системную склеродермию и пр.
Важно помнить, что появление депигментированных пятен на коже грудничка не всегда говорит о наличии витилиго. Белые или даже розоватые пятна могут быть симптомом некоторых инфекционных болезней, псориаза. Также это могут быть депигментированные невусы или родимые пятна. Самостоятельно ставить диагноз не нужно, рекомендуем обратиться к детскому дерматологу. Он обязательно поставит точный диагноз и ответит на все интересующие вопросы.
Особенности диагностики
Выявлением причин и лечением витилиго у детей занимается детский дерматолог. Диагностика может включать следующие мероприятия:
-
визуальный осмотр;
-
использование смотровых ламп;
-
анализ жалоб и симптомов;
-
лабораторная диагностика.
Если необходимо, врач дифференцирует недуг с другими кожными болезнями. Помните, что витилиго не сопровождается шелушением обесцвеченных участков кожи, болью или зудом, повышением температуры. Все эти симптомы могут говорить о другом дерматологическом заболевании, и в этом случае также важно получить помощь врача.
Помните, что витилиго не сопровождается шелушением обесцвеченных участков кожи, болью или зудом, повышением температуры. Все эти симптомы могут говорить о другом дерматологическом заболевании, и в этом случае также важно получить помощь врача.
Особенности лечения
Основные цели лечения заболевания — избавление от косметического дефекта и профилактика появления новых депигментированных пятен. Однако важно понимать, что сегодня не существует методов лечения, обещающих полное избавление от витилиго.
Какие методы могут быть использованы?
-
физиотерапевтические методы, стимулирующие выработку меланина;
-
лекарственные средства с аналогичным действием;
-
местная терапия – использование топических стероидов и/или иммуномодуляторов;
-
седативная терапия и применение антидепрессантов.

Сегодня широко используется метод ПУВА-терапии: облучение ультрафиолетом определенной интенсивности и длины луча. Он предусматривает прием фотосенсибилизирующих средств, способствующих улучшению восприятия ультрафиолета. Также может быть использован гелий-неоновый лазер.
Местная глюкокортикостероидная терапия также может улучшить состояние кожи. Перспектива применения гормональных препаратов внутрь тщательно взвешивается дерматологом: у такого лечения могут быть определенные побочные эффекты, и важно сопоставить потенциальный вред и ожидаемую пользу, учитывая, что гарантии излечения нет.
Выбор комбинации методов лечения основывается на общем состоянии ребенка, возрасте, индивидуальных особенностях.
Одним из возможных аспектов комплексного лечения витилиго у детей является психотерапия. Во-первых, заболевание может быть спровоцировано стрессами, и важно получить помощь психолога или психотерапевта. Во-вторых, этот специалист может помочь ребенку обрести уверенность в себе и необходимые коммуникативные навыки.
Во-вторых, этот специалист может помочь ребенку обрести уверенность в себе и необходимые коммуникативные навыки.
И если лечение витилиго у детей может быть безрезультатным, то помощь психотерапевта обязательно даст плоды. Пациенты дошкольного и младшего школьного возраста редко испытывают серьезные психологические проблемы. Начиная, приблизительно с 10−11 лет большинство ребят, чувствуют дискомфорт. Сверстники начинают акцентировать внимание на проблеме, а у подростков с заболеванием начинаются проблемы в общении. Многие избегают деятельности, предполагающей демонстрацию белых пятен, например, отказываются посещать бассейн или носить одежду с открытыми руками.
Повышенная тревожность, депрессия, потеря навыков коллективной работы и эффективного общения — это лишь некоторые возможные последствия, возникающие из-за косметического дефекта. Поэтому важно получить помощь хорошего психотерапевта, если вы замечаете странности в поведении и настроении ребенка или хотите предупредить возможные сложности в будущем.
Преимущества обращения в клинику «Семейный доктор»
Обращаясь к нам, вы получите консультации и помощь квалифицированных специалистов. Современное оснащение позволяет нам быстро и точно диагностировать заболевания кожи, в том числе исключить похожие патологии и принять правильное решение. Наши специалисты ответят на все интересующие вопросы и проведут развернутую консультацию.
Для записи на удобное для Вас время, позвоните по телефону единого контакт-центра в Москве +7 (495) 775 75 66, воспользуйтесь сервисом online-записи к врачу или обратитесь в регистратуру клиники.Стоимость
врач-дерматовенеролог, онколог, косметолог, к.м.н., ведущий специалист клиники
врач-дерматовенеролог, косметолог, трихолог
врач-дерматовенеролог, трихолог, к.м.н., доцент
4 0
Сыпи у младенцев | Клиника Рассвет
Младенцы щедры на различные высыпания.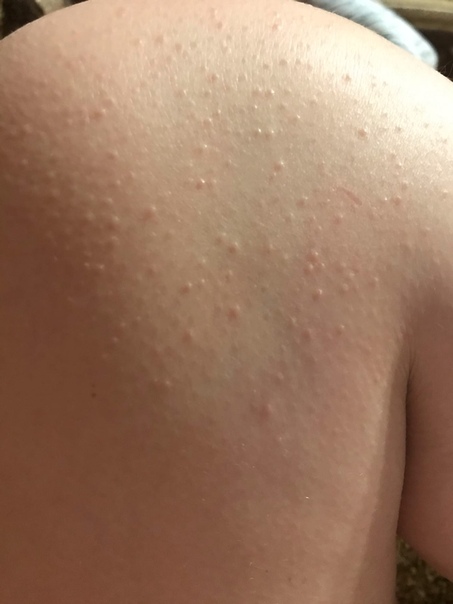
Давайте разберемся, что чаще всего незаслуженно называют аллергией:
Токсическая эритема новорожденных — преходящая доброкачественная сыпь, точная причина появления неизвестна (возможно, вследствие раздражения кожи факторами внешней среды).
Появляется при рождении или в первые 24–48 часов жизни. Локализация — лицо, туловище, конечности, кроме ладоней и подошв. Исчезает самостоятельно в течение 5–7 дней, иногда, 3 недель. Лечения не требует.
Акне новорожденных (младенческие угри, неонатальный пустулез) — вызваны стимуляцией сальных желез ребенка андрогенами.
Пик высыпаний приходится на 3-ю неделю жизни. Локализуется чаще на лице, иногда распространяется на волосистую часть головы, реже в воротниковую зону. Разрешаются самопроизвольно. Кожа требует очищения и увлажнения, в некоторых случаях, может потребоваться применение
лечебных кремов.
Потница-сыпь, которая возникает в плохо «вентилируемых» областях в результате закупорки потовых желез. Может возникать в любом возрасте.
Может возникать в любом возрасте.
Локализация — складки кожи, ягодицы и задняя поверхность туловища, иногда лицо (после сна). В зависимости от глубины поражения бывает — кристаллическая потница, красная потница, глубокая потница (поверхностная).
Длительность сыпи — от нескольких часов до нескольких дней.
Лечение — прохладные водные ванны, воздушные ванны, профилактика перегрева. Для лечения некоторых случаев красной и глубокой потницы могут применяться лосьоны, содержащие каламин и крема с кортикостероидами и антибиотиками.
Себорейный дерматит — это кожное расстройство, которое формируется на богатых кожным салом областях. Точная причина неизвестна (определенная роль отводится кожному сапрофиту — грибку малассезия, который хорошо растет и размножается в сальном секрете).
Бывает очагами или распространенный, дерматит с отрубевидными чешуйками, которые на волосистой части головы могут образовывать корку («чепчик», гнейс).
Излюбленная локализация — волосистая часть головы, лицо, складки (!).
Начинаться может с 1-й — 2-й недели жизни или позже, разрешается спонтанно в течение нескольких недель или месяцев.
Лечение заключается в смягчении корок маслом или кремом с последующим их удалением, увлажнении кожи и, в некоторых случаях, нанесении противогрибковых и противовоспалительных кремов.
Простой контактный дерматит — это неспецифическое повреждение кожи вследствие длительного или многократного воздействия целого ряда веществ — слюна, соки фруктов, пенящиеся средства для ванн, моющие средства (их остатки на стенках ванны) и т. д. У младенцев слюна зачастую вызывает дерматит в области контакта с соской и в складках шеи.
Как правило, устранение повреждающего агента и кратковременное назначение противовоспалительных кремов быстро приводит к выздоровлению, но некоторые дети настолько чувствительны, что выявить причинный фактор практически невозможно.
Пеленочный дерматит (прототип контактного дерматита) — поражение кожи, которое возникает под воздействием физических (перегрев), химических, ферментативных (контакт с потом, мочой и калом) и микробных факторов. Локализация — область подгузника или прилегания пеленок.
Лечение проводится с использованием аббревиатуры ABCDE (air, barrier, cleansing, diaper, education) — воздух, барьер, очищение, подгузник и обучение родителей. Помогает частая смена подгузников, обмывание кожи и тщательное ее просушивание. Эффективно предупреждает дерматит наложение на чистую кожу средств, полностью ее закрывающих (вазелин, цинковая паста). В упорных случаях могут быть рекомендованы лечебные крема, содержащие кортикостероиды, антибиотики или противогрибковые вещества.
А теперь пару слов об АД:
Атопический дерматит — это хроническое аллергическое воспаление кожи, генетически обусловленное, связанное с потерей кожного барьера и, ввиду этого, сопровождающееся сухостью, зудом и различными высыпаниями. В трети (!) случаев сочетается с пищевой аллергией (самые частые «виновники» — коровье молоко, куриное яйцо, пшеница, рыба, соя, орехи).
В трети (!) случаев сочетается с пищевой аллергией (самые частые «виновники» — коровье молоко, куриное яйцо, пшеница, рыба, соя, орехи).
Стартует чаще не ранее 3х месяцев жизни.
Самая частая локализация до 2–3 лет — лицо (щеки, лоб, подбородок), выпуклые части конечностей (разгибательные поверхности) и туловище, никогда не бывает у младенцев в складках (!).
Обострения провоцируются различными факторами — стресс, сухой воздух, пот, пища (гистаминолибераторы), инфекции, контакт с табачным дымом, шерстью животных, грубой тканью, остатками моющих средств на одежде и т. д.
Лечится тщательным уходом за кожей и использованием противовоспалительных кремов.
Существуют еще:
Псевдоаллергические реакции — это реакции внешне сходные с аллергическими (например, различные высыпания), но не являющиеся таковыми, ввиду не иммунного механизма их развития.
Причина — повышенное содержание гистамина (тирамина, серотонин) в продуктах, или способность продуктов усиливать выброс этих веществ в организме, или усиленное всасывание их, в связи с патологией желудочно-кишечного тракта (ферментопатии, воспаление в стенке кишечника и т.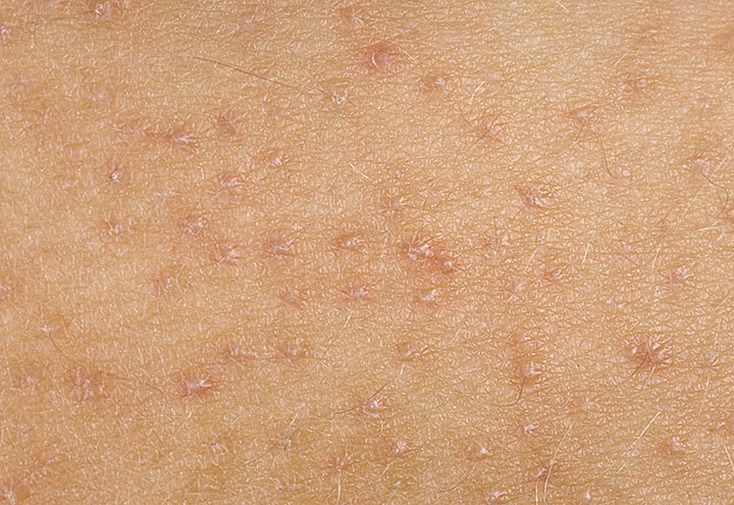 д.). К таким продуктам относятся — шоколад, какао, клубника, цитрусовые, мед, квашеная капуста, маринады и специи, морепродукты, рыба, икра, свинина, грибы, сыры, орехи, копчености, консерванты, красители и усилители вкуса.
д.). К таким продуктам относятся — шоколад, какао, клубника, цитрусовые, мед, квашеная капуста, маринады и специи, морепродукты, рыба, икра, свинина, грибы, сыры, орехи, копчености, консерванты, красители и усилители вкуса.
Лечение включает диетические рекомендации, уход за кожей, в некоторых случаях, применение антигистаминных препаратов и противовоспалительных кремов.
Клинические проявления атопического дерматита, простого контактного дерматита у высокочувствительных детей и проявление псевдоаллергических реакций бывают очень похожи друг на друга, поэтому основной задачей остается создание «кожного барьера» путем постоянного увлажнения кожи с помощью эмолиентов, купирование обострения противовоспалительными кремами и исключение провоцирующих обострение факторов.
И последнее:
Инфекции кожи — герпесвирусная, стафилококковая пузырчатка, кандидоз тоже бывают у младенцев, не стоит забывать о них. Обратиться ко врачу стоит немедленно, если ребенок вялый, лихорадит, отказывается от груди или бутылочки, высыпания на коже сопровождаются выделением гноя или покрыты гнойными корками, есть пузыри или группа пызырьков, эрозии (нарушение целостности кожи), выраженный отек и покраснение кожи.
Атопический дерматит: лечение заболевания | Клиника Рассвет
Быстрый переходЛегкие формы может наблюдать врач общей практики (педиатр, терапевт). При подозрении или доказанной аллергической природе заболевания необходима консультация или наблюдение аллерголога.
В разных странах атопический дерматит может называться как атопическая экзема, экзема, нейродермит, нейродерматит.
Что такое атопический дерматит
Атопический дерматит — это воспалительное заболевание кожи, проявляющееся покраснениями, высыпаниями, шелушением.
Как правило атопический дерматит сопровождается сильным зудом. Характеризуется хроническим или рецидивирующим (периоды обострений чередуются с периодами ремиссии) течением. В ряде случаев возможно состояние длительной и стойкой ремиссии.
Формы и осложнения атопического дерматита
В зависимости от возраста высыпания атопического дерматита могут выглядеть по-разному. Выделяются младенческая, детская и взрослая формы заболевания. Кроме того, в настоящее время выделяют две формы атопического дерматита в зависимости от наличия атопии – атопическую и неатопическую.
Выделяются младенческая, детская и взрослая формы заболевания. Кроме того, в настоящее время выделяют две формы атопического дерматита в зависимости от наличия атопии – атопическую и неатопическую.
При атопической форме имеется связь обострений с пищей, аллергенами домашней пыли, реже пыльцы. Часто присутствуют и другие атопические заболевания: бронхиальная астма, аллергический ринит — как у самого пациента, так и у его близких родственников.
Предполагается существование и других форм атопического дерматита, так как у разных пациентов заболевание может иметь разный набор признаков и протекать по-разному. Однако четких маркеров, позволяющих судить, по какому сценарию будет протекать заболевание в конкретном случае, пока не выявлено.
Атопический дерматит может осложниться присоединением инфекции – бактериальной, грибковой или вирусной. Если картина высыпаний поменялась, беспокоит общее состояние (повышение температуры, вялость, головная боль и т.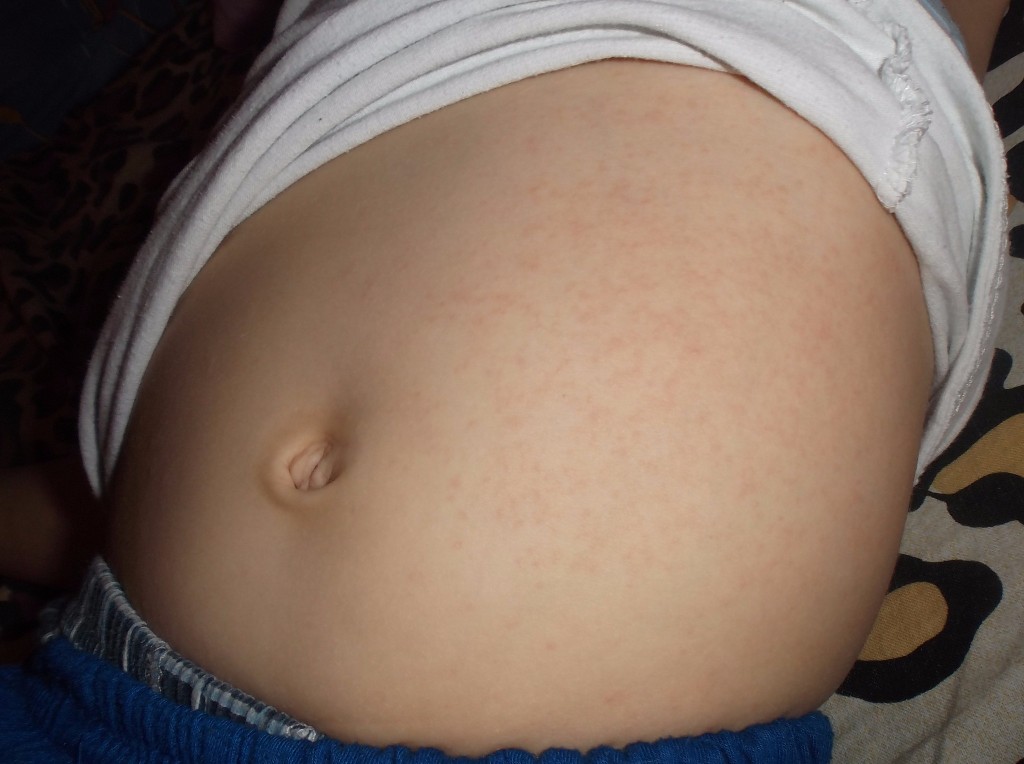 д.), необходимо обратиться к врачу.
д.), необходимо обратиться к врачу.Причины возникновения заболевания
Не существует какой-то одной причины развития атопического дерматита. Возникновению заболевания способствует целый комплекс условий: генетических особенностей и факторов внешней среды. К ним относят нарушение защитной функции кожи (она становится более уязвимой к воздействию моющих средств или других раздражающих факторов), особенности иммунной системы, климатические условия (температура, влажность, пыль, табачный дым и другие примеси во внешней среде). Изучается возможное воздействие микробиома.
Симптомы
- Высыпания на коже
- Зуд
- Сухость и шелушение кожи
Стадии протекания атопического дерматита
Атопический дерматит протекает со стадиями обострения (имеются клинические проявления, жалобы) и ремиссии (проявлений болезни нет).
У некоторых пациентов ремиссии кратковременные и могут сохраняться всего несколько дней после отмены лечения. Такое течение атопического дерматита называется тяжелым и требует проведения длительного поддерживающего лечения. В других случаях течение более благоприятное, и ремиссии могут сохраняться много лет.
Такое течение атопического дерматита называется тяжелым и требует проведения длительного поддерживающего лечения. В других случаях течение более благоприятное, и ремиссии могут сохраняться много лет.
Лечение атопического дерматита
Особенностью лечения атопического дерматита является ступенчатый подход от более простых методов наружной терапии и ухода за кожей до сложных инновационных методик.
Средства и методы лечения атопического дерматита
При лечении атопического дерматита применяются:
- Cмягчающие и увлажняющие кремы и мази являются основой лечения атопического дерматита. Эти средства позволяют поддерживать кожу увлажненной и мягкой.
- Стероидные кремы и мази наносятся на кожу и помогают избавиться от покраснения и зуда. В тяжелых случаях могут потребоваться стероиды в таблетках или уколах, но ваш врач сделает курс лечения максимально коротким, поскольку высокая эффективность инъекций сочетается с большим риском побочных эффектов.

- Лекарства, влияющие на иммунную систему, обладают высокой эффективностью, но имеют побочные эффекты и могут быть назначены в случае, если более безопасные методы лечения не привели к желаемому результату.
- Антигистаминные средства могут быть использованы у пациентов, отмечающих снижение зуда.
- Для повышения эффективности терапии возможно проведение влажных обертываний (Wet Dressing, Wet Wrap Therapy).
Влажные обертывания (Wet Dressing, Wet Wrap Therapy)
Лечение с помощью Wet Wrap Therapy помогает быстро очистить кожу от высыпаний и может использоваться как в условиях медицинского учреждения или стационара, так и дома. Эффект связан с улучшением проникновения используемого лекарства, более глубоким и продолжительным увлажнением, уменьшением потери кожей воды. Повязки обеспечивают защиту от расчесывания, приводящего к формированию цикла зуд – расчесы, не давая возникать царапинам, еще больше усиливающим зуд, благодаря чему лучше проходит заживление кожи./GettyImages-168516611-5715061f5f9b588cc20e80e0.jpg) Охлаждение поверхности воспаленной кожи за счет испарения воды с повязок помогает уменьшить воспаление, зуд и болезненность.
Охлаждение поверхности воспаленной кожи за счет испарения воды с повязок помогает уменьшить воспаление, зуд и болезненность.
При тяжелой экземе влажные обертывания назначаются в медицинском учреждении. Они могут применяться и дома для поддержания хорошего состояния или при первых признаках ухудшения и позволяют уменьшить необходимость обращения за медицинской помощью и вероятность госпитализации.
Существуют различные модификации Wet Wrap Therapy, суть метода состоит в использовании наружных лекарственных средств (эмолиентов или стероидов) под два слоя повязок. Нижний слой теплый и влажный, поверх которого делается второй — сухой слой. Для повязки можно использовать обычный бинт, специальные трубчатые бинты или специальную одежду. Нижний слой необходимо периодически увлажнять обычной теплой водой, не допуская его высыхания. Использование топических стероидов под влажную повязку позволяет увеличить эффективность лечения. Процедура может проводиться 1-2 раза в день, ежедневно, в период обострения.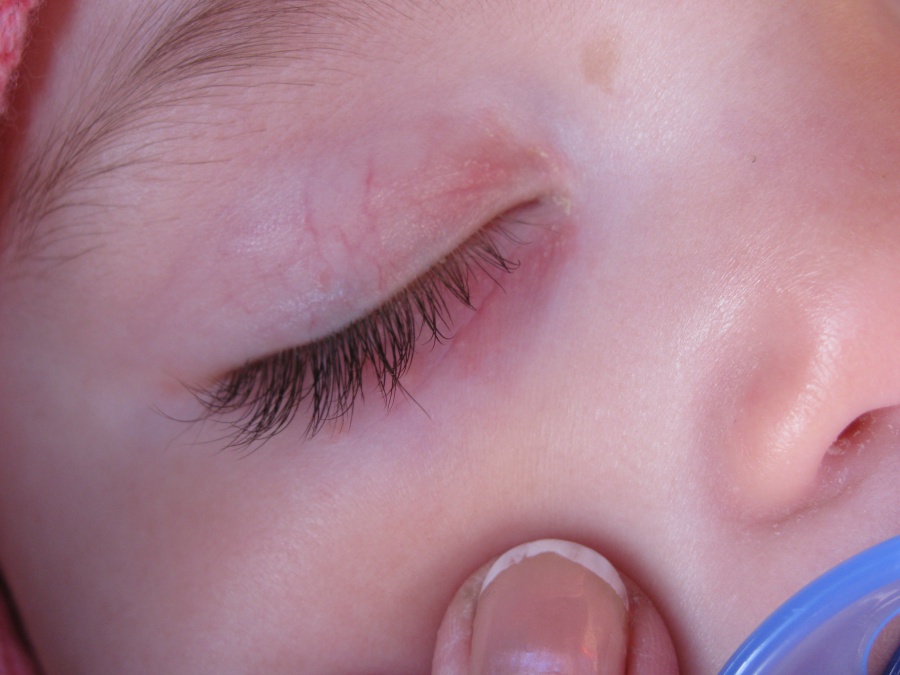 С уменьшением обострения процедуру можно делать реже, проводя 1-2 раза в неделю в период ремиссии. При хорошей переносимости повязку с лекарством можно оставить на ночь, не забывая периодически увлажнять нижний слой ткани.
С уменьшением обострения процедуру можно делать реже, проводя 1-2 раза в неделю в период ремиссии. При хорошей переносимости повязку с лекарством можно оставить на ночь, не забывая периодически увлажнять нижний слой ткани.
Процедура занимает достаточно длительное время, и на первых этапах (особенно у пациентов с тяжелым поражением кожи) может потребовать участия медицинского персонала. После проведения обучения и улучшения состояния процедуры можно продолжать дома.
Преимущества методик лечения атопического дерматита
- Влажные обертывания. Проведение влажных обертываний позволяет сделать наружную терапию более эффективной за счет повышения проникновения гормональных мазей или кремов (топических стероидов) в глубокие слои кожи, лучшего покрытия поверхности кожи компонентами смягчающего средства, уменьшением потери воды и созданием механического препятствия для расчесывания. Это позволяет уменьшить продолжительность использования, использовать гормональные мази меньшей активности, быстро уменьшает сухость кожи и зуд.
 В ряде случаев позволяет избежать назначения системной терапии кортикостероидными гормонами или иммуносупрессивными средствами.
В ряде случаев позволяет избежать назначения системной терапии кортикостероидными гормонами или иммуносупрессивными средствами. - Используемые в лечении атопического дерматита иммуносупрессивные средства могут быть наружными (в виде мазей и кремов) и системными (в виде уколов или таблеток). Препараты этой группы используются наружно при недостаточной эффективности кортикостероидных гормонов, при локализации высыпаний в областях, где использования наружных гормональных мазей или кремов лучше избегать (например, лицо, крупные складки кожи). При тяжелом состоянии (большая площадь поражения кожи, отсутствие эффекта от предшествующего лечения) препараты данной группы могут быть назначены внутрь под строгим контролем врача. Иммуносупрессивное лечение позволяет быстро достичь улучшения состояния, снизить частоту и продолжительность нанесения лекарств на кожу (интенсивное и частое использование мазей при большой площади высыпаний также может быть фактором, снижающим качество жизни пациента).
 Оно имеет меньше побочных эффектов, чем кортикостероиды и потому может эффективно применяться более продолжительное время.
Оно имеет меньше побочных эффектов, чем кортикостероиды и потому может эффективно применяться более продолжительное время.
Как происходит лечение атопического дерматита в клинике Рассвет?
Для того чтобы назначить необходимое лечение, дерматолог проведет осмотр вашей кожи и задаст вопросы о вашем состоянии. Важно рассказать врачу какие факторы, по вашему ощущению, вызывают ухудшение состояния; какое лечение вы уже получали раньше, было ли оно эффективно; какие лекарства подходили лучше всего, а какие не оказывали влияния.
Диагноз «атопический дерматит» устанавливается на основании осмотра врача, специфических тестов лабораторной диагностики не существует.
Возможно, потребуются дополнительные исследования, направленные на уточнение формы заболевания. Если у вашего врача есть сомнения относительно соответствия вашего состояния диагнозу «атопический дерматит», может потребоваться проведение диагностической биопсии кожи (взятие кусочка кожи) и проведение гистологического исследования (исследование полученного материала под микроскопом).
Лечение атопического дерматита, в зависимости от тяжести состояния проводится по ступенчатой схеме. Это значит, что в периоды улучшения интенсивность лечения может снижаться, а при ухудшении или недостаточном эффекте присоединяются более активные методы лечения.
Рекомендации дерматолога Рассвета больным атопическим дерматитом
Советы врача-дерматолога больному атопическим дерматитом и экземой:
Не допускайте сухости кожи, используйте густые смягчающие кремы без ароматизаторов.
Старайтесь исключать факторы способствующие ухудшению состояния кожи при атопическом дерматите и экземе:
- сухая кожа, не смягченная кремами
- жара и обильное потоотделение
- очень сухой воздух
- стрессы и волнение
- резкая смена температуры воздуха
- жесткое мыло и очищающие средства
- духи
- шерстяные и синтетические ткани
Автор:
Причины возникновения сыпи у детей
Естественно, что грамотно определить причину возникновения высыпания, поставить диагноз и назначить лечение ребенку может только детский врач-педиатр, дерматолог или аллерголог. Но оказать первоначальную помощь, снять зуд и помочь малышу могут и сами родители, зная основные признаки и причины возникновения сыпи. На первом этапе важно определить, какой характер носит высыпание — инфекционное, аллергическое или не относящееся ни к одному из вышеперечисленных.
Но оказать первоначальную помощь, снять зуд и помочь малышу могут и сами родители, зная основные признаки и причины возникновения сыпи. На первом этапе важно определить, какой характер носит высыпание — инфекционное, аллергическое или не относящееся ни к одному из вышеперечисленных.
Причины возникновения высыпаний у детей:
1. Угри новорожденных. Впервые могут возникнуть у новорожденных в возрасте 1 — 2 месяца. Как правило, такие высыпания носят гормональный характер, не заразны и не являются аллергией. Сыпь в виде прыщиков, иногда с белой точкой посередине появляется на голове, теле грудничка. Если нет гнойных отделений, то высыпание проходит самостоятельно и не требует лечения. Угри могут возникнуть и у подростков. Они чаще всего появляются на лице в виде черных точек и связаны с гормональными изменениями в организме подростка и усиленной работой сальных желез. Для предотвращения угревой сыпи существуют косметические лосьоны, гели для умывания и другие средства. При воспалении лучше обратиться за консультацией к детскому дерматологу или косметологу, т.к. может понадобиться лечение антибиотиками;
Для предотвращения угревой сыпи существуют косметические лосьоны, гели для умывания и другие средства. При воспалении лучше обратиться за консультацией к детскому дерматологу или косметологу, т.к. может понадобиться лечение антибиотиками;
2. Крапивница – это аллергическая реакция на коже ребенка, сопровождающаяся зудом и появлением волдырей на различных участках тела, в некоторых случаях может повышаться температура и нарушаться стул ребенка. Волдыри появляются внезапно и также быстро могут исчезать, но иногда они проходят только через несколько дней. Причинами появления крапивницы могут быть различные факторы: гормональные нарушения, сбои в работе печени, почек, потребление продуктов, вызвавших аллергическую реакцию (рыба, яйца, цитрусовые и т.д.), укусы насекомых, реакция на солнечные лучи, перемену температур, эмоциональные стрессы и т.д.. Крапивница может быть хронической и не проходить в течение длительного времени, и острой – исчезающей через несколько часов. Для лечения крапивницы важно выявить основную причину, вызвавшую ее;
Для лечения крапивницы важно выявить основную причину, вызвавшую ее;
3. Пищевая аллергия проявляется в виде пятен розовато-красного цвета. Является немного выпуклой, отечной в местах расчесывания и сопровождается зудом. Локализуется, как правило, на щечках младенца, но может появляться и на других частях тела. Может возникнуть как у грудничков, так и у подростков. Если малыш находится на грудном вскармливании, то возникшая аллергия связана с продуктами, употребленными мамой. Если новорожденный на искусственном вскармливании, то аллергическая реакция может появиться на смесь. У детей старшего возраста пищевую аллергию могут вызывать рыба, яйца, орехи, шоколад, клубника и другие продукты питания;
Аллергия, как правило, сопровождается отеками, которые в свою очередь при ненадлежащем лечении и несвоевременном оказании помощи вызывают удушье. При возникновении аллергии любого характера требуется консультация педиатра для помощи в подборе оптимальной смеси малышу, или детского дерматолога — аллерголога для направления на лабораторные исследования детей старшего возраста;
4. Бытовая аллергия. Может возникнуть как у новорожденных, так и у детей постарше. Проявляется, как правило, в виде прыщиков по всему телу и сопровождается слезоточением, чиханием. Причинами возникновения такой реакцией организма может быть стиральный порошок и другие моющие средства, пыль, растения, шерсть животных и т.д. Аллергическая сыпь отличается от инфекционной тем, что при ней ребенок не температурит, у него нет общих недомоганий, нет потери аппетита, сонливости;
Бытовая аллергия. Может возникнуть как у новорожденных, так и у детей постарше. Проявляется, как правило, в виде прыщиков по всему телу и сопровождается слезоточением, чиханием. Причинами возникновения такой реакцией организма может быть стиральный порошок и другие моющие средства, пыль, растения, шерсть животных и т.д. Аллергическая сыпь отличается от инфекционной тем, что при ней ребенок не температурит, у него нет общих недомоганий, нет потери аппетита, сонливости;
5. Потница. Возникает в основном у детей грудного возраста. Проявляется в виде красных прыщиков по всему телу, особенно в паховой зоне. Пораженные места необходимо мазать специальным детским кремом, чаще устраивать крохе воздушные ванны и менять подгузник;
6. Розеола (инфекционная эритема) – детское острое вирусное заболевание, поражающее только детей до 2 — х лет. Очень часто розеолу путают с ОРВИ или краснухой. В начале болезни у малыша резко повышается температура, которая держится 3 — 5 дней и после этого ребенок покрывается красно — розовой сыпью, исчезающей за 5 — 7 дней. Это не опасное заболевание, оно не требует лечения и в случае ее появления ребенку следует давать только жаропонижающие препараты;
Это не опасное заболевание, оно не требует лечения и в случае ее появления ребенку следует давать только жаропонижающие препараты;
7. Ветрянка. Это распространенное детское инфекционное заболевание, требующее лечения. Инкубационный период этого заболевания может длиться от 11 до 21 дня. Возникает в любом возрасте. Сопровождается сыпью на коже и слизистых оболочках в виде красных пятен, в центре которых локализуются волдыри с желтоватой жидкостью. Сопровождается зудом. По мере протекания заболевания, волдыри лопаются, образуются корочки, оставляющие рубцы, если ребенок расчесал волдырь и занес инфекцию. Заболевание может вызывать также повышение температуры и головную боль;
8. Корь – это острое инфекционное заболевание, встречающееся довольно редко в связи с применением прививок. Кроме того этот вирус редко активизируется у малышей до 8 месяцев, т.к. их защищает переданный матерью иммунитет. Болезнь начинается с симптомов обычного простудного заболевания — кашель, слезоточение, чихание и повышение температуры до 40 С. Далее у ребенка появляются белые пятна на слизистой поверхности щек, выделения из носа, сильная головная боль, светобоязнь. Затем в течение нескольких дней возникают красные пятна различной формы на лице, шее, около головы и далее по всему телу. Заболевание заразно в течение недели с момента появления первых признаков. Вирус опасен такими осложнениями, как: менингит, воспаление легких, развитие глухоты, поражение мозга и даже смерть;
Далее у ребенка появляются белые пятна на слизистой поверхности щек, выделения из носа, сильная головная боль, светобоязнь. Затем в течение нескольких дней возникают красные пятна различной формы на лице, шее, около головы и далее по всему телу. Заболевание заразно в течение недели с момента появления первых признаков. Вирус опасен такими осложнениями, как: менингит, воспаление легких, развитие глухоты, поражение мозга и даже смерть;
9. Скарлатина – это острое инфекционное стрептококковое заболевание. Начинается с воспаления горла, высокой температуры, увеличения миндалин, в некоторых случаях с налетом. Далее появляется мелкая точечная сыпь на спине, груди, коленях, подмышках, в паху и быстро распространяется по всему телу и лицу. Белой остается только область вокруг рта. Горло и язык становятся очень красными. К концу болезни начинается шелушение кожи на пальцах ног и рук;
10. Краснуха – это острое инфекционное заболевание.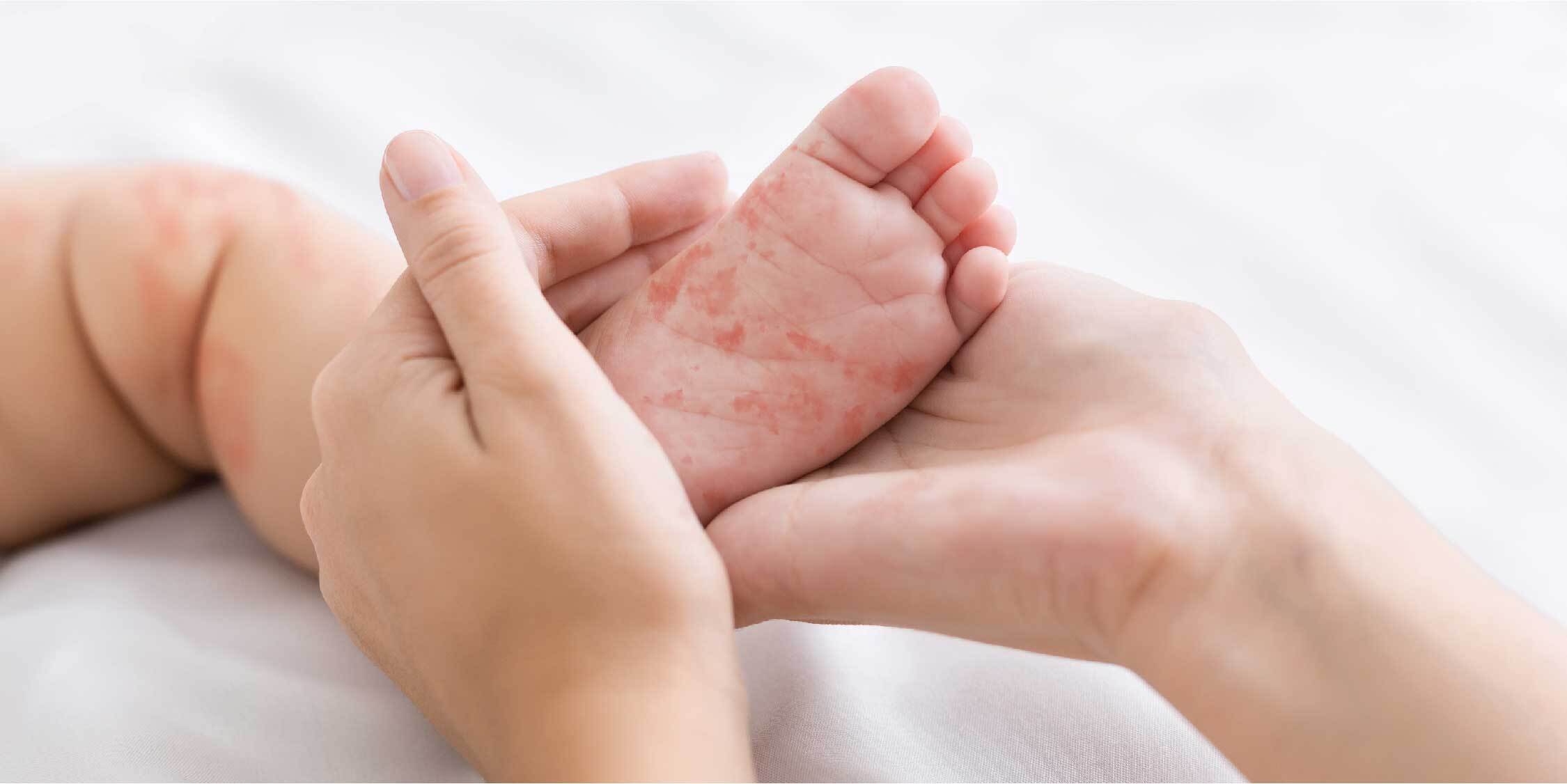 Болезнь начинается с незначительного повышения температуры и увеличения лимфатических узлов в околоушной и шейной области. Также появляется мелкая сыпь на лице и за ушами, а затем по всему телу. Краснуха очень опасна для беременных женщин, а у детей старшего возраста и подростков могут наблюдаться осложнения. У малышей заболевание протекает в достаточно легкой форме;
Болезнь начинается с незначительного повышения температуры и увеличения лимфатических узлов в околоушной и шейной области. Также появляется мелкая сыпь на лице и за ушами, а затем по всему телу. Краснуха очень опасна для беременных женщин, а у детей старшего возраста и подростков могут наблюдаться осложнения. У малышей заболевание протекает в достаточно легкой форме;
11. Менингит — это воспаление оболочек головного и спинного мозга. Сыпь при менингите не является основным признаком. Однако при этом заболевании высыпания появляются на задней стенке глотки, а также на бедрах, спине, ягодицах в виде красной сыпи различной формы. При менингите наблюдаются такие симптомы, как очень высокая температура, сильная головная боль, рвота, светобоязнь, напряжение мышц шеи. При малейших подозрениях на менингит родители должны срочно обратиться к врачу. Своевременная помощь при этом заболевании спасет ребенку жизнь;
12. Стрептодермия – это кожное инфекционное заболевание, возбудителем которого является стафилококк. Болезнь поражает, как правило, околоносовую и околоротовую область. В начале появляются покраснения вокруг носа и рта, затем маленькие пузырьки с жидкостью. Когда они лопаются, остаются желтые корочки. Заболевание может сопровождаться повышением температуры;
Болезнь поражает, как правило, околоносовую и околоротовую область. В начале появляются покраснения вокруг носа и рта, затем маленькие пузырьки с жидкостью. Когда они лопаются, остаются желтые корочки. Заболевание может сопровождаться повышением температуры;
13. Герпес — это инфекционное заболевание, сопровождающееся возникновением пузырьков на коже и слизистых оболочках, у детей чаще всего располагается на губах. Это заболевание крайне редко проявляется у новорожденных, т.к. им передается материнский иммунитет. Ему подвержены дети, начиная с 3 — 4 лет. Помимо сыпи, болезнь может сопровождаться болью в горле, повышением температуры.
Кожных высыпаний и заболеваний у детей великое множество, они могут быть очень похожими, но одни совершенно безобидны для здоровья вашего ребенка, другие же несут угрозу не только общему состоянию, но и детской жизни! Не рискуйте, и при малейших сомнениях, при появлении каких-либо пятен, сыпи и других симптомов обращайтесь к детскому врачу-педиатру, который при необходимости направит Вас с ребенком к детскому дерматологу, аллергологу, неврологу или другому узкопрофильному специалисту в зависимости от характера сыпи и тяжести протекания кожного заболевания.
Наши клиники в Санкт-Петербурге
Медицентр Юго-ЗападПр.Маршала Жукова 28к2
Кировский район
- Автово
- Проспект Ветеранов
- Ленинский проспект
Получить подробную информацию и записаться на прием Вы можете по телефону +7 (812) 640-55-25
Сыпь у ребенка
Многие родители замечали у своих детей подозрительные высыпания на теле. Данный симптом говорит о наличии какого-либо заболевания организма или просто его болезненном состоянии. В любом случае, сыпь на теле у ребенка может быть очень опасна. Поэтому, если вы заметите сыпь на коже, следует немедленно записать ребенка на прием к педиатру.
Данный симптом говорит о наличии какого-либо заболевания организма или просто его болезненном состоянии. В любом случае, сыпь на теле у ребенка может быть очень опасна. Поэтому, если вы заметите сыпь на коже, следует немедленно записать ребенка на прием к педиатру.
Помощь при сыпи
Записаться к врачу
Онлайн запись на прием
Телефоны:
+7 (812) 30-888-03
+7 (812) 242-53-50
Адрес клиники: Санкт-Петербург, Выборгский район, ул. Асафьева, 9, к 2, лит. А (ст. м. Озерки, ст. м. Проспект Просвещения)
Причины высыпаний
Сыпь у детей может появляться по разным причинам. Самый «безопасный» случай – когда высыпания появляются из-за плохой гигиены. Кроме того, причиной сыпи являются аллергия, болезни крови, сердечно-сосудистые заболевания, а также инфекции и микробы. В случае инфекции сыпь становится не единственным симптомом: к ней добавляются повышенная температура, насморк, боли в горле, сильный кашель, озноб и т.д. Нередко инфекции сопровождаются расстройствами желудка и рвотой. Сыпь в таких случаях возникает не сразу, а появляется через несколько дней.
Сыпь наиболее часто встречается как симптом заболеваний, которые принято относить к «детским». Речь идет о ветряной оспе, краснухе, кори, скарлатине и некоторых других инфекциях, которыми люди болеют, в основном, в детстве. Причем в зависимости от заболевания характер сыпи меняется, благодаря чему врачи только по одному виду высыпаний могут поставить диагноз. Опаснее всего сыпь, которая относится к симптомам менингита.
Болезни, вызывающие высыпания на коже детей
Разберем виды сыпи у ребенка более подробно в зависимости от болезней.
- Ветряная оспа. Пожалуй, самая известная болезнь, которая сопровождается сыпью. При «ветрянке» на всей поверхности тела появляются красноватые пятна, которые вырастают и становятся пузырьками, наполненными прозрачной жидкостью. Рост пузырьков сопровождается зудом, однако со временем они высыхают и отваливаются, иногда оставляя характерные «оспины». Ветряная оспа часто вызывает повышение температуры, а пузырьки сыпи врачи рекомендуют обрабатывать зеленкой.
- Корь. Первоначально сыпь в виде крупных красных пятен появляется на лице, но буквально в течение 2-3 дней она распространяется «сверху вниз» по телу до самых ног. Помимо этого, у ребенка начинает болеть горло, начинаются насморк и кашель, и поднимается температура. Наиболее крупные пятна сливаются в большие воспаленные участки.
- Менингококковая инфекция. Самая опасная инфекция, так как она вызывает менингит. Очень важно вовремя распознать болезнь, так как развивается она очень быстро. Сыпь выражается в виде крупных пятен, напоминающих кровоподтеки. При скорейшем обращении к врачу вероятность излечения очень высока.
- Краснуха. Сыпь сопровождается лихорадкой и воспалением лимфатических узлов. Сыпь на теле у ребенка в виде мелких красных пятен появляется, в основном, на ягодицах и в местах сгибания конечностей. Через несколько дней сыпь проходит, не оставляя последствий.
- Скарлатина. При скарлатине сыпь в виде небольших прыщиков появляется на второй день по всему телу, однако наибольшая их концентрация отмечается в паху, в местах сгибов рук и ног и внизу живота. Через несколько дней сыпь проходит, а кожа в этих местах начинает сильно шелушиться. Также в период пика болезни отмечается припухлость, сыпь и покраснение всей кожи.
- Энтеровирусная инфекция. Покраснения и сыпь появляются на третий день после заражения и держатся около двух-трех дней. Их других симптомов врачи отмечают рвоту, понос, повышение температуры и общую слабость организма.
- Паразиты. В этом случае сыпь вызывается не инфекциями, а чесоточными клещами или другими паразитами, живущими на теле человека. Чесоточный клещ «сверлит» отверстия в коже, оставляя входы и выходы в виде точек. Наиболее «привлекательными» для клеща частями тела являются места с тонкой кожей: пах, запястья, области между пальцами и т.д. Поскольку клещ может передаваться от одного человека к другому, необходимо срочное лечение после обнаружения данной патологии.
- Сердечно-сосудистые заболевания. Как правило, для детей эти болезни не характерны, хотя и встречаются у них. Болезни сосудов можно распознать по небольшим кровоизлияниям под кожей. Более крупные участки образуют синяки.
Другие причины появления высыпаний
Иногда даже при соблюдении всех правил гигиены и отсутствии заболеваний сыпь на теле у ребенка появляется с завидной регулярностью. В этом случае дело, скорее всего, в аллергической реакции организма на разные вещества. Если это действительно так, то аллергию можно распознать по другим симптомам, которые неизбежно появятся вместе с сыпью: насморком, кашлем, слезами и зудом. Также сыпь на теле у ребенка может появиться от ожогов растениями или укусов насекомых. Даже простой укус комара нередко вызывает у детей сильную сыпь, которая сопровождается зудом.
И, конечно же, очень часто сыпь появляется из-за несоблюдения правил гигиены. В отличие от взрослых, у детей кожа намного тоньше и нежнее, поэтому даже кратковременное отсутствие ухода за ней может привести к сыпи. Детей, особенно самых маленьких, следует регулярно мыть и подмывать. А вот надевать на него много одежды или оставлять в мокрых пеленках не стоит – это может привести к опрелости, раздражениям, и появлению сыпи.
Помощь при сыпи
Если вы обнаружили сыпь на теле у ребенка, вам следует как можно быстрее обратиться к врачу. Записаться на прием вы можете в нашей клинике «Поэма здоровья». Кроме того, вы можете вызвать врача на дом при тяжелом состоянии ребенка. Более того, иногда вызов врача на дом является обязательным, так как многие заболевания с симптомами в виде сыпи легко передаются таким детям. Особенно осторожными нужно быть с краснухой, так как она серьезно влияет на здоровье беременных женщин. А при подозрении на менингит нужно вызывать не просто врача, а бригаду скорой помощи.
До приема врача не следует пытаться самостоятельно избавиться от сыпи. Во-первых, это затруднит определение диагноза врачом. Во-вторых, это может привести к еще большему появлению сыпи у ребенка. Лучше всего дождаться осмотра врача и выслушать его рекомендации по дальнейшему лечению сыпи. Бактериальная сыпь лечатся антибиотиками, чесотка – специальными средствами против клещей, аллергия – соответствующими препаратами с изоляцией от источника аллергии и т.д. Более сложное лечение нужно при сердечно-сосудистых заболеваниях, но, в конечном итоге, сыпь на теле у ребенка всегда лечится успешно.
Профилактика сыпи
Чтобы избежать появления сыпи на теле, нужно принимать меры для ее предупреждения. Прежде всего, речь идет об элементарных правилах личной гигиены. В самом раннем возрасте об этом должны заботиться родители, позднее им следует как можно раньше научить этому своего ребенка. Соблюдение гигиены помогает избавиться не только от сыпи, потливости и грязи, но и предупреждает многие инфекционные заболевания.
Помимо этого, инфекции можно предупредить с помощью прививок. Некоторые из них делаются один раз и на всю жизнь, другие нужно выполнять периодически. У врачей существует график прививок для разных возрастов, поэтому родителям лучше всего довериться своему педиатру. Что касается сыпи по причине аллергии, то это зачастую связано с возрастными изменениями. По мере взросления ребенка его иммунная система укрепляется, но в раннем возрасте при наличии проблем следует соблюдать диету и принимать препараты по указанию врачей.
Виды детской сыпи: памятка-инструкция для родителей
Появление у ребёнка высыпаний зачастую родители не воспринимают как серьёзный повод обратиться к врачу. Нередко мамы и папы списывают сыпь на аллергию, но причин её возникновения больше сотни — увы, не все они безобидные. Автор «Дэйли Бэби» подготовила инструкцию для родителей: как определить, что за сыпь атаковала ребёнка, насколько она опасна и когда бежать к врачу.
От потницы до тяжёлой инфекции
Детская кожа невероятно нежная, поэтому на ней нередко появляются покраснения и высыпания. Внешние изменения кожных покровов, конечно, сигнализируют о каких-то сбоях в организме.
— Разнообразных видов кожных сыпей — десятки. Есть среди них опасные, которые требуют экстренного обращения к педиатру, а есть такие, которые можно наблюдать дома, без врача.
Самое важное — научиться определять сыпь геморрагическую. Этот вид всегда требует консультации врача в тот же день. Особенно если у ребёнка есть температура.
Геморрагическая сыпь — та, которая не исчезнет, если надавить на неё стеклянным стаканом. Эта сыпь так и выглядит: как кровоизлияние в кожу. Она может быть совсем мелкой, размером с точку, а может покрывать кожу большими пятнами. Независимо от размеров, нужен врач и срочно, — говорит Анна Ганина, мама троих детей, врач-педиатр клиники «Семейный доктор», город Кемерово.
Педиатр мобильной клиники DOC+ Наталия Макарова отмечает: сама по себе сыпь не является заболеванием, это симптом какой-либо болезни или реакция на внешний раздражитель.
— Сыпь — это патологические изменения на коже и слизистых оболочках. Её можно разделить на две основные группы: инфекционные и неинфекционные. К неинфекционным относятся аллергические реакции, укусы насекомых, потница. Инфекционные сыпи появляются при различных инфекциях, чаще вирусных.
При осмотре врач обращает внимание на локализацию, площадь высыпаний, характер сыпи, сопутствующую симптоматику, а также жалобы пациента. Как правило, если сыпь сопровождается выраженной интоксикацией — увеличение температуры тела, слабость, отказ от еды и питья — врач решает вопрос о госпитализации.
Врач высшей категории, кандидат медицинских наук, аллерголог-иммунолог Галина Чернышова рекомендует в любом случае при появлении сыпи своевременно обратиться к специалисту, который выяснит её причину и скажет, что делать дальше.
— Причиной высыпаний на теле у ребёнка может быть как банальная пищевая аллергия, так и тяжелейшая инфекционная болезнь. Сыпь никогда не является отдельным заболеванием или причиной болезни. Самые частые причины ее появления у детей — аллергические реакции, укусы насекомых, инфекции, нарушение свёртываемости, механическое повреждение кожных покровов и аллергия на солнце.
Проявления весьма разнообразны, от красного или почти любого оттенка бледно-розового до ярко-коричневого пятнышка, пузырька, бугорка до кровоизлияния или даже синяка.
Врач-педиатр Анна Ганина советует, в первую очередь, выяснить, почему на теле ребёнка появилась сыпь.
— Множество сыпей у детей не требуют самостоятельного лечения. Мы ждём, пока она сама пройдёт, и одновременно ищем причину — вирусную, бактериальную инфекцию, нарушение свёртывания крови.
Самим с сыпью часто разобраться сложно: их видов очень много. Родителям следует немедленно показать ребенка врачу, если она геморрагическая. Если сыпь не геморрагическая, но с температурой — тоже желательно показать доктору в ближайшие день-два.
А если она появилась на фоне полного здоровья и ребёнка она особо не тревожит, кожный покров не страдает — показать педиатру в спокойном плановом порядке.
Виды сыпи и степень их опасности
Видов детской сыпи очень много, они различаются визуально и бывают вызваны разными причинами. Рассмотрим некоторый виды высыпаний — от редких и самых опасных до наиболее распространенных.
Менингококковая инфекция
© medmoon.ru
Как выглядит: фиолетовые или красные пятна звездчатой формы, расположенные на ягодицах, бедрах, голенях, реже — на руках, туловище, лице. Сильно повышается температура, появляется рвота, нарушение сознания.
Степень опасности: высокая.
Что делать: срочно вызывать скорую и госпитализировать ребёнка.
Корь
Как выглядит: Корь проявляется кашлем, насморком, конъюнктивитом, болью в горле, лихорадкой и красной пятнистой сыпью на коже в виде ярких розовых пятен, которые могут сливаться между собой.
Степень опасности: высокая.
Что делать: немедленно обратиться к врачу, не заниматься самолечением.
Коксаки
Как выглядит: красноватые зудящие волдыри, которые появляются по всему телу и даже на слизистых ребёнка. Повышается температура, пропадает аппетит, возможны тошнота, рвота, обезвоживание.
Степень опасности: высокая.
Что делать: срочно обратиться к врачу.
Ветрянка
Как выглядит: сначала появляются мелкие пузырьки с прозрачным содержимым, затем оно мутнеет, волдыри прорываются наружу, и образуется корочка. Высыпания возникают по всему телу и вызывают зуд. Прочие симптомы: температура, обычно до 4 дней, боль в животе, зуд, головная боль, недомогание, отсутствие аппетита, кашель и насморк, боль в горле.
Степень опасности: средняя.
Что делать: обязательно обратиться к врачу, который поставит диагноз и назначит лечение.
Краснуха
© medic.ua
Как выглядит: круглые или овальные плоские розовые пятна диаметром около 3-5 миллиметров. Высыпают по всему телу, температура повышается, самочувствие ухудшается.
Степень опасности: средняя.
Что делать: обратиться к врачу.
Аллергия
Как выглядит: сыпь обычно красного или розового цвета, распределена по коже неравномерно, похожа на мелкие прыщи. Может вызывать зуд.
Степень опасности: средняя.
Что делать: исключить контакт с аллергеном, если вы догадываетесь, что могло спровоцировать высыпания, дать ребёнку антигистаминное средство и обратиться к врачу.
Атопический дераматит или диатез
Как выглядит: кожа краснеет и начинает шелушиться, иногда наблюдаются мокнущие корочки.
Степень опасности: средняя.
Что делать: исключить контакт с аллергеном, наладить гигиену, дать ребёнку антигистаминный препарат. При необходимости обратиться к врачу.
Розеола
Как выглядит: Чаще всего встречается у детей до 2-х лет. Сыпь, похожая на краснуху, появляется после 2-5 дней лихорадки, при этом у ребенка почти нет других симптомов (кашля, насморка). Розеола ничем обычно не осложняется, а сыпь означает, что ребенок идет на поправку.
Степень опасности: средняя/низкая.
Что делать: Главное — исключить наличие у ребенка более тяжелых заболеваний. Лечение детской розеолы включает в себя постельный режим, обильное питье и лекарства для снижения температуры.
Укусы насекомых
Как выглядит: припухлость розового или красного цвета, в центре которой виден след от укуса.
Степень опасности: низкая.
Что делать: если вы уверены, что ребёнка укусил комар или мошка, просто намажьте место укуса специальной мазью или кремом. Если же вы подозреваете укус другого насекомого, стоит обратиться в больницу.
Акне новорождённых
© o-krohe.ru
Как выглядит: угревая сыпь или высыпания в виде прыщиков, чаще всего на лице и шее малыша.
Степень опасности: низкая.
Что делать: обратиться в больницу, чтобы установить причину высыпаний.
Пелёночный дерматит
Как выглядит: небольшие покраснения кожи, возникают обычно в нежных интимных местах малыша. Могут появляться пузырьки и покраснения кожи.
Степень опасности: низкая.
Что делать: регулярно подмывать малыша, своевременно менять подгузники и устраивать воздушные ванны коже ребёнка. К врачу можно не обращаться, главное — наладить гигиену, и сыпь пройдёт.
Милии
Как выглядит: появляется на коже в виде белых угрей.
Степень опасности: низкая.
Что делать: милии не оказывают негативного влияния на организм ребёнка и спустя время, скорее всего, исчезнут сами. Если же появление белых угрей сопровождается плохим самочувствием ребёнка, температурой и зудом, следует обратиться к врачу.
— поделитесь с друзьями!
Читать дальше
Болезни с сыпью, виды и причины ее появления, диагностика заболеваний и методы лечения – МЕДСИ
Оглавление
Кожа отображает все процессы, происходящие в организме человека. Не удивительно, что периодически на ней могут появляться различные высыпания. Относиться к ним только как к косметическому дефекту не стоит. Важно понимать, что такой симптом может быть первым признаком инфекционного или иного заболевания.
Если вы заметили сыпь на коже, следует обратиться за консультацией к дерматологу. Опытный врач сразу же определит ее причину и назначит необходимое лечение либо направит на дополнительную диагностику и консультацию к другому узкому специалисту. В любом случае пациент может рассчитывать на быструю квалифицированную помощь и устранение некрасивых образований и иных симптомов (зуда, болезненности и др.).
Виды сыпи и причины ее появления
Для визуальных изменений цвета и структуры кожных покровов нередко характерны не только стандартные покраснения и шелушения, но и болевой синдром. Сыпь на теле у взрослого или ребенка (в том числе у грудничка) обязательно требует лечения.
Это обусловлено тем, что возникает она по следующим причинам:
- Инфекционные заболевания: корь, краснуха, брюшной тиф, ветряная оспа и др.
- Аллергические реакции: на бытовые химические вещества, продукты питания, лекарственные препараты, цветение и др.
- Болезни сосудов и крови: нарушение проницаемости, строения эритроцитов и др.
Выделяют несколько разновидностей кожной сыпи.
В их числе:
- Гнойнички. Эти образования заполнены гнойным содержимым и характерны преимущественно для фурункулеза, фолликулита, пиодермии, импетиго, угрей
- Пузырьки. Данные образования заполнены жидкостью и имеют небольшие размеры (до 50 мм в диаметре). Обычно пузырьки свидетельствуют о наличии таких заболеваний, как герпес, ветряная оспа, экзема, опоясывающий лишай или аллергический дерматит
- Волдыри. Обычно они спровоцированы аллергической реакцией и возникают при укусах насекомых, ожогах крапивой, токсикодермии. Волдыри зачастую проходят самостоятельно
- Пятна. Для них характерно локальное изменение цвета кожных покровов (покраснение или обесцвечивание). Пятна появляются при дерматитах, витилиго, сыпном и брюшном тифе, лейкодерме и др.
- Узелки. Эти образования отличаются изменением цвета, рельефа и структуры кожи и возникают обычно на фоне экземы, плоского лишая, псориаза и атопического дерматита. Узелки обычно имеют относительно небольшие размеры (до 3 сантиметров)
- Эритемы. Такие высыпания слегка возвышаются над поверхностью кожи и имеют ярко-красный цвет. Они характерны для аллергии на лекарственные препараты, пищевые продукты и другие раздражители
- Узлы. Такие образования могут достигать диаметра в 10 сантиметров. Даже после их заживления на коже остаются заметные рубцы
- Пурпуры. Эти высыпания представляют собой кожные кровоизлияния и наблюдаются при нарушениях процессов свертывания крови, дефиците витамина C, лейкозе и капилляротоксикозе
Интересно, что опытный дерматолог может определить источник проблемы по одной только локализации образований.
При аллергических реакциях, например, сыпь концентрируется преимущественно на лице и руках. Для общих инфекционных поражений характерно появление образований на спине и животе. Инфекции, передающиеся половым путем, провоцируют высыпания на внутренней поверхности бедер, коже вокруг анального отверстия, на половых органах. Пациенты жалуются и на другие симптомы таких патологий.
Диагностика
Прежде чем приступать к лечению угревой или любой другой сыпи, дерматолог обязательно проведет комплексный осмотр пациента и при необходимости назначит необходимую лабораторную и инструментальную диагностику.
Врач не просто осматривает пораженный участок кожи, но и определяет, когда и после чего произошли изменения. Поэтому пациенту важно постараться вспомнить, что спровоцировало появление образований.
Если дерматологу не удается сразу определить причину сыпи, проводятся:
- Лабораторные исследования (анализы крови, микроскопия соскоба кожи и др.)
- Дерматоскопия – визуальный осмотр с использованием специального микроскопа
- Диаскопия – осмотр с надавливанием на кожу специальным медицинским шпателем (диаскопом)
Одними из популярных в дерматологии являются микроскопические исследования. Такая диагностика заключается в изучении под микроскопом соскобов со слизистых и кожи. Обследование позволяет выявить грибковые, бактериальные и другие поражения. Основными показаниями к его проведению являются подозрения на чесотку, демодекоз, грибок и иные заболевания, опасные серьезными осложнениями.
При необходимости исследуется и работа внутренних органов. Если у врача возникают подозрения на аллергические реакции и необходимо точно выявить опасное вещество, контакт с которым и провоцирует сыпь, выполняют специальные исследования (панели и др.).
Терапия
Лечение кожной сыпи во многом определяется ее причинами.
При аллергической реакции, например, сначала полностью ограничивают любые контакты с опасными для пациента веществами. Затем проводят устранение признаков патологии.
При инфекционных поражениях также назначаются специальные лекарственные препараты. Обычно средства применяют в комплексе. Одни из них борются непосредственно с инфекцией, а другие – позволяют устранить внешние признаки заболевания. Пациентам рекомендуют применять как антибиотики, так и специальные антитоксические вещества, а также иммуноглобулины.
Нередко прибегают и к специальной диете.
При заболеваниях сосудов и крови также назначаются специальные препараты. Пациентам могут проводить переливания и другие процедуры.
Важно! Лечение аллергической и любой другой сыпи исключительно наружными средствами в виде кремов, гелей и мазей часто является неэффективным. Это связано с тем, что таким образом устраняются только симптомы патологии, но не ее причины. Не следует использовать широко разрекламированные средства и заниматься терапией самостоятельно! Это может усугубить ситуацию и изменить картину истинного заболевания, что приведет к трудностям в диагностике и затянет начало адекватного лечения сыпи на руках, ногах, спине, лице и других частях тела.
Профилактика рецидивов
Профилактику рецидивов проще всего проводить тогда, когда вам уже хорошо известны причины сыпи.
Если она спровоцирована аллергической реакцией, следует:
- Исключить контакты с опасными веществами
- Придерживаться рекомендаций врача, касающихся употребления определенных продуктов (при необходимости следует питаться по специальной диете)
- Принимать рекомендованные лекарственные препараты
Предотвратить кожную сыпь, вызванную инфекционными поражениями, удастся при:
- Тщательном соблюдении личной гигиены
- Устранении контактов с уже зараженными людьми
- Исключении пребывания в местах с больших скоплением граждан в период обострения инфекционных болезней
- Своевременной вакцинации
- Отказе от использования чужих средств личной гигиены
- Регулярном проветривании помещений
- Насыщении рациона полезными минералами, витаминами и иными веществами
Важно! Следует регулярно посещать дерматолога, который своевременно проведет лечение угревой или иной сыпи, консультироваться с аллергологом и иммунологом. Эти специалисты помогут снизить риски рецидивов или полностью устранить их.
Преимущества лечения в МЕДСИ
- Опытные дерматовенерологи. Наши врачи являются кандидатами медицинских наук, специалистами высшей категории. Они постоянно повышают квалификацию и расширяют возможности в сфере диагностики, профилактики и терапии различных заболеваний
- Возможности для комплексных обследований. Диагностика может быть выполнена в течение одного дня. Мы располагаем новейшими приборами для осмотров и исследований
- Предоставление полного комплекса услуг. В нашей клинике осуществляются диагностика, лечение и реабилитация пациентов с различными видами сыпи
- Возможности для комплексного лечения и профилактики. Терапия проводится с применением современных лекарственных препаратов, а также физиометодик
- Индивидуальный подход. При подборе методов диагностики, профилактики и лечения врач ориентируется на общее состояние пациента, симптомы патологии, а также сопутствующие проблемы со здоровьем. Благодаря этому все манипуляции являются максимально эффективными и безопасными даже при наличии у больного целого ряда патологий
- Привлечение к работе с пациентом других врачей. При необходимости больной направляется к гастроэнтерологу, эндокринологу, неврологу и другим специалистам. Это позволяет быстро выявить основные патологии и провести их адекватное лечение
Если вы хотите, чтобы диагностика, лечение и профилактика рецидивов угревой или другой сыпи на лице, спине и иных частях тела у взрослого или ребенка были проведены в нашей клинике в Санкт-Петербурге, позвоните по номеру +7 (812) 336-33-33. Специалист запишет вас на прием на удобное время.
Симптомы, причины, диагностика и лечение
Белый лишай — распространенное доброкачественное заболевание кожи, которое обычно поражает детей в возрасте от 6 до 12 лет. Это состояние характеризуется выпуклыми округлыми пятнами светлой кожи, которые в основном находятся на лице, хотя иногда поражаются и другие участки тела.
Белый лишай назван так из-за его чешуйчатого вида (происходит от латинского слова pityrus, означает отруби) и характерных белых пятен ( alba, — белый).
Симптомы
Белый отрубевидный лишай вызывает появление на коже обесцвеченных поражений. Чаще всего они встречаются на щеках, но также могут развиваться на шее, груди, спине и плечах.
Пятна обычно начинаются с розовых или красных пятен, которые постепенно переходят в аномально светлые участки кожи.
Поражения обычно имеют размер от четверти дюйма до дюйма, имеют круглую или овальную форму. Границы поражений четко не определены и постепенно переходят в нормально пигментированную кожу.
Сами поражения часто приподняты и могут быть покрыты очень тонкими чешуйками кожи. Чешуйчатый вид наиболее заметен в зимние месяцы из-за более сухого воздуха. Летом поражения могут быть более заметными, если другая кожа загорелась.
Поражения не болезненны, но может быть небольшой зуд.
Белый лишай. DermNet / CC BY-NC-NDПричины
Хотя точная причина до сих пор неизвестна, считается, что белый питириаз возникает, когда острый случай дерматита проходит и оставляет после себя более светлый участок кожи.Это также может быть результатом чрезмерного использования местных кортикостероидов при лечении экземы; это может привести к осветлению участков пятнистой сыпи по мере заживления.
Также считается, что определенные генетические нарушения вызывают гипопигментацию кожи (потерю цвета кожи) из-за снижения активности меланоцитов, клеток, вырабатывающих пигмент меланин.
Согласно исследованию, опубликованному в журнале Journal of Clinical Medicine , в 2015 году, согласно исследованию, опубликованному в журнале Journal of Clinical Medicine , 5% детей в США заболеют в какой-то момент в ранние школьные годы.Взаимодействие с другими людьми
Диагностика
Как правило, белый лишай можно диагностировать при визуальном осмотре и изучении симптомов и истории болезни вашего ребенка.
Белый лишай часто путают с tinea versicolor , при котором чрезмерный рост грибка на коже вызывает появление пятнистых белых пятен. Врач может отличить эти два расстройства несколькими способами:
- Осмотр деревянным светом включает использование портативной ультрафиолетовой (УФ) лампы для выявления различий в цвете кожи.Обычно это делается в кабинете дерматолога в затемненном помещении.
- Гидроксид калия (КОН) можно использовать для лечения легкого соскоба с кожи. При исследовании под микроскопом любые признаки грибка будут заметно выделены, подтверждая разноцветный лишай или другие грибковые заболевания, такие как тинеа корпорис (стригущий лишай).
Белый лишай также можно спутать с витилиго , заболеванием, вызванным разрушением меланоцитов в пораженной коже.Пораженные границы кожи можно различить.
Отрубевидный лишай АльбаБолее мягкие, нечеткие границы
Пятна светлее окружающей кожи, но не полностью депигментированы
Меньшие пораженные участки
Пятна витилиго первоначально появляются на открытых участках тела, часто после триггерного события, такого как солнечный ожог, но могут прогрессировать и на другие области, такие как подмышки, глаза, пах, гениталии, морская и ректальная области.Белый лишай также развивается на участках, подвергающихся воздействию солнца, но неясно, вызывает ли его развитие воздействие солнца.
Лечение
Лечение отрубевидного лишая не всегда необходимо. Большинство случаев разрешаются сами по себе без этого, обычно в зрелом возрасте. Тем не менее, многие родители предпочитают лечить его по косметическим причинам, особенно если их ребенок стесняется своей кожи.
Даже после лечения выздоровление может занять несколько месяцев. Также может помочь избегание загара (естественного или искусственного) и постоянное использование солнцезащитного крема (минимум 30 SPF).
Увлажняющие средства
Увлажняющие средства, содержащие смягчающие ингредиенты, такие как вазелин, минеральное масло, сквалан или диметикон, могут помочь смягчить кожу и уменьшить шелушение, особенно на лице. К эффективным, недорогим и легко доступным брендам относятся:
- Аквафор
- Aveeno Крем
- Eucerin
Вы также можете попросить своего врача дать рекомендации. В целом, хорошая гигиена кожи может помочь ускорить заживление повреждений.
Гидрокортизон, отпускаемый без рецепта
При появлении зуда можно экономно использовать безрецептурный 1% крем с гидрокортизоном, однако следует соблюдать осторожность при нанесении гидрокортизона на лицо.
Не наносите вокруг глаз или на веки. Безрецептурный гидрокортизон не следует использовать непрерывно более четырех недель, если только это не рекомендовано врачом.
Поскольку дети более уязвимы для побочных эффектов, вам следует проконсультироваться с врачом, прежде чем наносить гидрокортизон на лицо вашего ребенка, и следовать его рекомендациям.
Ингибиторы кальциневрина для местного применения
Ингибиторы кальциневрина для местного применения Элидел (пимекролимус) и Протопик (такролимус) — это нестероидные препараты, которые также могут назначаться для устранения сыпи. Они нечасто необходимы, но иногда рекомендуются в более тяжелых случаях.
Местные ингибиторы кальциневрина используются не по назначению для лечения белого отрубевидного лишая. Поскольку они не являются стероидами, их можно безопасно использовать в области глаз.
Слово Verywell
Каждый раз, когда у вашего ребенка появляется неопознанная сыпь, вам следует записаться на прием к педиатру.Белый лишай — это безвредное заболевание, и для его лечения нет медицинских причин. Но если это поможет вашему ребенку почувствовать себя увереннее, это достаточно веская причина, чтобы подумать об этом. Помните, что в большинстве случаев белый питириаз исчезает к взрослому возрасту.
Изменение цвета кожи: причины и методы лечения
Цвет кожи человека может меняться на протяжении всей жизни по разным причинам. Определенные состояния здоровья могут вызывать изменения цвета кожи человека, такие как гипопигментация, то есть отбеливание или осветление кожи, или гиперпигментация, потемнение кожи.Изменение цвета кожи может затронуть большие или небольшие участки кожи, и это может быть естественной частью старения или признаком основного состояния, требующего медицинской помощи.
Солнечные пятна
CRISTINA PEDRAZZINI / НАУЧНАЯ ФОТОБИБЛИОТЕКА / Getty Images
Солнечные пятна, также называемые пигментными пятнами, представляют собой безвредные плоские и коричневые пятна, которые появляются со временем, как правило, из-за длительного воздействия солнечного света. Иногда их называют пятнами печени, но печень не участвует в их развитии и не влияет на нее.Пигментные пятна появляются, когда меланин, придающий коже ее цвет, скапливается в коже или вырабатывается в высоких концентрациях, например, когда кожа подвергается сильному воздействию ультрафиолета.
Солнечные пятна часто путают с веснушками, которые передаются по наследству и часто становятся более заметными, когда они активируются под воздействием солнца. Солнечные пятна не нужно лечить, но многие люди предпочитают их удалять, потому что им не нравится, как они выглядят на их коже.
Признаки и симптомы
Солнечные пятна чаще всего появляются у взрослых в возрасте 50 лет и старше.Основные симптомы солнечных пятен включают:
- Плоские овальные участки от коричневого до темно-коричневого цвета
- Они обычно возникают на участках, которые чаще всего подвергаются воздействию солнца, включая тыльную сторону рук, верхнюю часть ступней, лицо и плечи.
- Пятна обычно безболезненны
Лечение
Пигментные пятна со временем не исчезнут. Они не вредны, но некоторые люди могут захотеть удалить их по косметическим причинам.Некоторые виды лечения могут включать:
- Осветляющие кремы (гидрохинон), отпускаемые по рецепту, используемые отдельно или с ретиноидами (третиноин) и мягкими стероидами, могут постепенно исчезнуть при использовании в течение нескольких месяцев.
- Лазерная терапия и терапия интенсивным импульсным светом могут воздействовать на гранулы меланина и клетки, продуцирующие меланин (меланоциты), не повреждая поверхность кожи.
- Замораживание, также называемое криотерапией, включает нанесение жидкого азота или другого замораживающего средства на пигментные пятна для уничтожения лишнего пигмента.
- Химический пилинг бережно удаляет верхний слой кожи.
Для осветления пигментных пятен также можно использовать безрецептурные кремы и лосьоны для выцветания.
Витилиго
Westend61 / Getty Images
Витилиго — это хроническое заболевание кожи, которое проявляется бледно-белыми пятнами на различных участках кожи. Наиболее часто поражаются лицо, шея, руки и складки на коже. Состояние возникает, когда клетки меланина умирают или перестают функционировать.Это считается аутоиммунным заболеванием, при котором иммунная система атакует здоровые ткани тела.
Существует несколько форм витилиго, включая генерализованное витилиго и сегментарное витилиго. Вариации более 30 генов, встречающиеся в различных комбинациях, были связаны с повышенным риском витилиго. Витилиго — распространенное заболевание, которым страдает от 0,5% до 1% населения во всем мире.
Признаки и симптомы
Основными симптомами витилиго являются белые пятна, которые могут появляться во рту, глазах, пальцах, запястьях, подмышках, паху, гениталиях и во рту.Это также может произойти на коже головы и привести к появлению седых или белых пятен на волосах.
Лечение
Пятна на коже, вызываемые витилиго, не вредны, но некоторые люди могут решить обратиться за лечением по косметическим причинам.
Некоторые варианты лечения витилиго включают:
- Кремы для маскировки кожи могут скрыть небольшие пятна.
- Стероидные кремы можно использовать для восстановления пигментации пораженных участков.
- Для восстановления цвета кожи можно использовать фототерапию или световую терапию.
- С помощью хирургического вмешательства можно удалить кожу вашего естественного цвета или клетки кожи и разместить их там, где вам нужен цвет.
- Депигментация удаляет оставшийся пигмент с кожи.
- Иногда для замедления распространения используются пероральные стероиды, но это не долгосрочное решение.
Доступные методы лечения не смогут остановить распространение заболевания на другие части тела.
Родинки
Вадим Плисюк / Getty Images
Родинки — это обесцвеченные участки кожи, которые можно обнаружить при рождении.Иногда родинки начинают бледнеть с возрастом, но с возрастом они могут стать более заметными.
Считается, что причиной является переизбыток пигментных клеток (пигментные родинки) или кровеносных сосудов (сосудистые родинки). Есть много разных типов родинок, включая клубничную гемангиому, глубокую гемангиому, пятно лосося и родинки.
Признаки и симптомы
Родинки могут быть разных цветов: от коричневого до коричневого, от серого до черного или даже синего.Они также могут быть разных форм, размеров и консистенции в зависимости от типа родинок. Например, родинка клубничной гемангиомы обычно выглядит как шишка клубничного цвета, которая кажется твердой и эластичной, в то время как родинка глубокой гемангиомы выглядит как шишка, которая находится глубоко в коже.
Лечение
Большинство родинок не представляют опасности для здоровья, но некоторые из них могут вызвать проблемы позже. Например, если родинка начинает меняться, это может указывать на рак кожи и ее необходимо удалить хирургическим путем.
Процедуры обычно используются только в косметических целях и включают:
- Лазерная терапия
- Пропранолол для предотвращения роста гемангиом
- Кортикостероиды для уменьшения гемангиомы
- Интерферон для лечения опасных для жизни родинок
- Удаление хирургическим путем
Травма или травма
Чокчай Силаруг / Getty Images
Травмы, включая солнечные ожоги, сыпь, раны и ожоги, могут изменить цвет кожи.Солнечные ожоги возникают в результате чрезмерного пребывания на солнце без надлежащей защиты, а ожоги, раны и сыпь возникают по разным причинам. Каждый конкретный тип травмы или раны может проявляться разными узорами обесцвечивания кожи.
Признаки и симптомы
Типичные признаки солнечных ожогов включают:
- Красная кожа, теплая и нежная на ощупь
- Кожа, которая шелушится через несколько дней после первого солнечного ожога
- В более серьезных случаях на пораженных участках могут образовываться волдыри
- В самых тяжелых случаях солнечные ожоги могут сопровождаться отравлением солнцем, которое приводит к лихорадке, ознобу, тошноте и сыпи
Симптомы ожогов включают:
- Волдыри на коже
- Боль в области поражения, не зависящая от тяжести ожога
- Красная кожа
- Могут онеметь более серьезные ожоги
- Кожа, которая отшелушивает
- Набухание
- Белая, красная или обугленная кожа
- В серьезных случаях симптомом может быть шок, который проявляется бледной и липкой кожей, синеватыми губами, отсутствием бдительности и слабостью
Сыпь часто сопровождается такими симптомами, как:
- Зудящая кожа
- Покраснение
- Сухая и покрытая коркой кожа может быть повреждена еще больше, если поцарапать
- Маленькие блистеры, заполненные жидкостью
- Инфекция в местах разрыва кожи
В процессе заживления раны будут различаться по внешнему виду.Факторы, влияющие на внешний вид кожи, включают тип раны, ее расположение на теле и степень ухода за ней.
Разные типы шрамов будут иметь разные симптомы, в том числе:
- Плоский рубец: Розовый или красноватый цвет, который может вызывать боль или зуд
- Выступающий шрам: Выступающий над кожей, твердый на ощупь
- Углубленный рубец: Находится под поверхностью кожи и, скорее всего, образуется на лице
- Келоид: Над поверхностью кожи и крупнее первоначальной раны
- Шрам от контрактуры: Шрам, ограничивающий движение из-за переизбытка рубцовой ткани
Травмы могут вызвать кожное кровотечение при разрыве кровеносных сосудов.Это также может быть вызвано основными заболеваниями. Это считается неотложной медицинской помощью.
Лечение
Лечение обесцвечивания кожи, связанного с травмой, будет зависеть от травмы. От солнечных ожогов заживление обычно происходит само по себе со временем. Алоэ вера можно использовать для облегчения симптомов боли в процессе заживления.
Лечение ожогов включает:
- Лосьоны и кремы для облегчения боли и жжения
- Водные процедуры
- Обезболивающее, помогающее справиться с болью во время процесса заживления
- Повязки на рану для ускорения процесса заживления и защиты ожога от дальнейшего заражения
- В серьезных случаях могут потребоваться кожные трансплантаты или пластическая операция для замены рубцовой ткани или улучшения внешнего вида рубцов от ожогов
Сыпь обычно заживает самостоятельно.Посещение вашего врача поможет определить причину и назначить соответствующее лечение. Лечение раны также будет зависеть от типа и, как правило, будет включать обезболивающие.
Мелазма
юуурин / Getty Images
Мелазма, также известная как хлоазма, проявляется темной, неровной и пятнистой кожей на участках, которые чаще всего подвергаются воздействию солнечного света. Состояние не опасно для жизни, хотя с коричневыми или серыми пятнами, которые оно вызывает, обычно на лице, бывает трудно справиться.Это происходит, когда в коже слишком много меланина, и часто поражает людей с более темным оттенком кожи, женщин во время беременности и тех, кто принимает определенные лекарства.
Признаки и симптомы
Основным признаком меланодермии является гиперпигментация, которая может быть немного темнее окружающей ее кожи или намного темнее.
Наиболее часто поражаются следующие области:
- Щеки
- Лоб
- Переносица
- Над верхней губой
- Подбородок
Лечение
За лечением часто обращаются по косметическим причинам.В некоторых случаях, например, если заболевание возникло во время беременности, изменение цвета со временем может исчезнуть. Для людей, которые хотят вылечить это заболевание, доступны следующие варианты:
- Гидрохинон, осветляющий кожу
- Кортикостероид, усиливающий осветляющий эффект гидрохинона
- Азелаиновая кислота или койевая кислота, помогающие облегчить меланодермию
- Процедуры, включая химический пилинг, микродермабразию, дермабразию, лазерное лечение или световые процедуры
Лучший способ предотвратить меланодермию — защитить себя от солнца.Это означает, если возможно, прикрываться одеждой, пользоваться солнцезащитным кремом с высоким SPF и избегать длительного пребывания на солнце.
Лекарства меняют оттенок кожи
Некоторые лекарства могут влиять на цвет кожи, в том числе:
- Нестероидные противовоспалительные препараты (НПВП)
- Противомалярийные препараты
- Цитотоксические препараты
- Тетрациклины
- Тяжелые металлы
- Психотропные препараты
Опоясывающий лишай разноцветный
4FR / Getty Images
Разноцветный лишай, также называемый разноцветным лишаем, представляет собой нарушение пигментации кожи, вызванное дрожжевой инфекцией.Когда дрожжи на коже разрастаются в избытке, это может привести к кожной сыпи. Это заболевание не заразно и вряд ли вызовет серьезный риск для здоровья. Распространен в тропических и субтропических регионах мира.
Признаки и симптомы
Главный симптом разноцветного лишая — это появление пятен, которые могут возникать на любой части тела. Сухие и чешуйчатые пятна могут быть светлее или темнее кожи вокруг них, но могут иметь неоднородный вид.
Они также могут:
- Вызывает зуд пораженного участка
- Стать заметнее на загар (дрожжи предотвращают загар кожи)
- Расти медленно
- Срастаются, образуя участки более светлой (или более темной) кожи
- Исчезают при понижении температуры и возвращаются весной или летом, когда воздух становится теплым и влажным
Лечение
Первая линия лечения разноцветного лишая — это безрецептурные противогрибковые препараты.Это может быть мыло, шампунь или кремы. В более тяжелых случаях лечение может включать противогрибковые препараты, отпускаемые по рецепту. Кожа может оставаться светлее (или темнее) в течение недель или месяцев, но со временем она вернется к своему нормальному цвету. Вы должны защищать кожу от солнца и не загорать во время восстановления от этого состояния.
Разноцветный лишай может повторяться. Если это произойдет, с этим можно будет поступить так же, как и в первый раз.
Болезнь Аддисона
DermNet NZ
Болезнь Аддисона — редкое заболевание, поражающее надпочечники.Он также известен как гипоадренализм или первичная надпочечниковая недостаточность и возникает, когда надпочечники не могут вырабатывать достаточное количество гормонов кортизола и альдостерона. Расстройство вызвано аутоиммунным ответом в организме, который повреждает надпочечники, или другими заболеваниями, такими как аутоиммунный адреналит, туберкулез, системные грибковые инфекции и запущенная ВИЧ-инфекция.
Признаки и симптомы
Наиболее заметными симптомами заболевания являются:
- Чрезвычайная усталость
- Раздражительность
- Нарушение менструального цикла
- Потеря аппетита
- Необъяснимая потеря веса
- Бред или головокружение при вставании
- Депрессия
- Боль в животе
- Боль в суставах и мышцах
- Потемнение кожи, особенно в складках кожи или шрамах внутри щек, сосков или ладоней
Лечение
Лучшее лечение болезни Аддисона — заместительная гормональная терапия такими препаратами, как гидрокортизон и флюдрокортизона ацетат.
Дерматит
PansLaos / Getty Images
Дерматит — это неопасное раздражение кожи, которое может проявляться во многих формах и по разным причинам. Формы состояния включают контактный дерматит, экзему и себорейный дерматит (перхоть). Экзема обычно вызывается сухой кожей в сочетании с одним или несколькими из следующих факторов: дисфункцией иммунной системы, кожной инфекцией или контактными аллергенами. Контактный дерматит связан с контактом с раздражителем кожи.Перхоть возникает из-за роста грибков на коже головы.
Признаки и симптомы
В случае контактного дерматита некоторые типичные симптомы включают:
- Красная зудящая сыпь, которая может ужалить или гореть
- Блистеры
- Чрезмерно сухая кожа
- Трещины или нежная кожа
- Ульи могут присутствовать
- Блистеры заполненные жидкостью
- Волдыри, которые сочатся, могут быть твердыми и чешуйчатыми
Симптомы экземы включают:
- Покраснение кожи
- Зуд
- Жидкость вытекла из кожи при царапинах
- Покрытие кожи коркой
Симптомы себорейного дерматита включают:
- Чешуйчатые участки кожи на коже черепа, которые имеют красный цвет под кожей и выглядят жирными или влажными
- Чешуйки, которые отслаиваются и имеют белый или желтый цвет
Лечение
Некоторые варианты лечения дерматита включают:
- Кремы, мази, лосьоны или гели с кортикостероидами
- Ингибиторы кальциневрина (кремы, влияющие на иммунный ответ)
- Фототерапия
- Пероральные кортикостероиды или инъекционные моноклональные антитела в более тяжелых случаях
Для тех, у кого легкий дерматит, эффективны домашние средства, в том числе:
- Процедуры увлажнения для предотвращения сухости кожи
- Кремы с гидрокортизоном, отпускаемые без рецепта, для снятия зуда, который может ухудшить состояние
- Холодный компресс для успокоения кожи
- Теплая ванна с коллоидной овсянкой для снятия сухости
- Лечебные шампуни
- Избегать раздражения кожи
- Управление стрессом, так как некоторые виды дерматитов могут обостряться во время приступов стресса
Розацеа
DermNet NZ
Розацеа — это кожное заболевание, которое в первую очередь поражает лицо, а иногда и глаза.Чаще всего встречается у людей со светлой кожей. Неясно, что вызывает розацеа, но некоторые исследователи полагают, что это может быть генетическим и вызванным факторами окружающей среды.
Розацеа может вспыхнуть в любой момент и обычно носит циклический характер. Не все с этим заболеванием будут испытывать обострения из-за тех же факторов образа жизни.
Признаки и симптомы
Главный симптом купероза — частое покраснение и видимые кровеносные сосуды на лице. В некоторых случаях могут присутствовать другие симптомы, в том числе:
- Красные опухшие шишки, напоминающие прыщики
- Маленькие красные линии под кожей
- Угри
- Сухие, раздраженные, опухшие и красные глаза, известные как глазная розацеа
- Опухший нос
Лечение
Поскольку лекарства от розацеа не существует, лечение в значительной степени направлено на облегчение симптомов и контроль обострений.Когда дело доходит до лечения кожных заболеваний, двумя основными факторами являются правильное лечение и регулярный уход за кожей.
Варианты лечения включают:
- Лекарства для местного применения, снимающие покраснение путем сужения кровеносных сосудов
- Антибиотики для перорального применения
- Изотретиноин в тяжелых случаях
- Лазерная терапия
Людям с розацеа могут помочь домашние средства в сочетании с лечением. Чтобы избежать обострения болезни, человек с розацеа может:
- Выясните, что их вызывает, и избегайте этих триггеров
- Ежедневно пользоваться солнцезащитным кремом
- Избегайте слишком частого прикосновения к коже лица и не трения ее
Псориаз
РУТ ДЖЕНКИНСОН / Getty Images
Псориаз — это тип аутоиммунного заболевания, поражающего кожу.Это вызвано иммунной дисфункцией, которая возникает, когда иммунная система организма определяет здоровые клетки кожи как угрозу и начинает атаковать их.
Признаки и симптомы
Существуют разные типы псориаза, и каждый из них проявляется разными симптомами. Основным признаком этого состояния является красная чешуйчатая сыпь, которая обычно встречается при псориазе с бляшками. Пять других типов псориаза — это каплевидный псориаз, псориаз ногтей, обратный псориаз, пустулезный псориаз и эритродермический псориаз.
Другие общие симптомы включают:
- Красные пятна, покрытые чешуей, которые могут быть серебристыми или белыми
- Сухость
- Зуд
- Растрескивание
Лечение
Варианты лечения псориаза будут зависеть от типа и тяжести заболевания. Более легкие формы заболевания можно лечить с помощью домашних средств, таких как регулярный уход за кожей и кремы или мази для снятия зуда.
Существует также множество безрецептурных лекарств, которые могут облегчить псориаз, например, лекарства от зуда, крем с гидрокортизоном и салициловая кислота.Рецепты могут помочь в борьбе с более серьезными случаями заболевания. Кремы или мази с кортикостероидами, аналоги витамина D, замедляющие рост клеток кожи, и иммуномодуляторы для местного применения могут быть эффективными.
Рак кожи
Callista Images / Getty Images
Рак кожи относится к неконтролируемому росту клеток кожи. Рак кожи может быть легким заболеванием, которое легко поддается лечению. Если его не лечить, это может привести к более серьезным осложнениям, если рак распространится на другие части тела.Три основных типа рака кожи — это базальноклеточная карцинома. плоскоклеточный рак и меланома.
Рак кожи обычно вызывается чрезмерным воздействием солнечных лучей, хотя некоторые из них могут быть вызваны другими факторами, такими как воздействие рентгеновских лучей, ожоги, болезненные шрамы или постоянное воздействие химических веществ с течением времени.
Признаки и симптомы
Симптомы рака кожи зависят от типа и прогрессирования заболевания. Признаки базальноклеточного рака включают:
- Шишка, которая кажется жемчужной или восковой
- Повреждение в виде шрама, плоское, телесного или коричневого цвета
- Кровавая или покрытая струпьями язва, которая продолжает появляться после заживления
Типичные симптомы плоскоклеточного рака включают:
- Узелок красный и твердый
- Поражение, которое является плоским и может быть чешуйчатым с коркой на поверхности
Признаки меланомы включают:
- Пятна коричневатого цвета с более темными крапинками внутри
- Родинки, которые начинают менять цвет, размер или ощущение
- Поражения с неровными границами
- Они могут быть красного, розового, белого, синего или сине-черного цвета.
- Поражения, горящие, зудящие или болезненные
- Темные поражения на ладонях рук, подошвах стоп, кончиках пальцев рук или ног или во рту, в носу, анусе или влагалище
Лечение
Лечение рака кожи варьируется в зависимости от того, насколько он запущен.Например, на начальных этапах достаточно удаления нароста или родинки.
Варианты лечения рака кожи включают:
- Эксцизионная операция по удалению новообразования и любых окружающих его раковых тканей
- Операция Мооса, которая включает удаление раковой ткани с сохранением кожи вокруг нее
- Кюретаж, электродесикация или криотерапия, которые включают удаление новообразований и соскабливание любых оставшихся слоев раковых клеток.
- Лучевая терапия
- Химиотерапия
- Фотодинамическая терапия, то есть уничтожение раковых клеток кожи с помощью лазеров и лекарств
- Биологическая терапия для помощи иммунной системе в уничтожении раковых клеток
Слово Verywell
Иногда бывает трудно справиться с хроническим заболеванием кожи.Ведение в домашних условиях — это жизнеспособный вариант лечения многих кожных заболеваний, и обычно вы можете контролировать свое заболевание, не отставая от определенных схем приема лекарств или кремов. Если состояние вашей кожи ухудшается или вы начинаете замечать изменения, такие как новообразования, кровотечение или признаки инфекции, вам следует немедленно позвонить своему врачу. Хроническое заболевание кожи может вызывать беспокойство, но с помощью правильных инструментов и советов вы сможете свести к минимуму его влияние на вашу внешность и качество жизни.
Расстройства пигментации кожи: обзор и многое другое
Нарушение пигментации кожи — это состояние здоровья, которое влияет на цвет кожи. Пигмент меланин придает коже цвет. Его производят специализированные клетки кожи, называемые меланоцитами. Когда меланоциты повреждаются или не могут производить достаточное количество меланина, это может повлиять на цвет кожи. Недостаток пигмента может повлиять на одну небольшую область тела или на все тело, в зависимости от причины и прогрессирования заболевания. Нарушения пигментации кожи могут быть вызваны любым количеством проблем со здоровьем.Некоторые конкретные заболевания, вызывающие обесцвечивание кожи, включают меланодермию, альбинизм и витилиго.
фотограф / Getty Images
Типы нарушений пигментации кожи
Существует много типов кожных пигментных расстройств с различными типами изменений кожи, а иногда и с другими эффектами.
Альбинизм
Альбинизм — это генетическое заболевание, вызванное дефектами генов, отвечающих за выработку меланина. Некоторые генетические дефекты делают организм неспособным производить или распределять меланин.
Главный симптом альбинизма — отсутствие цвета волос, кожи или глаз. Эти симптомы могут поражать все тело или только небольшие участки кожи. В некоторых случаях у человека с альбинизмом волосы, кожа и глаза могут иметь некоторый цвет, но он будет светлее обычного.
Другие симптомы альбинизма могут включать проблемы со зрением, такие как:
- Скрещенные глаза
- Повышенная светочувствительность
- Непроизвольные быстрые движения глаз
- Нарушение зрения или полная слепота
Существуют разные типы и подтипы альбинизма, все из которых вызваны разными генетическими дефектами.Глазокожный альбинизм (ГКА) является наиболее тяжелой формой и имеет несколько подтипов. В случае первого подтипа, OCA1, дефект возникает в ферменте тирозиназы. Другие затронутые гены — это ген OCA2, ген TYRP1 и белок SLC45A2. OCA1 — самая тяжелая форма.
Глазной альбинизм — это форма состояния, вызванного мутацией в Х-хромосоме, и симптомы проявляются только в глазах. Пигмент кожи и волос обычно нормальный, но радужная оболочка и сетчатка не имеют пигментации, что приводит к проблемам со зрением.
Альбинизм также может быть вызван некоторыми наследственными синдромами. Синдром Германского-Пудлака связан с глазокожным альбинизмом и вызывается мутациями в одном из восьми специфических генов, участвующих в производстве меланина. Это состояние имеет те же типичные симптомы альбинизма, но может иметь и другие эффекты, такие как проблемы со свертыванием крови, фиброз легких и воспаление толстого кишечника.
От альбинизма нет лекарства, но есть варианты лечения, которые могут облегчить симптомы.Курс лечения зависит от степени тяжести альбинизма.
- Люди, страдающие альбинизмом, должны защищать свои глаза и кожу от солнца, используя солнцезащитный крем, прикрываясь на солнце и надевая солнцезащитные очки.
- Пациентам с симптомами, влияющими на зрение, часто назначают очки, а в более серьезных случаях может быть сделана операция на глазных мышцах для коррекции быстрых движений глаз.
Проблемы со зрением и альбинизм
У некоторых людей, страдающих альбинизмом, могут быть проблемы с глазами, зрением и светочувствительностью.Если у вас альбинизм, важно регулярно посещать глазного врача для проверки глаз.
Мелазма
Мелазма — распространенное нарушение пигментации кожи. Его также называют хлоазмой или маской беременности, и обычно он поражает женщин. Мелазма чаще возникает у людей с более темным оттенком кожи.
Основные симптомы меланодермии — коричневые или серые пятна обесцвечивания кожи лица. Также могут быть затронуты участки тела, которые часто подвергаются воздействию солнца.Пятна обычно симметричны на обеих сторонах лица или тела и темнее естественного тона кожи.
Окраска не представляет опасности для здоровья, но многие люди с этим заболеванием обращаются за лечением по косметическим причинам.
Настоящая причина меланодермии неизвестна. Считается, что люди с более темным оттенком кожи могут быть более восприимчивыми к заболеванию, потому что их активность меланоцитов выше, чем у людей с более светлым оттенком кожи.
Общие триггеры для состояния включают:
- Воздействие солнца
- Гормональные изменения, возникающие, например, во время беременности
- Определенные продукты по уходу за кожей
- Тепло
Если мелазма вызвана определенным триггером, например гормональными изменениями, состояние исчезнет само по себе, когда гормоны вернутся к норме или триггер будет устранен.Состояние может длиться всю жизнь.
Лечение первой линии меланодермии — лекарства местного действия:
- Гидрохинон в форме лосьона, геля, крема или жидкости для осветления кожи
- Третиноин и кортикостероиды для усиления осветляющего эффекта гидрохинона
Если лекарства не работают, могут быть выполнены определенные косметические процедуры, такие как дерма- и микродермабразия, химический пилинг или лазерное лечение.
Изменения пигмента при повреждении кожи
Когда кожа повреждена, она может обесцветиться.Например, раны и ожоги могут вызвать изменение цвета кожи, которое будет длительным или постоянным, в зависимости от степени тяжести.
В случае ожога степень изменения цвета кожи будет зависеть от тяжести ожога. Ожоги третьей степени, ожоги второй степени и неглубокие поверхностные ожоги обычно вызывают изменение цвета кожи.
Симптомы изменения цвета, вызванные ожогами, включают:
- Гиперпигментация
- Гипопигментация
- Красная, белая или обугленная кожа
- Вздутие
- Пилинг кожи
- Набухание
Более крупная рана с большей вероятностью приведет к аномальной пигментации из-за образования рубцовой ткани, тогда как рана меньшего размера может зажить, не оставляя шрамов.
Большинство шрамов известны как плоские рубцы, и на начальных этапах заживления они будут розовыми или красными и слегка приподняты на коже. В некоторых случаях шрам возвращается к нормальному цвету кожи, но в других случаях рубцы могут казаться светлее или темнее естественного цвета кожи.
Растяжки также являются разновидностью рубцов с аномальной пигментацией. Обычно они вызваны быстрым ростом или усыханием кожи, например, во время беременности или потери или набора веса.Когда появляются первые растяжки, они бывают красного, пурпурного или темно-коричневого цвета и в конечном итоге переходят в белый или серебристый цвет.
Другие типы обесцвечивания кожи включают веснушки и пятна на печени, вызванные воздействием солнца, и поствоспалительную гиперпигментацию, которая может быть вызвана рубцеванием травм или рубцами от прыщей.
Лечение изменений пигментации кожи, вызванных ранами, в большинстве случаев неэффективно. В случае ожогов можно использовать кожные трансплантаты, но они, как правило, оставляют обесцвечивание после процедуры.
Чтобы минимизировать появление шрамов и возможное обесцвечивание:
- Держите рану в чистоте, пока она заживает
- Смазать рану вазелином, пока она заживает
- Покройте раненую область повязкой и убедитесь, что ее меняют ежедневно
- Следуйте инструкциям по снятию швов, чтобы минимизировать появление шрамов в будущем.
- Используйте солнцезащитный крем для уменьшения обесцвечивания раны
Шрамы со временем исчезнут, но нет эффективного способа удалить все изменения цвета, которые остаются после повреждения кожи.
Витилиго
Витилиго — это хроническое нарушение пигментации кожи. Примерно 1-2% населения мира страдает витилиго, и случаи заболевания одинаково распространены среди всех расовых групп. Хотя нет никаких пагубных последствий для здоровья, было показано, что витилиго вызывает психологический стресс у тех, кто страдает этим заболеванием.
Главный симптом витилиго — это полная потеря пигмента на коже, в результате чего появляются белые пятна. Это может произойти на любой части тела и может затронуть небольшие или большие участки кожи.
Наиболее вероятные места появления витилиго — это участки, подверженные частому пребыванию на солнце, включая руки, ноги, лицо и руки. Это также может повлиять на рот, глаза, пах и гениталии. Также могут быть затронуты части головы, в основном у корней волос на коже черепа, а в некоторых случаях волосы человека могут стать белыми или седыми.
Другие симптомы витилиго включают:
- Зуд и дискомфорт в пораженных участках
- Потеря цвета тканей внутри носа
- Поседение ресниц, бровей или других волос на лице
Существует два типа витилиго: несегментарное, которое характеризуется симметричными пятнами, которые появляются с обеих сторон тела, и сегментарное, которое локализовано и обычно асимметрично поражает только одну область тела.Сегментарное витилиго встречается не так часто, как несегментарное витилиго, хотя это тип, который чаще встречается у детей.
Витилиго — это аутоиммунное заболевание, которое возникает, когда иммунная система человека атакует его меланоциты. Хотя неясно, что запускает этот процесс, витилиго связано с другими аутоиммунными заболеваниями, такими как болезнь Грейвса, волчанка и злокачественная анемия.
Хотя это состояние не представляет опасности для здоровья, многие люди обращаются за лечением по косметическим причинам.
Варианты лечения включают:
- Красители длительного действия на пораженных участках
- Светочувствительные препараты
- УФ-светотерапия
- Кремы с кортикостероидами для восстановления пигментации
- Хирургия
- Удаление остатков пигмента с кожи
Когда обращаться к врачу
Если вы заметили обесцвечивание кожи, лучше записаться на прием к врачу, даже если это не болезненно. Это поможет вам исключить серьезные кожные заболевания и гораздо быстрее направить вас на лечение.
Слово Verywell
Справиться с нарушением пигментации кожи может быть сложно, даже если оно не причиняет вреда вашему здоровью. Эмоциональная борьба может нанести огромный ущерб вашему психическому благополучию. Хорошая новость заключается в том, что многие нарушения пигментации кожи не являются серьезными и их можно лечить медикаментозно или безопасно покрывать косметикой (если вы решите это сделать). Когда вы сталкиваетесь с нарушением пигментации кожи, важно сохранять позитивный настрой и помнить, что вся кожа прекрасна.
Симптомы, причины, диагностика и лечение
Разноцветный лишай, также известный как разноцветный лишай, представляет собой поверхностную грибковую инфекцию, вызываемую чрезмерным ростом дрожжевых грибков, которые естественным образом возникают на коже. Развивающаяся сыпь характеризуется отчетливыми пятнами обесцвечивания кожи и легким зудом, которые можно эффективно лечить с помощью безрецептурных противогрибковых средств, хотя для восстановления нормального цвета кожи может потребоваться некоторое время. Чаще всего встречается у подростков и молодых людей, но не заразен.
Разноцветный лишай. Раймо Сухонен / DermNet / CC BY-NC-NDСимптомы
Ярким признаком разноцветного лишая является сыпь, которая проявляется в виде небольших плоских пятен обесцвеченной кожи с четко очерченными границами. Сыпь может быть гипопигментированной (светлее окружающей кожи) или гиперпигментированной (более темной, чем окружающая кожа) оттенков белого, красного, розового или коричневого.
Пятна разноцветной сыпи могут постепенно увеличиваться в размере, соединяться с близлежащими пятнами и образовывать большие участки обесцвеченной кожи.Иногда пятна уменьшаются или исчезают в более прохладное время года, но возвращаются с возвращением жаркой влажной погоды.
Воздействие солнца может сделать разноцветный лишай более очевидным, поскольку пораженные участки не загорают.
Инфекция чаще всего развивается на спине, груди и плечах, но также может появляться на руках, шее и лице. Другие симптомы разноцветного лишая включают легкий зуд, сухость или шелушение.
Причины
Дрожжи, вызывающие разноцветный лишай, принадлежат к семейству Malassezia, включая Pityrosporum orbiculare и Pityrosporum ovale .Эти дрожжи естественным образом существуют на внешнем слое кожи (роговой слой) и волосяных фолликулах нормальной здоровой кожи.
Хотя в целом эти дрожжи безвредны, они могут иногда перерастать и превращаться в патогенную мицелиальную фазу, известную как Malassezia furfur, , что приводит к вспышке сыпи.
Гипопигментация возникает, когда дрожжи производят химическое вещество, которое выключает меланоциты — особые клетки кожи, вырабатывающие меланин — пигмент, отвечающий за цвет кожи, глаз и волос.Гиперпигментация — это результат воспаления, вызванного грибковой инфекцией.
Существует ряд факторов, которые приводят к чрезмерному росту дрожжей, в том числе:
Разноцветный лишай может возникнуть в любом возрасте, но чаще всего встречается в подростковом и раннем взрослом возрасте (время, когда сальные железы особенно активны). Это также часто встречается в тропическом и полутропическом климате.
Диагностика
В большинстве случаев разноцветный лишай может быть диагностирован врачом по внешнему виду сыпи, хотя иногда его можно спутать с рядом других высыпаний, в том числе:
Когда необходимо дополнительное обследование, чтобы отличить разноцветный лишай от других высыпаний, диагноз можно подтвердить с помощью любого из нескольких тестов:
- Тест КОН может подтвердить характерный вид сыпи «спагетти и фрикадельки» под микроскопом.
- При световом осмотре Вуда дрожжи светятся бледно-желтым под черным светом.
- Грибковые культуры, хотя и используются нечасто, могут подтвердить инфекцию путем выращивания грибка на питательной среде.
Лечение
Разноцветный лишай почти всегда можно эффективно искоренить с помощью местного безрецептурного противогрибкового мыла, шампуня или крема. Шампунь с пиритионом цинка 1%, который легче найти, чем мыло, также эффективен против разноцветного лишая.
Среди наиболее распространенных таких продуктов:
- Лотримин AF (клотримазол)
- Selsun Blue (сульфид селена)
- Цинк-пиритионовое мыло или шампунь
- Монистат (миконазол)
- Ламизил (тербинафин)
В особо тяжелых случаях разноцветного лишая или не поддающихся лечению безрецептурными препаратами могут потребоваться лекарства, отпускаемые по рецепту. Часто используются противогрибковые препараты для перорального применения, такие как дифлюкан (флуконазол), а также рецептурные противогрибковые кремы и шампуни, такие как Низорал (кетоконазол).
Обратите внимание, что даже если лечение убивает патогенные дрожжи, изменение цвета кожи может сохраняться в течение недель или месяцев, пока меланоциты снова не смогут вырабатывать меланин.
Разноцветный лишай через два года имеет частоту рецидивов около 80%, и может потребоваться повторное лечение. Людям, склонным к развитию разноцветного лишая, регулярное использование противогрибкового мыла или средства для мытья посуды может помочь предотвратить повторное появление сыпи. Обычно рекомендуется один раз в месяц, но некоторым людям может потребоваться чаще использовать противогрибковые препараты, особенно в теплую погоду.
Слово Verywell
Хотя разноцветный лишай является доброкачественным заболеванием кожи, люди, страдающие им, часто стесняются обесцвечивания кожи, которое он вызывает. Лучший способ справиться с любым смущением, вызванным этой сыпью, — это принять меры, чтобы предотвратить ее ухудшение до тех пор, пока кожа не вернется в нормальное состояние.
Во-первых, будьте очень бдительны в отношении защиты от солнца. Загар любой степени может усилить контраст между загорелой кожей и кожей, пораженной сыпью.
Не менее важно избегать жирных лосьонов или кремов для тела, так как масло может усугубить сыпь. В качестве солнцезащитного крема выберите продукт без масла или некомедогенный.
Симптомы, причины, диагностика и лечение
Дерматит — это раздражение или воспаление кожи. Есть много видов дерматита. Некоторые, например опрелости, характеризуются покраснением кожи на определенном участке тела. Другие связаны с волдырями или высыпаниями, напоминающими прыщи.Перхоть считается легкой формой дерматита, поражающей кожу головы. Поскольку большинство типов дерматита имеют характерный внешний вид, они часто могут быть диагностированы на основе физического осмотра, хотя иногда необходимы другие тесты, такие как пластырь, чтобы определить, виноват ли конкретный аллерген в дерматите. Лечение дерматита зависит от типа и включает меры по уменьшению сухости кожи, зуда и других симптомов.
BSIP / UIG / Getty ImagesТипы
Строго говоря, дерматитом можно считать практически любую сыпь.Однако дерматологи обычно используют этот термин в отношении нескольких конкретных кожных заболеваний.
- Аллергический контактный дерматит — это замедленная реакция на прикосновение к чему-либо, у вас тоже есть аллергия (например, на никель), или к определенным ингредиентам средств личной гигиены.
- Раздражающий контактный дерматит — это неаллергическая реакция на прямой контакт с предметом или веществом, раздражающим кожу. Моющие средства, растворители и другие химические вещества — частые причины раздражающего контактного дерматита.
- Атопический дерматит: Зудящая, красная и / или шелушащаяся кожа, которая чаще всего встречается в молодом возрасте, но может поражать человека в любом возрасте. Эта сыпь часто возникает у людей, страдающих различными аллергиями, хотя сыпь может возникать у восприимчивых людей даже без контакта с каким-либо конкретным аллергеном ». Конкретный аллерген не всегда присутствует
- Застойный дерматит возникает в результате плохого кровообращения в лодыжках и голенях, в результате чего кожа в этих областях становится сухой, зудящей, чешуйчатой и обесцвеченной.Тяжелый дерматит может привести к таким осложнениям, как трещины на коже с сочащимися язвами или инфекция, называемая целлюлитом.
- Пеленочный дерматит: Это распространенное младенческое заболевание, более известное как пеленочная сыпь, характеризуется красной сыпью на попе ребенка и прилегающей к нему коже, вызванной длительным воздействием влажных и / или загрязненных подгузников.
- Дисгидротический дерматит (помфоликс) поражает ладони, боковые стороны пальцев, подошвы стоп и область между пальцами ног.Это начинается с сыпи, состоящей из маленьких зудящих волдырей, которые в конечном итоге становятся чешуйчатыми пятнами. Эта сыпь может привести к растрескиванию кожи и вызвать болезненные ощущения. Вспышки имеют тенденцию повторяться.
- Нуммулярный дерматит: Это состояние, также известное как числовая экзема или дискоидная экзема, проявляется в виде зудящих, красных, чешуйчатых пятен в форме монеты на любом участке тела. Возможные причины включают аллергическую реакцию, например, ожог или укус насекомого.
- Себорейный дерматит характеризуется желтыми жирными чешуйками на коже черепа и волосяных покровах головы, шеи и верхней части груди.Перхоть — это легкая форма себорейного дерматита. У младенцев это состояние известно как детский себорейный дерматит или колыбель .
- Аутосенсибилизирующий дерматит: Зудящие, заполненные водой волдыри, характерные для этой сыпи, развиваются в ответ на интенсивный воспалительный процесс где-то еще на теле, например, грибковую инфекцию. Этот ответ известен как ID-реакция.
- Периоральный дерматит: Эта сыпь может быть вызвана множеством триггеров, включая раздражители и / или аллергены. Поражает кожу вокруг рта и иногда может быть ошибочно принят за высыпание прыщей. Часто причина никогда не устанавливается.
Симптомы
Изменения внешнего вида кожи — наиболее очевидный симптом дерматита. Многие типы вызывают сухую красную сыпь. Другие характеризуются более отчетливыми изменениями, такими как шелушение или шелушение, волдыри, отдельные участки пораженной кожи или прыщи, похожие на прыщи.
Зуд распространен среди большинства типов дерматита и может быть довольно сильным и неприятным.Расчесывание может привести к заболеванию, называемому простым хроническим лишаем, при котором частое расчесывание делает кожу толстой, кожистой и обесцвеченной.
Диагностика
Определить конкретную причину дерматита часто можно на основе медицинского осмотра и истории болезни, взятой врачом. Очевидные случаи могут быть диагностированы терапевтом, в то время как другие, возможно, потребуется обследовать дерматологом или аллергологом.
Иногда необходимо тестирование.Например, чтобы диагностировать причину дерматита, вызванного аллергической реакцией, может потребоваться патч-тест. Это включает нанесение небольшого количества предполагаемых аллергенов на незатронутый участок кожи, чтобы увидеть, не вызовет ли какой-либо аллергическую реакцию.
Тест KOH, при котором образцы кожи или ногтей помещаются в раствор гидроксида калия и исследуются под микроскопом, может выявить лежащую в основе грибковую инфекцию, связанную с дерматитом.
Наконец, поскольку некоторые типы дерматита напоминают другие кожные заболевания, практикующему врачу может потребоваться оценить другие состояния, такие как псориаз или розацеа.
Лечение
Лечение дерматита обычно направлено на облегчение симптомов. Часто безрецептурный крем с гидрокортизоном может эффективно уменьшить сухость кожи и зуд. При тяжелом дерматите может потребоваться рецептурный местный стероид. Устные антигистаминные препараты могут облегчить сильный зуд.
Некоторые виды дерматитов требуют специального лечения. Например, шампунь от перхоти может помочь избавиться от себорейного дерматита. Сыпь от подгузников часто можно облегчить с помощью более частой смены подгузников и обильного слоя крема для подгузников, который создает барьер между кожей ребенка и влагой.
Также важно избегать аллергенов или контакта с известными раздражителями, чтобы предотвратить рецидив дерматита.
Слово из VeryWell
Дерматит — распространенное заболевание кожи. Хотя иногда появление зудящей сыпи на теле может вызывать дискомфорт, боль или неловкость, после правильного диагноза большинство типов дерматита можно эффективно лечить и предотвращать. Вот почему важно обращаться к врачу при появлении сыпи или других изменений кожи.Чем раньше вы начнете лечение, тем скорее исчезнут ваши симптомы.
12 Обычных летних высыпаний на коже у детей
Солнечные дни и звездные вечера, проведенные за играми, плесканием и исследованиями, могут оставить у детей не только теплые летние воспоминания. Мягкая погода также может вызвать зуд и раздражение кожи.
Ознакомьтесь со списком Американской академии педиатрии (AAP), чтобы узнать, как вы можете помочь предотвратить, выявить и успокоить эти распространенные летние кожные высыпания.
1. Тепловая сыпь
Тепловая сыпь (, также известная как потница или потница) чаще всего наблюдается у младенцев и маленьких детей, когда поры потовых желез закупориваются и пот не может выйти. Сыпь выглядит как пятна небольших розовых или красных шишек или волдырей под одеждой или в местах, где кожа имеет тенденцию складываться — на шее, локтях, подмышках или бедрах, хотя тепловая сыпь может возникать на других закрытых участках.
Что могут делать родители:
Сохраняйте спокойствие детей. Оденьте ребенка в одежду, которая сохраняет кожу прохладной и сухой. По возможности используйте вентиляторы и кондиционер, чтобы избежать перегрева.
Обратите внимание на горячие точки. Промойте участки кожи, которые остаются влажными с потом, мочой или слюной, прохладной водой. Промокните их насухо.
Не закрывайте кожу. Оставить места на открытом воздухе без одежды. Не применяйте мази для кожи.
2. Сыпь от ядовитого плюща и других растений
У многих детей появляется жгучая, сильно зудящая сыпь в месте соприкосновения кожи с растениями, такими как ядовитый плющ, ядовитый дуб, сумах, содержащих липкое масло под названием урушиол .Аллергическая кожная реакция вызывает покраснение, отек и волдыри. Другие растения, такие как дикий пастернак, гигантский борщевик и цитрусовые, содержат химические вещества, которые делают кожу сверхчувствительной к солнечному свету и вызывают фитофотодермитную сыпь .
Что могут сделать родители:
Предотвратить заражение . Научите ребенка, как выглядят эти растения и как их избегать. И у ядовитого плюща, и у ядовитого дуба есть блестящие зеленые листья, которые растут по три на стебель, так что вы можете разделить рифму: «Листья трех, оставьте их.«Куст сумаха имеет стебли, которые содержат 7-13 листьев, расположенных попарно, в то время как дикий пастернак и гигантский борщевик имеют грозди маленьких плоских желто-белых цветов. Если у вас есть дети младшего возраста, осмотрите парки, в которых они играют, и у них появится сыпь. — растения, вызывающие заболевания, удалены.
Вымойте и подстригите. Если ваш ребенок контактирует с этими растениями, вымойте всю его или ее одежду и обувь водой с мылом. Кроме того, вымойте открытые участки кожи. с мылом и водой в течение не менее 10 минут после прикосновения к растению или маслу.Чтобы предотвратить царапины и дальнейшее повреждение кожи, подстригайте ногти ребенка. Это также предотвратит распространение сыпи, если под ногтями остается небольшое количество масла.
Бальзамы успокаивающие. Если сыпь легкая, нанесите лосьон с каламином, чтобы уменьшить зуд. Избегайте мазей, содержащих анестетики или антигистаминные препараты — они сами могут вызвать аллергические реакции. Еще один хороший способ уменьшить воспаление кожи — это 1% крем с гидрокортизоном.
Поговорите со своим педиатром. В то время как легкие случаи можно лечить дома, поговорите со своим педиатром, если вашему ребенку особенно некомфортно, сыпь серьезная и / или не проходит, если сыпь находится на лице или в области паха вашего ребенка, или если вы заметили Признаки инфекции (то есть лихорадка, покраснение, опухоль за пределами ядовитого плюща или поражения дуба).
3. Экзема
Экзема (также называемая атопическим дерматитом или AD) — это хроническое заболевание, часто встречающееся у детей, которое вызывает участки сухой, чешуйчатой красной кожи и имеет тенденцию обостряться в холодные месяцы, когда в организме меньше влаги. воздух.Но сухость, вызванная кондиционированием воздуха и самолетами под давлением во время летних путешествий, тоже может вызвать проблемы. Перегрев, потоотделение и содержание хлора в бассейнах также могут вызвать экзему.
Что могут сделать родители:
Увлажняйте. Применяйте кремы или мази без отдушек не реже одного раза в день или чаще, если необходимо. После ванны или плавания осторожно промокните кожу ребенка полотенцем, а затем нанесите увлажняющий крем на его или ее влажную кожу.
Одевайтесь с умом. По возможности выбирайте одежду из мягкой, дышащей ткани, например, хлопка. Стирайте одежду в моющем средстве, не содержащем раздражителей, таких как духи и красители.
Не царапайте. Держите ногти вашего ребенка короткими и гладкими и напоминайте ему, что нельзя царапать. Расчесывание может усилить сыпь и привести к инфекции.
Поговорите со своим педиатром. Спросите педиатра вашего ребенка, может ли аллергия, иногда вызванная цветущими летом деревьями и растениями, быть причиной экземы.Педиатр вашего ребенка может порекомендовать лекарства, которые помогут вашему ребенку почувствовать себя лучше и помогут контролировать симптомы экземы.
4. Укусы и укусы насекомых
Насекомые, такие как пчелы, осы, комары, огненные муравьи и клещи, могут вызывать зуд и небольшой дискомфорт в месте укола кожи. У некоторых детей укусы и укусы насекомых могут вызвать серьезную аллергическую реакцию, называемую анафилаксия , которая включает сыпь или крапивницу и опасные для жизни симптомы, такие как отек дыхательных путей. (Для детей с известной аллергией на укусы и укусы насекомых важно иметь план неотложной помощи при анафилаксии ). В других случаях болезни, распространяемые насекомыми, такие как болезнь Лайма, пятнистая лихорадка Скалистых гор и вирус Зика, могут вызывать сыпь и другие проблемы со здоровьем.
Что могут делать родители:
Избегание. Проводя время на открытом воздухе, избегайте ароматного мыла и шампуней, а также яркой одежды — они могут привлекать насекомых.По возможности держитесь подальше от мест, где гнездятся и собираются насекомые (т. Е. Стоячих водоемов, открытых продуктов и цветущих цветов).
Используйте средство от насекомых. Продукты с ДЭТА можно наносить на кожу, но ищите продукты для семейного использования, которые содержат не более 30% ДЭТА. Смойте средство от насекомых водой с мылом, когда ваш ребенок вернется в дом.
Прикрыть. Находясь в лесистой местности, в высокой траве или рядом с ней, как можно больше держитесь расчищенных троп.Пусть ваш ребенок будет носить рубашку с длинными рукавами, брюки и шляпу. Избегайте ношения сандалий в местах, где могут жить клещи.
Посмотрите внимательно. Носите светлую одежду, чтобы легче было обнаружить клещей. Войдя в дом, проверьте, нет ли на коже ребенка клещей — они часто прячутся за ушами или вдоль линии роста волос.
Удалите жала и клещей. Чтобы удалить видимое жало с кожи, аккуратно соскребите его по горизонтали кредитной картой или ногтем.Если вы обнаружили клеща, аккуратно возьмите его пинцетом с острым концом как можно ближе к коже. Не сдавливая тело клеща, медленно оторвите его от кожи. См. Как удалить галочку для получения дополнительной информации.
Очистите кожу. После того, как укус клеща исчезнет, протрите место укуса медицинским спиртом или другой мазью для оказания первой помощи.
Лечить отек. Приложите холодный компресс или ледяной компресс к любой опухоли не менее чем на 10 минут.
Помогите облегчить зуд. Применение льда вместе с лосьоном с каламином или кремом с 1% гидрокортизоном также может помочь уменьшить зуд.
5. Импетиго
Импетиго — это бактериальная инфекция кожи, которая чаще встречается в жаркую влажную погоду. Это вызывает сыпь с пузырьками, заполненными жидкостью, или мокнущую сыпь, покрытую коркой желтых корок. Импетиго чаще развивается там, где есть трещины на коже, например, вокруг укусов насекомых.
Что могут сделать родители:
Очистить и укрыть. Промойте зараженную область водой с мылом. Неплотно прикрывайте инфицированный участок, чтобы предотвратить контакт, который может распространить инфекцию на других людей или на другие части тела. После лечения язв вашего ребенка хорошо мойте руки.
Избегать царапин . Обрежьте ногти ребенку и не царапайте. Ребенок может распространить инфекцию на другие части своего тела, почесавшись.Вы можете слегка прикрыть сыпь повязкой, чтобы ребенок не прикасался к сыпи, но убедитесь, что воздух может проходить через нее, чтобы кожа могла зажить.
Поговорите со своим педиатром . В то время как легкие случаи могут поддаваться лечению безрецептурными антибиотиками, такими как бацитрацин или бацитрацин-полимиксин, импетиго обычно лечат антибиотиками, отпускаемыми по рецепту — кремом для кожи или пероральными препаратами. Ваш педиатр может назначить кожный посев (исследование кожи вашего ребенка), чтобы определить, какие бактерии вызывают сыпь.
6. Зуд пловца
Зуд пловца (также называемый зудом моллюска или церкариальным дерматитом ) может появиться после игры в озерах, океанах и других водоемах. Сыпь вызывается микроскопическими паразитами, обнаруженными на мелководье в более теплой воде возле береговой линии, где, как правило, останавливаются дети. Паразиты проникают в кожу и вызывают появление крошечных красноватых выступов на коже, не закрытых купальником. Также могут образовываться рубцы и волдыри.
Что могут делать родители:
Будьте в курсе. Не плавайте поблизости и не ходите вброд в болотистых местах, где обычно водятся улитки. Старайтесь не привлекать птиц (например, кормя их) там, где плавает ваша семья. Птицы могут поедать улиток и распространять паразитов в воде.
Сушка в душе или полотенце. Примите душ или быстро протрите кожу полотенцем сразу после выхода из воды. Паразиты начинают зарываться, когда вода на коже начинает испаряться. Если кожа вашего ребенка покалывает кожу при трении — и сыпь появляется под купальником — вместо этого у него может быть Seabather’s Eruption от жалящих личинок морских тварей, таких как медузы или морские анемоны.Прекратите тереться и вместо этого примите душ.
Не царапайте. Обрежьте ногти ребенку и не царапайте их. Домашние процедуры, такие как прохладные компрессы на пораженные участки, ванны с английской солью или овсяными хлопьями или паста из пищевой соды, могут помочь уменьшить дискомфорт. Если зуд сильный, проконсультируйтесь с педиатром вашего ребенка. Он или она может порекомендовать лосьоны или кремы, отпускаемые по рецепту, чтобы уменьшить симптомы вашего ребенка.
7. Кожные мигранты личинки (песчаные черви)
Песчаные черви могут присутствовать в песке, загрязненном фекалиями домашних или бездомных животных.Когда ребенок стоит или сидит на загрязненном песке на пляже или в песочнице, черви могут зарываться под кожей, обычно вокруг ступней или ягодиц. Линии зудящей красноватой сыпи, известной как ползучая сыпь , появляются, когда черви проходят под кожей до нескольких сантиметров в день. Состояние чаще встречается в субтропических и тропических регионах, таких как Карибский бассейн, а также в некоторых частях юго-запада США.
Что могут делать родители:
Не снимайте обувь. Не позволяйте ребенку играть на пляжах, где люди выгуливают собак. Если ваша семья отправляется на прогулку на пляж, где разрешено размещение с домашними животными, убедитесь, что ваш ребенок не снимает обуви и не сидит на песке без одеяла или полотенца.
Поговорите со своим педиатром. Ваш педиатр может назначить противопаразитарные препараты, такие как альбендазол или ивермектин, для лечения сыпи. Без лечения личинки обычно погибают через 5-6 недель. Ваш педиатр может посоветовать крем для снятия зуда.
8. Фолликулит (сыпь в горячей ванне)
Фолликулит (сыпь в горячей ванне) — это зудящая прыщавая сыпь, которая возникает при попадании бактерий из грязных бассейнов и горячих ванн в волосяные фолликулы на коже. Область, где на коже растут волосы, инфицируется и воспаляется, иногда образуя небольшие пузыри, заполненные гноем. Подобная сыпь может появиться при ношении влажного купальника, который не был хорошо выстиран и высушен после предыдущего использования. Сыпь от горячего растирания обычно начинается через 12-48 часов после пребывания в горячей ванне.
Что могут делать родители:
Избегайте грязных бассейнов. Если вы не уверены, правильно ли контролируются уровни кислоты и хлора в бассейне с подогревом, не позволяйте ребенку заходить в него.
Не позволяйте маленьким детям посещать спа-салоны или горячие ванны. Помимо риска утопления и перегрева, маленькие дети также подвергаются более высокому риску бактериальной инфекции кожи, поскольку они, как правило, проводят в воде больше времени, чем подростки или взрослые.
Поговорите со своим педиатром. Сыпь в горячей ванне обычно проходит без лечения. Тем временем теплые компрессы и безрецептурный крем от зуда, рекомендованные вашим педиатром, могут помочь вашему ребенку чувствовать себя более комфортно. Если сыпь у вашего ребенка держится более нескольких дней, проконсультируйтесь с педиатром.
9. Вирус моллюска
Контагиозный моллюск — это вирусная инфекция, которая вызывает жемчужные шишки на коже на груди, спине, руках или ногах ребенка.Куполообразные шишки, также известные как «водяные бородавки», могут иметь ямочку в центре. Поксвирус, вызывающий шишки, чаще встречается в жарком влажном климате. Некоторые исследования показывают, что инфекция может распространяться в загрязненных бассейнах.
Что могут сделать родители:
Подожди. В большинстве случаев контагиозный моллюск в лечении не нуждается. Шишки обычно проходят через 6-12 месяцев.
Остановить спред. Ребенок, больной контагиозным моллюском, не должен делиться полотенцами, постельным бельем или одеждой с другими людьми, чтобы избежать распространения вируса.Шишки заразны до тех пор, пока присутствуют.
Избегайте царапин. Расчесывание шишек может распространить вирус и вызвать вторую, бактериальную инфекцию, когда кожа открыта.
10. Юношеский подошвенный дерматоз (синдром потных носков)
Гладкая покрасневшая сыпь на ступнях вашего ребенка, иногда с шелушением, растрескиванием или шелушением кожи, может быть результатом состояния, называемого ювенильным подошвенным дерматозом (синдром потных носков) . Это происходит, когда ноги намокают, а затем быстро сохнут снова и снова — например, когда летом снимают и надевают обувь, входя и выходя из дома.
Что могут делать родители:
Дышащая обувь. Уменьшите частоту перехода стопы от мокрой к быстрой, попросив вашего ребенка носить открытую или более дышащую обувь из таких материалов, как сетка или хлопок (например, водная обувь) и / или более толстые, более впитывающие носки.
Нанесите мазь . Может помочь нанесение увлажняющей мази или стероидного крема, отпускаемого без рецепта, на пораженные участки стопы вашего ребенка сразу после снятия обуви или выхода из воды.Если состояние не улучшается или вы заметили какие-либо признаки инфекции в месте появления трещин на коже вашего ребенка, поговорите со своим педиатром.
11. Опоясывающий лишай (стригущий лишай)
Несмотря на то, что в его вводящем в заблуждение названии содержится слово «червь», опоясывающий лишай (стригущий лишай) — это инфекция, вызываемая грибком, который размножается в теплых влажных условиях. Это похоже на зуд спортивной стопы и спортсмена и может появиться на коже черепа или других частях тела ребенка. Это называется стригущий лишай, потому что сыпь от инфекции имеет тенденцию образовывать круглые или овальные пятна, которые сглаживаются в центре по мере роста, а граница остается красной и чешуйчатой.Грибок может быстро распространяться среди студентов-спортсменов, особенно во время потных, летних тренировок и игр, когда они используют общий спортивный инвентарь и раздевалки.
Что могут сделать родители:
Остановить распространение . Проверяйте и лечите домашних животных, у которых может быть грибок — ищите шелушащиеся, зудящие, безволосые участки на их шерсти. Члены семьи, товарищи по играм или одноклассники, у которых проявляются симптомы, также должны лечиться. Не позволяйте ребенку делиться гребнями, щетками, заколками для волос, заколками или головными уборами.Убедитесь, что коврики, используемые в таких видах спорта, как борьба и гимнастика, должным образом продезинфицированы после использования.
Поговорите со своим педиатром . Единственное пятно от стригущего лишая на теле можно вылечить безрецептурным кремом, рекомендованным вашим педиатром. Если есть какие-либо пятна на коже головы или более одного на теле, или если сыпь усиливается во время лечения, ваш педиатр может назначить более сильное лекарство и специальный шампунь.
12.Болезнь рук, ягодиц и рта
Многие родители предполагают, что сезон вирусов заканчивается после зимы. Но некоторые вирусные заболевания, такие как болезни рук, ног и рта, чаще встречаются летом и ранней осенью. Вспышки наиболее распространены среди детей младшего возраста и могут распространяться в детских дошкольных учреждениях и летних лагерях. Заболевание, вызванное Enterovirus coxsackie , начинается с лихорадки, боли в горле и насморка — очень похоже на простуду, — но затем на любом или всех следующих участках тела может появиться сыпь с крошечными волдырями:
Во рту (внутренние щеки, десны, стороны языка или задняя часть рта)
Пальцы или ладони рук
Подошвы стоп
Ягодицы
Симптомы: хуже всего в первые несколько дней, но обычно они проходят в течение недели.Отслоение кожи пальцев рук, ног и ногтей может начаться через неделю или две, но это безвредно. Родители детей с атопическим дерматитом или экземой в анамнезе должны знать, что их дети могут быть подвержены более серьезной вспышке.
Что могут делать родители:
Отслеживать симптомы. Обязательно позвоните своему педиатру, если у вашего ребенка температура держится более 3 дней или если он или она не пьет жидкости. Если симптомы серьезны, ваш педиатр может взять образцы из горла вашего ребенка для лабораторных исследований.
Облегчите боль. При лихорадке и боли педиатр может также порекомендовать парацетамол или ибупрофен. Жидкие успокаивающие средства могут быть полезны для облегчения боли при язве во рту. Не используйте обычные жидкости для полоскания рта, потому что они вызывают жжение.
Избегайте обезвоживания: Детям с заболеваниями рук, ног и рта необходимо пить много жидкости. Позвоните своему педиатру или обратитесь в скорую, если вы подозреваете, что у вашего ребенка обезвоживание. См. Признаки обезвоживания у младенцев и детей для получения дополнительной информации.
Проинформируйте других. Попросите воспитателей и родителей товарищей по играм следить за симптомами болезни. Дети с заболеваниями рук, ног и рта могут распространять вирус через дыхательные пути (нос, рот и легкие) в течение 1-3 недель и через стул в течение нескольких недель или месяцев после начала инфекции. Когда у ребенка спала лихорадка и он или она чувствует себя лучше, нет необходимости держать его или ее дома, если все еще не осталось открытых и сочащихся волдырей. См. Когда оставлять ребенка дома без присмотра за детьми для получения дополнительной информации.
Помните…
Защита кожи вашего ребенка — это забота круглый год, но это особенно важно в летние месяцы, когда так много обнаженной и уязвимой кожи. К счастью, многие летние высыпания проходят сами по себе. Обязательно поговорите со своим педиатром о любой сыпи, в которой вы не уверены, особенно если вы не знаете, чем она вызвана, если она заставляет вашего ребенка чувствовать себя несчастным или не проходит быстро, или если у нее есть признаки инфекция или сопровождается какой-либо одышкой.
Дополнительная информация:
Информация, содержащаяся на этом веб-сайте, не должна использоваться вместо медицинской помощи и рекомендаций вашего педиатра. Ваш педиатр может порекомендовать лечение по-разному, исходя из индивидуальных фактов и обстоятельств.
Сыпь на коже у детей — Травмы и первая помощь
Сыпь в детстве — обычное дело и обычно не вызывает беспокойства.Большинство высыпаний безвредны и исчезают без лечения.
Однако обратитесь к терапевту, если у вашего ребенка сыпь и он кажется нездоровым, или если вы беспокоитесь. Они смогут выяснить причину и порекомендовать любое необходимое лечение.
Эта страница может дать вам лучшее представление о том, что могло вызвать сыпь, но не используйте ее для самодиагностики состояния вашего ребенка — всегда обращайтесь к терапевту для правильного диагноза.
Наиболее частыми причинами высыпаний у детей являются:
Кожная сыпь при менингите также освещена на странице.Хотя в последние годы менингит стал менее распространенным, важно знать о сыпи и других признаках и симптомах менингита.
Целлюлит
Целлюлит — это инфекция более глубоких слоев кожи и подлежащих тканей. Пораженный участок будет красным, болезненным, опухшим и горячим. Часто поражаются ноги, но может возникать на любом участке тела. У вашего ребенка, вероятно, тоже поднимется температура.
Немедленно обратитесь к терапевту, если участок кожи вашего ребенка внезапно стал красным, горячим и болезненным.Если вы не можете посетить терапевта в тот же день, обратитесь в центр приема пациентов или в отделение для лечения легких травм.
Целлюлит обычно можно диагностировать, оценив симптомы и исследуя кожу. Обычно хорошо поддается лечению антибиотиками.
Ветряная оспа
Ветряная оспа — это вирусное заболевание, которым в какой-то момент заражается большинство детей. Чаще всего поражает детей в возрасте до 10 лет.
Сыпь из зудящих пятен превращается в пузыри, заполненные жидкостью. Они покрываются коркой, образуя струпья, которые через некоторое время отпадают.У некоторых детей есть только несколько пятен, тогда как у других они расположены по всему телу. Пятна чаще всего появляются на лице, ушах и черепе, под мышками, на груди и животе, а также на руках и ногах.
Специального лечения ветряной оспы не существует, но вы можете принять меры для облегчения симптомов. Например, парацетамол может помочь снять лихорадку (не давайте аспирин детям до 16 лет), а лосьон с каламином и охлаждающие гели можно использовать для облегчения зуда.
Подробнее о лечении ветрянки.
Экзема
Экзема — это хроническое заболевание, при котором кожа становится зудящей, красной, сухой и потрескавшейся. Наиболее распространенный тип — атопическая экзема, которая в основном поражает детей, но может продолжаться и во взрослом возрасте.
Атопическая экзема обычно развивается за коленями или локтями, шеей, глазами и ушами. Это не серьезное заболевание, но если ваш ребенок позже заразится вирусом простого герпеса, это может вызвать вспышку экземы, которая перерастет в вспышку крошечных волдырей, называемых eczema herpeticum, и вызовет лихорадку.
Примерно каждый пятый ребенок в Великобритании страдает экземой, и в восьми из 10 случаев она развивается до пятилетнего возраста, часто до первого дня рождения ребенка.
Прочтите о лечении атопической экземы.
Многоформная эритема
Многоформная эритема — это кожная сыпь (обычно легкая), вызванная аллергической реакцией на вирус простого герпеса.
Пятна выглядят как мишени с темно-красным центром и более светлым кольцом снаружи. В первую очередь, как правило, поражаются руки или ступни, затем конечности, верхняя часть тела и лицо.
Ваш ребенок, вероятно, почувствует недомогание и у вас может подняться температура, которую вы должны лечить с помощью лекарств, отпускаемых без рецепта. Может пройти от двух до шести недель, прежде чем они почувствуют себя лучше. Обратитесь к терапевту, если у вашего ребенка сыпь и он кажется нездоровым.
В редких случаях мультиформная эритема может быть вызвана реакцией на определенные лекарства, такие как антибиотик или противосудорожное средство. Эта более тяжелая форма называется синдромом Стивенса-Джонсона и может быть опасной для жизни.
Болезнь рук, ящура и рта
Заболевание рук, ног и рта — распространенная заразная инфекция, вызывающая язвы во рту, пятна и волдыри на ладонях рук и подошвах ног.
Чаще всего встречается у детей младшего возраста (особенно в возрасте до 10 лет), но также может поражать детей старшего возраста и взрослых.
Не существует лекарства от болезней рук, ящура и рта, и они легко передаются, поэтому не давайте ребенку ходить в школу или детский сад, пока он не поправится. Иммунная система вашего ребенка будет бороться с вирусом, и он исчезнет примерно через семь-десять дней.
Убедитесь, что ваш ребенок пьет много жидкости, а если есть и глотание вызывает дискомфорт, давайте ему мягкую пищу, например картофельное пюре, йогурт и суп.
Импетиго
Импетиго — распространенная и очень заразная кожная инфекция, вызывающая язвы и волдыри. Обычно это не серьезно и часто улучшается в течение недели лечения. Есть два типа импетиго — буллезный и небуллезный.
Буллезное импетиго обычно поражает туловище (область тела между талией и шеей) и вызывает пузыри, наполненные жидкостью, которые лопаются через несколько дней, оставляя желтую корку.
Небуллезное импетиго обычно поражает кожу вокруг носа и рта, вызывая язвы, которые быстро лопаются, оставляя желто-коричневую корку.
Обратитесь к терапевту, если вы считаете, что у вашего ребенка импетиго. Вам будут прописаны антибиотики в виде крема или таблеток. Это должно сократить продолжительность болезни примерно до семи-десяти дней.
Кератоз волосяной («куриная кожа»)
Волосный кератоз — распространенное и безвредное заболевание кожи. Кожа на тыльной стороне плеч становится шершавой и бугристой, как будто покрывается стойкими гусиными прыщами. Иногда также могут быть поражены ягодицы, бедра, предплечья и верхняя часть спины.
Волосный кератоз обычно начинается в детстве и усиливается в период полового созревания. Некоторые люди считают, что после этого оно улучшается и может даже исчезнуть в зрелом возрасте.
Нет лекарства от волосяного кератоза, и он часто проходит сам по себе без лечения. Тем не менее, вы можете предпринять некоторые меры, которые могут уменьшить сыпь у вашего ребенка, например, используйте очищающие средства без мыла, а не мыло, и смягчающее средство для увлажнения кожи. Ваш терапевт или фармацевт порекомендуют подходящий крем.
Корь
Корь — очень заразное заболевание, которое чаще всего поражает детей раннего возраста. Сейчас это редкость в Великобритании из-за эффективности вакцины против кори, эпидемического паротита и краснухи (MMR).
Коревая сыпь представляет собой красно-коричневые пятна. Обычно он начинается на голове или верхней части шеи, а затем распространяется на остальную часть тела. У вашего ребенка также могут быть жар и симптомы, похожие на простуду.
Немедленно позвоните своему терапевту, если вы считаете, что у вашего ребенка корь.Лучше всего позвонить перед посещением, потому что в хирургии могут потребоваться меры, чтобы снизить риск распространения инфекции среди других.
Корь обычно проходит через семь-десять дней, не вызывая дальнейших проблем. Парацетамол или ибупрофен можно использовать для снятия лихорадки, болей и болей (не давайте аспирин детям до 16 лет). Также убедитесь, что ваш ребенок пьет много воды, чтобы избежать обезвоживания.
Подробнее о лечении кори.
Контагиозный моллюск
Контагиозный моллюск — это вирусная кожная инфекция, при которой на коже образуются скопления небольших твердых приподнятых пятен.
Он обычно поражает маленьких детей в возрасте от одного до пяти лет, которые, как правило, заражаются им после тесного физического контакта с другим инфицированным ребенком.
Состояние обычно безболезненно, хотя некоторые дети могут испытывать зуд. Обычно он проходит в течение 18 месяцев без необходимости лечения.
Molluscum contagiosum очень заразен. Однако большинство взрослых устойчивы к вирусу, а это означает, что они вряд ли заразятся им, если вступят с ним в контакт.
Розовый лишай
Розовый лишай — это относительно частое заболевание кожи, при котором на теле появляются временные красные чешуйчатые пятна. Большинство случаев встречается у детей старшего возраста и молодых людей (в возрасте от 10 до 35 лет).
Сыпь может вызывать сильный зуд. В большинстве случаев он проходит без лечения через 2–12 недель, хотя в редких случаях может длиться до пяти месяцев.
Смягчающие средства, стероидные кремы и антигистаминные препараты можно использовать для облегчения зуда.Сыпь обычно не оставляет шрамов, хотя иногда кожа впоследствии может обесцветиться.
Колючий жар (тепловая сыпь)
Колючая жара (тепловая сыпь), также известная как потница, представляет собой зудящую сыпь из маленьких выпуклых красных пятен, вызывающих покалывание или покалывание на коже.
Возникает при закупорке потовых протоков в наружном слое кожи (эпидермисе). Вы можете получить тепловую сыпь на любом участке тела, но чаще всего поражаются лицо, шея, спина, грудь или бедра.
У младенцев иногда может появиться потница, если они потеют больше, чем обычно, например, в жаркую и влажную погоду или если они слишком одеты. Это не серьезное заболевание, которое редко требует какого-либо специального лечения.
Псориаз
Псориаз — это длительное (хроническое) заболевание кожи, при котором появляются красные, шелушащиеся, твердые участки кожи, покрытые серебристыми чешуйками.
Тяжесть псориаза сильно варьируется от человека к человеку. Для некоторых людей это просто незначительное раздражение, но для других это может сильно повлиять на качество их жизни.
Лекарства от псориаза нет, но существует ряд методов лечения, которые могут помочь улучшить симптомы и улучшить внешний вид кожных пятен. Например, кортикостероиды для местного применения — это кремы и мази, которые можно наносить на кожу.
Стригущий лишай
Стригущий лишай — это очень заразная грибковая кожная инфекция, которая вызывает появление на коже кольцевидного красного или серебристого пятна, которое может быть чешуйчатым, воспаленным или зудящим.
Стригущий лишай часто поражает руки и ноги, но может появиться практически на любом участке тела.Другие подобные грибковые инфекции могут поражать кожу головы, ступни, пах и ногти.
Стригущий лишай обычно легко лечится противогрибковыми препаратами, которые можно купить в аптеке. Стригущий лишай кожи головы может вызвать шелушение и выпадение волос. Лечится противогрибковыми таблетками, часто в сочетании с противогрибковым шампунем.
Чесотка
Чесотка — это инфекционное заболевание кожи, при котором возникает сильный зуд. Это вызвано крошечными клещами, которые зарываются в кожу.
У детей чесотка обычно передается при длительном контакте кожа к коже с инфицированным взрослым или ребенком — например, во время драки или объятий в играх.
Клещам нравятся теплые места, такие как складки кожи, между пальцами, под ногтями или вокруг складок на ягодицах. Они оставляют небольшие красные пятна, которые часто встречаются на ладонях рук или подошвах ног. У младенцев волдыри обычно обнаруживаются на подошвах ног.
Обратитесь к терапевту, если вы считаете, что у вашего ребенка чесотка. Обычно это не серьезное заболевание, но его нужно лечить. Ваш терапевт пропишет лосьон или крем. Узнайте больше о лечении чесотки.
Скарлатина
Скарлатина — очень заразная бактериальная инфекция, которая обычно поражает детей в возрасте от двух до восьми лет. Это вызывает характерную розово-красную сыпь, которая ощущается как наждачная бумага при прикосновении и может вызывать зуд.
Это часто начинается с боли в горле, лихорадки и головной боли, при этом сыпь появляется через два-пять дней после заражения. Сыпь обычно возникает на груди и животе, а затем распространяется на другие части тела, такие как уши и шею.
Скарлатина обычно проходит примерно через неделю, но если вы считаете, что она может быть у вашего ребенка, обратитесь к терапевту. Для лечения используются антибиотики (для лечения детей часто используются жидкие антибиотики, такие как пенициллин или амоксициллин).
Синдром пощечины щеки
Синдром пощечины щеки — также известный как пятое заболевание или парвовирус B19 — это вирусная инфекция, которая часто встречается у детей в возрасте от 6 до 10 лет.
Это вызывает появление характерной ярко-красной сыпи на обеих щеках.Это может показаться тревожным, но обычно проходит через одну-три недели.
Если ваш ребенок не плохо себя чувствует, ему не нужно оставаться в школе. Как только появляется сыпь, инфекция перестает быть заразной. Тем не менее, рекомендуется уведомить школу вашего ребенка об инфекции.
Крапивница (крапивница)
Крапивница — также известная как крапивница, волдыри, рубцы или крапивница — это выпуклая зудящая сыпь, которая может поражать одну часть тела или распространяться на большие площади.Это обычная кожная реакция, от которой часто страдают дети.
Крапивница возникает, когда триггер вызывает выброс в кожу высоких уровней гистамина и других химических веществ. Эти вещества заставляют кровеносные сосуды кожи открываться, что приводит к покраснению или розовению, а также отеку и зуду.
Существует много возможных триггеров крапивницы, включая аллергены, такие как продукты питания или латекс, раздражители, такие как крапива, лекарства и физические факторы, такие как тепло или упражнения.Иногда причину невозможно определить.
Сыпь обычно недолговечная и легкая, и ее часто можно контролировать с помощью антигистаминных препаратов.
.

 В ряде случаев позволяет избежать назначения системной терапии кортикостероидными гормонами или иммуносупрессивными средствами.
В ряде случаев позволяет избежать назначения системной терапии кортикостероидными гормонами или иммуносупрессивными средствами.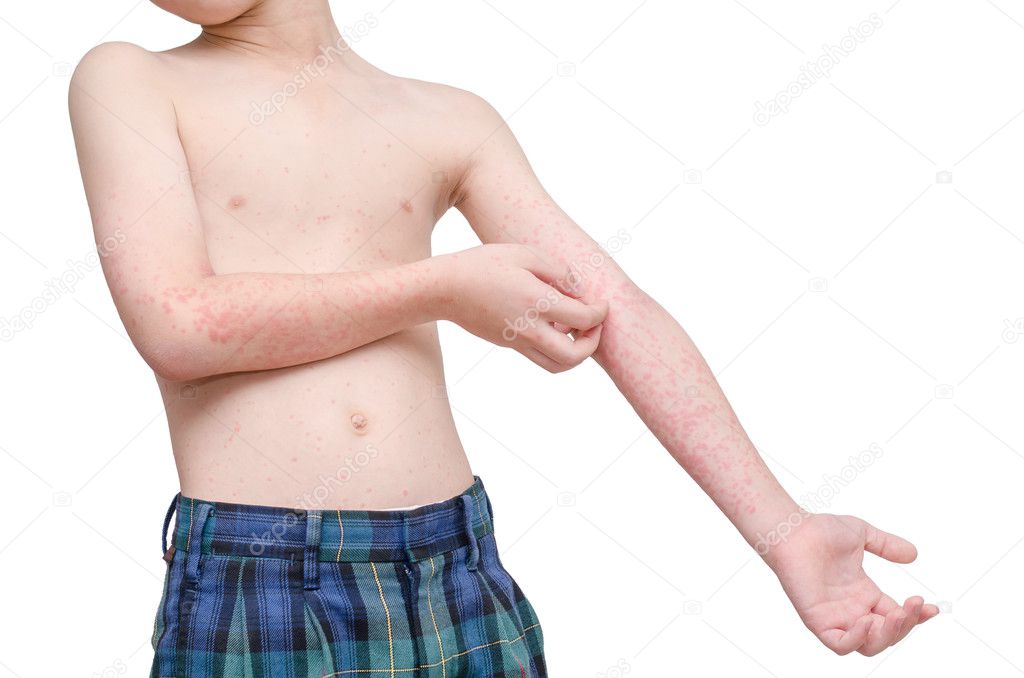 Оно имеет меньше побочных эффектов, чем кортикостероиды и потому может эффективно применяться более продолжительное время.
Оно имеет меньше побочных эффектов, чем кортикостероиды и потому может эффективно применяться более продолжительное время.